Tabakrauchen
Tabakrauchen (verkürzt: Rauchen) ist das Inhalieren von Tabakrauch, der durch das Verbrennen (eigentlich Glimmen) tabakhaltiger Erzeugnisse wie Zigaretten, Zigarillos oder Shishatabak entsteht.
| Klassifikation nach ICD-10 | |
|---|---|
| F17.1 | Psychische und Verhaltensstörungen durch Tabak (Schädlicher Gebrauch) |
| F17.2 | Psychische und Verhaltensstörungen durch Tabak (Abhängigkeitssyndrom) |
| ICD-10 online (WHO-Version 2019) | |


2 – Zigarre;
3 – verschiedene Pfeifen;
4 – Shisha (Wasserpfeife);
5 – Räucherstäbchen;
6 – Bong
Zigarren und Pfeifen werden eigentlich „gepafft“, obwohl man umgangssprachlich hier oft vom Rauchen spricht. Der Übergang ist fließend, manchmal wird Tabakrauch von Wasserpfeifen oder Zigarillos gepafft, manchmal inhaliert.
Seitdem die gesundheitsschädigenden Folgen des Rauchens sowie des Passivrauchens wissenschaftlich belegt wurden, wird das Thema öffentlich verstärkt wahrgenommen und diskutiert. Laut der Weltgesundheitsorganisation sterben jedes Jahr über 6 Millionen Menschen an den Folgen des Tabakkonsums, rund 10 % davon durch Passivrauchen. Der jährliche wirtschaftliche Schaden wird auf rund 950 Mrd. Euro geschätzt. Insgesamt rauchen etwa 1,1 Milliarden Menschen.[1]
Geschichte des Rauchens
Das Rauchen war in verschiedenen altamerikanischen Kulturen schon lange üblich und wurde dort in erster Linie rituell betrieben. Älteste Darstellungen rauchender Maya-Priester sind schon von 600 bis 500 v. Chr. bekannt. Die Priester der Maya zündeten heilige Feuer an und inhalierten dann den Tabakrauch.[2] Nach der Entdeckung Amerikas durch Kolumbus, der am 6. November 1492 zum ersten Mal den Tabakkonsum von Einheimischen auf der heutigen Insel Kuba dokumentierte,[3] tauchten 1497 erste Berichte über die Tabakpflanze in Europa auf. Später gelangte auch Tabak nach Europa, wo womöglich bereits andere Pflanzen geraucht worden waren (beispielsweise Lavendel). Europäer inhalierten Tabakrauch zunächst durch die Nase.
Bald war das Rauchen so verbreitet, dass Zar Michail Romanow den Tabakkonsum im 16./17. Jahrhundert mit Strafen wie Verbannung, Exkommunikation und Hinrichtung zu bekämpfen versuchte – während andernorts 1625 erstmals die Tabaksteuer eingeführt wurde. Tabakrauchen in der Landwirtschaft wurde im 18. Jahrhundert durch das Verbot in Scheunen und Ställen eingeschränkt, wie sich aus einer Verordnung zur Brandverhütung vom 2. Oktober 1738 im Kurfürstentum Trier ergibt. In weiteren Kurfürstentümer des Heiligen Römischen Reiches galt dieses Verbot ebenso.[4] Ab dem frühen 19. Jahrhundert war das Rauchen dann wieder sozial weitgehend akzeptiert und als Mittel zum Ausdruck von gesellschaftlichem Rang, Gelassenheit und Überlegenheit positiv besetzt. Im Umfeld der Revolutionen 1848/1849 galten Rauchverbote als Ausdruck von Fürstenwillkür, das „Recht auf Rauchen in der Öffentlichkeit“ hingegen galt als „Errungenschaft“.[5]
Im „Dritten Reich“ wurden gesundheitspolitische Maßnahmen gegen das Rauchen ergriffen, unter anderem mit der propagierten Aussage „Die deutsche Frau raucht nicht“, die zwar den allgemeinen Anstieg des Tabakkonsums nicht verhindern konnten, aber den Anteil der Frauen unter den Rauchern verringerten. Nach dem Krieg fanden die Maßnahmen gegen das Rauchen ein vorläufiges Ende und durch Zigaretten-Werbung stieg der Anteil der Raucher stark an.[6] Der US-Konzern Philip Morris versuchte Rauchverbote in Anzeigen mit dieser „Nazi-Connection“ in Misskredit zu bringen (Vergleich von Nichtraucherzonen mit Judenghettos[7]), doch ohne Erfolg.
Der Zusammenhang zwischen dem Tabakrauchen und dem Risiko der Entwicklung eines Bronchialkarzinoms („Lungenkrebs“) und einer koronaren Herzkrankheit wurde in einer bahnbrechenden epidemiologischen Studie des Royal College of Physicians im Vereinigten Königreich aus dem Jahr 1962 erstmals wissenschaftlich eindeutig belegt. Zuvor war dieser Zusammenhang zwar schon mehrfach vermutet, aber nicht streng wissenschaftlich bewiesen worden. Zum Zeitpunkt der Bekanntgabe dieser Studienergebnisse waren etwa 70 % aller Männer und 40 % aller Frauen in Großbritannien Raucher, und geraucht wurde buchstäblich überall ohne Rücksicht auf Nichtraucher, in öffentlichen Verkehrsmitteln, Flugzeugen, am Arbeitsplatz, zum Teil sogar in Schulen und Krankenhäusern.[8] Mit zunehmender Verbreitung der medizinischen Erkenntnisse über die gesundheitsschädlichen Folgen des Rauchens hat sich die allgemeine Einschätzung des Rauchens stark zum Negativen hin gewendet. War in den 1960er Jahren das Rauchen besonders in der gesellschaftlichen Oberschicht verbreitet, ist es heute so, dass eher Geringverdiener rauchen. Personen des öffentlichen Lebens vermeiden es heute zugunsten ihres Ansehens als Vorbild meist, sich zum Rauchen zu bekennen.
Rauchen und soziale Schichten
Der Anteil von Rauchern ist vergleichsweise erhöht in Schichten mit niedriger Bildung bzw. mit niedrigem sozioökonomischen Status. Dies belegten laut einem Bericht der Weltgesundheitsorganisation (WHO) unter anderem Studien aus Indien, Polen und Großbritannien. Zudem sind die Raucherquoten in Ländern mit niedrigem und mittlerem Durchschnittseinkommen höher als in Ländern mit hohem Durchschnittseinkommen.[9]
Mitte der 1960er Jahre betrug der Raucheranteil in Deutschland in der Oberschicht und der Mittelschicht noch jeweils mehr als 40 %, bis 2010 hatte er sich in der Oberschicht mehr als halbiert und lag nur mehr bei 19 %, in der Mittelschicht war er um ca. ein Drittel auf 29 % gesunken. Demgegenüber ist das Zigarettenrauchen in den unteren sozialen Schichten heute mit rund 34 % noch genauso verbreitet wie Mitte der 1970er Jahre.[10]
Laut einer 2004 veröffentlichten Studie des Deutschen Krebsforschungszentrums (DKFZ) mit Daten von 1998 betrug zu dieser Zeit in Deutschland der Raucheranteil unter Männern mit einem Einkommen von weniger als 730 € im Monat 43 %; bei Männern mit einem Einkommen oberhalb von 3.350 € lag der Anteil nur bei 23 %. Von Personen, die einfache, manuelle Tätigkeiten ausüben, rauchten etwa 50 %. Der Anteil der Raucher in der Gruppe der Ärzte sowie Gymnasial- und Hochschullehrer lag dagegen bei etwa 15 %.[11] Soziale Differenzen im Rauchverhalten zeigen sich auch bereits bei jungen Menschen. Laut einer 2015 vom BZgA in Deutschland durchgeführten Studie rauchen im Alter der Sekundarstufe I rund 3 % der Gymnasiasten und Gesamtschüler, aber 8,5 % der Realschüler und 9,3 % der Hauptschüler. Bei den älteren Jugendlichen rauchen 18,7 % der Sekundarstufe II des Gymnasiums und 16,5 % der Studenten, aber 32,1 % der Berufsschüler und 36,1 % der Auszubildenden.[12]
Auch das Statistische Bundesamt bestätigte 2006: Bei Menschen mit einem Abschluss an einer Universität/Promotion liegt der Raucheranteil bei nur 16 % (Männer 18 %, Frauen 14 %).[13] Eine repräsentativen Studie der Heinrich-Heine-Universität Düsseldorf, beruhend auf der 2018 veröffentlichten „Deutschen Befragung zum Rauchverhalten“ (DEBRA), bestätigte das soziale Gefälle beim Rauchverhalten: Es rauchen 42 % aller über 14-jährigen Deutschen, die keinen Schulabschluss haben, aber nur 20 % aller Deutschen mit Abitur. Der Raucheranteil und das soziale Gefälle beim Rauchen sind in Deutschland ausgeprägter als in anderen west- und nordeuropäischen Ländern.[14][15]
Die Mikrozensus-Daten von 1995 zeigten: Zu den Männerberufen mit der höchsten Raucherquote zählten Bauhilfsarbeiter (54 %), Straßenbauer (52 %), Transportarbeiter (52 %), Dachdecker (51 %) und Berufskraftfahrer (40 %). Unter den Berufen mit der niedrigsten Raucherquote gab es nur einen manuellen Beruf, nämlich Landwirt (17 %). Andere Berufe mit einer niedrigen Raucherquote waren Elektroingenieur (17 %), Volksschullehrer (16 %), Hochschullehrer (15 %) und Gymnasiallehrer (13 %). Unter den Frauen fanden sich die höchsten Raucherraten bei den Gastwirtinnen (45 %), Altenpflegerinnen (36 %), Kassenfachleuten (35 %), Raumpflegerinnen (35 %) und Krankenpflegehelferinnen (34 %) und die niedrigsten Raucherraten bei den Lehrerinnen (16 %), Volksschullehrerinnen (15 %), Ärztinnen (11 %), Gymnasiallehrerinnen (11 %) und Landwirtinnen (9 %).[16]
Der relative Anteil an Ausgaben für Tabakwaren war 1998 in finanziell schwachen Haushalten größer als in finanziell starken Haushalten. In einkommensschwachen Gruppen, besonders bei Alleinerziehenden, konnte dieser Anteil bis 20 % des verfügbaren Einkommens betragen.[11]
Ein Erklärungsmodell für die hohe Raucherquote unter weniger gebildeten Menschen ist das von Johannes Siegrist entwickelte Modell der Gratifikationskrise. Nach diesem Modell kommen Beschäftigte mit niedriger Qualifikation wie zum Beispiel Bauhilfsarbeiter häufig in eine emotionale Krise. Sie verausgaben sich beruflich, bekommen jedoch von der Gesellschaft trotzdem wenig Anerkennung. Die emotionale Krise kann zu vermehrtem Rauchen führen. Einer anderen Erklärung zufolge neigen Menschen mit einem relativ geringen Bildungsniveau generell dazu, Gesundheit als nicht beeinflussbares Glück und weniger als Folge eigenen Handelns und Maßnahmen gegen das Rauchen weniger als Fürsorge denn als Schikane zu bewerten. Gruppen mit einer gemeinsamen Sozialisation, zu der auch die Bestätigung der Gruppenzugehörigkeit durch Rauchen gehöre, entwickelten demnach das Gefühl, eine „diskriminierte Minderheit“ zu sein.[17] Verstärkt wird dieses Gefühl dadurch, dass sich vor allem Angehörige höherer Schichten für Restriktionen beim Rauchen einsetzen und Rauchenden ihre Missbilligung offen zeigen.
Kinder, Jugendliche und junge Erwachsene
Die Zahl der 12- bis 17-jährigen, die ständig oder gelegentlich rauchen, ging von 30 % im Jahr 1979 auf 8 % im Jahr 2015 zurück.[18]
Aus der internationalen HBSC-Studie zum Gesundheitsverhalten von Kindern und Jugendlichen im Schulalter, die in Deutschland von der Universität Bielefeld betreut wird, veröffentlichte die WHO im Jahr 2012 Daten zum Rauchverhalten von Jugendlichen in 41 Ländern. Pro Land wurden in drei Altersgruppen (11, 13, 15 Jahre) jeweils etwa 1 500 Jugendliche befragt. In Deutschland gaben 15 % der 15-jährigen Jungen und Mädchen an, mindestens einmal pro Woche zu rauchen. In Österreich waren es 25 % der Jungen und 29 % der Mädchen, in der Schweiz 19 % der Jungen und 15 % der Mädchen. Mit Abstand die höchsten Raucherraten bei 15-jährigen Jugendlichen hatte Grönland (53 % Jungen und 61 % Mädchen), gefolgt von Litauen (34 % und 21 %) und Österreich, die niedrigsten fanden sich in Island (9 % und 7 %) und Armenien (11 % und 1 %).[19]
Für Deutschland, Österreich und die Schweiz, wie auch für die meisten mitteleuropäischen Länder, findet die Studie einen umgekehrten Zusammenhang zwischen Tabakkonsum und Wohlstand. Jugendliche aus wenig wohlhabenden Familien werden als besonders gefährdet beschrieben, was die Autoren zum Teil auf das elterliche Vorbild zurückführen.[19]
Im Jahr 2012 wurden von den Mitgliedern des Bundesverband Deutscher Tabakwaren-Großhändler und Automatenaufsteller e. V. (BDTA) 360 000 Automaten betrieben, 20 000 weniger als noch zwei Jahre zuvor.[20] Etwa 5000 davon gibt es in Österreich.[21] In Großbritannien ist inzwischen das Aufstellen von Zigarettenautomaten verboten.[22] Auch in anderen Ländern wie Ungarn, Frankreich oder Irland sind Zigarettenautomaten in der Öffentlichkeit nicht mehr erlaubt.
Laut einer vergleichenden Studie von 2006 rauchten 25,1 % der Medizinstudenten und 20,6 % der Medizinstudentinnen der Universität Göttingen, während in London die entsprechenden Zahlen nur 10,9 % und 9,1 % betrugen.[23]
In Österreich ist es seit dem 1. Mai 2018 verboten, in einem Auto zu rauchen, wenn im Auto auch Minderjährige sitzen.[24]
In Italien ist es auf Basis eines Dekrets vom 12. Januar 2016 seit Februar 2016 verboten in einem Auto zu rauchen, wenn dort auch Minderjährige oder Schwangere sitzen. Die Strafe liegt zwischen 25 und 250 Euro, wird aber verdoppelt und kann bis zu 500 Euro erreichen, wenn in Anwesenheit einer Frau, deren Schwangerschaft offensichtlich ist, einer Stillenden oder von Kindern bis zu 12 Jahren geraucht wird.[25][26]
Rauchen und Familie
Auswertungen von repräsentativen Daten aus dem Jahr 1998 durch das Deutsche Krebsforschungszentrum Heidelberg (DKFZ) ergaben folgende familienbezogene Ergebnisse: Eltern rauchen häufiger als kinderlose Paare. Besonders häufig rauchen junge Eltern. Die Hälfte aller Kinder unter sechs Jahren und etwa zwei Drittel aller 6- bis 13-jährigen Kinder leben in Haushalten, in denen mindestens eine Person raucht.[27] In der unteren sozialen Schicht wird sogar in drei von vier Haushalten mit Kindern unter sechs Jahren geraucht. In der oberen Schicht ist es nur ein Drittel. Im Rauchverhalten der schwangeren Frauen zeigt sich ebenfalls ein sozialer Trend. In der Oberschicht rauchen 24 % und in der Mittelschicht 17 % der schwangeren Frauen. In der unteren Schicht sind es 40 %.[11][28]
Religiöse Sicht auf das Rauchen
Verschiedene christlich-fundamentalistische oder andere religiöse Gruppen sind der Auffassung, dass Tabakrauchen und andere süchtig machende Substanzen nicht zu einem Leben nach dem Willen Gottes passen. Dazu gehören zum Beispiel die Siebenten-Tags-Adventisten, die Kirche Jesu Christi der Heiligen der Letzten Tage sowie die Zeugen Jehovas. Begründet wird diese Einstellung unter anderem mit Anweisungen aus der Bibel, zum Beispiel 1. Korintherbrief 3, 16+17: Wisst ihr nicht, dass ihr Gottes Tempel seid, und dass der Geist Gottes in euch wohnt? Wenn jemand den Tempel Gottes verderbt, den wird Gott verderben; denn der Tempel Gottes ist heilig, und der seid ihr. (Zitiert nach der Schlachter-Bibel, Ausgabe 2000) Die Bibel und die Kirchenväter, die die christliche Ethik entworfen hatten, kannten das Tabakrauchen noch gar nicht.
Der Rabbi Israel Meir Kagan (1838–1933) sprach sich bereits Anfang des 20. Jahrhunderts gegen das Rauchen aus. Er bezeichnete das Rauchen als Gesundheitsgefahr und Zeitverschwendung. Rabbi Moshe Feinstein (1895–1986) meinte, dass die Halacha das Rauchen gestatte; trotzdem sagte er, es sei nicht empfehlenswert. Feinstein lehnte jedoch das Rauchen innerhalb von Gebäuden vollkommen ab, weil es auch die Gesundheit Unbeteiligter schädige. Rabbi Solomon Bennett Freehof sprach sich ebenfalls gegen das Rauchen aus.
Im Islam wird das Rauchen überwiegend als unerlaubt oder zumindest unerwünscht bewertet. Dies wird mit der gesundheitsschädlichen Wirkung des Rauchens begründet. Die eigene Gesundheit bewusst zu schädigen ist nicht erlaubt.
Gründe für Tabakkonsum
Soziodynamische und soziobiologische Ursachen
Die führenden Wissenschaftler auf dem Gebiet der Tabakforschung sind der Meinung, dass der soziale Kontext einer Person und die gesellschaftliche Einstellung gegenüber dem Rauchen die wichtigsten Faktoren zur Entstehung der Tabakabhängigkeit schlechthin sind.
Wer über längere Zeit einer sozialen Gruppe angehört, in der die meisten Mitglieder rauchen (zum Beispiel in der Familie, einer Wohngemeinschaft oder der Clique), erliegt einem höheren Risiko, selbst Raucher zu werden. Auch Partnerschaften zweier Menschen, bei denen beide nur gelegentlich rauchen, können zu einer Steigerung des Rauchens führen, weil es in einer Partnerschaft mehr Gelegenheiten gibt, gemeinsam zu rauchen.
Als weiteren Entstehungsgrund für Tabakkonsum geben die Forscher an, dass in weiten Teilen der öffentlichen Wahrnehmung mit dem Rauchen positive Eigenschaften wie zum Beispiel die Förderung der Kommunikation und Entspannung assoziiert werden. Diese Ansicht pflegt insbesondere die Tabakwerbung.
Rauchen wurde zudem als kulturelle Anpassung an stammesgeschichtlich entwickeltes Verhalten interpretiert: Basierend auf Charles Darwins Theorie der sexuellen Selektion entwickelte das Zoologenpaar Zahavi in den 1970er Jahren die Theorie des Handicap-Prinzips.[29][30] Danach zeigten bei einigen Arten vor allem männliche Organismen verschwenderisches oder selbstschädigendes Verhalten, um ihre Robustheit als Partnerwerbung gegenüber weiblichen Vertretern zu demonstrieren. Da verbrannter Tabak ähnlich wie Rauch anderer entzündeter organischer Substanzen zunächst automatisch als übelriechend empfunden werde und physiologische Abwehrreaktionen wie Husten und Übelkeit hervorrufe, sei davon auszugehen, dass der Tabakkonsument und seine Umwelt die Schädlichkeit des Rauchs implizit durchaus wahrnähmen. Die höhere Raucherrate und anderes risikobehaftetes Verhalten von Männern und männlichen Jugendlichen ab der Pubertät (z. B. Motorradfahren, exzessiver Alkoholgenuss, S-Bahn-Surfen, Gewaltbereitschaft) ließen daher vermuten, dass Tabakkonsum als Zahavisches Handicap fungiert.
Von Rauchern als angenehm empfundene Wirkungen
Obwohl Suchtverhalten bei den meisten Rauchern einen großen Anteil der Rauchgewohnheit ausmacht, gibt es neben sozialen und soziodynamischen Gründen für das Rauchen auch andere Aspekte, die viele Raucher als angenehm empfinden.
Die Wirkung von Nikotin, auch in Kombination mit Coffein, morgens oder nach längeren ermüdenden Tätigkeiten, beschreiben Raucher als anregend. Besonders Menschen mit Schlafstörungen und chronisch verschobener innerer Uhr (sogenannte Nachtmenschen) sind für dieses Verhaltensmuster am Morgen empfänglich.[31] Natürlich behindern die aufputschenden Maßnahmen am Tag den nächsten Nachtschlaf auch wieder, so dass es für die Betroffenen schwer wird, aus diesem Kreislauf auszubrechen.
Ein weiterer Aspekt ist das Sich-Zeit-Verschaffen. Eine „Zigarettenpause“ dient, sofern sie rauchenden Arbeitnehmern zugestanden wird,[32] als Zeit der Erholung und der sozialen Kommunikation, in ihr wird für einige Minuten Abstand von Arbeit und Stress gewonnen. Rauchen senkt die Appetitschwelle. Es wirkt daher spezifisch dämpfend auf das Essverhalten. Das beschreiben Raucher im Kampf gegen tatsächliches oder vermeintliches Übergewicht als angenehm bzw. hilfreich.
Insbesondere Jugendliche empfinden die soziale Wirkung des Rauchens als positiven Impuls. Jugendliche und Heranwachsende, die sich längere Zeit in einem rauchenden Milieu (z. B. in Gesellschaft rauchender Eltern und Kollegen) aufhalten, sind für diese subjektiv empfundene Wirkung sehr empfänglich. Das hierdurch ausgelöste Gefühl der Dazugehörigkeit wird von vielen, insbesondere auch jungen Rauchern, als angenehme Wirkung dargestellt. Verstärkt wird das Gefühl des Wohlbefindens Jugendlicher, die in Gegenwart anderer rauchen, dadurch, dass es ein allgemeines Rauchverbot nur für Kinder und Jugendliche gibt, wodurch das Rauchen-Dürfen als Attribut des Erwachsenseins empfunden wird. Wer als junger Mensch raucht, inszeniert damit einen „Erwachsenenstatus“.[33]
Nikotinabhängigkeit

Nikotin ist mitverantwortlich für die Abhängigkeit von Tabakerzeugnissen.[34][35] Vergleiche von Tierstudien und Studien über menschlichen Drogenkonsum zeigen auf, dass pures Nikotin nur wenig Suchtpotenzial, Tabakzigarettenrauch jedoch ein sehr hohes Suchtpotenzial aufweist.[36][37][38] Nikotin hat in Verbindung mit anderen Stoffen im Tabakrauch ein extrem hohes Abhängigkeitspotenzial und kann sehr schnell zu einem abhängigen Verhalten führen.[39] Das Abhängigkeitspotenzial von Tabakrauch liegt laut David Nutt zwischen Alkohol und Kokain, wobei das physische Abhängigkeitspotential dem von Alkohol bzw. Barbituraten und das psychische Abhängigkeitspotenzial dem von Kokain entspricht.[40]
Beim Rauchen wird das in der Zigarette enthaltene Nikotin freigesetzt, wovon bis zu 95 % im Körper verfügbar ist (Bioverfügbarkeit). Ein Teil des aufgenommenen Nikotins erreicht innerhalb von 10 bis 20 Sekunden das Gehirn, wo es auf die so genannten nikotinergen Acetylcholinrezeptoren wirkt und eine Reihe physiologischer Reaktionen auslöst, in deren Verlauf die Ausschüttung bestimmter Botenstoffe aktiviert wird.[41] Das hohe Suchtpotenzial des Tabakrauchs wird neben der direkten Wirkung auf die nikotinergen Acetylcholinrezeptoren vor allem der Beeinflussung des Dopaminsystems, insbesondere dem Belohnungszentrum des Gehirns, dem Nucleus accumbens, zugeschrieben. Durch das Dopamin wird maßgeblich der Belohnungseffekt des Rauchens vermittelt, so dass dieses die Aufnahme als unmittelbar existenziell notwendige Handlung interpretiert.
Vor allem ist von Bedeutung, dass Nikotin, in Verbindung mit anderen Stoffen im Tabakrauch, unterschwellig das Verlangen nach einem Tabakerzeugnis erzeugt und durch das immer kürzer werdende gewöhnungsbedingte Reiz-Reaktions-Intervall eine immer stärker ausgeprägte Abhängigkeit in Form von erhöhtem Tabakkonsum entsteht. Mögliche Entzugssymptome können Gereiztheit, Unruhe, Kreislaufbeschwerden, Kopfschmerzen und Schweißausbrüche sein. Die Symptome verschwinden jedoch in 5–30 Tagen.
Man weiß heute, dass bereits nach drei Wochen Abstinenz keine messbare Veränderung der Acetylcholinrezeptoren mehr vorhanden ist – sie sich also wieder auf Normal-Niveau eingestellt haben. Während dieser Zeit kann es zu Unruhe und Gereiztheit bis hin zu Aggressivität sowie zu Depressionen kommen. Das Nikotin selbst ist zu diesem Zeitpunkt schon längst nicht mehr im Gehirn nachweisbar (bis max. drei Tage nach Beendigung des Nikotinkonsums).
Im Ergebnis ist festzustellen, dass während des Entzugs weniger die Abhängigkeit von der vom Tabakrauch erzeugten Wirkung von Bedeutung ist, was viele gescheiterte Therapien mit Nikotinsubstituten zeigen, sondern vielmehr der durch die nikotinerge Stimulation des Nucleus accumbens induzierte Lernprozess. In geeigneter Weise kann dieser Lernprozess nur durch starke Selbstmotivation oder professionelle Verhaltenstherapien beeinflusst bzw. umgekehrt werden. Nikotinersatzpräparate und andere Medikamente können den Entzug unterstützen.
Die psychische Abhängigkeit durch eingeprägte Verhaltensmuster, die sich im Laufe einer „Raucherkarriere“ entwickeln, kann nach dem körperlichen Entzug auch nach Jahren noch vorhanden sein.
Die Rückfallwahrscheinlichkeit bei Rauchern, die ohne Hilfsmittel mit dem Tabakkonsum aufhören, liegt bei 97 % innerhalb von sechs Monaten nach dem Rauchstopp. Bis 2012 ging man davon aus, dass Nikotinersatzpräparate bei korrekter Dosierung und weiterer fachlicher Anleitung die Erfolgschancen um 3 % steigern können.[42] Ersatzpräparate wie Nikotinpflaster, Nikotinkaugummis, Sublingualtabletten oder Nikotin-Nasenspray erhöhen laut einer Meta-Analyse von Studien mit mindestens 6 Monaten Nachbeobachtungsdauer die Abstinenz-Wahrscheinlichkeit im Schnitt um 50–60 %, im Vergleich zu Placebo- oder unbehandelten Kontrollgruppen.[43][44]
Zusatzstoffe
Die von den Herstellern dem Tabak teilweise beigegebenen Stoffe wie Ammoniumsalze und Menthol beschleunigen das Anfluten des Nikotins im Blut. Der These, dass der Zusatz von Ammoniumverbindungen zum Zigarettentabak die Aufnahme von Nikotin aus dem Rauch verstärkt, widerspricht eine wissenschaftliche Studie aus dem Herbst 2011. Sie wurde von einem staatlichen Forschungsinstitut in den Niederlanden durchgeführt und zeigte, dass der Ammoniumgehalt im Tabak keinen Einfluss auf die Nikotinaufnahme hat.[45] Menthol dämpft den Hustenreiz und betäubt die schmerzenden Atemwege. Zuckerstoffe und Kakao nehmen dem Rauch die Schärfe, wodurch es einfacher wird, den Rauch zu inhalieren. Mediziner-Organisationen sind der Auffassung, die Beimengung dieser Stoffe diene dazu, insbesondere Kindern und Jugendlichen den Einstieg in die Raucherkarriere zu erleichtern. Ammoniumverbindungen (wie etwa Ammoniumchlorid) sind in Deutschland nur für Schnupftabak und Kautabak zugelassen, jedoch nicht für Tabak zum Rauchen.
Auswirkungen auf die Gesundheit


Ab der Mitte des 20. Jahrhunderts wurde die starke Gesundheitsschädlichkeit des Rauchens allgemein bekannt. Die Gesundheitsgefahren durch Rauchen sind sowohl epidemiologisch als auch durch biochemisch-molekularbiologische Untersuchungen zweifelsfrei belegt. Tabakrauch enthält einige tausend Stoffe, von denen viele bereits für sich genommen krebserregend sind.
Auch das Bundesverfassungsgericht stellte 1997 fest, dass Rauchen gesundheitsschädlich ist. Weiterhin wurde höchstrichterlich festgestellt, dass nach heutigem medizinischem Kenntnisstand gesichert ist, dass Rauchen Krebs sowie Herz- und Gefäßkrankheiten verursacht und damit zu tödlichen Krankheiten und Gesundheitsgefahren für nicht rauchende Mitmenschen führt. Bei Tabakerzeugnissen handelt es sich um Genussmittel, bei deren bestimmungsgemäßer Verwendung Gesundheitsschäden regelmäßig auftreten (BVerfG, B. v. 22. Januar 1997, Az. 2 BvR 1915/91, in: BVerfGE 95, 173).
Schadstoffaufnahme
Risikofaktor für Krankheiten
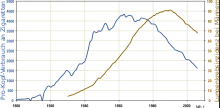
Mit einem zeitlichen Versatz von 20 bis 30 Jahren verlaufen die beiden Kurven weitgehend parallel. Lungenkrebs war zu Beginn des 20. Jahrhunderts eine extrem seltene Krankheit.[46]
Das Einatmen von Tabakrauch ist ein gesicherter Risikofaktor für die folgenden Erkrankungen:
- Verschiedene Arten von Krebs, meist an einer oder mehreren Stationen des umgangssprachlich als Raucherstraße bezeichneten Weges, den der Rauch durch den Körper geht: Rachen-, Kehlkopf-, Speiseröhren-, Lungen-, Magen-, Nieren-, Blasenkrebs unter anderem
- Bauchspeicheldrüsenkrebs und chronische Bauchspeicheldrüsenentzündung (Pankreatitis)
- Asthma
- Chronisch obstruktive Lungenerkrankung (COPD, umgangssprachlich „Raucherhusten“), Lungenemphysem, chronische Bronchitis und andere Lungenerkrankungen
- Koronare Herzkrankheit und den daraus resultierenden Herzinfarkt
- Periphere arterielle Verschlusskrankheit, umgangssprachlich Raucherbein genannt
- Schlaganfall
- Erektile Dysfunktion (Potenzstörungen)
- Diabetes mellitus Typ 2[47]
- Multiple Sklerose, eine Erkrankung des zentralen Nervensystems
- Aneurysmata, durch das lokale Aussacken der Blutgefäße besteht die Gefahr, dass diese reißen und daraus innere Blutungen resultieren
- Leberzirrhose
- Magen-Darm-Geschwüre
- Cervixkarzinom bzw. Gebärmutterhalskrebs, Nikotin kann im Cervixsekret in drei bis zu 35 facher Konzentration gegenüber dem Serum nachgewiesen werden
- Chronischen Zahnfleischschwund (Parodontitis) und andere Zahnfleischerkrankungen
- Schwächung des Immunsystems und damit verbundene erhöhte Anfälligkeit für Infektionskrankheiten
- Vorzeitige Hautalterung
- Verzögerte Wundheilung
- Altersbedingte Makuladegeneration (die häufigste Ursache für Erblindung in Europa)
- Thrombangitis obliterans, eine als Winiwarter-Buerger-Syndrom bezeichnete Gefäßentzündung.
Durch das Rauchen steigt das – im Vergleich zur Gesamtbevölkerung – relative Risiko für Krebserkrankungen am deutlichsten, gefolgt von den Magen- und Darmgeschwüren, den chronischen Lungenerkrankungen und den Herz-Kreislauf-Erkrankungen. Besonders deutlich wird die Risikozunahme beim Lungenkrebs: Mehr als 85 % der Lungenkrebspatienten, aber – je nach Altersgruppe, Geschlecht und Population – nur etwa 25 bis 35 Prozent der Normalbevölkerung sind Raucher. Auch bei ehemaligen Rauchern bleibt ein erhöhtes Lungenkrebsrisiko bestehen. Genetische Untersuchungen haben gezeigt, dass die Aktivität von Genen, die für die Reparatur der DNA zuständig sind und die Entwicklung von Lungenkrebs aufhalten könnten, bei Rauchern dauerhaft herabgesetzt ist. Nachdem die Diagnose Lungenkrebs gestellt wurde, liegt die Wahrscheinlichkeit, die nächsten fünf Jahre zu überleben, bei nur 16 bis 21 %.[48]
Rauchen ist der stärkste Risikofaktor für Herzinfarkte und Herzgefäßerkrankungen (98 % aller Infarktpatienten unter 40 Jahren sind Raucher). In einer Metastudie analysierten Kardiologen der Northwestern University in Chicago 18 einzelne Längsschnittstudien, in denen zusammen mehr als 250.000 Männer und Frauen im Alter von 45 bis 75 mindestens zehn Jahre lang begleitet wurden.[49] Ein Ergebnis: Schon einer der großen vier Risikofaktoren – Rauchen, Diabetes, zu hoher Blutdruck oder Cholesterinspiegel – kann das normale Risiko für eine Herz-Kreislauf-Erkrankung auf das Zehnfache steigern.[50]
Plötzliche, beim Aufstehen und Losgehen auftretende Schmerzen unterhalb der Kniekehle können auf Erkrankungen der Beinarterien hindeuten, bei deren Verschluss (Arteriosklerose) Zehen, später Füße und Unterschenkel absterben können. Ein Lungenemphysem (Lungenblähung) erlaubt es dem Patienten, nur noch mit Mühe auszuatmen. Die Lungenbläschen entleeren die ausgeatmete Luft nur noch zum Teil, platzen schließlich, und durch die verminderte Sauerstoffsättigung des Blutes können die Patienten im späteren Verlauf nur noch durch unnatürlich schnelles Atmen bzw. mit Hilfe von Sauerstoff-Atemgeräten überleben.
Weiterhin besteht die Gefahr, dass das Rauchen den Verlauf einer vorliegenden chronischen Erkrankung ungünstig beeinflusst. So ist das Risiko eines Voranschreitens der Behinderung bei der Multiplen Sklerose deutlich erhöht.[51]
Die verbreitete Annahme, Zigaretten mit reduziertem Nikotin- und Teergehalt seien weniger schädlich als „normale“ Zigaretten, ist mittlerweile hinreichend widerlegt. So konnte gezeigt werden, dass das von den sogenannten Light-Zigaretten ausgehende Gesundheitsrisiko genauso hoch ist wie das der Zigaretten mit höherem Teer- und Nikotingehalt.[52] Aus diesem Grund ist die Verwendung solcher für den Konsumenten irreführender Begriffe wie „light“ in der EU seit 2003 untersagt. Darüber hinaus belegt eine aktuelle Studie, dass Rauchern von „Light-Zigaretten“ das Aufgeben des Tabakrauchens sogar erheblich schwerer fällt als Rauchern von Zigaretten mit höherem Teer- und Nikotingehalt.
Studien, die Hinweise auf einen möglichen Schutz vor der Alzheimer-Krankheit und anderen Demenzerkrankungen durch das Rauchen ergeben hatten, gelten mittlerweile als widerlegt. Das Gegenteil ist der Fall. In mehreren Metastudien wurde festgestellt, dass Raucher ein signifikant höheres Risiko für eine Demenz durch Alzheimer-Krankheit haben als Nichtraucher. Das Risiko für eine vaskuläre Demenz und leichte kognitive Beeinträchtigungen ist nicht oder nur geringfügig erhöht.[53]
Das in der Regel unfreiwillige Passivrauchen kann identische Symptome und Krankheiten verursachen. Bei Kindern von Rauchern ist eine deutlich höhere Infektionsanfälligkeit zu beobachten. Nikotin und weitere metabolische Giftstoffe aus dem Tabakrauch lassen sich noch nach Monaten im Haar beziehungsweise im Körper und im Urin nachweisen.
Rauchen und psychische Gesundheit
Rauchen wird nicht nur mit körperlichen Folgen in Verbindung gebracht, sondern auch mit psychischer Labilität. Unter Patienten mit psychischen Erkrankungen finden sich mehr Raucher als im Durchschnitt der Bevölkerung.[54] In einer repräsentativen britischen Studie gab es unter Jugendlichen mit Suizidversuchen in der Lebensgeschichte einen höheren Anteil Raucher als unter den übrigen Jugendlichen.[55] Unklar ist jedoch, inwieweit Rauchen zu psychischen Problemen führt oder aber der Tabakkonsum eine Folgeerscheinung von bestehender mentaler Labilität ist.
Veränderung des menschlichen Erbgutes
In einer 2010 veröffentlichten Studie der Southwest Foundation for Biomedical Research in San Antonio, Texas, identifizierten Wissenschaftler mehr als 300 Gene, deren Funktion durch das Rauchen verändert wird. Zudem beeinträchtigt der Tabakkonsum laut dieser Studie nicht nur einzelne, sondern auch ganze Netzwerke von Genen. Diese Gene stehen im direkten Zusammenhang mit den durch Zigarettenrauch verursachten Erkrankungen. Besonders das Immunsystem würde durch die veränderte Genaktivität negativ beeinflusst, da viele für die Abwehr von Krankheitserregern relevanten Gene in ihrer Funktion gestört seien. Das Rauchen begünstige zudem übermäßig viele Prozesse, die an der Entstehung von Krebs beteiligt sind.[56]
Schon die bei einem oder zwei Zigarettenzügen aufgenommene Menge Tabakrauch kann schwere Erbgutschäden hervorrufen.[57]
Wissenschaftler um Ludmil Alexandrov vom Los Alamos National Laboratory untersuchten das Ausmaß der Erbgutschäden durch Tabakrauch. Sie kamen zu dem Ergebnis, dass der Konsum einer Schachtel Zigaretten täglich innerhalb eines Jahres zu durchschnittlich
- 150 zusätzlichen Mutationen in jeder Lungenzelle,
- 97 zusätzlichen Mutationen in jeder Zelle des Kehlkopfes,
- 39 zusätzlichen Mutationen in jeder Rachenzelle,
- 23 zusätzlichen Mutationen in jeder Zelle des Mundes,
- 18 zusätzlichen Mutationen in jeder Blasenzelle
- sowie sechs zusätzlichen Mutationen in jeder Leberzelle führt.[58]
Die stark gestiegene Mutationsrate führt in den betroffenen Organen zu einem erhöhten Krebsrisiko.
Erektile Dysfunktion (Impotenz) und Unfruchtbarkeit
Rauchen ist – im Wesentlichen bedingt durch die gefäßverengende Wirkung[59][60] – eine der Hauptursachen für Erektile Dysfunktion.[61][62][63][64]
Darüber hinaus reduziert das Rauchen die Qualität der Spermien, was in einer verminderten Fruchtbarkeit resultiert.[61]
Verzögerte Heilung
Was aufgrund der negativen Auswirkungen der Tabakrauch-Inhaltsstoffe auf das Immunsystem schon seit langem in der Praxis festgestellt wurde, wurde im November 2006 für orthopädische Verletzungen streng evidenzbasiert in zwei Kontrollgruppen-Studien an Tieren als nachgewiesen publiziert. Knochen- und Bänderverletzungen heilen unter der Einwirkung von Tabakrauch-Ausgesetztsein (Passivrauchen) deutlich langsamer als bei jenen Lebewesen, die dem nicht ausgesetzt waren. Mäuse, die regelmäßig Zigarettenrauch ausgesetzt waren und einen chirurgisch zugefügten Knochenbruch ausheilen mussten, hatten einen stark verringerten Spiegel von Typ-II-Kollagen. Die Heilung verlief also deutlich langsamer. Auch in einer weiteren Studie zu Heilprozessen bei Verletzungen des Bänderapparats erwiesen sich die unter kontrollierten Laborbedingungen dem Tabakrauch ausgesetzten Tiere als deutlich geringer regenerationsfähig. Bereits nach einer Woche des über zwei Monate angelegten Forschungsplans hatten die Mäuse der Kontrollgruppe eine deutlich höhere Zelldichte im Wundgebiet.[65] US-amerikanische statistische Analysen klinischer Daten zeigen ohnehin, dass Raucher nachweislich häufiger betroffen sind von Hüftfrakturen und Knocheninfektionen sowie deren Wund- und Frakturheilung verzögert sind.
Die Heilung nach dem Einsatz von Zahnimplantaten wird durch den Konsum von Nikotin erheblich erschwert, da dieses die Gefäße verengt und das Zahnfleisch nicht mehr normal durchblutet wird.[66] Eine Studie mit mehr als 23 300 Teilnehmern kam zum Schluss, dass Raucher im Vergleich zu Nichtrauchern ein 2,5- bis 3,6-fach höheres Risiko haben, ihre Zähne vorzeitig zu verlieren.[67]
Radioaktivität
Eine weitere Gefahr für die Gesundheit geht von radioaktiven Stoffen aus. Sie sind im Zigarettenrauch enthalten, weil die Blätter der Tabakpflanze mit den Trichomen eine Struktur besitzen, die mit Schwermetallen besetzte Staubteilchen besonders gut aus der Luft herausfiltert. Unter diesen Schwermetallen befinden sich auch Radioaktive.[68]
Die radioaktiven Nuklide stammen zum Teil noch aus oberirdischen Tests von Nuklearwaffen in den 1950er/1960er Jahren und Satellitenabstürzen der 1970er Jahre.[69] Der größte Teil der Radioaktivität stammt jedoch von Polonium-210, das in der Erde der Anbauregionen natürlich vorkommt oder durch Phosphatdünger auf das Feld gelangt.
Zur jährlichen Strahlenbelastung durch das Rauchen existieren verschiedene Untersuchungen. So gibt es mehrere Studien, die bei einem Konsum von 30 Zigaretten am Tag effektive Dosen pro Jahr von 0,16 mSv bis 1,31 mSv angeben.[70][71][72] Eine andere Studie des amerikanischen National Council on Radiation Protection & Measurements kommt zu wesentlich höheren Dosen, bei denen bei gleichem Konsum eine durchschnittliche Lungendosis von 160 mSv/a bzw. eine effektive Äquivalenzdosis von 13 mSv/a angegeben wird.[73]
Die jährliche Gesamtstrahlenbelastung liegt in Deutschland im Durchschnitt bei 4,05 mSv. Einige Wissenschaftler vertreten die Meinung, dass die durch Tabakrauch inhalierten Radionuklide zu einem signifikanten Anteil für Lungenkrebserkrankungen verantwortlich sind.[74] Polonium ist ein radioaktiver α-Strahler, der sich sehr schädigend auf den Körper eines lebenden Organismus auswirken kann, wenn er sich in der Lunge von Menschen, die Tabakrauch einatmen, anreichert.
Feinstaub
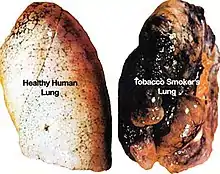
Durch Zigarettenrauchen entsteht Feinstaub, der besonders in geschlossenen Räumen eine hohe Konzentration erreichen kann. Das wies eine Untersuchung des Dublin Institute of Technology unter Leitung von Patrick Goodman nach.[75]
Die Arbeitsgruppe untersuchte die Luftqualität und den Gesundheitszustand von Angestellten in Bars und Kneipen Dublins sieben Monate vor Einführung des allgemeinen Rauchverbots in Irland am 29. März 2004 und genau ein Jahr danach. Man stellte fest, dass die Feinstaub-Konzentration in dem Zeitraum um 83 % gesunken war. Da dieser Feinstaub als krebserregend gilt, geht von ihm vermutlich eine besondere Gesundheitsgefährdung aus. Auch die Konzentration des ebenfalls als krebserregend geltenden Benzols sank um 80 %. Außerdem unterzogen sich 81 Angestellte einem Lungenfunktionstest, bei dem sich herausstellte, dass beim zweiten Test die Menge des ausgeatmeten Kohlenmonoxids im Schnitt um 79 % gesunken war.
Beim Rauchen von Filterzigaretten werden feinste Staubpartikel aus dem Filter mitinhaliert. In einer Stellungnahme des Bundesinstituts für gesundheitlichen Verbraucherschutz und Veterinärmedizin vom 4. Juni 2002, die im Jahr 2012 nicht mehr im Web verfügbar ist, heißt es dazu: „Es wurde beschrieben, dass beim Rauchen von Zigaretten mit Celluloseacetatfiltern Celluloseacetatfasern, die mit ‚Teer‘ bzw. polyzyklischen aromatischen Kohlenwasserstoffen beschichtet sind, in den Mund gelangen und dass derartige Fasern in den Lungen von Patienten, die an Lungenkrebs erkrankt waren, entdeckt werden konnten. Auch das Verschlucken solcher Fasern wurde theoretisch erwogen. Des Weiteren wurde bewiesen, dass beim Rauchen von Zigaretten mit Aktivkohle-haltigem Filter Kohlepartikel freigesetzt wurden. Daraus wurde die Vermutung abgeleitet, dass mit Tabakrauch-Toxinen beschichtete Kohlepartikel beim Rauchen inhaliert oder geschluckt werden könnten.“
Rauchen in der Schwangerschaft
Nach Angaben der Deutschen Krebsgesellschaft werden 30 % bis 40 % aller Mangelgeburten und bis zu 14 % aller Frühgeburten durch Rauchen in der Schwangerschaft verursacht.[76] Starke Raucherinnen werden auch seltener schwanger als andere Frauen.[77] In Deutschland rauchten 2006 17,3 % der Mütter während der Schwangerschaft – doppelt so viel wie in den USA oder in Schweden.[76]
Rauchen in der Schwangerschaft gefährdet den Embryo bzw. Fötus, da die von der Mutter eingeatmeten Giftstoffe über den Blutkreislauf in den kindlichen Organismus gelangen. Einige Karzinogene, die im Tabakrauch enthalten sind, können auch im Blut Ungeborener nachgewiesen werden und eine höhere Anzahl an Nikotinrezeptoren im Gehirn macht spätestens im Jugendalter die Entwicklung einer Abhängigkeit wahrscheinlich. So zeigen auch Ratten nach intrauterinem Kontakt mit Nikotin eine stärkere Tendenz zu Nikotin- und Alkoholkonsum sowie eine Vorliebe für fettreiche Nahrung.[78]
Durch das Rauchen werden die Blutgefäße der Plazenta verengt und somit die Sauerstoffversorgung des Kindes beeinträchtigt. Starkes Rauchen schädigt den Uterus und verringert die Fertilität, denn die befruchtete Eizelle kann sich schwieriger im Endometrium einnisten. Die Folge ist ein erhöhtes Risiko für Fehlgeburt, Fehlbildungen (zum Beispiel die Lippen-Kiefer-Gaumenspalte), Mangelentwicklung und Frühgeburtlichkeit. Die Geburtsgewichte von Babys rauchender Mütter sind im Durchschnitt deutlich niedriger als die von Babys, deren Mütter nicht rauchen (Nichtraucher: 11 Prozent unter 2500 Gramm; bis zehn Zigaretten pro Tag: 17 Prozent unter 2500 Gramm; mehr als 20 Zigaretten pro Tag: 25 Prozent unter 2500 Gramm). Auch eine Risikoerhöhung für die Kinder, später am plötzlichen Kindstod zu sterben oder an Leukämie zu erkranken, wird durch das Rauchen hervorgerufen. Auch eine Risikoerhöhung für genetische Abweichungen ist mittlerweile nachgewiesen. Die Fehlbildungsrate steigt mit dem Zigarettenrauchen von Mutter und Vater über den Durchschnitt. Neueren Studien zufolge (siehe Links) ist auch eine Schädigung der Chromosomen des Kindes durch den Nikotinkonsum der Schwangeren möglich. Erwiesen ist die erhöhte Anfälligkeit der Kinder rauchender Mütter für Allergie-, Bronchitis- und Asthmaerkrankungen sowie für Mittelohrentzündungen (2- bis 3-mal häufiger als im Durchschnitt). Im Schulalter sind Kinder aus Raucherhaushalten häufiger übergewichtig und verhaltensauffällig (Konzentrationsschwäche, Unaufmerksamkeit, Hyperaktivität, Impulsivität, aggressives Verhalten, Störungen der Lautsprachentwicklung). Rauchen der Mutter bzw. Eltern während der Schwangerschaft schädigt nach den neuesten Untersuchungen US-amerikanischer Forscher sogar die Gesundheit von deren Enkelkindern.
Es scheint inzwischen nachgewiesen zu sein, dass Rauchen während der Schwangerschaft die Samenqualität der männlichen Nachkommen so signifikant herabsetzt, dass deren Chancen, später selbst Kinder zu bekommen, deutlich vermindert sind.[79] Das könnte auch Grund für die zurzeit offensichtlich fallende männliche Fruchtbarkeit sein: Die Müttergeneration der jetzt 20- bis 40-Jährigen ist die erste, in der Frauen in großem Stil geraucht haben.[6]
Rauchen während der Stillzeit
Wenn die Mutter während der Stillzeit raucht, besteht ein mehrschichtiges Gefahrenpotential für das Kind. Neben der unmittelbaren Exposition gegenüber dem Tabakrauch in der Atemluft, dem sogenannten Passivrauchen, kann das Kind auch durch Kontakt mit kontaminierter Kleidung der Mutter schädliche Substanzen aufnehmen.[80] Während solche Gefahren, die ähnlich auch für andere Luftverunreinigungen (wie Abgase, Smog, Grillkohlenrauch etc.) gelten, eventuell durch frische Raumluft und Kleiderwechsel zu vermeiden sind, lassen sich mögliche Gefährdungen infolge veränderter Muttermilch damit nicht umgehen. Diese betreffen außer einem verringerten Milchfluss und einer verkürzten Stillzeit den direkten Einfluss auf den Säugling. Hierbei zeigten sich im Vergleich einer Reihe von Studien sowohl hinsichtlich verminderter schützender Wirkung der Brustmilch als auch bezüglich der in die Milch übergetretenen Schadstoffe wie Nikotin starke Schwankungen.[81] Abhängig ist der individuelle Nikotinspiegel von der Menge an konsumierten Zigaretten und von der Zeit zwischen der letzten Zigarette und dem Stillen.
Gehirn
Eine Übersichtsarbeit (Meta-Analyse) aus dem Jahr 2013, in die 7 Studien mit bildgebenden Verfahren und insgesamt 418 Probanden eingingen, fand Hinweise auf weniger Graue Substanz bei Rauchern im Vergleich zu Nichtrauchern in einem Teil des limbischen Systems, dem Gyrus cinguli anterior.[82] Ob es sich um eine Folge des Rauchens handelt oder durch andere Faktoren verursacht wird, ist unbekannt.
Senkung der Lebenserwartung
Studien belegen eine Verkürzung der Lebenserwartung von Rauchern, wenn auch mit unterschiedlichen Angaben über die Höhe der Verkürzung.
Eine über die Jahre 1951–2001 mit über 30.000 britischen Ärzten durchgeführte Studie ergab für lebenslange Raucher eine im Vergleich zu Nichtrauchern um durchschnittlich 10 Jahre verkürzte Lebenserwartung.[83] Zu einem ähnlichen Ergebnis kam eine 1950 initiierte und bis 2008 fortgeführte japanische Langzeitstudie mit über 67.000 Teilnehmern.[84] Andere Studien kommen auf Verkürzungen von 5,[85] 7[86] oder 12[87][88] Jahren, wobei die Verkürzung bei Männern stets größer ausfällt als bei Frauen.
In einer 2010 veröffentlichten britischen Studie stieg das Sterberisiko innerhalb von 20 Jahren um 56 % bei wenig Bewegung, um 52 % durch Rauchen, um 31 % durch schlechte Ernährung und um 26 % durch viel Alkohol.[89]
Eine 2011 veröffentlichte Studie, die Daten aus 30 europäischen Ländern untersuchte, kam zu dem Schluss, dass zwischen 40 % und 60 % des Geschlechterunterschieds in der Lebenserwartung auf das Rauchen von Tabak zurückzuführen seien.[90]
Todesfälle
Den Angaben der Drogenbeauftragten der Bundesregierung sowie der Deutschen Hauptstelle für Suchtfragen zufolge ist von jährlich 110.000 bis 140.000 tabakbedingten Todesfällen in Deutschland auszugehen,[91] was etwa 12–16 % aller Sterbefälle entspricht. Zum Vergleich: 2009 wurden 1.331 Drogentote durch illegale Rauschmittel registriert. Die Zahl der Toten durch Alkoholmissbrauch wird auf über 70.000 geschätzt, wobei bei 74 % dieser Fälle Mischkonsum mit Tabak vorliegt.[92]
2015 gab es in der Schweiz 9.535 Todesfälle durch direkten Tabakkonsum (ohne Passivrauchen etc. pp.), was 14,1 Prozent aller Todesfälle entspricht. Allein die medizinischen Kosten summierten sich in jenem Jahr auf rund drei Milliarden Franken.[93]
Im Jahr 2008 wurden in Deutschland rund 5,2 % aller Sterbefälle auf für Raucher symptomatische Krebserkrankungen zurückgeführt. Allein Lungenkrebs forderte 42.319 Todesopfer. Insgesamt starben 2008 in Deutschland 43.380 Menschen infolge von Krebserkrankungen, die auf den Konsum von Tabak zurückgeführt werden konnten.[94]
Die Zahl der an den Folgen des Rauchens verstorbenen Frauen in Deutschland ist in den letzten zehn Jahren von 11.870 im Jahr 2005 auf 15.748 im Jahr 2014 angestiegen.[95]
Die Weltgesundheitsorganisation WHO schätzt, dass im 21. Jahrhundert etwa eine Milliarde Menschen aufgrund des Rauchens von Tabak sterben werden. Weltweit fordert das Rauchen etwa 5,4 Millionen Tote pro Jahr, was laut Douglas Bettcher von der WHO so viele Tote sind, wie wenn jede Stunde ein Jumbojet abstürzen würde.[96] Durch Passivrauchen sterben jährlich weltweit etwa 600.000 Menschen, davon alleine 165.000 Kinder, da sie sich dem Rauch besonders schwer entziehen können.[97]
Forschungsgeschichte
Bis zum Beginn des 20. Jahrhunderts zählte Lungenkrebs zu den äußerst seltenen Krankheiten. So betrug beispielsweise der Anteil von Lungenkrebs an allen Krebserkrankungen 1878 bei Autopsien am pathologischen Institut der Universität Dresden lediglich 1 %. Die Häufigkeit dieser Erkrankung nahm in den folgenden Jahren immer weiter zu. 1918 erreichte Lungenkrebs einen Anteil von fast 10 % und 1927 von über 14 % aller Krebserkrankungen. Das Handbuch der speziellen Pathologie und Therapie vermerkte in der Ausgabe des Jahres 1930, dass die bösartigen Lungengeschwülste zu Beginn des neuen Jahrhunderts und noch stärker nach dem Ersten Weltkrieg zunahmen. Die meisten Tumoren wurden dabei bei Männern beobachtet. Die Überlebenszeit zwischen Erstdiagnose und Tod betrug üblicherweise 6 bis 24 Monate, wobei in fast allen Fällen der Erkrankung eine langjährige chronische Bronchitis vorausging. Im Handbuch wurden die möglichen Ursachen für die Zunahme der Lungenkrebsinzidenz diskutiert. Die durch die Industrie verursachte Luftverschmutzung mit toxischen Gasen und Staub, das Asphaltieren der Straßen, die Zunahme des motorisierten Straßenverkehrs, die Exposition mit chemischen Kampfstoffen während des Ersten Weltkriegs, die Spanische Grippe (1918) und die Exposition mit Benzol oder Benzin wurden in Betracht gezogen. Das Tabakrauchen wurde dabei nur am Rande als mögliche Ursache angesprochen. Es wurde ausgeführt, dass bisher die meisten Studien keinen Zusammenhang zwischen Rauchen und Lungenkrebs aufzeigen konnten.[98] Bereits ein Jahr zuvor veröffentlichte der Dresdner Arzt Fritz Lickint einen Übersichtsartikel (Tabak und Tabakrauch als ätiologischer Faktor des Carcinoms),[99] in dem er den Tabakrauch als krebsauslösenden Faktor identifizierte. Theodor Fahr äußerte bereits 1923 bei einer Tagung der Deutschen Pathologischen Gesellschaft als einer der ersten Wissenschaftler den Verdacht, dass zwischen Rauchen und Bronchialkarzinom ein Zusammenhang besteht:
„Als Reiz für die Entstehung des Bronchialkrebses kommt m. E. nur eine chronisch wirkende Schädlichkeit in Betracht, schwerlich eine Vergiftung mit Kampfgasen, viel eher das Inhalieren beim Zigarettenrauchen, welches zweifellos zugenommen hat.“
Der Terry-Report lieferte den ersten toxikologischen und somit wissenschaftlich sicheren Beweis dafür, dass Zigarettenrauchen zu einem deutlich erhöhten Auftreten von Lungentumoren (-krebs) führt. Auch Kehlkopf-, Mundhöhlen-, Speiseröhren-, Blasen- und Pankreastumoren können vom Tabakrauch erzeugt werden. Als der Report erschien und die Schädlichkeit eingeatmeten Teerkondensates für Straßenbau- und Fabrikarbeiter sowie Raucher bekannt wurde, gaben viele Ärzte in Großbritannien das Rauchen auf. Zur selben Zeit, von 1953 bis 1965, lief jedoch bereits eine Langzeitstudie über die Anzahl der Todesfälle. Das Ergebnis zeigte, dass die Zahl der lungenkrebsbedingten Todesfälle bei 35- bis 64-jährigen Männern in Großbritannien um 7 % stieg – die der Ärzte sank im selben Zeitraum um 38 %. Von fünf Nichtrauchern erreichte einer nicht mehr das Rentenalter – von Rauchern (Zigarettenkonsum: 25 Stück täglich und „auf Lunge“) hingegen zwei. Eine im Januar 2013 im New England Journal of Medicine (NEJM) publizierte Studie sagt aus, dass die Wahrscheinlichkeit, dass lebenslange Raucher das 80. Lebensjahr erreichen, bei 26 % und bei lebenslangen Raucherinnen bei 38 % liegt, während die Wahrscheinlichkeit, das 80. Lebensjahr zu erreichen, bei lebenslangen Nichtrauchern bei 61 % und bei Nichtraucherinnen bei 70 % liegt.[101]
Zusätzlich gefährdet waren untersuchte Raucherinnen, die die Antibabypille nahmen: Sie erkrankten achtmal häufiger an Schlaganfall, Thrombose oder Herzinfarkt. Bei schwangeren Raucherinnen wurde zusätzlich die Plazenta weniger durchblutet, so dass die Leibesfrucht weniger Nähr- und Sauerstoff enthielt. Das Risiko einer Fehl- bzw. Frühgeburt wurde bei einem Konsum von 20 Zigaretten täglich doppelt so groß wie das der Nichtraucherinnen, und das Geburtsgewicht der Säuglinge fiel um durchschnittlich 200 g. Die schulischen Leistungen elfjähriger Kinder, deren Mütter während der Schwangerschaft geraucht hatten, lagen so zum Beispiel im Durchschnitt etwa drei Monate zurück gegenüber den nicht derart vorgeschädigten Kindern.
1986/87 wurden in den USA und Großbritannien weitere umfangreiche Behördenberichte über die Schädlichkeit von Zigarettenrauch vorgelegt. Demnach ist das Risiko, durch Passivrauchen an Lungenkrebs zu erkranken, für den nichtrauchenden Partner von rauchenden Ehepartnern zwei- bis dreimal so hoch wie das durchschnittliche Risiko für Nichtraucher. Statistisch gesehen wird von 1000 jungen Männern, die rauchen, einer ermordet. Sechs davon kommen durch Verkehrsunfälle ums Leben, aber 250 sterben an Folgeschäden und -krankheiten des Rauchens. Die Lebenserwartung sinkt also pro Zigarette um zirka 15 Minuten, d. h., bei 20 Zigaretten täglich hat man eine um fünf Jahre kürzere Lebenserwartung, bei 40 täglich etwa acht Jahre weniger.
Mitte der 1990er Jahre wurde schließlich der Nachweis erbracht, dass das Benzo[a]pyren im Tabakrauch das Tumorsuppressor-Gen p53 beschädigt. Dieses Gen ist für die Reparatur von Defekten in der DNA zuständig, wodurch die Bildung von Tumorzellen und somit die Entstehung von Krebs verhindert wird. Damit war neben Forschungsergebnissen durch Statistiken und Tierversuche auch der direkte kausale Zusammenhang zwischen Rauchen und Lungenkrebs belegt.
Statistiken
Anteil der Raucher in Deutschland
Der Tabakatlas des Deutschen Krebsforschungszentrums (DKFZ) wies für das Jahr 2013 eine Raucherquote von 24,5 % aus.[102] Die Rate der Ex-Raucher lag bei 19,7 %. Das durchschnittliche Alter bei Rauchbeginn betrug 17,8 Jahre (in der Altersgruppe der 15- bis 20-Jährigen 15,4 Jahre).[103]
Laut Mikrozensus 2017 rauchte rund jeder Vierte bis Fünfte (22,4 %) in der Gesamtbevölkerung ab 15 Jahren. Regelmäßig rauchte weniger als ein Fünftel (18,8 %).[104]
| Alter in Jahren | Männer | Frauen |
|---|---|---|
| 15–18 | 6,3 % | 4,8 % |
| 18–20 | 21,7 % | 14,2 % |
| 20–25 | 29,8 % | 20,3 % |
| 25–30 | 35,1 % | 24,3 % |
| 30–35 | 36,6 % | 24,7 % |
| 35–40 | 36,0 % | 24,1 % |
| 40–45 | 33,2 % | 23,4 % |
| 45–50 | 32,2 % | 24,7 % |
| 50–55 | 31,6 % | 25,9 % |
| 55–60 | 30,2 % | 24,9 % |
| 60–65 | 25,8 % | 20,6 % |
| 65–70 | 18,8 % | 14,7 % |
| 70–75 | 13,8 % | 19,8 % |
| ab 75 | 7,2 % | 4,2 % |
Zigarettenjahresverbrauch pro Einwohner in Deutschland
Pro Tag wurden in Deutschland 2010 rund 229 Millionen Zigaretten geraucht. Das entspricht zirka 1.021 Zigaretten pro Einwohner im Jahr.[105]
| Rauchverhalten | Frauen | Männer | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 18 bis 29 | 30 bis 44 | 45 bis 64 | 65 u. älter | gesamt | 18 bis 29 | 30 bis 44 | 45 bis 64 | 65 u. älter | gesamt | |
| Tägliche Raucher | 33,6 % | 29,3 % | 22,0 % | 5,1 % | 21,9 % | 39,3 % | 36,0 % | 26,1 % | 11,8 % | 29,2 % |
| Gelegenheitsraucher | 11,0 % | 7,4 % | 5,3 % | 2,4 % | 6,1 % | 14,4 % | 8,3 % | 6,9 % | 3,8 % | 8,1 % |
| Exraucher | 14,6 % | 24,1 % | 25,5 % | 21,2 % | 22,3 % | 14,7 % | 23,9 % | 38,2 % | 52,1 % | 31,8 % |
| Nieraucher | 40,8 % | 39,2 % | 47,2 % | 71,3 % | 49,7 % | 31,5 % | 31,8 % | 28,8 % | 32,4 % | 30,9 % |
Zigarettenkonsum pro Tag (Deutschland)
Anzahl der gerauchten Zigaretten am Tag (Basis: Raucher).
| Zigaretten | Anteil |
|---|---|
| 0–4 | 7 % |
| 5–9 | 14 % |
| 10–14 | 22 % |
| 15–19 | 18 % |
| 20–24 | 24 % |
| 25–29 | 5 % |
| 30–34 | 5 % |
| 35–39 | 1 % |
| 40 und mehr | 4 % |
Zigarettenkonsum seit 1991 (Deutschland)
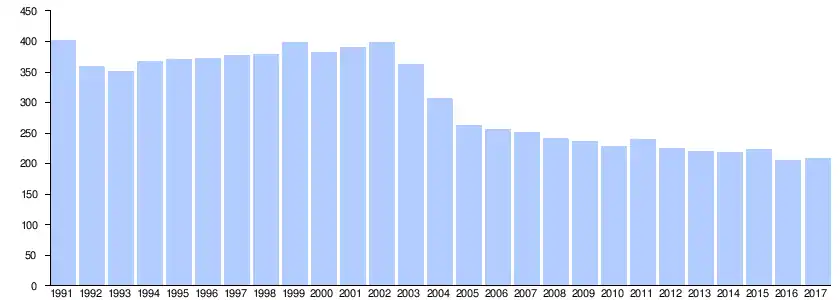 |
Quellen: Statistisches Bundesamt, 1991–2015 und 2017,[108] 2016[109]
Der Tabakanteil in einer durchschnittlichen Fertig-Zigarette kann mit 0,7 g abgeschätzt werden.[110] 100 Mio. Zigaretten täglich entsprechen somit 70 t Tabak täglich oder 25.550 t Tabak jährlich. Der Wert von 220 Mio. Zigaretten pro Tag (2013) entspricht rund 56.000 t Tabak pro Jahr.
Feinschnitttabakkonsum von 2000 bis 2013 (Deutschland)
Anzahl des im Schnitt jährlich verkauften Feinschnitttabaks (in Tonnen).
| Jahr | Feinschnitt in t |
|---|---|
| 2000 | 14.611 |
| 2005 | 33.232 |
| 2010 | 25.486 |
| 2011 | 27.043 |
| 2012 | 26.922 |
| 2013 | 25.734 |
Pfeifentabakkonsum von 2000 bis 2013 (Deutschland)
Anzahl des im Schnitt jährlich verkauften Pfeifentabaks (in Tonnen).
| Jahr | Pfeifentabak in t |
|---|---|
| 2000 | 909 |
| 2005 | 804 |
| 2010 | 756 |
| 2011 | 915 |
| 2012 | 1.029 |
| 2013 | 1.200 |
Anteil der Raucher in verschiedenen Ländern
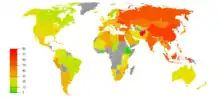
Der Anteil der Raucher (tägliche Raucher und gelegentliche Raucher zusammengefasst) an der Bevölkerung (Alter über 15 Jahre) der jeweiligen Länder (Zahlen, wenn nicht in den Einzelnachweisen anders angegeben, aus 2002 bis 2010).[112]
Zu berücksichtigen ist, dass in einigen Ländern (z. B. Indien) zwar wenig geraucht, aber umso mehr rauchloser Tabak konsumiert wird. In anderen Ländern dagegen, darunter Brasilien, haben scharfe Gesetze tatsächlich zu einer drastischen Verringerung des Tabakrauchens geführt. Bei wieder anderen Ländern, Indonesien z. B., ist zu beachten, dass Frauen dort kaum, Männer aber weitaus häufiger Raucher sind, als die folgenden Zahlen erkennen lassen.
| Land | Raucheranteil | ||
|---|---|---|---|
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
| |||
|
Maßnahmen gegen das Rauchen
Framework Convention
Die Weltgesundheitsorganisation hat 2003 das Rahmenübereinkommen der WHO zur Eindämmung des Tabakgebrauchs beschlossen. Der völkerrechtliche Vertrag trat 2005 in Kraft und wurde von 168 Vertragsparteien unterschrieben, darunter Deutschland, Österreich und die Europäische Union. Er ist für diese verbindlich. Ziel ist, die heutige und zukünftige Generationen vor den verheerenden gesundheitlichen, sozialen und die Umwelt betreffenden Folgen des Tabakkonsums und des Passivrauchens zu schützen.[135] Zu diesem Zweck sieht das Übereinkommen eine Reihe von nationalen, regionalen und internationalen Tabakkontrollmaßnahmen vor, darunter weitgehende Verpflichtungen betreffend Produktion, Verkauf, Vertrieb, Werbung, Besteuerung und den Tabak betreffende politische Maßnahmen.
Warnhinweise

Durch EG-Gesundheitsminister wurden innerhalb der EG auf Zigarettenpackungen und anderen Tabakwarenverpackungen größere und dringendere Warnhinweise wie etwa „Rauchen kann tödlich sein“, „Rauchen lässt Ihre Haut altern“ oder auch „Rauchen kann zu einem langsamen und schmerzhaften Tod führen“ eingeführt. Desgleichen wird darauf hingewiesen, dass Rauchen sehr schnell abhängig mache und man deshalb gar nicht erst anfangen sollte. In Deutschland und Österreich werden die in der Richtlinie 2014/40/EU enthaltenen Warnhinweise verwendet:[136][137]
- Rauchen verursacht 9 von 10 Lungenkarzinomen
- Rauchen verursacht Mund-, Rachen- und Kehlkopfkrebs
- Rauchen schädigt Ihre Lunge
- Rauchen verursacht Herzanfälle
- Rauchen verursacht Schlaganfälle und Behinderungen
- Rauchen verstopft Ihre Arterien
- Rauchen erhöht das Risiko zu erblinden
- Rauchen schädigt Zähne und Zahnfleisch
- Rauchen kann Ihr ungeborenes Kind töten
- Wenn Sie rauchen, schaden Sie Ihren Kindern, Ihrer Familie, Ihren Freunden
- Kinder von Rauchern werden oft selbst zu Rauchern
- Das Rauchen aufgeben für Ihre Lieben weiterleben
- Rauchen mindert Ihre Fruchtbarkeit
- Rauchen bedroht Ihre Potenz
Zusätzlich ist eine Information zur Raucherentwöhnung anzugeben.[138]
Die EU hatte 2004 eine Auswahl von Bildwarnhinweisen vorgestellt, die die Mitgliedsstaaten verwenden können. Großbritannien, Frankreich, Belgien, Spanien, Lettland, Ungarn und Rumänien haben die Bildwarnhinweise inzwischen eingeführt.[139] In Deutschland sind kombinierte Text-Bild-Warnhinweise in § 14 der Tabakerzeugnisverordnung geregelt.
Tabaksteuer
Ein weiteres politisches Instrument zur Eindämmung des Rauchens ist die Tabaksteuer. Der allgemeine Nutzen im Zusammenhang mit den erzielten Steuereinnahmen ist im Verhältnis zu den volkswirtschaftlichen Schäden durch die gesundheitlichen Folgen zu betrachten. Zum Weltnichtrauchertag 2014 forderte die Weltgesundheitsorganisation eine Erhöhung der Tabaksteuern.[140]
Verbote des Tabakrauchens
.JPG.webp)
Seit die gesundheitsschädlichen Wirkungen des Rauchens medizinisch erwiesen sind, gab es in verschiedenen Ländern immer wieder und mit steigender Tendenz Appelle an politische Entscheidungsträger, von staatlicher Seite dem Rauchen entgegenzuwirken. Die übergeordneten Gründe derartiger Appelle sind die Aufforderung an den Staat, einer gesundheitlichen Fürsorgepflicht gegenüber den Bürgern zu genügen, sowie der Hinweis auf den durch die gesundheitlichen Folgen verursachten volkswirtschaftlichen Schaden.
Der Staat seinerseits tut sich häufig schwer mit derartigen Forderungen, da er sich in einem Dilemma befindet, das von gegensätzlichen Interessen geprägt ist: Auf der einen Seite möchte man sich um die Volksgesundheit bemühen, andererseits soll die persönliche Entscheidungsfreiheit der Bürger nicht mehr als nötig eingeschränkt werden. Es gibt die Ansicht, Staaten seien auch deshalb am fortgesetzten Tabakkonsum der Bürger interessiert, weil die Tabaksteuer eine wichtige staatliche Einnahmequelle darstellt.
Vorreiter für Rauchverbote sind die USA, wo in der Regel kommunale Verordnungen vorschreiben, an welchen Orten Tabakrauch geduldet wird und an welchen nicht. Hier sind bereits Fälle bekannt, wo in einer Kommune das Rauchen in der Öffentlichkeit (also auch auf öffentlichen Straßen und Plätzen) generell verboten wurde. In New York City wurde 2003 das Rauchen in Restaurants verboten. Zugleich gelten hier extrem hohe Zigarettenpreise. Als weltweit erstes Land führte das im Himalaya gelegene Königreich Bhutan am 17. Dezember 2004 ein landesweit gültiges Rauchverbot in der Öffentlichkeit ein.
Imagewandel

Viele Staaten bemühen sich, Raucher zu motivieren, freiwillig mit dem Rauchen aufzuhören. Neben der Erhöhung der Tabaksteuer gehören dazu auch Kampagnen und Maßnahmen, die dem Rauchen zu einem negativen Image verhelfen sollen. Beispielsweise hat das kalifornische Tabakkontrollprogramm von 1989 das Ziel, die sozialen Normen zu verändern und Tabak „weniger begehrenswert, weniger akzeptabel und weniger verfügbar“ zu machen, was zu einer deutlichen Verringerung des Tabakkonsums führte.[141]
Einheitsverpackung (Plain packaging)
Genormtes Verbotsschild

Zur Abwendung von Brand- und Gesundheitsgefahren ist das Rauchen inzwischen an vielen Orten verboten. Das gilt insbesondere für Schulen, Restaurants, Arbeitsplätze, Tankstellen, Vereine (zum Beispiel am Schießstand von Schützenvereinen), Krankenhäuser, Kindergärten, Kurheime, Geschäfte und Waldgebiete (Waldbrand).
Um Orte zu kennzeichnen, an denen ein Rauchverbot gilt, wurde schon vor langer Zeit ein genormtes Verbotsschild entwickelt.
Untersuchungen der Uni Würzburg zeigen eine paradoxe Wirkung von Rauchverbotsschildern, die eine eben angezündete Zigarette darstellen. Die Ergebnisse legen nahe, dass das Rauchverlangen durch solche Reize angefacht wird (Craving). Als Alternative schlagen die Forscher Bilder von Zigaretten im abgerauchten Zustand vor.
Werbeverbot in der EG
Die EG-weit beschlossene Richtlinie 2003/33/EG sieht ein weitreichendes Verbot der Werbung für Tabakerzeugnisse vor. So ist Tabakwerbung generell verboten in:
- den Printmedien (Zeitungen und sonstigen Publikationen)
- den Dienstleistungen der Informationsgesellschaft
- allen Rundfunksendungen.
Aber auch das Sponsoring, zum Beispiel von Formel-1-Rennen, ist betroffen.
Luxemburg und Deutschland setzten diese Richtlinie nach allen anderen EG-Ländern erst Ende 2006 in nationales Recht um. Die Bundesregierung, sowohl die Kohl- als auch die Schröder-Regierung, war in Brüssel mehrmals vergeblich gegen das Werbeverbot, unter anderem gerichtlich, vorgegangen.
Darstellung in den Medien
Bei der Preisverleihung des Nobelpreises Chemie 2015 für „mechanistische Studien der DNA-Reparatur“ wurde im die Bedeutung erläuternden Satz neben Radioaktivität und Chemikalien, Tabakrauch als genverändernd erwähnt.
Ökonomische Aspekte

Bilanzierung der Gesundheitsschäden
Bei der Bilanzierung der Gesundheitsschäden werden meist das verfrühte Sterben von Rauchern, Arbeitsausfälle durch Tabakkonsum, Behandlungskosten von Rauchern, Tabaksteuern etc. berücksichtigt. Die meisten Untersuchungen kommen dabei zu dem Ergebnis, dass der Gesellschaft durch Tabakkonsum sehr hohe Kosten entstehen.
Einsparungen
In alleiniger Betrachtung des Gesundheitssystems veröffentlichte das niederländische Institut für öffentliche Gesundheit und Umwelt im Jahr 2008 eine Studie, gemäß derer die durch den Tabakkonsum verursachten Kosten für das Gesundheitssystem von den Einsparungen durch das frühere Ableben der Raucher kompensiert werden. Im Alter von 20 Jahren bis zu ihrem Tod verursachten Raucher demnach 220.000 Euro Behandlungskosten, Nichtraucher hingegen 281.000 Euro.[86][142]
Aufgrund der geringeren Lebenserwartung von Rauchern sinkt der Kostenaufwand, den diese voraussichtlich für das Gesundheitswesen durch teure Behandlung von altersbedingten Erkrankungen und vor allem dort, wo es diese gibt, für die Pflegeversicherung im Alter durch einen zunehmenden dementen Zustand verursachen. Die Studie „The Health Care Costs of Smoking“ sagt dazu: „Falls alle Raucher aufhören würden zu rauchen, würden die Gesundheitskosten zuerst niedriger sein, aber nach 15 Jahren würden sie höher sein als in der Gegenwart.“ Andere Studien kommen jedoch zum gegenteiligen Ergebnis.[143]
Das mit der Verringerung der Lebenserwartung von Rauchern verbundene deutlich geringere Langlebigkeitsrisiko entlastet das Rentensystem erheblich. Finanzwissenschaftler vom Karlsruher Institut für Technologie haben bei einer rein wirtschaftlichen Betrachtung durch das frühere Sterben von Rauchern Einsparungen in Milliardenhöhe berechnet.[85] Die Berechnung wurde jedoch von anderen Wirtschaftswissenschaftlern als unrealistisch bezeichnet. Die meisten Studien ergeben Milliarden hohe Kosten statt Einsparungen.[85]
Kosten
Die Weltwirtschaft werde einer Studie der Welt-Lungenstiftung und der Amerikanischen Krebsgesellschaft zufolge im Zusammenhang mit dem Konsum von Tabak aufgrund von Behandlungskosten, verlorener Produktivität und Umweltschäden jährlich mit 500 Milliarden Dollar belastet.[144]
Die University of California hat errechnet, dass der US-Bundesstaat Kalifornien durch ein Anti-Tabak-Programm, das unter anderem das Image des Rauchens gezielt verschlechterte und dadurch den Tabakkonsum deutlich verringern konnte, im Zeitraum von 1989 bis 2004 zirka 86 Milliarden Dollar einsparen konnte.[145]
Eine Studie aus Schweden ermittelte eine Differenz von 8 bis 11 Krankheitstagen zwischen rauchenden und nichtrauchenden Arbeitnehmern.[146]
Deutsche Wirtschaft
Im Jahr 1995 veröffentlichte der Ärztliche Arbeitskreis Rauchen und Gesundheit e. V. (ÄARG) zusammen mit der Nichtraucher-Initiative Deutschland e. V. eine Berechnung,[147] die die Auswirkungen auf das Bruttosozialprodukt (BSP) durch das Rauchen betrachtet. Nach dieser Kalkulation beliefen sich die Verluste 1991 auf
- 12,1 Milliarden Euro durch Arbeitsunfähigkeit,
- 6,4 Milliarden Euro durch Übersterblichkeit,
- 23,1 Milliarden Euro durch Frühinvalidität.
(Originalzahlen in DM, hier umgerechnet in Euro)
Durch die Belastung des BSP in Höhe von 41,6 Mrd. Euro gingen Steuereinnahmen in Höhe von 25,3 Prozent, also 10,5 Mrd. Euro, verloren. Dem standen Einnahmen aus der Tabaksteuer in Höhe von 10 Mrd. Euro gegenüber. Der ÄARG kommt deshalb zu dem Schluss, dass der Staat unter dem Strich am Rauchen nicht verdient. Allerdings bezieht sich die Berechnung auf das BSP der alten Bundesländer, während sie in anderen Tabellen auch Daten aus den neuen Bundesländern verwendet. Die Berechnung kann daher nur eine grobe Abschätzung geben.
Laut einer Studie aus dem Jahr 2008 sind in Deutschland rauchende Arbeitnehmer im Mittel 2,5 Tage pro Jahr häufiger krank als nichtrauchende Kollegen, die Kosten der Folgekrankheiten belasten die Volkswirtschaft jährlich mit 17 Milliarden Euro.[148] Nicht berücksichtigt ist hierbei, dass die Differenz zwischen Soll- und Ist-Arbeitszeit bei Rauchern größer ist als bei Nichtrauchern, wenn häufige Rauchpausen nicht durch den Arbeitgeber unterbunden werden.
Volkswirtschaftliche Kosten entstehen auch durch verlorene Lebenszeit. Schwer ins Gewicht fällt die Übernahme von Unterhaltspflichten früh Verstorbener durch die Systeme sozialer Sicherung, insbesondere langjährige Zahlungen von Witwen-/Witwer- und Waisenrenten sowie von BAföG-Leistungen.
Michael Adams, Professor für Wirtschaftsrecht, beziffert die Kosten auf 13 Milliarden Euro für rauchbedingte Krankheiten und 39 Milliarden Euro für die reduzierte Lebenserwartung.[149] Demnach wäre eigentlich ein Preis in Höhe von 40 Euro für eine Schachtel Zigaretten erforderlich (vgl. die unten eingefügte Rechnung).[150][151]
Eine Studie der Universität Stanford kam im April 2016 zu dem Schluss, dass sich Rauchen sogar auf die Perspektiven Erwerbsloser auswirkt, eine neue Arbeitsstelle zu finden. Demnach sind Raucher auch bei gleicher Qualifikation länger arbeitslos als Nichtraucher und verdienen zudem nach Aufnahme einer neuen Erwerbstätigkeit weniger. Über die genauen Gründe gibt es allerdings keine Gewissheit.[152]
Tabakerzeugung und -verarbeitung als Einnahmequelle und Umweltfaktor
In Deutschland wurden Verlautbarungen der Tabakindustrie zufolge durch den Anbau und die Verarbeitung von Tabak sowie durch den Handel mit Tabakwaren im Jahr 2009 über 16 Milliarden € erwirtschaftet.[153] In der Tabakwirtschaft sind in Deutschland derselben Quelle zufolge ca. 52.000 Menschen beschäftigt, davon ca. 42.000 im Handel und ca. 10.000 in der Tabakverarbeitung.[154] Die Zahlen der Tabakindustrie werden vom Deutschen Krebsforschungszentrum Heidelberg als „ein statistisches Artefakt“ bewertet.[155] In der gesamten EU seien nur 40.000 Arbeitnehmer in der Zigarettenindustrie beschäftigt, was einem Anteil von 0,018 Prozent der Erwerbstätigen entspreche, und nicht 400.000. Die Zahl der im Tabakeinzelhandel Beschäftigten betrage europaweit höchstens 150.000 und nicht 955.358, wie es die Tabaklobby behaupte. In Bulgarien arbeiteten oft Kinder in den Tabakplantagen.
Nach einer Studie aus dem Jahr 2004, die sich auf Zahlen des Statistischen Bundesamtes stützt, wurden im Jahr 2002 im deutschen Groß- und Einzelhandel 115.102 Arbeitsplätze durch den Verkauf von Tabakwaren gesichert.[156]
Vor allem aufgrund der Streichung der Subventionen der Europäischen Union für den Anbau von Tabak im Jahr 2010 ging die Zahl der Tabakplantagen in Deutschland von 359 (2008) auf 200 (2013) zurück. Vor 2011 gab die EU zeitweise bis zu 1 Mrd. € für die Förderung des Tabakanbaus aus.[157] Bereits 2009 trugen die Tabakpflanzer in Deutschland nur mit 7 Millionen € zum Bruttoinlandsprodukt bei.
Der weltweite Umsatz mit Tabakprodukten wird gemäß Angaben der Organisation für wirtschaftliche Zusammenarbeit und Entwicklung im Jahr 2014 auf über 740 Mrd. US-$ geschätzt.[158]
In einigen der ärmeren Länder der Welt stellt die Tabakindustrie einen schwer zu ersetzenden Wirtschaftsfaktor dar. So warnte 2010 die „International Tobacco Growers Association“: „Nach einer Umsetzung der WHO-Vorgaben werden einige der ärmsten Länder Afrikas, die vom Tabakanbau abhängig sind, von ernsthaften sozialen und ökonomischen Krisen und dem Verlust von Arbeitsplätzen in bislang ungekanntem Ausmaß betroffen sein. Allein in Malawi sind siebzig Prozent der Arbeiter und Arbeiterinnen direkt oder indirekt im Tabakanbau beschäftigt. Sie haben keine Alternative und die WHO kann ihnen keine anbieten.“[159] Demgegenüber argumentiert die Organisation Unfairtobacco, dass es relativ leicht möglich sei, Beschäftigten in Tabakplantagen in ärmeren und in Schwellenländern neue Arbeitsmöglichkeiten zu verschaffen.[160]
Der Tabakanbau in ärmeren Ländern führt dort zu erheblichen Umweltschäden.[161] Wer z. B. täglich 20 Zigaretten raucht, verursacht dadurch innerhalb von zwei Wochen die Vernichtung eines Baumes im tropischen Regenwald.[162] Darüber hinaus vermindert der Tabakanbau die für den Anbau von Lebensmitteln für den Verzehr durch Menschen nutzbare Fläche.
Literatur
- Joachim W. Dudenhausen (Hrsg.): Rauchen in der Schwangerschaft. Häufigkeit, Folgen und Prävention. Verlag Urban und Vogel, München 2009, ISBN 978-3-89935-260-3.
- Vom Glück des Rauchens. Mit einem Nachwort von Ingo Groth. Harenberg, Dortmund (= Die bibliohphilen Taschenbücher. Band 381).
- Christoph Hatschek: Tabak und Militär. Ein Beitrag zur Geschichte des blauen Dunstes in Militärkreisen. In: Viribus Unitis. Jahresbericht 2004 des Heeresgeschichtlichen Museums. Wien 2005, S. 37–50.
- Knut-Olaf Haustein: Tabakabhängigkeit. Gesundheitliche Schäden durch das Rauchen. Ursachen – Folgen – Behandlungsmöglichkeiten – Konsequenzen für Politik und Gesellschaft. Deutscher Ärzte-Verlag, Köln 2001, ISBN 3-7691-0390-4.
- Walter Krämer, Gerald Mackenthun: Die Panik-Macher. 3. Auflage. Piper Verlag, München 2001, ISBN 3-492-04355-0. (mit zahlreichen Auswertungen von statistischen Berechnungen zu Lebensrisiken, viele zum Thema Rauchen)
- David Krogh: Rauchen. Sucht und Leidenschaft. Akademischer Verlag, Heidelberg 1993, ISBN 3-86025-189-9, (über psychologische und physiologische Beweggründe für den Nikotinkonsum)
- Imre von der Heydt: Rauchen Sie? Verteidigung einer Leidenschaft. Dumont, Köln 2005, ISBN 3-8321-7931-3. (Rauchen im Kontext von Kulturgeschichte und Gesellschaftskritik)
- S3-Leitlinie Tabakgebrauch, schädlicher und abhängiger: Screening, Diagnostik und Behandlung der Deutschen Gesellschaft für Suchtforschung und Suchttherapie (DC-Sucht). In: AWMF online (Stand 2014)
Weblinks
- Informationen der Bundeszentrale für gesundheitliche Aufklärung:
- für Erwachsene (inkl. Online-Ausstiegsprogramm)
- für Jugendliche (inkl. Online-Ausstiegsprogramm)
- Passivrauchen – für Kinder ein hohes Risiko
- Datenbank der Zusatzstoffe in Tabakwaren auf der Website des Bundesministeriums für Ernährung und Landwirtschaft, abgerufen am 12. September 2014
- Einstellungen der Europäer zu Tabak (PDF; 0,7 MB). Detaillierte Befragungsergebnisse, Eurobarometer Spezial 239, herausgegeben von der Europäischen Kommission, Januar 2006
- Die Volkswirtschaftlichen Kosten des Rauchens (PDF; 0,1 MB) Helmholtzzentrum München, ehemaliges GSF-Forschungszentrum – Stand: 29. November 2004
- Frei von Tabak. Ein Stufenprogramm zur Raucherberatung und Rauchertherapie in der Arztpraxis. (PDF; 0,3 MB). Herausgeber: Bundesärztekammer in Zusammenarbeit mit der Kassenärztlichen Bundesvereinigung. 3. überarb. Auflage 2001, 52 Seiten.
- Tabakatlas Deutschland 2015 (PDF; 46 MB), Deutsches Krebsforschungszentrum, 164 Seiten.
- Der Tabakepidemie Einhalt gebieten. Regierungen und wirtschaftliche Aspekte der Tabakkontrolle (PDF; 0,8 MB). Weltbank / Deutsches Krebsforschungszentrum. 1999. 156 Seiten
- Warnhinweise auf Zigarettenschachteln – Auflistung und Hintergrundinformationen auf der Webseite raucherportal.de
Einzelnachweise
- Rauchen kostet Weltwirtschaft eine Billion Dollar im Jahr . In: FAZ, 10. Januar 2017; abgerufen am 10. Januar 2017.
- K.-O. Haustein, D. Groneberg: Tabakabhängigkeit. Springer Verlag, 2008, ISBN 978-3-540-73308-9, S. 2ff. eingeschränkte Vorschau in der Google-Buchsuche
- Die erste schriftliche Erwähnung des Rauchens. In: Lernzeit.de. 22. Mai 2018.
- Franz-Josef Sehr: Brandschutz im Heimatgebiet vor 300 Jahren. In: Der Kreisausschuss des Landkreises Limburg-Weilburg (Hrsg.): Jahrbuch für den Kreis Limburg-Weilburg 2022. Limburg 2021, ISBN 3-927006-59-9, S. 223–228.
- Karl Pawek: Raucher, hört die Signale. In: Die Zeit, Nr. 39/1997.
- Ute Mons M.A., Dr. Svenja Pust, Dr. Martina Pötschke-Langer: Frauen und Rauchen in Deutschland. (PDF) Deutsches Krebsforschungszentrum, Heidelberg, 2008.
- R. N. Proctor: The Nazi war on cancer. Princeton University Press, 1999, ISBN 0-691-00196-0, S. 271ff. eingeschränkte Vorschau in der Google-Buchsuche
- Dominic Hughes: Smoking and health 50 years on from landmark report. In: BBC News. 5. Juli 2013, abgerufen am 6. Juli 2013 (englisch).
- tobacco and poverty – A Vicious Circle. (PDF; 803 kB) WHO, 2004, S. 4; abgerufen am 23. Mai 2013.
- Rauchen im Wandel der Zeit. In: Deutsches Ärzteblatt, Mai 2011; abgerufen am 6. Jänner 2014.
- Rauchen und soziale Ungleichheit – Konsequenzen für die Tabakkontrollpolitik (PDF; 51 kB) Deutsches Krebsforschungszentrum (DKFZ), Factsheet von 2004; abgerufen am 25. Oktober 2012.
- Bundeszentrale für gesundheitliche Aufklärung: Die Drogenaffinität Jugendlicher in der Bundesrepublik Deutschland 2015 - Zentrale Studienergebnisse (PDF; 152 kB) 2016, abgerufen am 7. April 2016.
- Mikrozensus 2005: Drei Viertel der Deutschen sind Nichtraucher. 22. Juni 2006, abgerufen am 25. Oktober 2012.
- Claus Hecking: Rauchen tötet – vor allem einen Teil unserer Gesellschaft. In: Spiegel online. 6. April 2018, abgerufen am 8. April 2018.
- Daniel Kotz, Melanie Böckmann, Sabrina Kastaun: Nutzung von Tabak und E-Zigaretten sowie Methoden zur Tabakentwöhnung in Deutschland. In: Deutsches Aerzteblatt Online. Band 115, Nr. 14, 2018, S. 235–242, doi:10.3238/arztebl.2018.0235 (Originaltitel: The Use of Tobacco, E-Cigarettes, and Methods to Quit Smoking in Germany.).
- Beiträge zur Gesundheitsberichterstattung Bundes-Gesundheitssurvey: Soziale Unterschiede im Rauchverhalten und in der Passivrauchbelastung in Deutschland (durchgeführt u. a. auf der Basis von Daten des Bundes-Gesundheitssurveys 1998), S. 15 und S. 26. (PDF) Robert Koch-Institut, Berlin 2006; abgerufen am 25. Oktober 2012.
- Parvin Sadigh: Arme Raucher im Abseits. In: Die Zeit. 29. Juni 2010, abgerufen am 7. September 2014.
- Boris Orth: Die Drogenaffinität Jugendlicher in der Bundesrepublik Deutschland 2015. (PDF) BZgA, April 2016, abgerufen am 11. August 2018.
- C. Currie u. a. (Hrsg.): Social determinants of health and well-being among young people. Health Behaviour in School-aged Children (HBSC) study: international report from the 2009/2010 survey. (PDF; 46,2 MB). (= Health Policy for Children and Adolescents. No. 6). WHO Regional Office for Europe, Copenhagen 2012, S. 141–149., abgerufen am 2. November 2012.
- BDTA-Informationen (Memento vom 12. November 2013 im Internet Archive).
- Zwist um Verbot von Zigarettenautomaten.
- Großbritannien schafft Zigarettenautomaten ab.
- T. Raupach u. a.: Medical students lack bacic knowledge about smoking: Findings from two European medical schools. In: Nicotine & Tobacco Research. 11, 2009, S. 92–98, PMID 19246446.
- Mit Kindern an Bord: Österreich verbietet Rauchen im Auto. In: Spiegel online. 5. April 2018, abgerufen am 9. April 2018.
- Divieto di fumare in auto: normativa vigente e sanzioni previste. In: newsmondo.it. 30. Januar 2019, abgerufen am 9. September 2019 (italienisch).
- Fumare in auto con dei bambini a bordo è vietato: 110 euro di multa a Trieste. In: tgcom24.it. 21. August 2017, abgerufen am 9. September 2019.
- Gesundheitsrisiko Passivrauchen. Deutsches Krebsforschungszentrum (DKFZ); abgerufen am 4. Dezember 2012.
- U. Helmert, P. Lang, B. Cuelenaere: Rauchverhalten von Schwangeren und Müttern mit Kleinkindern. In: Sozial- und Präventivmedizin. 43, 1998, S. 51–58. PMID 9615943.
- Amotz Zahavi, Avishag Zahavi: Signale der Verständigung. Das Handicap-Prinzip. Insel Verlag, Frankfurt am Main 1998, ISBN 3-458-16927-X.
- Geoffrey Miller: Die sexuelle Evolution, Partnerwahl und die Entstehung des Geistes. Heidelberg 2001, ISBN 3-8274-1097-5.
- Warum Eulen zu Rauchern werden. auf: heise.de, Stand: 30. März 2006, abgerufen am 13. Februar 2012.
- Kein Raucherraum oder Raucherpausen für Beschäftigte der Stadt Köln. (Memento vom 14. September 2014 im Internet Archive) auf: arbeitsrecht.de, 2010.
- Dieter Henkel: Sucht und soziale Lage. Welche Risiken bestehen für welche Gruppen von Kindern und Jugendlichen? (PDF) Niedersächsische Suchtkonferenz, 18. Oktober 2007, S. 16.
- Karl Fagerström: Determinants of Tobacco Use and Renaming the FTND to the Fagerström Test for Cigarette Dependence. In: Nicotine & Tobacco Research. 14, 2012, S. 75–78 Juli 2013.
- Anne-Sophie Villégier, Lucas Salomon, Sylvie Granon, Jean-Pierre Changeux, James D Belluzzi, Frances M Leslie, Jean-Pol Tassin: Monoamine Oxidase Inhibitors Allow Locomotor and Rewarding Responses to Nicotine. In: Neuropsychopharmacology. 31, 2006, S. 1704–1713.
- James D Belluzzi, Ruihua Wang, Frances M Leslie: Enhances Acquisition of Nicotine Self-Administration in Adolescent Rats. In: Neuropsychopharmacology. 30, 2005, S. 705–712.
- J E Rose, W A Corrigall: Nicotine self-administration in animals and humans: similarities and differences. In: Psychopharmacology. 130, 1997, S. 28–40. PMID 9089846.
- SCENIHR: Fragen zu Tabakzusatzstoffen: Ist die Entwicklung von Nikotinsucht dosisabhängig?,(2010), abgerufen am 29. Juli 2013.
- Surgeon General (US): How Tobacco Smoke Causes Disease: The Biology and Behavioral Basis for Smoking-Attributable Disease: A Report of the Surgeon General, Nicotine Addiction: Past and Present,(2010), abgerufen am 29. Juli 2013.
- David Nutt, Leslie A King, William Saulsbury, Colin Blakemore: Development of a rational scale to assess the harm of drugs of potential misuse. (PDF; 124 kB). In: The Lancet. 369, 2007, S. 1047–1053.
- J. Le Houezec: Role of nicotine pharmacokinetics in nicotine addiction and nicotine replacement therapy: a review. In: The International Journal of Tuberculosis and Lung Disease. 7, 2003, S. 811–819. PMID 12971663.
- L. F. Stead u. a.: Nicotine replacement therapy for smoking cessation. Cochrane Tobacco Addiction Group, 16. Juli 2008.
- Nicotine replacement therapy versus control for smoking cessation. Cochrane Database Syst Rev. 2018 May 31;5(5):CD000146 (Mai 2018)
- Nikotinersatz und andere Medikamente zur Raucherentwöhnung. DKFZ, abgerufen am 6. Mai 2021.
- Jan van Amsterdam, Annemarie Sleijffers, Paul van Spiegel, Roos Blom, Maarten Witte, Jan van de Kassteele, Marco Blokland, Peter Steerenberg, Antoon Opperhuizen: Effect of ammonia in cigarette tobacco on nicotine absorption in human smokers. In: Food and Chemical Toxicology. 49, 2011, S. 3025–3030.
- Ralf Schwarzer: Psychologie des Gesundheitsverhaltens. Hogrefe Verlag, 2004, ISBN 3-8409-1816-2, S. 309. (eingeschränkte Vorschau in der Google-Buchsuche).
- Rauchen als Diabetesrisiko. In: Ärzteblatt. 12. Dezember 2007 aerzteblatt.de. (Nicht mehr online verfügbar.) Archiviert vom Original am 4. Mai 2012; abgerufen am 25. August 2012.
- Krebs in Deutschland – Lunge. (PDF) Robert Koch-Institut, 17. Dezember 2015, abgerufen am 3. Februar 2016.
- Berry u. a.: Lifetime Risks of Cardiovascular Disease. In: N. Engl. J. Med. 366, 2012, S. 321–329. PMID 22276822.
- Der Inhalt des Fachartikels auf deutsch in der Zeit 2012 aus dem Januar 2012.
- P. Sundström, L. Nyström: Smoking worsens the prognosis in multiple sclerosis. In: Multiple sclerosis. 2008, Band 14, S. 1031–1035. PMID 18632778.
- J. E. Harris u. a.: Cigarette tar yields in relation to mortality from lung cancer in the cancer prevention study II prospective cohort, 1982-8. In: BMJ. 328, 2004, S. 72. PMID 14715602.
- R. Peters, R. Poulter, J. Warner, N. Beckett, L. Burch, C. Bulpitt: Smoking, dementia and cognitive decline in the elderly, a systematic review. In: BMC geriatrics. Band 8, 2008, S. 36, ISSN 1471-2318. doi:10.1186/1471-2318-8-36. PMID 19105840. PMC 2642819 (freier Volltext).
- Centers for Disease Control and Prevention (CDC): Smoking Among Adults With Mental Illness. 2013. (Download 24. April 2014).
- C. Donath, E. Gräßel, D. Baier, S. Bleich, T. Hillemacher: Is parenting style a predictor of suicide attempts in a representative sample of adolescents? (PDF; 648 kB) BMC Pediatrics. 14, 2014, S. 113.
- Tabakkonsum stört die Aktivität wichtiger Gene. In: Spiegel online. 15. Juli 2010, abgerufen am 24. Juli 2010., die Originalarbeit: Jac C Charlesworth: Transcriptomic epidemiology of smoking: the effect of smoking on gene expression in lymphocytes. In: BMC Medical Genomics. 3, 2010, S. 29. PMID 20633249.
- Was Zigaretten mit der DNA anstellen. In: Wissenschaft.de. 2. April 2004, abgerufen am 22. Juli 2019.
- Wie Tabakrauch das Erbgut schädigt. In: Wissenschaft.de. 4. November 2016, abgerufen am 22. Juli 2019.
- M. Kendirci u. a.: The impact of vascular risk factors on erectile function. In: Drugs Today (Barc). 41, 2005, S. 65–74. PMID 15753970, doi:10.1358/dot.2005.41.1.875779.
- J. Y. Jeremy, D. P. Mikhailidis: Cigarette smoking and erectile dysfunction. In: J R Soc Promot Health. 118, 1998, S. 151–155. PMID 10076652.
- I. Peate: The effects of smoking on the reproductive health of men. In: Br J Nurs. 14, 2005, S. 362–366. PMID 15924009 (Review)
- S. G. Korenman: Epidemiology of erectile dysfunction. In: Endocrine. 23, 2004, S. 87–91. PMID 15146084, doi:10.1385/ENDO:23:2-3:087.
- G. Dorey: Is smoking a cause of erectile dysfunction? A literature review. In: Br J Nurs. 25, 2001, S. 455–465. PMID 12070390.
- A. Ledda: Cigarette smoking, hypertension and erectile dysfunction. In: Curr Med Res Opin. 16, 2000, S. s13–s16. PMID 11329815.
- B. Hossam u. a.: Smoking delays chondrogenesis in a mouse model of closed tibial fracture healing. In: J Orthop Res. 24, 2006, S. 2150–2158. doi:10.1002/jor.20263. PMID 17013832.
- web.archive.org
- Studie: Rauchen erhöht Risiko für Zahnverlust. T-online, 15. September 2015, abgerufen am 15. September 2015.
- Zigaretten: Tabak ist radioaktiv (Medizinauskunft.de) Stand: 21. Juni 2007.
- Strahlenschutzkommission: Strahlenschutzüberlegungen hinsichtlich des Absturzes von nuklearbetriebenen Satelliten. (PDF) Vom 6. Dezember 1989, abgerufen am 25. August 2012.
- Skwarzec u. a.: Inhalation of 210Po and 210Pb from cigarette smoking in Poland. In: J Environ Radioact. 2001, Band 57, S. 221–230. PMID 11720371
- C. Papastefanou: Radiation dose from cigarette tobacco. In: Radiation Protection Dosimetry. Band 123, Nr. 1, 2006, S. 68–73, doi:10.1093/rpd/ncl033.
- Römpp-Lexikon Chemie A-Z, E-Book-Ausgabe. Version 2.0, 10. Auflage. Thieme, 1999 (aus dem Eintrag zu Tabakrauch).
- Radiation Exposure of the U.S. Population from Consumer Products and Miscellaneous Sources. In: National Council on Radiation Protection & Measurements (Hrsg.): NCRP Report. Band 95, 1987. Radiation Exposure of the U.S. Population from Consumer Products and Miscellaneous Sources (Memento vom 12. November 2013 im Internet Archive)
- www.rauchstoppzentrum.ch: Strahlenbelastung durchs Rauchen. ohne Datum der Veröffentlichung, abgerufen am 25. Juni 2010.
- P. Goodman u. a.: Effects of the Irish Smoking Ban on Respiratory Health of Bar Workers and Air Quality in Dublin Pubs. In: American Journal of Respiratory and Critical Care Medicine. 175, 2007, S. 840–845. PMID 17204724.
- Zu viele junge Frauen rauchen in der Schwangerschaft. (Memento vom 24. Juni 2009 im Internet Archive) Frauenärzte im Netz, 15. Juli 2008.
- Direkter Schaden. In: Süddeutsche Zeitung. 4. Januar 2007, S. 18, abgerufen am 17. Februar 2012.
- G.-Q. Chang, O. Karatayev, S. F. Leibowitz: Prenatal Exposure to Nicotine Stimulates Neurogenesis of Orexigenic Peptide-Expressing Neurons in Hypothalamus and Amygdala. In: Journal of Neuroscience. 33, 2013, S. 13600–13611, doi:10.1523/JNEUROSCI.5835-12.2013.
- eine dänische Doktorarbeit und diese Publikation entstand aus der Doktorarbeit.
- Roger Sheu, Christof Stönner, Jenna C. Ditto, Thomas Klüpfel, Jonathan Williams: Human transport of thirdhand tobacco smoke: A prominent source of hazardous air pollutants into indoor nonsmoking environments. In: Science Advances. Band 6, Nr. 10, 1. März 2020, ISSN 2375-2548, S. eaay4109, doi:10.1126/sciadv.aay4109 (sciencemag.org [abgerufen am 15. Juli 2021]).
- Tobacco smoking and breastfeeding: Effect on the lactation process, breast milk composition and infant development. A critical review. In: Environmental Research. Band 151, 1. November 2016, ISSN 0013-9351, S. 321–338, doi:10.1016/j.envres.2016.08.002 (sciencedirect.com [abgerufen am 15. Juli 2021]).
- P. Pan, H. Shi, J. Zhong, P. Xiao, Y. Shen, L. Wu, Y. Song, G. He: Chronic smoking and brain gray matter changes: evidence from meta-analysis of voxel-based morphometry studies. In: Neurological sciences: official journal of the Italian Neurological Society and of the Italian Society of Clinical Neurophysiology. Band 34, Nummer 6, Juni 2013, S. 813–817, ISSN 1590-3478. doi:10.1007/s10072-012-1256-x. PMID 23207549.
- Richard Doll, Richard Peto, Jillian Boreham, Isabelle Sutherland: Mortality in relation to smoking: 50 years’ observations on male British doctors. In: BMJ. 328, 2004, S. 1519, doi:10.1136/bmj.38142.554479.AE.
- R. Sakata, P. McGale u. a.: Impact of smoking on mortality and life expectancy in Japanese smokers: a prospective cohort study. In: BMJ. 345, 2012, S. e7093–e7093, doi:10.1136/bmj.e7093.
- Hanno Charisius: Wer früher stirbt, ist länger günstig. auf: sueddeutsche.de, 1. September 2015, abgerufen am 6. Dezember 2015.
- Jens Lubbadeh: Gesundheitskosten: Schlanke Nichtraucher kommen den Staat teurer als Dicke und Raucher. In: Spiegel Online. 5. Februar 2008, abgerufen am 26. Dezember 2014.
- Dennis Ballwieser: US-Studien: Rauchstopp vor dem Vierzigsten bringt neun Jahre mehr. 24. Januar 2013, abgerufen am 6. Dezember 2015.
- Prabhat Jha u. a.: 21st-Century Hazards of Smoking and Benefits of Cessation in the United States. In: The New England Journal of Medicine. Ausgabe 368, 24. Januar 2013, S. 341–350, doi:10.1056/NEJMsa1211128.
- E. Kvaavik u. a.: Influence of individual and combined health behaviors on total and cause-specific mortality in men and women: the United Kingdom health and lifestyle survey. In: Archives of Internal Medicine. 170, 2010, 711. PMID 20421558.
- G. McCartney u. a.: Contribution of smoking-related and alcohol-related deaths to the gender gap in mortality: evidence from 30 European countries. (PDF; 158 kB). In: Tob Control. 20, 2011, S. 166–168. PMID 21228431.
- Daten/Fakten Tabak, Deutsche Hauptstelle für Suchtfragen.
- Daten/Fakten Alkohol, Deutsche Hauptstelle für Suchtfragen.
- Neue Studie zeigt - Tabakkonsum kostet die Schweiz jährlich rund 5 Milliarden Franken. In: srf.ch. 9. September 2019, abgerufen am 9. September 2019.
- Drei Viertel der Bevölkerung in Deutschland sind Nichtraucher. Pressemitteilung Nr. 190 vom 28. Mai 2010 des Statistischen Bundesamtes.
- Die Folgen des Rauchens kosten Frauen über 10 Jahre ihres Lebens. Statistisches Bundesamt, Pressemitteilung Nr. 182, 31. Mai 2016; abgerufen am 28. Februar 2018.
- Eine Milliarde Raucher-Tote in diesem Jahrhundert. In: welt.de. 2. Juli 2007, abgerufen am 26. Dezember 2014.
- Gesundheit: Durch Passivrauchen sterben jährlich 600.000 Menschen. In: Zeit Online. 26. November 2010, abgerufen am 26. Dezember 2014 (AFP und Reuters).
- H. Witschi: A short history of lung cancer. In: Toxicological Sciences. Band 64, Nummer 1, November 2001, S. 4–6, ISSN 1096-6080. PMID 11606795.
- Fritz Lickint: Tabak und Tabakrauch als ätiologischer Faktor des Carcinoms. In: Zeitschrift für Krebsforschung. 30, 1930, S. 349–365, doi:10.1007/BF01636077.
- T. Fahr: Diskussionsbemerkung zu Teutschländer: „Über Metaplasie und Krebsbildungen“. In: Verh Dtsch Path Ges. Band 19, 1923, S. 192.
- Prabhat Jha, Chinthanie Ramasundarahettige u. a.: 21st-Century Hazards of Smoking and Benefits of Cessation in the United States. In: New England Journal of Medicine. 368, 2013, S. 341–350, doi:10.1056/NEJMsa1211128.
- Tabakatlas Deutschland 2015 (PDF; 44 MB) DKFZ, 2015, S. 36.
- Prozentangaben berechnet aus den Mikrozensusdaten des Statistischen Bundesamtes Gesundheitswesen – Mikrozensus 2009 – Fragen zur Gesundheit – Rauchgewohnheiten der Bevölkerung 2009. Statistisches Bundesamt, abgerufen am 25. Oktober 2012.
- Rauchgewohnheiten nach Altersgruppen und Geschlecht. Statistisches Bundesamt. Abgerufen 19. November 2018.
- Statistisches Bundesamt: Absatz von Tabakwaren 2010 (PDF) abgerufen am 24. Oktober 2012
- Gesundheitsberichterstattung des Bundes [Gesundheit, Statistik, GBE], „Gesundheit in Deutschland“, 2006, (Datenerhebung: Telefonischer Gesundheitssurvey 2003), vgl. destatis.de
- Zigarettenkonsum pro Tag Statistik des Sozio-oekonomischen Panels (SOEP), aufbereitet durch statista.org
- Anzahl der im Schnitt täglich in Deutschland gerauchten Zigaretten von 1991 bis 2015, abgerufen zu verschiedenen Zeitpunkten (mit jeweils unterschiedlich einsehbaren Daten): 17. Oktober 2012, 12. Mai 2014, 31. Januar 2016, 3. März 2018
- Finanzen und Steuern Absatz von Tabakwaren (PDF) Fachserie 14 Reihe 9.1.1, Statistisches Bundesamt, erschienen am 13. Januar 2017; abgerufen am 18. März 2018.
- Bericht des SCENIHR vom 12. November 2010 (PDF; 913 kB), siehe S. 40 des Berichtes; abgerufen am 30. September 2015.
- Absatz von Tabakwaren – Fachserie 14 Reihe 9.1.1 – 2013. Statistisches Bundesamt.
- Europäische Kommission, 2006; Schweiz: BfS, 2002; Irland: Office of Tobacco Control (OTC), 2005; Norwegen: SSB, 2005, USA: CDC, 2004, Deutschland: Statistisches Bundesamt, 2010
- Tobacco Economics in Indonesia. (Nicht mehr online verfügbar.) Archiviert vom Original am 10. November 2015; abgerufen am 7. Dezember 2015.
- themoscowtimes.com. Abgerufen am 9. März 2021.
- Statistik Austria – Raucher in Österreich 2014. Abgerufen am 11. Januar 2016.
- China Releases First Official Report On Smoking. Abgerufen am 15. November 2015.
- Smoking has dropped dramatically in Greece over the last decade. Abgerufen am 9. März 2021.
- In Serbia, There Are 27 Percent Of Smokers. Abgerufen am 4. November 2015.
- Bundesamt für Statistik Schweiz – Tabak. Abgerufen am 30. Dezember 2020.
- Survey reveals biggest all-time drop in number of smokers in Poland. Abgerufen am 9. März 2021.
- Geschätzte 40 % der Männer und 9 % der Frauen (Stand: 2015) Pakistan among top four countries with rising tobacco use. Abgerufen am 1. September 2016.
- euractiv.com. Abgerufen am 30. Dezember 2020.
- Første gang i 20 år: Flere danskere ryger. Abgerufen am 30. Dezember 2020.
- Smoking in the Netherlands – Key Statistics for 2018. (PDF) Abgerufen am 30. Dezember 2020.
- Rates of Smoking in Israel. Abgerufen am 4. November 2015.
- Statistics Canada: Smokers, by sex, provinces and territories. Abgerufen am 4. November 2015.
- Tobacco, alcohol and other drugs. Abgerufen am 30. Dezember 2020.
- Smoking Prevalence Tracker 2020 Half Year Infographic. (PDF) Abgerufen am 30. Dezember 2020.
- Smoking in Finland. Abgerufen am 30. Dezember 2020.
- Brazil and tobacco use: a hard nut to crack. Abgerufen am 6. Dezember 2015.
- Puclic Health Agency od Sweden – Tobacco. Abgerufen am 30. Dezember 2020.
- Turning the tide on tobacco: Smoking in England hits a new low. Abgerufen am 30. Dezember 2020.
- Global Adult Tobacco Survey – Fact Sheet – India: 2009. (PDF) Abgerufen am 15. November 2015.
- A Primer on Tobacco Consumption and Regulation in Nigeria. Abgerufen am 8. September 2016.
- WHO Framework Convention on Tobacco Control (WHO FCTC). WHO, abgerufen am 5. November 2017.
- Durchführungsbeschluss (EU) 2015/1842 der Kommission vom 9. Oktober 2015 über die technischen Spezifikationen für das Layout, die Gestaltung und die Form der kombinierten gesundheitsbezogenen Warnhinweise für Rauchtabakerzeugnisse
- Anhang zu § 5a Abs. 1 TNRSG, BGBl. I Nr. 22/2016
- In Deutschland: Wollen Sie aufhören? Die BZgA hilft: Tel.: 0800 8 313131 (kostenfrei), www.rauchfrei-info.de. vgl. § 14 der Tabakerzeugnisverordnung
- Geoffrey T Fong, David Hammond, Sara C Hitchman: The impact of pictures on the effectiveness of tobacco warnings. In: Bulletin of the World Health Organization. 87, 2009, S. 640–643, doi:10.2471/BLT.09.069575. PMC 2733253 (freier Volltext)
- World No Tobacco Day. auf who.int
- James M. Lightwood, Alexis Dinno, Stanton A. Glantz, Kelley Lee: Effect of the California Tobacco Control Program on Personal Health Care Expenditures. In: PLoS Medicine. 5, 2008, S. e178, doi:10.1371/journal.pmed.0050178.
- Pieter H. M van Baal u. a.: Lifetime Medical Costs of Obesity: Prevention No Cure for Increasing Health Expenditure. In: PLOS Medicine. veröffentlicht am 5. Februar 2008, abgerufen am 6. Dezember 2015.
- Raucherportal Kosten.
- Sechs Millionen Menschen sterben 2010 am Tabakkonsum. Reuters, 26. August 2009.
- Heike Le Ker: Gesundheitskosten in Kalifornien: Anti-Tabak-Programm spart 86 Milliarden Dollar. In: Spiegel online. 26. August 2008, abgerufen am 26. Dezember 2014.
- Does smoking increase sick leave? Evidence using register data on Swedish workers.
- Kosten laut Raucherportal (PDF; 198 kB).
- Vera Zylka-Menhorn: Nikotinsucht: Kranke Raucher. In: Deutsches Ärzteblatt. Band 105, Nr. 38. Deutscher Ärzte-Verlag, 19. September 2008, S. A-1939 / B-1667 / C-1631.
- Michael Adams: forum: Rauchen muss noch teurer werden. In: Die Zeit, Nr. 24/2003
- Sendung von n-tv am 10. November 2006.
- Heike Le Ker: Gesundheitskosten in Kalifornien: Anti-Tabak-Programm spart 86 Milliarden Dollar. In: Spiegel Online. 26. August 2008, abgerufen am 26. Dezember 2014.
- Sebastian Wolking: Arbeitslos? Hören Sie mit dem Rauchen auf! In: karrierebibel.de. 18. April 2016, abgerufen am 22. April 2016.
- Die volkswirtschaftliche Bedeutung der Tabakwirtschaft. (PDF) DIW-ECON, Dezember 2012, S. 6; abgerufen am 2. Oktober 2014.
- Die volkswirtschaftliche Bedeutung der Tabakwirtschaft. (PDF) DIW-ECON, Dezember 2012, S. 8; abgerufen am 2. Oktober 2014.
- Ökonomische Folgen der EU-Tabakproduktrichtlinie – Hintergrundinformationen zur aktuellen Kampagne der Tabakindustrie. (PDF) 2013, abgerufen am 2. Oktober 2014.
- Reiner Leidl: 2. Deutsche Konferenz für Tabakkontrolle Heidelberg, 15. Dezember 2004. (PDF) S. 9, abgerufen am 2. Oktober 2014.
- Landwirtschaft: Die Letzten, den Tabak zu brechen. In: zeit.de. 27. August 2013, abgerufen am 26. Dezember 2014.
- Organisation für wirtschaftliche Zusammenarbeit und Entwicklung: Illicit Trade: Converging Criminal Networks. 2016, OECD Reviews of Risk Management Policies, S. 125.
- ITGA: Studie belegt, dass die jüngsten WHO-Empfehlungen verheerende ökonomische Auswirkungen in Afrika haben können. Business Wire, 4. November 2010; abgerufen am 2. Oktober 2014.
- Alternativen zum Tabakanbau. (Memento vom 6. Oktober 2014 im Internet Archive) (PDF) unfairtobacco.org, September 2012, abgerufen am 2. Oktober 2014.
- Regenwald Report 1.Quartal 2003 (Memento vom 7. Oktober 2007 im Internet Archive; PDF; 684 kB) S. 4. Südwind-magazin, 09/2004, S. 27 und 34. Artikel. In: Die Zeit, Nr. 23/2005.
- Karlheinz Pichler: Der Tabakanbau gefährdet den Tropenwald. (Memento vom 6. Oktober 2014 im Internet Archive) Baden-Württembergischer Landesverband für Prävention und Rehabilitation; abgerufen am 3. Oktober 2014.