Fehlbildung
Unter einer Fehlbildung, Missbildung, Malformation, Deformität oder einem Geburtsfehler versteht man in der Medizin eine vor der Geburt (pränatal) entstandene oder angelegte Fehlgestaltung eines Organs. Dabei können auch mehrere Organe betroffen sein, wobei man hier bei verschiedenen charakteristischen Kombinationen auch von Fehlbildungssyndromen spricht. Fehlbildungen mit geringen klinischen Auswirkungen werden auch als Anomalie bezeichnet.
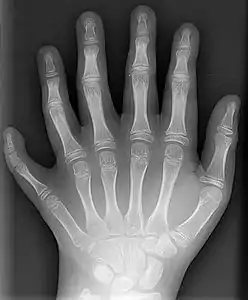
Fehlbildungen können spontan ohne erkennbare Ursache auftreten, genetisch bedingt sein oder durch umweltbedingte (teratogene) Einflüsse ausgelöst werden.
Es handelt sich um die Veränderung von Form und Größe oder gar die Nichtexistenz eines oder mehrerer Organe oder Organsysteme als Folge von Besonderheiten in der frühkindlichen Entwicklung im Mutterleib.
Ursache für Fehlbildungen können Mutationen (Veränderungen der Erbsubstanz) oder äußere Einwirkungen sein. Meist ist jedoch eine Ursache nicht nachzuweisen und man geht von Mutationen unklarer Genese aus. Missbildungen, die auf Eigenschaften von Vorfahren zurückgehen und als klassische Evolutionsbelege angesehen werden, werden Atavismen genannt. Art und Schwere von Besonderheiten, die durch exogene Faktoren hervorgerufen werden, sind vom Zeitpunkt der Einwirkung abhängig. Faktoren, die nach der Determinationsphase für ein Organ auf den Embryo wirken, können dessen Ausbildung zwar nicht mehr unterbinden, aber für eine mehr oder weniger starke Fehlentwicklung verantwortlich sein.
Bei einigen Besonderheiten, wie etwa dem Vorhandensein eines Schwanzes oder zusätzlicher Finger oder Zehen (Polydaktylie), ist die Behandlung durch Amputation aus ästhetischen Gründen zwar verbreitet, aber medizinisch meist nicht notwendig. Ebenfalls medizinisch behandelt wird in den meisten Ländern der Hermaphroditismus, wogegen sich Betroffene in Protestbewegungen zusammengeschlossen haben. Veraltet, vor allem im 18. Jahrhundert gebraucht, heute jedoch meist abwertend wird ein geborenes Lebewesen mit schweren sichtbaren Fehlbildungen auch Missgeburt (von althochdeutsch missa: wechselseitig, schlecht, verfehlt, verunglückt)[1] genannt.[2]


| Klassifikation nach ICD-10 | |
|---|---|
| O35.- | Betreuung der Mutter bei festgestellter oder vermuteter Anomalie oder Schädigung des Fetus |
| ICD-10 online (WHO-Version 2019) | |
Einwirkung exogener Faktoren
Mikronährstoffmangel
Ein Mangel von Mikronährstoffen der Mutter kann zu Fehlbildungen bis hin zu Fehlgeburten führen. Hier sind insbesondere Jod-, Folsäure- und Cobalaminmangel zu nennen.
Infektionskrankheiten der Mutter
Für den Embryo bzw. Fetus potentiell schädliche Infektionskrankheiten sind z. B. Röteln und Windpocken (Varizellen-Syndrom). Je nach Zeitpunkt des Befalls ruft das Virus mit unterschiedlicher Häufigkeit und Ausprägung Fehlbildungen an verschiedenartigen Organen wie Herz, Auge oder Ohr hervor.
Weitere Fehlbildungen können durch den Erreger der Toxoplasmose hervorgerufen werden. Er kann Gehirn- und Augenschäden verursachen. Infektionsquellen sind der Genuss rohen Fleisches, ungewaschenen Obstes oder Gemüses oder zu enger Kontakt mit Haustieren, insbesondere Katzen.
Röntgenstrahlen oder Strahlen radioaktiver Elemente
Strahlung kann den sich entwickelnden und wachsenden Organismus schädigen. Besonders gefährdet sind die Keimdrüsen, da in diesen hauptsächlich die langlebigen Frühstadien der Keimzellen betroffen werden.
Medikamente
Ende der 1950er Jahre wurden in der Bundesrepublik Deutschland in auffallend vermehrter Zahl Kinder mit Fehlbildungen geboren, bei denen vor allem Extremitätenverkürzungen auftraten. 1961 konnte ein kausaler Zusammenhang zwischen den Besonderheiten und Thalidomid (= Contergan) hergestellt werden. Schädigungen kamen nur bei solchen Neugeborenen vor, deren Mütter in einem frühen Stadium der Schwangerschaft thalidomidhaltige Medikamente eingenommen hatten. Auch von Antibiotika und Neuroleptika kennt man teratogene Wirkungen. Durch den Contergan-Skandal bekam das Thema eine große Rolle in der öffentlichen Wahrnehmung.
Das höchste Fehlbildungsrisiko durch Einwirkung von Schadsubstanzen (und damit auch Arzneimitteln) liegt innerhalb der ersten drei Monate der Schwangerschaft (1. Trimenon).[3] Zu Beginn des ersten Trimenons ist die Schwangerschaft allerdings oft noch nicht bekannt. Deshalb nehmen rund 80 % der Schwangeren im 1. Trimenon Arzneimittel ein, von denen rund 30 % ärztlich verordnet sind. Andererseits ist nur für sehr wenige Arzneistoffe ein eindeutiger Zusammenhang mit Fehlbildungen nachgewiesen (z. B. Zytostatika, Sexualhormone, bestimmte Antibiotika u. a.). Hinzu kommt die Tatsache, dass für das Auftreten einer Fehlbildung zahlreiche Faktoren zusammentreffen müssen, wozu neben dem Arzneistoffkonsum auch Einnahmedauer, Einnahmezeitpunkt, Dosierung, Genotyp des Fetus/Embryos, Stoffwechsellage, Begleitmedikation, bestehende Grunderkrankung usw. gehören.[3] Daraus ergeben sich einige wichtige Grundsätze für die Arzneimitteltherapie in der Schwangerschaft.[4]
- Zytostatika, Antineoplastika
Antineoplastische Arzneistoffe mit hochgradig teratogener Wirkung sind Thalidomid (siehe auch Contergan-Skandal) und wegen der Strukturverwandtheit auch das Lenalidomid. Sie werden nur unter strengsten Sicherheitsvorkehrungen innerhalb spezieller Programme bei Frauen im gebärfähigen Alter therapeutisch angewendet.
Unter den Zytostatika ist eine teratogene Wirkung insbesondere bei Antimetaboliten bekannt. Das heute obsolete Aminopterin wurde früher wegen seiner Embryotoxizität zum Schwangerschaftsabbruch verwendet; in misslungenen Fällen wies ein hoher Anteil der Kinder Missbildungen auf wie etwa fehlende oder verzögerte Verknöcherung des Schädeldaches, „offener Rücken“ (Meningozele), Fehlen des Gehirns (Anenzephalie), Wasserkopf (Hydrozephalus), Anomalien am Kiefer, den Ohren, der Stellung der Augen (Hypertelorismus) und andere.[5] Methotrexat wirkt ähnlich, das Risiko der Embryopathie ist dosisabhängig.[6]
- Retinoide
Vitamin-A-Abkömmlinge (Retinoide) wie Tretinoin und Isotretinoin sind nach Thalidomid die beim Menschen am stärksten teratogen wirkenden Arzneistoffe. Sie können schwere Fehlbildungen beim Fetus verursachen, die vor allem das Zentralnervensystem, das Herz und große Gefäße betreffen (Hydrozephalus, Fehlbildungen des Kleinhirns, konotrunkale Fehlbildungen wie Fallot-Tetralogie, Transposition der großen Arterien). Auch Lippen-Kiefer-Gaumenspalten, Fehlbildungen des äußeren Gehörgangs und der Augen (Mikrophthalmie) sowie Fehlbildungen der Thymusdrüse und der Nebenschilddrüsen wurden beobachtet.[7] Eine systemische Therapie ist bei Frauen im gebärfähigen Alter bei strenger Indikationsstellung nur nach Ausschluss einer Schwangerschaft und bei ausreichendem Empfängnisschutz erlaubt, welcher auch nach Absetzen der Medikation noch mindestens einen Monat, unter der Therapie mit Acitretin[8] sogar zwei Jahre lang, weitergeführt werden muss. Auch extrem hohe Dosen Vitamin A bewirken Fehlbildungen in der Art wie seine synthetischen Derivate.
- Benzodiazepine
Benzodiazepine bewirken Fehlbildungen am Herzen des Fötus im Mutterleib.
- Drogenkonsum
Durch multiplen Substanzmissbrauch während der Schwangerschaft kommt es zu angeborenen Fehlbildungen des Kindes. Durch den Konsum von Kokain während der Schwangerschaft kommt es zu Fehlbildungen an folgenden Organen: Herz, Gehirn, Harn- und Geschlechtsorgane.[9]
- Antikoagulantien
Bei der Anwendung von Warfarin während der Schwangerschaft besteht ein potentielles Risiko kindlicher Fehlbildungen (fetales Warfarin-Syndrom). Daneben können sowohl nach Exposition im 1. Trimester als auch im 2. und/oder 3. Trimester vermehrt Defekte des Zentralnervensystems auftreten (z. B. Dandy-Walker-Fehlbildung mit Fehlen des Corpus callosum, Mikroenzephalie und Verkümmerung des Sehnervs).[10] Aufgrund der chemischen Verwandtschaft mit Warfarin kann auch für Phenprocoumon ein teratogenes Risiko nicht ausgeschlossen werden.[11] Während in älteren Literatur das Fehlbildungsrisiko mit 15 bis 30 Prozent angegeben wird, liegt neueren Studien zufolge das Risiko bei 4 bis 6 Prozent.[12]
- Antiepileptika, Antikonvulsiva
Klassische Vertreter dieser Stoffgruppe wie Phenobarbital, Primidon, Phenytoin, Carbamazepin und insbesondere Valproinsäure haben nachweislich beim Menschen ein teratogenes Potential. Es können Fehlbildungen des Herzens, der Harnwege, des Skeletts, Lippen-Kiefer-Gaumenspaltbildungen sowie Neuralrohrdefekte auftreten.[12] Phenobarbital wird vielfach als wenig bedenklich angesehen;[13] die Tagesdosis ist idealerweise, insbesondere während der sensiblen Phase der Embryonalentwicklung zwischen dem 20. und 40. Schwangerschaftstag, in mehreren kleinen Dosen über den Tag verteilt zu verabreichen.[14] Neuere Arzneistoffe wie Felbamat, Gabapentin, Lamotrigin und Levetiracetam liefern im Tierversuch keine eindeutigen Hinweise auf Teratogenität.[12]
- Sexualhormone
Synthetische Gestagene können in hoher Dosierung eine Vermännlichung weiblicher Feten bewirken. Insbesondere hohe Dosen von Ethisteron oder Norethisteron können zu einer Vergrößerung der Klitoris und zu einer Verschmelzung der Labien führen. Niedrig dosierte Zubereitungen zur hormonellen Empfängnisverhütung (einschließlich der „Pille danach“) sowie zur Behandlung des Ausbleibens der Regelblutung (Amenorrhoe) weisen nach heutigem Kenntnisstand bei der versehentlichen Anwendung bis in die Frühschwangerschaft hinein kein nennenswertes Risiko auf mit Hinsicht auf Geschlechtsdifferenzierungsstörungen.
Die seit den 1950er Jahren bis 1980 zur Behandlung von Menstruationsstörungen und als Schwangerschaftstest eingesetzte Östrogen-Gestagen-Kombination Duogynon (Injektionslösung: Estradiolbenzoat und Progesteron; Drageeform: Ethinylestradiol und Norethisteronacetat; in anderen Ländern vermarktet auch unter den Namen Cumorit und Primodos) des Herstellers Schering wurde erstmals in den 1960er Jahren in Verbindung gebracht mit verschiedenen bei Neugeborenen aufgetretenen Fehlbildungen (Neuralrohrdefekte, Herz-Kreislauf-Fehlbildungen, VACTERL-Assoziation). Die in dem Zusammenhang veröffentlichten Studien waren von unterschiedlicher Qualität und die Ergebnisse uneinheitlich,[5][13][15] so dass weder eine ursächliche Wirkung noch eine statistisch gesicherte Korrelation nachgewiesen werden konnten. Ein Verfahren der Berliner Staatsanwaltschaft gegen Schering wurde 1980 eingestellt.[16]
Alkohol
Jährlich werden weltweit viele Kinder geboren, die durch Alkoholkonsum ihrer Mütter während der Schwangerschaft geschädigt wurden. Alkoholkonsum während der Schwangerschaft ist eine häufige Ursache nicht-genetisch bedingter Behinderung und eine der wenigen Schädigungen, die sich durch korrektes Verhalten der Mutter vollständig vermeiden lässt. Symptome einer solchen alkoholbedingten, den Embryo schädigenden Einwirkung sind u. a. Minderwuchs, Untergewicht, Gehirn- und Herzschäden, die unter dem Fetalen Alkoholsyndrom (FAS) zusammengefasst werden.
Chemikalien

Dazu zählen z. B. die als Dreckiges Dutzend bekannten erbgut-verändernden Umweltgifte (z. B. DDT oder PCB), die mittlerweile weltweit verboten sind, und auch viele andere chlororganische Verbindungen, insbesondere Dioxine. Daneben gibt es etliche (potentielle) endokrine Disruptoren, z. B. in der Antibabypille. (Siehe Teratogen und Kategorie:Stoff mit reproduktionstoxischer Wirkung)
Lagebesonderheiten im Mutterleib
Eine unübliche Lage in der Gebärmutter kann zu Sauerstoffmangel (Hypoxie) des Kindes führen. In Versuchstieren erzeugte Hypoxie Fehlbildungen.[18] Auch Nabelschnurkomplikationen können zu Fehlbildungen führen.
Klassifikation der Besonderheiten

- Hemmungsfehlbildung: Fehlbildung infolge vorzeitigen Stillstands der Organentwicklung
- Aplasie: Fehlen eines Organs
- Hypoplasie: zu kleines Organ
- Atresie: Verschluss eines Hohlorgans durch fehlerhafte Anlage
- Dystopie (Heterotopie): Gewebe ist an einer Stelle lokalisiert, wo es normalerweise nicht vorkommt
- Choristie: Versprengung von Gewebsanlagen
- Dysraphie: Fehlerhafter Verschluss des Neuralrohrs (Rückenmark, Wirbelsäule, siehe Spina bifida, Anenzephalie)
- Fusion: z. B. Verschmelzungsniere (Hufeisenniere)
- Nichtverschmelzung
- Malrotation: fehlerhafte Drehung z. B. des Darmes
- Doppelbildung: komplette oder inkomplette Duplikatur, z. B. Diphallie
- Hemimelie: Abschnittsweises (inkomplettes) Fehlen von Unterarm- oder Unterschenkelknochen
Häufigkeit
Ungefähr zwei Prozent aller Neugeborenen weisen genetische Besonderheiten bzw. körperliche Fehlbildungen auf. In Deutschland wird beispielsweise etwa einer von 500 Säuglingen mit einer Lippen-Kiefer-Gaumen-Spalte geboren und etwa 0,5 bis 0,7 % aller lebend geborenen Kinder kommen mit einem Herzfehler zur Welt. Ein Klumpfuß kommt bei etwa einem von 1000 Kindern vor, wobei Jungen doppelt so häufig betroffen sind wie Mädchen.
Datenerhebung
In Deutschland gibt es kein nationales Fehlbildungsregister (Stand: 2019).[19][20] In der verpflichtenden Perinatalerhebung, die in den 1970ern entwickelt wurde, können Ärzte eine Fehlbildung als Grund für eine Verlegung notieren, die Art der Fehlbildung wird dabei aber nicht angegeben.[21] Die Krankenhausdiagnosestatistik des Statistischen Bundesamts zeigt die Zahl der stationären Behandlungsfälle mit spezifischen Diagnosen auf, lässt jedoch nur begrenzt Rückschlüsse über die Zahl der Betroffenen zu: Kinder ohne stationäre Behandlungen tauchen nicht auf, wohingegen mehrmals stationär behandelte Kinder mehrfach gezählt werden.[19] Auf regionaler Ebene werden Fehlbildungen seit 1980 im Fehlbildungsmonitoring Sachsen-Anhalt[22] erfasst; hinzu kommt das Geburtenregister „Mainzer Modell“. Diese regionalen Daten werden nach Angaben des Bundesgesundheitsministeriums an das europäische Register EUROCAT gemeldet.[19]
Literatur
- Jürgen Beyer: Mißgeburt. In: Enzyklopädie des Märchens. Handwörterbuch zur historischen und vergleichenden Erzählforschung. Band 9. Walter de Gruyter, Berlin / New York 1999, ISBN 3-11-015453-6, Sp. 702–707.
- Wolfgang Miram, Karl-Heinz Scharf: Biologie heute SII. Schroedel Verlag, 1997, ISBN 3-507-10590-X. (Schulbuch)
- R. Witkowski, O. Prokop, E. Ullrich, G. Thiel: Lexikon der Syndrome und Fehlbildungen. 7. Auflage. Springer, 2003, ISBN 3-540-44305-3.
- Urs Zürcher: Monster oder Laune der Natur. Medizin und die Lehre von den Missbildungen 1780–1914. Campus, Frankfurt am Main u. a. 2004, ISBN 3-593-37631-8. (zugl. Dissertation, Universität Zürich 2003)
- Dieter Teichert: Entstellung als ästhetischer Begriff. In: U. Hoyningen-Süess, C. Amrein (Hrsg.): Entstellung und Hässlichkeit – Beiträge aus philosophischer medizinischer, literatur- und kunsthistorischer sowie aus sonderpädagogischer Perspektive. Haupt, Bern 1995, ISBN 3-258-05125-9, S. 15–29.
Weblinks
- Informationen. Uni Magdeburg
- Informationen Teil 1 Trockenpräparate. Freie Universität Berlin
- Informationen Teil 2 Feuchtpräparate. Freie Universität Berlin
Einzelnachweise
- Ulrike Enke: Mißgeburt. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 997 f.
- Duden online abgerufen am 22. März 2010.
- Klaus Friese u. a.: Arzneimittel in der Schwangerschaft und Stillzeit. 6. Auflage. Stuttgart 2006, ISBN 3-8304-5434-1.
- Martin Smollich, Alexander C. Jansen: Arzneimittel in Schwangerschaft und Stillzeit. Schnell und sicher beraten. 1. Auflage. Stuttgart 2009, ISBN 978-3-8304-5434-2.
- J. Kleinebrecht, J. Fränz, A. Windorfer: Arzneimittel in der Schwangerschaft und Stillzeit. 2. Auflage. WVG, Stuttgart 1986, S. 89.
- Methotrexat. (Memento vom 24. September 2010 im Internet Archive) Pharmakovigilanz- und Beratungszentrum für Embryonaltoxikologie, Berlin
- Fachinformation Isotretinoin-ratiopharm Weichkapseln 10 mg/20 mg. Stand Juni 2008.
- Fachinformation Neotigason® 10 mg/25 mg Hartkapseln. Stand März 2008.
- Ruthard Stachowske (PDF) (Seite nicht mehr abrufbar, Suche in Webarchiven) . Abgerufen am 29. Mai 2014.
- Fachinformation Coumadin® 5 mg, Stand März 2008.
- Fachinformation Marcumar® 3 mg Tabletten, Stand September 2009.
- C. Schaefer, C. Weber-Schöndorfer: Zertifizierte medizinische Fortbildung: Medikamentöse Therapie in der Schwangerschaft. In: Deutsches Ärzteblatt. 102(37), 2005, S. A-2480 / B-2087 / C-1977.
- K. Moore, T. V. N. Persaud, C. Viebahn: Embryologie: Entwicklungsstadien – Frühentwicklung – Organogenese – Klinik. 5. Auflage. Elsevier, München 2007, S. 195.
- Fachinformation Luminal® Injektionslösung/Tabletten, Stand Dezember 2008.
- Pharmakovigilanz- und Beratungszentrum für Embryonaltoxikologie, Berlin: Orale Kontrazeptiva (Memento vom 24. September 2010 im Internet Archive)
- Regierung stärkt Bayer bei Duogynon. apotheke adhoc, 10. August 2010.
- Vietnam Red Cross urges more aid for Agent Orange casualties. Internationales Komitee des Roten Kreuzes, 14. März 2002.
- J. Langmann: Medizinische Embryologie. 8. Auflage. Thieme Verlag, 1989, S. 114.
- Nach Fällen in Gelsenkirchen: Ministerium will alle NRW-Kliniken wegen Babys mit Fehlbildungen abfragen. In: FAZ. 14. September 2019, abgerufen am 15. September 2019.
- Philipp J. Meckert: „Niemand konnte uns sagen warum“. Eltern von Babys ohne Händchen schildern Erlebnisse. In: focus.de. 14. September 2019, abgerufen am 15. September 2019.
- Sarah Majorczyk: Mediziner zu den Fehlbildungen Diese drei Schritte bringen mehr Sicherheit. In: bild.de. 16. September 2019, abgerufen am 16. September 2019.
- In NRW. Babys kommen mit fehlgebildeten Händen zur Welt: Weitere Fälle aufgetaucht. In: www.focus.de. 14. September 2019, abgerufen am 15. September 2019.