Magengeschwür
Ein Magengeschwür oder lateinisch Ulcus ventriculi ist ein lokalisierter Defekt der Magenschleimhaut. Andere Bezeichnungen sind Magenulkus oder peptisches Geschwür des Magens (lateinisch Ulcus pepticum ventriculi).
| Klassifikation nach ICD-10 | |
|---|---|
| K25.- | Ulcus ventriculi |
| ICD-10 online (WHO-Version 2019) | |
Ursächlich für das Geschwür ist ein Missverhältnis zwischen aggressiven Faktoren und den Schutzmechanismen des Magens.
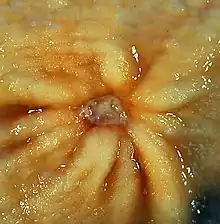
Beschrieben wurde es zuerst 1586 durch Marcello Donati.
Ursachen
Generell entsteht ein Ulcus durch ein Missverhältnis zwischen Faktoren, welche die Magenschleimhaut schützen, und Faktoren, welche die Schleimhaut schädigen. Schädigende Faktoren sind ein Überschuss an Magensäure und chronische Entzündung. Schützende Faktoren sind eine ausreichende Durchblutung sowie die Bildung einer säurefesten Schleimschicht.[1]
Häufigste Ursache ist eine Magenschleimhautentzündung (Gastritis).
Franz Alexander beschrieb das Magengeschwür um 1950 in den 7 Krankheiten (Holy Seven) als eine psychosomatische Krankheit.
Weitere Ursachen sind die längere Einnahme bestimmter Medikamente oder anderer Substanzen, welche die Bildung der schützenden Schleimschicht im Magen verringern:
- Eine Dauermedikation mit NSAR (z. B. Acetylsalicylsäure, Diclofenac) erhöht das Risiko für ein Geschwür um das Vierfache.
- Werden NSAR mit Glucocorticoiden kombiniert, steigt das Risiko auf das Sechzehnfache der Normalbevölkerung.
- Rauchen fördert durch Vagusaktivierung ebenso die Säuresekretion und damit die Entstehung von Geschwüren.
- Alkohol kann zu oberflächlichen Schleimhautentzündungen führen.
- Seltenere Ursachen sind Hyperparathyreoidismus, das Zollinger-Ellison-Syndrom oder das Dieulafoy-Ulcus.[2]
Nachgewiesen sind eine genetische Disposition sowie ein erhöhtes Auftreten bei Menschen mit der AB0-Blutgruppe 0.[3]
Bei drei Viertel der Patienten mit einem Magengeschwür wird eine Besiedlung durch das Bakterium Helicobacter pylori vorgefunden. Beim Zwölffingerdarmgeschwür sind es sogar 99 %. Die gesunde Bevölkerung zeigt zu rund 50 % eine Besiedlung. Der Keim ist fähig, sich im sauren Milieu des Magens zu vermehren und eine chronische Entzündung zu verursachen. Erst 1982 entdeckten bzw. identifizierten John Robin Warren und Barry Marshall dieses Bakterium, wofür sie 2005 den Nobelpreis für Medizin erhielten.
Epidemiologie und Einteilung
Peptische Geschwüre sind eine häufige Erkrankung, sie zeigen ein Neuauftreten von 50 je 100.000 Menschen. Duodenalgeschwüre sind aber im Vergleich zu Magengeschwüren rund dreimal häufiger, dabei erkranken Männer dreimal so häufig am Zwölffingerdarmgeschwür wie Frauen. Beim Magengeschwür ist die Verteilung zwischen den Geschlechtern ausgeglichen. Beide Erkrankungen nehmen ab dem vierzigsten Lebensjahr deutlich zu.[2][3]
Lokalisation
Das chronische Magengeschwür liegt meist an den Grenzen des Antrums zu Pylorus und Korpus, welche auch die Hauptlokalisationen der Helicobacter-Pylori-Gastritis sind.
Histologie
Mit bloßem Auge zeigt sich das Magengeschwür als runder Defekt mit flachem Rand. Länger bestehende Geschwüre zeigen oft einen durch Narbengewebe aufgeworfenen Rand. Nach Abheilung des Ulkus bleibt zunächst eine gefäßreiche rote Narbe zurück. Diese wird dann in eine bindegewebige, weiße Narbe umgebaut. Feingeweblich zeigen sich Zelltrümmer sowie eine fibrinoide Nekrose. In der frühen Heilungsphase zeigt sich eine charakteristische Vierschichtung. Im Ulkusgrund zeigen sich granulozytenreicher Schorf und eine fibrinoide Nekrose. Zum gesunden Gewebe hin zeigen sich kapillarreiches Granulationsgewebe und Narbengewebe. Im weiteren Verlauf der Heilung wächst vom Geschwürrand ein einreihiges Regeneratepithel ein. Es kann Jahre dauern, bis die ursprüngliche Drüsenarchitektur des Magens an der Stelle des Geschwürs wiederhergestellt ist. Eine örtliche Umdifferenzierung des Epithels als darmähnliche Metaplasie ist häufig. Ebenso wird bei der Ulkusheilung die Submukosa nicht wieder vollständig aufgebaut. Infolgedessen verschmelzen die Muskelschichten der Magenwand und des Magenoberflächengewebes. Daraus können sich Bewegungsstörungen des Magens ergeben.[3]
Geschwüre des Zwölffingerdarms zeigen eine ähnliche Schichtung wie Magengeschwüre. Die Brunner-Drüsen sind häufig vernarbt oder hyperplastisch.[3]
Klinische Zeichen
Magen- und Duodenalgeschwüre verursachen stechende Bauchschmerzen im Epigastrium. Das Magengeschwür zeigt dabei häufig Dauerschmerz oder nach Nahrungsaufnahme verstärkten Schmerz. Schmerzen durch Zwölffingerdarmgeschwüre bessern sich häufig durch Nahrungsaufnahme. Außerdem kann Übelkeit oder Brechreiz bestehen. Die Geschwüre können allerdings auch vollkommen symptomlos bestehen; insbesondere wenn eingenommene (fatal NSAR) Schmerzmittel die Schmerzempfindung reduzieren. Rund ein Drittel der Patienten wird erst durch Komplikationen des Geschwürs symptomatisch.[2][3]
Diagnosestellung
1910 zeigt der österreichische Röntgenologe Martin Haudek (1880–1931), wie sich ein Wanddefekt beim Magengeschwür im Röntgenbild darstellt (Haudek-Nische).[4] Eine sichere Diagnose ist jedoch nur durch eine Magenspiegelung (Gastroskopie) mit Entnahme von Gewebeproben zu stellen. Die Gewebeproben dienen dem Ausschluss eines Magenkarzinoms, welches mit bloßem Auge nicht von einem Magengeschwür unterschieden werden kann. Außerdem lässt sich unter dem Mikroskop Helicobacter erkennen. Eine Magenspiegelung umfasst ebenso den Zwölffingerdarm, so dass auch dortige Geschwüre diagnostiziert werden können. Gewebeproben sind bei Zwölffingerdarmgeschwüren nicht notwendig. Im Rahmen der Untersuchung können auch eventuell vorhandene Blutungen gestillt werden.[1]
Wird eine Magenspiegelung abgelehnt, kann Helicobacter über Atemtest, Antikörpertest oder Antigentest im Stuhl nachgewiesen werden. Ein Ausschluss einer Krebserkrankung ist dann aber nicht möglich.[1] Der Atemtest ist dabei ausreichend sicher. Der Antikörpertest wird zur Therapieentscheidung nicht empfohlen. Bei einem Zwölffingerdarmgeschwür ersetzt ein Atemtest die Gewebeentnahme.[5]
Bei einem Geschwür ohne Helicobacterbesiedelung und ohne NSAR-Einnahme sollte eine Bestimmung von Gastrin zum Ausschluss eines Zollinger-Ellison-Syndroms sowie ein Ausschluss eines Hyperparathyreoidismus durch die Bestimmung von Calcium und Parathormon in Betracht gezogen werden.[2]
Der Therapieerfolg sollte rund vier bis sechs Wochen nach Erstdiagnose nochmals durch eine Magenspiegelung mit Gewebeentnahme überprüft werden, um eine Krebserkrankung sicher auszuschließen.[1][2]
Komplikationen
Ein Drittel der Patienten mit Geschwüren wird erst durch Komplikationen auffällig. Rund ein Fünftel aller Geschwürpatienten erkrankt an einer akuten oder chronischen Blutung aus dem Geschwür. Die Blutung kann zu Teerstuhl, blutigem Erbrechen oder kaffeesatzartigem Erbrechen führen. Eine akute Geschwürblutung kann schnell lebensbedrohliche Ausmaße annehmen und erfordert eine umgehende Notfallmagenspiegelung mit dem Ziel der Blutstillung.[2] Ebenso kann das Geschwür zu einem Durchbruch der Magenwand in die Bauchhöhle führen. Plötzlich auftretende Bauchschmerzen oder auch das schlagartige Nachlassen des Geschwürschmerzes können hinweisend sein. Der Nachweis wird durch eine Röntgenaufnahme im Stehen geführt, welche die in den Bauchraum eingedrungene Luft sichtbar macht. Bei einer Perforation ist eine umgehende Operation angezeigt, da sonst eine lebensgefährliche Peritonitis droht.[2][1][6] Spätkomplikationen sind eine Verengung oder Erweiterung des Magenausgangs. Bei der Verengung zeigen sich Verdauungsbeschwerden, Gewichtsabnahme und Erbrechen. Durch die Erweiterung können Galle und Bauchspeicheldrüsensekret in den Magen gelangen. Dies kann zu einer chronischen Entzündung des Magens führen. In 5 % der Fälle kann ein chronisches Magengeschwür zum Magenkarzinom werden.[2]
Therapie
Medikamentöse Therapie
Ein Geschwür wird generell mit einem Magensäurehemmer, etwa einem sogenannten Protonenpumpenhemmer ("PPI"), behandelt. Weiter sind Allgemeinmaßnahmen, wie etwa Stressreduktion und Karenz von Alkohol und Nikotin, angezeigt.[2] Ebenso ist abzuwägen, ob geschwürfördernde Medikamente abgesetzt werden können.[5]
- Geschwür mit Helicobacter
Wenn bei einem Magen- oder Zwölffingerdarmgeschwür Helicobacter pylori nachgewiesen wurde, wird dieser Keim abgetötet (Eradikation). Hierzu wird zur Therapie der Helicobacter-pylori-Infektion eine Kombination verschiedener Antibiotika zusammen mit einem Protonenpumpenhemmer (PPI) über eine Woche verabreicht.
- Als erste Wahl wird hierzu in Deutschland das sogenannte italienische Triple empfohlen. Dieses besteht aus einem PPI und den beiden Antibiotika Clarithromycin und Metronidazol.
- Eine weitere Therapieoption ist das französische Triple, bei dem Metronidazol durch Amoxicillin ersetzt wird.
Die Medikamente sollten jeweils vor einer Mahlzeit eingenommen werden.[5]
Bei Versagen der Eradikationstherapie kann Amoxicillin beibehalten werden, da Helicobacter keine Resistenzen gegen das Antibiotikum entwickelt. Als zweites Antibiotikum kommen dann Fluorchinolone wie Levofloxacin oder Moxifloxacin oder auch Rifabutin in Betracht. Die in anderen Ländern bei Therapieversagen zugesetzten Bismutsalze sind in Deutschland nicht zugelassen. Nach zweimaligem Versagen der Eradikationstherapie sollte eine Anzüchtung des Bakteriums zur Resistenztestung durchgeführt werden.[5]
Eine Kontrolle des Therapieerfolgs sollte frühestens vier Wochen nach Absetzen der Therapie erfolgen, da PPI-Gabe das Bakterienwachstum hemmt und zu falsch negativen Ergebnissen führen kann.
Operative Therapie
Eine operative Behandlung ist nur bei Komplikationen notwendig, die sich durch eine Magenspiegelung nicht beherrschen lassen. Darunter fallen eine in der Magenspiegelung nicht stillbare Blutung, ein Durchbruch in die Bauchhöhle und eine Verengung des Magenausgangs. Bei einer schweren Blutung genügt meist eine Umstechung des Geschwürs mit der Ligatur des betreffenden Gefäßes. Bei einer Perforation wird das Geschwür ausgeschnitten und die verbliebene Magenwand genäht.[2]
Vorbeugung
Bei der Gabe von Medikamenten, welche das Risiko für ein Geschwür erhöhen, wird eine gleichzeitige, präventive Dauertherapie mit einem Magensäurehemmer (PPI) empfohlen. Dies gilt insbesondere für die Kombination von NSAR und gerinnungshemmenden Medikamenten, um eine Blutung aus einem Geschwür zu verhindern.[5] Ebenso ist bei Intensivpatienten eine Geschwürprophylaxe mit PPI durchzuführen. Die Reduktion von Stress und ein Einstellen des Rauchens senken ebenso das Risiko für ein Geschwür.[2]
Eine generelle Testung der Bevölkerung auf Helicobacter pylori wird nicht empfohlen. Die Eradikation verläuft regelhaft erfolgreich. Nur in seltenen Ausnahmen gelingt das nicht. Nachdem der Keim einmal ausgelöscht wurde, erfolgt in einem von einhundert Fällen eine Reinfektion. Diese muss nicht zu einem Geschwür führen.[2]
Schwere, therapieresistente Verläufe, bei denen operative Maßnahmen erforderlich werden, sind selten.[1]
Magengeschwüre bei Tieren
Das Magengeschwür beim Pferd ist die häufigste Magenerkrankung bei Equiden.[7] In der Schweineproduktion entwickelt sich bei 5 bis 30 % der Schweine, je nach Studie und Haltungssystem, ein Magengeschwür. Weitere Tiere sind zum Zeitpunkt der Schlachtung bereits mit einer Vorstufe der Krankheit befallen. Der Hauptgrund bei den Schweinen ist ein zu feiner Mahlgrad bei den Futtermitteln, da dadurch die Magenschleimhaut stärker angegriffen wird.[8]
Literatur
- Yvonne Syha, Laura Popescu, Mario Wurglics, Manfred Schubert-Zsilavecz: Geschichte der Ulcustherapie. In: Pharmazie in unserer Zeit. Band 34(3), 2005, S. 188–192.
- Hans Adolf Kühn: Ulcus ventriculi und duodeni (Ulcus pepticum, Ulcus rotundum, angelsächsisch „Peptic ulcer“, französisch „ulcére“). In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 786–795.
- Carl Ernst Bock: Der Magenkrampf. In: Die Gartenlaube. Heft 42, 1853, S. 456–458 (Volltext [Wikisource]).
Weblinks
Einzelnachweise
- Wolfgang Piper: Innere Medizin. Heidelberg 2007, S. 350–355.
- Gerd Herold und Mitarbeiter: Innere Medizin. Köln 2009, S. 418–421.
- W. Jochum: Magen und Duodenum. In: W. Böcker, H. Denk, Ph. U. Heitz, H. Moch: Pathologie. 4. Auflage. München 2008, S. 704–706, 712 f.
- Barbara I. Tshisuaka: Haudek, Martin. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 539.
- W. Fischbach, P. Malfertheiner, J. C. Hoffmann, W. Bolten, J. Bornschein: S3-Leitlinie „Helicobacter pylori und gastroduodenale Ulkuskrankheit“. In: Z Gastroenterol, 2009, 47, S. 68–102, dgvs.de (Memento des Originals vom 29. Dezember 2009 im Internet Archive; PDF) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. abgerufen am 3. Dezember 2010.
- Adolph Friedländer: De ulcere ventriculi perforante. Diss. Univ. Königsberg 1847.
- Vinzenz Gerber, Reto Straub: Pferdekrankheiten: Innere Medizin. Erkrankungen der Haustiere, Band 8075. UTB, 2016, ISBN 978-3-8252-8612-5, S. 199.
- Magengeschwüre bei Schweinen verhindern. In: schweizerbauer.ch. 27. Mai 2019, abgerufen am 27. Mai 2019.