Passivrauchen
Passivrauchen ist die Inhalation von Tabakrauch aus der Raumluft. Sowohl Tierexperimente als auch epidemiologische Studien belegen, dass Passivrauchen ein erhebliches Gesundheitsrisiko darstellt.[1][2][3] An den Folgen des Passivrauchens sterben jährlich 1,2 Millionen Menschen.[4] Noch zu Beginn des Jahrtausends waren Rauchverbote zum Schutz vor den Gefahren des Passivrauchens umstritten, doch mittlerweile gibt es einen breiten gesellschaftlichen Konsens über ihre Notwendigkeit.[5]

Aspekte des Passivrauchs
Allgemeine Einleitung
Passivrauch entsteht aus dem Nebenstromrauch und dem exhalierten Hauptstromrauch. Während der Benutzung einer Zigarette entsteht der Hauptstromrauch während des Zuges des Rauchers, dabei steigt die Temperatur im Glutkegel. In den Rauchpausen glimmt die Zigarette bei einer niedrigeren Temperatur weiter und setzt den Nebenstromrauch frei. Es wird geschätzt, dass mehr als 55 % des Tabaks zu Nebenstromrauch verbrennen. Nach anderen Angaben beträgt das Volumenverhältnis beim Zigarettenrauchen von Nebenstromrauch zu Hauptstromrauch 4:1.[6]
Der von glimmenden Zigaretten in die Raumluft freigesetzte Nebenstromrauch wird von den anwesenden Menschen über die Atmung aufgenommen. Dies geschieht ebenso beim Einatmen von Pfeifen- und Zigarrenrauch. Laut einer Studie der Stanford-Universität aus dem Jahr 2007 ist die Schadstoffbelastung auch unter freiem Himmel nicht zu vernachlässigen: In der Nähe eines Rauchers außerhalb geschlossener Räume sei die Belastung zwar nur kurz, aber kaum weniger intensiv als in geschlossenen Räumen.[7]
Chemische Zusammensetzung
Tabakrauch setzt sich zusammen aus einem Gemisch aus gasförmigen Substanzen und Partikeln. Bei der Analyse können bis zu 9.600 verschiedene chemische Verbindungen in unterschiedlichem Anteil identifiziert werden.[8] Laut Veröffentlichung der Internationalen Agentur für Krebsforschung (IARC) der Weltgesundheitsorganisation (WHO) konnten, bis zum Jahr 2000, im Tabakrauch insgesamt 69 als krebserregend eingestufte chemische Verbindungen identifiziert werden.[9]
Die Zusammensetzung des Nebenstromrauchs wurde in verschiedenen Studien untersucht aber nur eine Studie verglich den Nebenstromrauch mit dem Hauptstromrauch (Massachusetts Benchmark Study aus dem Jahr 1999, zitiert in der IARC-Monographie 83, S. 1200): Demnach gab es Stoffe, die im Nebenstromrauch in höheren Konzentrationen vorlagen als im Hauptstromrauch, wie z. B. Ammoniak (147×), Pyridin (16,1×), Formaldehyd (14,8×), Chinolin (12,1×) und 3-Aminobiphenyl (10,8×). Andere Stoffe wiesen gleich hohe Konzentrationen in Neben- und Hauptstromrauch auf, wie z. B. Benzol (1,07×), Acrylnitril (1,27×), Quecksilber (1,09×) und Blausäure (0,77×). Die tabakspezifischen Nitrosamine wiesen etwas niedrigere Werte im Nebenstromrauch auf (0,25 bis 0,55). Blei war praktisch nur im Hauptstromrauch nachweisbar (0,09×).[10] Karzinogen wirken Schadstoffe wie Polyzyklische aromatische Kohlenwasserstoffe, N-Nitrosamine, aromatische Amine, Benzol, Vinylchlorid, Arsen, Cadmium, Chrom, Trockenkondensat (Teer) und das radioaktive Isotop Polonium 210.
Tabakrauch und Passivrauch (englisch secondhand tobacco smoke) wurden von der Internationalen Agentur für Krebsforschung der Weltgesundheitsorganisation (WHO) als Karzinogen der Gruppe 1 eingestuft. Es handelt sich um Stoffe, die beim Menschen Krebs erzeugen können und bei denen davon auszugehen ist, dass sie einen nennenswerten Beitrag zum Krebsrisiko leisten. Weitere Beispiele für Stoffe, die im Menschen Krebs auslösen können, sind Asbest, Benzol, Benzpyren, 1,3-Butadien, Formaldehyd und Vinylchlorid.[11]
Nach den Kriterien der deutschen Gefahrstoffverordnung erfolgt in der einschlägigen Technischen Regel für Gefahrstoffe 905 (TRGS 905)[12] eine Einstufung von Passivrauchen als entwicklungsschädigend nach Kategorie 1.[13]
Neben den krebserregenden Bestandteilen enthält Passivrauch auch noch akut toxische Substanzen wie Blausäure und Ammoniak, das Nervengift Nikotin sowie das Atemgift Kohlenmonoxid.
Besondere Bedeutung kommt dem aus den Reizpartikeln gebildeten, scharfen Feinstaub zu, der tief in die Lungen eindringt und dabei radioaktive Gase sowie Schwermetalle mittransportiert. Der Durchmesser der Partikel im Hauptstromrauch liegt etwa bei 0,4 µm, der Nebenstromrauch besteht aus feineren Partikeln von etwa 0,2 µm (Scherer und Adlkofer 1999). Die Partikel erreichen also nicht nur den Bronchialbaum, sondern auch die Lungenbläschen. Es kommt zu einer Entzündung des Lungenepithels.
Details zum prozentualen Anteil von Krebs-Todesfällen infolge krebserregender Stoffe in der natürlichen Umgebung (Luft, Wasser, Nahrung etc.) finden sich im Artikel Krebs – Theorien zu Krebsauslösern.
Elektrische Zigaretten
Bei E-Zigaretten entsteht, anders als bei der Tabakzigarette, kein schädlicher Nebenstromrauch. Da ein Konsument von elektrischen Zigaretten nach dem Inhalieren einige Anteile des verdampften Liquids wieder ausatmet, gehen wissenschaftliche Studien davon aus, dass es so etwas wie Passivdampf gibt.[14]
Im Jahr 2012 veröffentlichte Studien zeigten, dass die Auswirkungen des untersuchten Passivdampfs auf die Raumluft, wenn man sie mit dem traditionellen Tabakrauchen vergleicht, kaum messbar sind. Außerdem hat der Passivdampf nicht die giftigen und krebserregenden Eigenschaften des Tabakzigarettenrauchs. Die Forscher machen die fehlende Verbrennung und den fehlenden Nebenstromrauch bei der elektrischen Zigarette als Gründe für die gemessenen Unterschiede in der Luftverschmutzung aus. Die Forscher kommen zu dem Fazit, dass man „auf Basis der ARPA-Daten über die Luftverschmutzung in Städten sagen kann, dass es ungesünder sein kann in einer großen Stadt zu atmen, als sich im selben Raum mit einem konsumierenden E-Zigarettennutzer zu befinden.“[15][16][17]
In einer im Oktober 2012 veröffentlichten Studie, bei der Passivdampf einer Risikoanalyse unterzogen wurde, stellte sich heraus, dass keine signifikanten Risiken für die menschliche Gesundheit existieren. Außerdem stellten die Forscher bei der durchgeführten Krebsrisikoanalyse fest, dass bei keiner der untersuchten Proben die Risikogrenzwerte für Kinder oder Erwachsene überschritten worden sind.[18]
Ebenfalls im Oktober 2012 erschien eine Studie von dem ehemals für die Weltgesundheitsorganisation forschenden Experten Andreas Flouris, welche die Auswirkungen des Passivdampfs auf den menschlichen Körper untersuchte. Er kam zu dem Ergebnis, dass der Dampf keinen Effekt auf die Blutwerte von Dritten habe. Der Autor stellte weiterhin fest, dass wenn Tabakraucher die E-Zigarette nutzen, auch dies keinen Effekt auf die untersuchten Blutwerte hatte. Demgegenüber soll laut der Studie aktive und passive Aufnahme von Tabakrauch zu einer erhöhten Anzahl von Leukozyten, Lymphozyten und Granulozyten führen.[19]
Laut einem unabhängigen Sicherheitsbericht des neuseeländischen Tabakkontrollforschers Murray Laugesen[20] ist der ausgeatmete Dampf eines E-Zigarettenkonsumenten nicht schädlich für Dritte, da er nahezu kein Nikotin und keinerlei Verbrennungsprodukte enthält.[21][22]
Ausbreitung in Räumlichkeiten
Bei Luftzug breitet sich der Passivrauch in Räumlichkeiten entsprechend den Strömungsverhältnissen richtungsbezogen aus. Ohne Luftzug kommt es zur gleichmäßigen Ausbreitung gemäß den Diffusionsgesetzen bzw. der Brownschen Molekularbewegung. Die einzelnen Partikel verhalten sich wie ein gasähnliches Aerosol. Das Diffusionsgefälle der Tabakrauchquelle im Raum selbst ist dabei entscheidend.
Parameter der Ausbreitung sind:
- Größe und Geometrie des Raumes
- Raumtemperatur samt Temperaturgradient
- Luftwechsel
- relative Luftfeuchte
- die Durchmischung (Luftaustausch)
- Luftzug in Höhe des Kopfes
- Desorption und Sorption der Oberflächen
- allenfalls vorhandene Luftreinigungsanlagen
Nach einer Studie des DKFZ ergaben Messungen von lungengängigen Partikeln in der Raumluft, dass in Gaststätten mit Raucherräumen die Schadstoffbelastung selbst in Nichtraucherbereichen messbar erhöht ist, da der Rauch aus dem Raucherraum in die angrenzenden Räume vordringt.[23] Die im Tabakrauch vorhandenen gesundheitsschädlichen Stoffe (z. B. Benzol oder Formaldehyd) werden auch von Rauchern nach dem Rauchen im Freien in Räume eingeschleppt, da die Stoffe an Haut, Haaren und Kleidung haften, von wo sie mit der Zeit in den Raum abgegeben werden und die Raumluft wie Passivrauchen belasten. Das ist auch der Grund, weshalb Raucher nach Rauch riechen.[24][25][26]
Nachweis
Als Expositionsmarker für Passivrauch wird Cotinin verwendet. Cotinin ist ein Abbauprodukt des Nikotins und findet sich auch beim Passivraucher in Blut und Harn. Es hat eine Halbwertszeit von 16 bis 22 Stunden.
Typische Cotinin-Werte:
- beim Raucher 1000–2500 ng/ml[27]
- Nichtraucher:
- keinem Passivrauch ausgesetzt: 1,7 ng/ml
- Passivrauch ausgesetzt: 2,6 ng/ml
- Restaurantpersonal: bis 5,6 ng/ml
- Diskothekenpersonal: bis 24 ng/ml
- Personal in Bars: bis 45 ng/ml
Messungen der Passivrauchbelastung durch die Feststellung des Cotininspiegels im Blut sind allerdings mit gewissen Fehlerquellen behaftet – auch der Konsum bestimmter Gemüsesorten lässt den Cotininspiegel ansteigen, so dass diese Methode nicht unbedingt geeignet ist, das Risiko von Passivrauchern für bestimmte Krankheiten genau abzuschätzen.[28]
Einige Studien haben bisher einzelne Parameter des Tabakrauchs bestimmt, sie beschäftigten sich vornehmlich mit den üblichen flüchtigen organischen Verbindungen (volatile organic compound, VOC), dem Nikotin und anderen tabaktypischen Substanzen wie den Aldehyden.[29]
Gesundheitliche Gefährdungen
Der Schadstoff Passivrauch reizt akut die Atemwege (Asthmaanfälle, Bronchitis, Entzündungen der tiefen Luftwege). Passivrauch kann schon bei kurzer Belastung zu Kurzatmigkeit bei körperlicher Belastung, erhöhter Infektanfälligkeit, Kopfschmerzen und Schwindel führen. Passivrauch kann beitragen zu Herzkrankheiten, Angina Pectoris, Herzinfarkt,[28] Schlaganfall, Lungenerkrankungen und chronischen Atemwegserkrankungen. Verschiedene Substanzen im Tabakrauch lassen das Blut zusammenklumpen und verstopfen die Herzkranzgefäße und Hirngefäße.
Experimente mit Ratten wiesen die mutagene (genverändernde) Wirkung des Passivrauchens nach. Die Ratten wurden über einen Zeitraum von mehreren Tagen dem Nebenstromrauch (Rauchmaschine 2–4 Filterzigaretten) ausgesetzt. Es fanden sich in der Forschung keine Grenzwerte für krebserregende Substanzen in Tabakrauch, unterhalb derer keine Gesundheitsgefährdung zu erwarten sei. Deshalb bergen schon kleinste Belastungen das Risiko der Entstehung von Tumoren wie dem Bronchialkarzinom.[27] In vielen epidemiologischen Studien wird ein erhöhtes relatives Lungenkrebsrisiko nach Passivrauchen zu Hause oder am Arbeitsplatz festgestellt. Von besonderer Bedeutung ist dabei, dass die relativen Risiken in den Gruppen mit höchster Exposition am größten sind und eine Expositions-Wirkungs-Beziehung besteht.
Die Vielzahl von über 4000 Verbindungen in Tabakrauch macht es unmöglich, alle zu untersuchen und man hat sich für Nikotin als geeignete Leitsubstanz entschieden. Nikotin stellt einen charakteristischen Bestandteil des Rauchs dar und die Konzentration korreliert direkt mit der Anzahl der gerauchten Zigaretten. Zudem ist Nikotin gut erfassbar und nachweisbar. Berechnungsverfahren für alle Arbeitsbereiche, auch für kontinuierliche oder kurzfristig sehr hohe Tabakrauchexpositionen, ermöglichen es, unter Berücksichtigung der Vorgaben zum Nichtraucherschutz Belastungen für jeden individuellen Fall abzuschätzen. Für Gaststätten und das Gastgewerbe basieren die Berechnungsgrundlagen auf Daten der Berufsgenossenschaft Nahrungsmittel und Gastgewerbe. In Diskotheken oder kleinen Lokalen der getränkegeprägten Gastronomie ergaben sich die höchsten Tabakrauchbelastungen, in der Speisengastronomie lagen wegen der geringeren Gästezahl in Bezug auf die Raumgröße niedrigere Belastungen vor. Auch in Sonderräumen wie Messwarten oder Meisterbüros, Pausenräumen, Fahrerkabinen im gewerblichen Transport ergaben sich zeitlich begrenzt oder auch über die Schicht deutliche Belastungen.[30]
Anders als bei vielen Giften, bei denen der Körper gewisse Höchstmengen schadlos neutralisieren kann, ist bei krebserregenden Stoffen kein Mechanismus bekannt, der das Gefährdungspotenzial unterhalb einer spezifischen Konzentration völlig ausschließen könnte. Siehe dazu Karzinogenese.
Besonders gefährdet sind ungeborene Kinder, Säuglinge und Kleinkinder sowie gesundheitlich angeschlagene oder anfällige Menschen und chronisch Kranke (z. B. Asthmatiker).
Überlegungen zur Epidemiologie
Problematisch aus epidemiologischer Sicht ist die Klärung direkter Zusammenhänge zwischen Wirkung und Ursache. So zeitigt ein Bronchialkarzinom, je nach Exposition des Erkrankten, Latenzzeiten von bis zu zehn Jahren. Demnach ist der Nachweis eines einzelnen Verursachers, wie der Belastung durch Passivrauch, am Einzelfall sehr schwer zu führen. Vielmehr bedarf es statistischer Untersuchungen mit großen Zahlen von Probanden. Hier zeigt sich in der Tat in etlichen Studien ein erhöhtes Risiko für bestimmte Krankheiten (etwa Lungenkrebs, koronare Herzerkrankung, COPD). Zwei umfangreiche Studien hingegen finden keinen Nachweis für eine statistisch signifikante Risikoerhöhung bezüglich Krebs- und Herzerkrankungen[31] bzw. Krebserkrankungen,[32] was allerdings die Ergebnisse der Studien mit signifikanten Risikoerhöhungen nicht aus der Welt schafft. Eine Schwierigkeit bei epidemiologischen und statistischen Untersuchungen besteht darin, das Gesundheitsrisiko von Passivrauchen deutlich abzugrenzen von sogenannten „Lebensstilfaktoren“. Hierzu müssen solche Faktoren entweder mit speziellen statistischen Verfahren (Partialkorrelation, Verfahren der multiplen Regressionsanalyse, loglineare Modelle o. ä.) kontrolliert werden. Oder es müssen sogenannte „statistische Zwillinge“ (vgl. auch Matched Pair Technik) gefunden werden, die in möglichst vielen anderen Merkmalen übereinstimmen. Mit solchen Verfahren können natürlich nur solche Einflussfaktoren ausgeblendet werden, die in der Studie auch erfasst wurden. Eine Konsequenz daraus ist, dass eine Studie an Aussagekraft verliert, wenn relevante Merkmale nicht als Variablen erfasst wurden. Diese Überlegungen wurden z. B. von der amerikanischen Gesundheitsbehörde angestellt, als sie ihre Auswertung im Jahr 2006 vorstellte und feststellte, dass Passivrauchen eine Risikoerhöhung für diese Krankheiten nach sich ziehe.
Parameter
Das Risiko für koronare Herzkrankheiten im beruflichen Bereich wächst für Nichtraucher drastisch mit den beteiligten Faktoren: Anzahl gerauchter Zigaretten, Anzahl der Raucher und der Dauer der Exposition (A.J. Wells, 1998).
Allgemeine Schädigungen
Eine Studie in Puerto Rico ergab, dass Passivrauchen mit einem niedrigen Vitamin-C-Spiegel im Blut einhergeht. Ein Mangel an Vitamin C kann sich bei Kindern besonders schädlich auswirken, da ihr Körper noch im Wachstum begriffen ist. Di Franza et Lew wiesen 1996 im Pediatrics darauf hin, dass das Risiko für respiratorische Erkrankungen (Mittelohrentzündung, Pneumonie, Asthma bronchiale) bei Kindern von Rauchern bei 1,5 % liegt.
Das Risiko, einen Schlaganfall zu erleiden, erhöht sich durch Passivrauchen beispielsweise für Nichtraucher, die einer regelmäßigen Passivrauchbelastung im eigenen Haushalt ausgesetzt sind, um 18 %.[33]
Aus dem Bericht des Surgeon General[34] vom Juni 2006 (Seite 15) geht hervor, dass die Evidenz für einen kausalen Zusammenhang zwischen Schlaganfallrisiko und Passivrauchen suggestiv aber unzureichend ist. Von insgesamt 6 Studien sind nur zwei statistisch signifikant, eine davon nur knapp.
Wie Wissenschaftler der American Association for Cancer Research im Oktober 2010 berichteten, steigt das Risiko für Brustkrebs beim Passivrauchen bei Frauen nach den Wechseljahren um knapp das Dreifache, bei jüngeren Frauen fast um das Fünffache.[35]
Aus dem Bericht des Surgeon General[34] vom Juni 2006 (Seite 15) geht hervor, dass die Evidenz für einen kausalen Zusammenhang zwischen Brustkrebsrisiko und Passivrauchen suggestiv aber unzureichend ist. Im weiteren Verlauf des Berichts (Chapter 7) wird ausgeführt: „Die Abwesenheit einer etablierten und konsistenten Korrelation in epidemiologischen Studien zwischen aktivem Rauchen und Brustkrebs schwächt die biologische Plausibilität eines möglicherweise kausalen Zusammenhangs zwischen Passivrauch und Brustkrebs.“
Ungeborene und Heranwachsende
Nach Angaben des DKFZ muss in Deutschland fast die Hälfte aller Kinder zu Hause passiv mitrauchen. 40 % der Passivraucher weltweit seien Kinder.[36]
In Deutschland treten jährlich 500 bis 600 Todesfälle durch den plötzlichen Kindstod (SIDS) auf, wovon bis zur Hälfte der Fälle dem Passivrauchen zugeschrieben werden. Sowohl durch das Rauchen während der Schwangerschaft als auch nach der Entbindung ist das Risiko hierfür deutlich erhöht. Das Risiko von SIDS bei elterlichem Tabakkonsum ist um das Zwei- bis Vierfache höher als in rauchfreien Haushalten.[37] Die Bundeszentrale für gesundheitliche Aufklärung empfiehlt zur Risikominderung, Babys nicht mit Rauchern in einem Bett schlafen zu lassen. (Siehe auch Co-Sleeping.)[38]
In einer 2009 veröffentlichten gemeinsamen Studie mehrerer deutscher Universitäten, Krankenhäuser und Institute konnte anhand einer Gruppe von fast 6000 Kindern bis zum Alter von 10 Jahren nachgewiesen werden, dass Passivrauchen die Rate von Hyperaktivität, Aufmerksamkeitsdefiziten und anderen Verhaltensauffälligkeiten signifikant erhöht.[39][40] Es wurde dabei sowohl die pränatale als auch die postnatale Exposition mit Tabakrauch untersucht. Zudem leiden bereits vier- bis fünfjährige Kleinkinder unter erhöhtem Blutdruck, wenn ihre Eltern rauchen.[41]
Kinder aus Haushalten, in denen beide Eltern Raucher sind, klagen doppelt so häufig über Husten, Heiserkeit, Schwindel, Kopf- und Rückenschmerzen sowie Schlaf- und Konzentrationsstörungen als Kinder aus Nichtraucherhaushalten.[37] Bei bis zu dreijährigen Kindern ist elterliches Rauchen mit einem zwei- bis dreifach erhöhtem Risiko für Mittelohrentzündungen assoziiert. Zudem verzögert Passivrauchen das Wachstum der Lungen von Säuglingen und Kleinkindern und trägt zu einer verminderten Lungenfunktion bei.[37]
Passivrauchen erhöht die Infektionsgefahr bei Kindern um 20 % bis 50 % und kann deren geistige Entwicklung stören, weil das heranwachsende Gehirn viel empfindlicher als das von Erwachsenen reagiert. Sogar eine Häufung von Hirntumoren wurde beobachtet.[42] Die Initiative „Ärzte gegen Raucherschäden“ setzt Rauchen im Auto gleich mit „einer Misshandlung mitgeführter Kinder“ und sieht dies vergleichbar gefährlich, wie sie nicht anzuschnallen.[42] (Siehe auch Rauchverbot in Personenkraftwagen.) Zudem könnte laut der Initiative Passivrauchen in der Kindheit nicht nur Schäden im Kindesalter verursachen, sondern auch Spätfolgen (z. B. Asthma, Lungenkrebs oder Blasenkrebs beim Erwachsenen). Hierbei genüge es nicht, zum Rauchen in einen anderen Raum der Wohnung zu gehen oder das Fenster zu öffnen. Nur der völlige Verzicht auf das Rauchen in der Wohnung könnte Kinder vor ernsten Gesundheitsschäden durch Passivrauchen bewahren.[42]
Mortalitätsstudien
International
Laut einer Studie der WHO aus dem Jahr 2010 sterben jährlich etwa 600.000 Menschen an den Folgen des Passivrauchens. Das entspricht rund jedem hundertsten Todesfall weltweit. Diese erste globale Studie zum Passivrauchen kam auch zu dem Ergebnis, dass durch das unbeabsichtigte Mitrauchen jährlich auch 165.000 Kinder sterben.[43] Mit den zahlreichen zusätzlichen durch das Passivrauchen verursachten Krankheiten koste dies die Weltwirtschaft hohe zweistellige Milliardenbeträge.[44][45]
Deutschland
Laut Mikrozensus 2009 rauchen in Deutschland 25,7 Prozent der Bevölkerung ab 15 Jahren. Die meisten Raucher finden sich in den Altersklassen zwischen 20 und 50 Lebensjahren. Die Raucherquote unter Jugendlichen hat sich seit der Jahrtausendwende mehr als halbiert.[46]
Laut einer Studie des Deutschen Krebsforschungszentrums (DKFZ) aus dem Jahr 2005 sind 35 Millionen Erwachsene am Arbeitsplatz (8,5 Millionen) oder in ihrer Freizeit den Schadstoffen von Tabakrauch ausgesetzt. Etwa 8 Millionen Kinder und Jugendliche unter 18 Jahren lebten in einem Haushalt mit mindestens einem Raucher. 170.000 Säuglinge würden bereits als Föten im Mutterleib mit Passivrauch kontaminiert.
Als Folge würden jährlich etwa 3.300 Nichtraucher und ehemalige Raucher an den gesundheitlichen Folgen des passiven Rauchens versterben. Dies wären 0,3 % aller jährlichen Todesfälle in Deutschland und überträfe die Summe der Todesfälle durch Asbest und illegale Drogen. Von diesen etwa 3300 Todesfällen entfallen 2108 auf Menschen im Alter von über 75 Jahren.[47]
Die Todesfälle teilten sich im Wesentlichen auf in:
- 2140 Tote durch koronare Herzkrankheit
- 770 Tote durch Schlaganfall
- 260 Tote durch Lungenkrebs
- 60 Tote durch Nikotin-Vergiftung
Letzteres erlitten in erster Linie Neugeborene, die in ihrem häuslichen Umfeld dauerhaft Tabakrauch ausgesetzt sind oder deren Mutter während der Schwangerschaft rauchte.
Schweiz
Die Schätzung der durch Passivrauchen potentiell verlorenen Lebensjahre (YLL, years of life lost) lag bei 969 Jahren oder 0,3 % der insgesamt potenziell verlorenen Lebensjahre. Die passivrauch-bedingte Krankheitslast wurde auf 0,2 % der gesamten Krankheitslast in der Schweiz geschätzt.[48]
USA
Die American Lung Association spricht für das Jahr 2004 für die USA von 3000 Lungenkrebstoten und rund 35.000 tödlich verlaufenen Herzerkrankungen, die auf Passivrauchen zurückführbar seien.
Prävention
Der Schutz vor dem Passivrauchen gilt als die effizienteste (kostengünstigste) und effektivste (wirksamste) Einzelmaßnahme in der Tabakprävention: Sie schützt den Bevölkerungsteil, der keine Tabakwaren konsumiert, senkt die Einstiegsquote bei Kindern und Jugendlichen, motiviert Tabakkonsumenten zum Ausstieg und lässt sich zu geringsten Kosten umsetzen.
Rechtliche Situation
Internationale Verträge
Im Rahmenübereinkommen der WHO zur Eindämmung des Tabakgebrauchs vom 21. Mai 2003 zur Eindämmung des Tabakgebrauchs (Gesetz zum Tabakrahmenübereinkommen, FCTC), welches von Deutschland am 24. Oktober 2003 ratifiziert wurde,[49] wird festgestellt, dass Passivrauchen „zu Krankheit, Invalidität und Tod“ führt. Die 168 ratifizierenden Staaten[50] verpflichten sich darin unter anderem zum Schutz ihrer Bürger vor den Gefahren des Passivrauchens.
Laut einer Studie der WHO aus dem Jahr 2009 sind weltweit mehr als 94 % der Menschheit nicht durch Gesetze vor Tabakrauch geschützt.[44]
Deutschland
Bei der Betrachtung der rechtlichen Situation ist zu beachten, dass der Schutz vor dem Passivrauchen nicht zwingend verbunden ist mit anderen Maßnahmen der Tabakprävention (u. a. Preis, Zugang).
Der Konsum von Tabakwaren gilt in Deutschland als sozialüblich.[51][52] Das Rauchen ist vom Schutzbereich des Grundrechts der Allgemeinen Handlungsfreiheit erfasst.[51][53][54] Gesetze, die das Rauchen verbieten oder einschränken, sind daher rechtfertigungsbedürftig und müssen dem Grundsatz der Verhältnismäßigkeit entsprechen, d. h. einen legitimen Zweck verfolgen, erforderlich und angemessen sein.
Das Bundesverfassungsgericht sieht den Schutz vor den Gefahren des Passivrauchens als legitimen Gesetzeszweck an.[55] Bei der Einschätzung der Erforderlichkeit komme dem Gesetzgeber allerdings ein weiter Spielraum zu.[55] Demgegenüber wird von Teilen des Schrifttums eine Schutzpflicht des Staates gegenüber Nichtrauchern aufgrund ihres Rechts auf Leben und körperliche Unversehrtheit ausdrücklich bejaht.[56] Je nach Sachlage kann daher die allgemeine Handlungsfreiheit der Raucher nachrangig sein.[51][54]
Lungenkrebs durch Passivrauch kann als Berufskrankheit (Nr. 4116) ab 1. August 2021 anerkannt werden bei einer Lungenkrebs-Diagnose, wenn man am Arbeitsplatz viele Jahre intensiv Passivrauch ausgesetzt war und selbst nie oder nur bis zu 400 Zigarettenäquivalente aktiv rauchte.[57]
Arbeitsrecht
In Deutschland besteht wie in Österreich und der Schweiz ein Rechtsanspruch auf einen rauchfreien Arbeitsplatz. In Deutschland regelt seit Oktober 2002 der § 5 Arbeitsstättenverordnung (ArbStättV) den Schutz der Arbeitnehmer vor dem Passivrauchen. Die Umsetzung des Nichtraucherschutzes kann eingeschränkt werden für Betriebe mit Publikumsverkehr, bei denen die Natur des Betriebes und/oder der Beschäftigung es nicht zulassen, den Kontakt des Beschäftigten mit Tabakrauch zu vermeiden. Grundlage ist das Recht auf körperliche Unversehrtheit. Die Regelung verpflichtet Arbeitgeber dazu, alle erforderlichen Maßnahmen zum Schutz der Angestellten vor dem Passivrauchen zu treffen, sofern die Art und die Natur des Betriebes dies zulässt. Die Wahl der Mittel ist Arbeitgebern überlassen, sofern Angestellte wirksam geschützt sind, auch wenn die Mehrzahl der Arbeitnehmer gegen diese Mittel wie zum Beispiel Rauchverbot oder Rauchen nur in bestimmten Räumen ist.
MAK- und BAT-Einstufung
Bereits 1988 wurde Passivrauchen von der Deutschen Forschungsgemeinschaft der Kategorie 1 des Abschnitts III der MAK- (Maximale Arbeitsplatz-Konzentration) und BAT- (Biologischer Arbeitsstoff-Toleranzwert) Werte-Liste zugeordnet.
In der Gastronomie
Passivrauch ist im gastronomischen Bereich die größte Innenraumluftbelastung. Die deutsche Bundesregierung vereinbarte mit dem Deutschen Hotel- und Gaststättenverband einen Stufenplan,[58] der vorsah, bis März 2008 mindestens die Hälfte der Plätze in 90 % der deutschen Speisebetriebe Nichtrauchern zur Verfügung zu stellen. Dies galt für Betriebe mit mehr als 40 Plätzen oder mehr als 75 m² Gastfläche. Die Ziele waren freiwillig, unter dem Vorbehalt der Einführung eines generellen Rauchverbotes. Zuständig war die Bundesdrogenbeauftragte. Da bereits die ersten Stufen des Planes nicht umgesetzt wurden, erließen die Bundesländer ab 2007 umfassende Nichtraucherschutzgesetze.
Die Unterbringung in einem getrennten Nebenraum in Gaststätten führt zu keiner wesentlichen Verbesserung (Cains et al., 2004). Erforderlich ist die Verhinderung der Übertragung von Tabakrauch in angrenzende Räume. Dies kann zum Beispiel kostenintensiv durch abgeschlossene, getrennt belüftete Räume und Unterdruck in Raucherräumen mit direktem Abluftsystem geschehen. Nach neuesten Erkenntnissen des Deutschen Krebsforschungszentrums (DKFZ) in Heidelberg, der größten Gesundheitsforschungseinrichtung Deutschlands, verbessern Entlüftungsanlagen die Luftqualität nur geringfügig. Sie sind daher für den Nichtraucherschutz ungeeignet. Das DKFZ schreibt: „Lüftungstechnische Anlagen schützen nicht wirksam vor den Schadstoffen des Tabakrauchs, da selbst die modernsten Ventilationssysteme die gefährlichen Inhaltsstoffe des Tabakrauchs nicht vollständig aus der Raumluft entfernen können.“[59]
Nichtraucherschutzgesetze
Nach geltendem Recht ist in Deutschland das Freisetzen giftiger und Krebs erzeugender Luftschadstoffgemische grundsätzlich unzulässig. Hierbei gilt eine Bagatellgrenze, die beim Tabak-Konsum nicht erreicht wird. Tangiertes Rechtsgut ist somit vor allem das Recht auf Leben und körperliche Unversehrtheit der Passivraucher gemäß Art. 2 Abs. 2 Grundgesetz. Daher traten in den deutschen Bundesländern umfangreiche Nichtraucherschutzgesetze in Kraft.
In den Ländern
Für Bereiche, in denen die Gesetzgebungskompetenz den Ländern zufällt, trafen die meisten deutschen Länder umfassende Maßnahmen, welche Rauchen in öffentlichen Gebäuden und Schulen grundsätzlich verbieten und für die Gastronomie nur in abgetrennten Raucherbereichen zulassen, mit einer nach einem Urteil des Bundesverfassungsgerichts notwendigen Ausnahme für Einraumkneipen.[60] Das Bundesverfassungsgericht hält ein Rauchverbot für Gaststätten ohne jede Ausnahmeregelung für verfassungsrechtlich unbedenklich.[60] In Sondervoten wurde dies von den Richtern Bryde[60] und Masing[60] verneint. Masing sieht das Rauchen in Verbindung mit Essen und Trinken als traditionellen Kulturbestandteil, der zwar vom Gesetzgeber im Hinblick auf den Nichtraucherschutz zurückgedrängt, nicht jedoch völlig dem gewerblichen Angebot in der Öffentlichkeit entzogen werden dürfe.[60]

Verstöße gegen die Landesnichtraucherschutzgesetze werden als Ordnungswidrigkeiten des Rauchers als auch z. B. des Gastronomen mit Bußgeldern geahndet.
Auf Bundesebene
Auf Bundesebene gilt seit Inkrafttreten des Bundesnichtraucherschutzgesetzes am 1. September 2007 ein umfassendes Rauchverbot in allen Dienstgebäuden des Bundes sowie in allen öffentlichen Verkehrsmitteln und auf Flughäfen und Bahnhöfen. In letzteren können Raucherbereiche am Bahnsteig eingerichtet werden. Diese sind im Regelfall durch gelbe Markierungen und Schilder kenntlich gemacht. Verstöße werden als Ordnungswidrigkeiten behandelt und mit Bußgeldern geahndet. Ein generelles Rauchverbot im öffentlichen Raum auch außerhalb von Gebäuden oder öffentlichen Verkehrsmitteln wird von der Bundesregierung aufgrund der geringeren Gefährdungslage und kollidierender Rechtsgüter als verfassungswidrig angesehen.[54]
Diskussionen
Uneinigkeit herrscht darüber, was unter „Art und Natur“ des Betriebes zu verstehen ist und auf welche Arbeitsplätze, Gewerbearten und Tätigkeiten dies zutrifft. Gaststättenverbände nehmen für sich in Anspruch, dass die Art und Natur eines Gastbetriebs nicht geeignet sei, Angestellte wirksam vor Passivrauchen zu schützen. Eine andere Betrachtung geht davon aus, dass nur Arbeitnehmer, Arbeitsplätze, Tätigkeiten und Betriebe unter diese Ausnahmeregelung fallen, die keinen festen räumlichen Bezug bzw. keine Weisungsbefugnis in ihrem Umfeld besitzen. Dazu gehören, wenn man diesem Standpunkt folgt, beispielsweise Außendienstmitarbeiter, Imbissbuden, Kurierdienste, Briefträger etc., da dort das Umfeld nicht dem Einflussbereich des Arbeitgebers unterworfen sei.
Immer mehr Stimmen werden laut, die den Schutz der Arbeitnehmer in den Gastbetrieben dem anderer Arbeitnehmer angleichen wollen, da der Gastronom das Hausrecht habe und durch das Entfernen von Aschenbechern oder das Anbringen von Rauchverbotszeichen dafür sorgen kann, dass in seinen Räumlichkeiten nicht geraucht wird. Die Natur des Betriebes, nämlich der Verzehr von Speisen und Getränken, sind davon unberührt. Zudem raucht der überwiegende Teil der Bundesbürger (> 70 %) nicht, was eine negative wirtschaftliche Auswirkung zwar nicht ausschließen kann, aber unwahrscheinlich macht. Dies belegen zahlreiche Studien aus Ländern, in denen Regeln für den Schutz vor dem Passivrauchen bestehen, wie Irland und die USA.[61] Weiter wird argumentiert, dass die Europäische Sozialcharta jedem Arbeitnehmer innerhalb der EU das Recht auf gesunde Arbeitsbedingungen zuspreche und dieses Recht derzeit verletzt werde.
Zahlreiche Studien aus Ländern mit strengen Rauchverboten, die sich auf die offiziellen Auswertungen der Finanz- und Statistikämter beziehen, stellten keine Umsatzrückgänge in der Gastronomie fest.[62] Lediglich in von der Tabakindustrie und Gaststättenverbänden in Auftrag gegebenen Umfragen ist von gravierenden Umsatzrückgängen die Rede. Interne Dokumente der Tabakindustrie, die im Rahmen von Prozessen in den Vereinigten Staaten veröffentlicht wurden, belegen, wie Gaststättenverbände seit längerer Zeit mit der Tabakindustrie kooperieren und von dieser hierbei auch Gelder erhielten.[63]
Andere Länder
Ein Gericht in Rom/Italien hat einer an Lungenkrebs erkrankten Frau wegen Passivrauchens eine Schadenersatzsumme in Höhe von 400.000 Euro zugesprochen. Das Gericht begründete seine Entscheidung damit, die Frau sei an ihrem Arbeitsplatz nicht genügend geschützt worden. Die Klage richtete sich gegen den italienischen Staat. Die Klägerin war Beschäftigte des italienischen Erziehungsministeriums und sei in einem engen Büro sieben Jahre lang dem Rauch ihrer Kollegen ausgesetzt gewesen. Nachdem bei der Frau Lungenkrebs diagnostiziert wurde, musste ein Teil ihres rechten Lungenflügels im Jahre 1992 entfernt werden. Im Jahre 2000 starb die Frau bei einem Verkehrsunfall. Jedoch befand sie sich zu diesem Zeitpunkt in einer Chemotherapie. Der Schadenersatz muss nun an die Hinterbliebenen der Verstorbenen ausbezahlt werden.
Ein Sprecher der Verbraucherschutz-Gruppe Codacons, welche die Klage unterstützte, bezeichnete das Urteil als einen sehr wichtigen Präzedenzfall, weil er den Weg für hunderte, tausende anderer Fälle ebne. Das Opfer habe sich zwar über den Rauch im Büro beschwert, aber man entgegnete der Frau lediglich, dass zu der Zeit kein Rauchverbotsgesetz existiert habe.
Einen ähnlichen Fall stellt das Urteil im Fall der kanadischen Kellnerin Heather Crowe dar, die im Jahr 2002 an Lungenkrebs erkrankte, nachdem sie 40 Jahre lang als Kellnerin dem Passivrauch ausgesetzt war, ohne jemals selbst geraucht zu haben. Heather Crowe klagte erfolgreich auf Schadenersatz gegen das Workplace Safety & Insurance Board, die ihr zunächst keine berufsbedingte Erkrankung zugestanden hatten. In der Folge engagierte sich Heather Crowe für umfassende Rauchverbote in der kanadischen Provinz Ontario. Am 28. Mai 2006, vier Tage nach ihrem Tod im Alter von 61 Jahren, wurde ihrem Antrag stattgegeben und ein umfassendes Gesetz zum Nichtraucherschutz erlassen.
Mario Labate hatte 29 Jahre lang als Beamter in der Europäischen Kommission gearbeitet, bis er an Lungenkrebs erkrankte und dann starb. Noch vor seinem Tode hatte er gegen die Europäische Kommission einen Prozess angestrengt, um seine Erkrankung als berufsbedingte Krankheit anerkennen zu lassen mit dem Argument, dass er während langer Jahre dem Passivrauch seiner Kollegen ausgesetzt war. Nach seinem Tod führte seine Witwe den Prozess fort. Der mit der Begutachtung beauftragte medizinische Ausschuss bestätigte die Tatsache, dass M. Labate Passivrauch ausgesetzt war und dass keine andere Ursache für seine Erkrankung gefunden werden konnte, dass er aber ebenso wenig in der Lage ist, einen gesicherten Zusammenhang zwischen der Erkrankung vom M. Labate und seiner beruflichen Tätigkeit festzustellen. Die Klage wurde abgelehnt.[64]
Weiteres
Der Aufenthalt von drei bis vier Stunden Dauer in einem von Zigarettenrauch gefüllten geschlossenen Raum (wie zum Beispiel in Diskotheken oder Kneipen) entspricht dem aktiven Rauchen von vier bis neun Zigaretten, was mit der Giftigkeit des Nebenstromrauchs im Gegensatz zum vom Raucher ein- und ausgeatmeten Hauptstromrauch zusammenhängt. Daher haben in den letzten Jahren immer mehr Staaten Rauchverbote für Restaurants und öffentliche Gebäude erlassen.
Kinder, die in einem Haushalt aufwachsen, in dem ein oder beide Elternteile rauchen, sind als Kind statistisch gesehen häufiger krank und haben ein höheres Krebsrisiko. Auch intensives Lüften oder die Einrichtung eines Raucherzimmers können an diesem Problem nichts ändern, da Schadstoffe auch dann noch lange in der Raumluft verbleiben können. Untersuchungen zeigen zudem, dass Kinder rauchender Eltern später häufiger selbst rauchen als Kinder, deren Eltern Nichtraucher sind.
Eine weitere Gefährdung ergibt sich durch Nikotin-Ablagerungen auf Wänden. Wie eine Studie nachwies, werden hier durch die Reaktion von Nikotin mit Salpetriger Säure karzinogene Nitrosamine gebildet, die zu potentieller Gesundheitsgefährdung bei Berührung oder Einatmung von Stäuben führen.[65] Das Einatmen durch Teer- beziehungsweise Nikotinablagerungen aus Tabakrauch, beispielsweise aus Kleidung, Haaren oder Wänden, wird als Rückstandsrauchen oder Dritthandrauchen (englisch third-hand smoking)[66][67][68] bezeichnet.[69]
Wissenschaftliche Evidenz
Position öffentlicher Gesundheitsorganisationen
Es ist die weit verbreitete Lehrmeinung, dass das Einatmen von Passivrauch schädlich ist.[70] Die Verbindung zwischen Passivrauchen und Gesundheitsrisiken wird von jeder größeren medizinischen und wissenschaftlichen Organisation anerkannt, darunter:
- Die Weltgesundheitsorganisation[71]
- Die National Institutes of Health[72]
- Das Deutsche Krebsforschungszentrum[73]
- Die Deutsche Krebshilfe[74]
- Die Centers for Disease Control and Prevention[75]
- Der Surgeon General of the United States[76]
- Das National Cancer Institute[77]
- Die Environmental Protection Agency[78]
- Die California Environmental Protection Agency[79]
- Die American Heart Association,[80] American Lung Association,[81] und American Cancer Society[82]
- Die American Medical Association[83]
- Die American Academy of Pediatrics[84]
- Das australische National Health and Medical Research Council[85]
- Das britische Scientific Committee on Tobacco and Health[86]
- Das WHO-Rahmenübereinkommen zur Eindämmung des Tabakgebrauchs wurde von 168 Regierungen unterzeichnet und von 158 Regierungen ratifiziert. Ziel des Übereinkommens ist es heutige und zukünftige Generationen vor den verheerenden gesundheitlichen, sozialen und die Umwelt betreffenden Folgen des Tabakkonsums und des Passivrauchens zu schützen.[87]
Deutschland
Neben der oben genannte Veröffentlichung des DKFZ gibt es weitere Studien zur Sterblichkeit durch Passivrauchen in Deutschland. Eine frühere Untersuchung, die vom Bundesministerium für Gesundheit und Soziales bestätigt wurde, hatte mindestens einen Todesfall pro Tag durch Passivrauchen ergeben. Hierbei ging es allerdings nur um die Zahl der durch Passivrauch an Lungenkrebs erkrankten und verstorbenen Nichtraucher (ca. 400 pro Jahr in Deutschland). Die Dunkelziffer der durch Lungenkrebs erkrankten Nichtraucher ist nach Einschätzung anderer hochrangiger deutscher Forschungseinrichtungen wie dem Robert Koch-Institut wesentlich höher. Hinzu kommt, dass die Mehrheit der Passivrauchopfer nicht an Lungenkrebs verstirbt, sondern an koronaren Herzkrankheiten. Diese wurden in der neueren DKFZ-Studie durch epidemiologische Berechnungen berücksichtigt; doch auch die Zahl der jährlich 3300 an Passivrauch getöteten Nichtraucher könnte weit unterschätzt sein. Die Europäische Union schätzte 2001 die Anzahl der in Europa durch Passivrauch getöteten Nichtraucher auf 130–270 Todesopfer pro Tag (50.000–100.000 pro Jahr).[88]
Italien
Nach einer Studie ging in der Region Piemont innerhalb von fünf Monaten nach Einführung eines Rauchverbots die Anzahl der Patienten mit akutem Herzinfarkt im Alter bis zu 60 Jahren in Krankenhäusern um 11 % zurück.[89] Zusammenfassung: “study, based on a population of about 4 million inhabitants, suggests that smoke-free policies may result in a short-term reduction in admissions for AMI.”[90]
Eine Studie, die die gesamte Bevölkerung der Toscana umfasste, verglich die Herzinfarktraten nach dem Rauchverbot (2005) mit denjenigen der vorangegangenen fünf Jahre und fand keine Assoziation.[91]
Kanada
Nach der Einführung eines Rauchverbots in Restaurants und Bars der Stadt Toronto ging die Anzahl der Notaufnahmen mit akuten Herz-Kreislauf- und Atemwegskrankheiten in Kliniken um ein Drittel zurück. In Vergleichsregionen ohne Rauchverbot konnten keine statistisch signifikanten Rückgänge festgestellt werden.[92]
Neuseeland
Eine neuseeländische Studie belegt den Rückgang von Herzinfarkten nach Einführung eines Rauchverbots an Arbeitsplätzen. Gemessen wurde die Zahl der Krankenhauseinweisungen nach Herzinfarkten innerhalb eines Zeitraumes von drei Jahren nach Einführung eines Rauchverbots. Bei Personen im Alter von 55 bis 74 Jahren sank die Anzahl der Einweisungen durchschnittlich um 9 %, bei den Nichtrauchern dieser Altersgruppe sogar um 13 %. Um 5 % ging die Rate bei Menschen von 30 bis 54 Jahren zurück.[93]
Zwei umfassende Studien[94][95][96] aus Neuseeland fanden allerdings keinen den Rauchverboten zurechenbaren Rückgang der Herzinfarktraten.
Schweiz
Nach Einführung des Rauchverbots in der Gastronomie ging im Kanton Graubünden die Zahl der Herzinfarkte um über ein Fünftel zurück. Besonders profitiert von dem Gesundheitsschutzgesetz haben Nichtraucher, so eine Studie.[97]
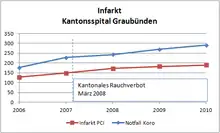
Die Statistiken des Kantonsspitals Graubünden kommen allerdings zu anderen Ergebnissen. Demnach sind die Herzinfarktraten seit mehreren Jahren steigend und der Trend weder durch das kantonale (2007) noch durch das eidgenössische (2010) Rauchverbot gebrochen.[98]
Dänemark
Eine von der dänischen Regierung veröffentlichte Grafik[99] lässt auch nach dem Rauchverbot keinen Einbruch der Herzinfarktraten erkennen.
USA
Da die US-Regierung die größten Tabakkonzerne in den 1990er Jahren auf Grundlage eines Mafia-Gesetzes vor Gericht brachte, sind Millionen geheimer Dokumente der Tabakkonzerne im Zuge der Verhandlungen veröffentlicht worden, aus denen unter anderem hervorging, dass der Tabakindustrie die Schädigung mit Todesfolge für Raucher und Passivraucher gleichermaßen seit Jahrzehnten bekannt war, jedoch von den Tabakkonzernen bis in die 1990er Jahre öffentlich geleugnet wurde. Die Dokumente konnten aufgrund ihres zahlenmäßigen Umfangs bisher noch nicht vollständig ausgewertet werden.
Die Studie von Helena[100] fand einen Rückgang der Herzinfarkte um 16, von 40 auf 24, den die Autoren dem Rauchverbot zurechneten. Das entspricht einer Reduktion von 40 %. Insgesamt handelt es sich um statistisch extrem magere Fallzahlen, wie die Autoren selbst zugaben. Zur Passivrauchexposition konnten die Autoren ebenso wenig Angaben machen wie über den Raucherstatus der Patienten. Darüber hinaus wurden in den dem Rauchverbot vorangegangenen Jahren ähnlich sprunghafte Schwankungen verzeichnet, wie die Grafiken in den Kommentaren[101] zur Studie belegen.
Das Rauchverbot blieb nur während sechs Monaten in Kraft. Im Jahre 2005 wurde das Rauchverbot dann im ganzen Staat Montana eingeführt. Von einem erneuten Rückgang der Herzinfarktraten ist nichts bekannt.
Die umfassendste Analyse[102] der Effekte von Rauchverboten für die Gesamtheit der USA zeigt nicht nur, dass fast alle publizierten Einzelstudien auf Rosinenpickerei aufbauen, sondern auch dass Rauchverbote insgesamt keine messbaren, kurzfristigen Effekte zur Folge haben.[103]
Konsequenzen
Durch die vorherrschend publizierte Meinung entstand ein starker Interessenkonflikt zwischen Nichtrauchern und Rauchern. Die Auseinandersetzung führte unter anderem längst zu einem generellen Rauchverbot in Flugzeugen.
Mittlerweile gibt es in einigen Ländern weit greifende gesetzliche Rauchverbote in Restaurants bis hin zu öffentlichen Plätzen im Freien. Derartige gesetzliche Regelungen werden von Anti-Raucher-Organisationen auch in Deutschland, Österreich und der Schweiz gefordert. In der Schweiz wurde auf Bundesebene im Mai 2010 ein allgemeines Rauchverbot in Restaurants erlassen. Ausgenommen sind kleine Gaststätten und Rauchernebenräume. Die meisten Kantone haben allerdings strengere Gesetze in der Gastronomie geschaffen.
Lobbyismus und geförderte Studien
In Deutschland wurde bereits in den 1970ern das wachsende Problembewusstsein gegenüber den Gefahren des Passivrauchens durch umfangreiche Lobby- und Marketingaktivitäten des Verbands der Cigarettenindustrie erfolgreich bekämpft. Der Verband sorgte durch die Beeinflussung von Wissenschaftlern und deren Veröffentlichungen dafür, dass Studienergebnisse über die Schädlichkeit des Passivrauchens unterdrückt wurden und dass die Glaubwürdigkeit und Allgemeingültigkeit von für die Tabakindustrie ungünstigen Forschungsresultaten in Zweifel gezogen wurde.[104][105]
Es existieren deutliche Hinweise darauf, dass die Tabakindustrie bis heute Einfluss auf die toxikologische Forschung nimmt.[106]
Mehreren Experten, welche die Gefahren durch Passivrauchen als nicht nachweisbar beurteilen, wird vorgehalten, dass sie Forschungsgelder von der Tabakindustrie angenommen haben.[107] Beispielsweise haben Wissenschaftler in einem Kölner Institut – welches zu 100 % im Eigentum des Zigarettenherstellers Phillip Morris steht – Ergebnisse geliefert, die die Gefährlichkeit verharmlosen sollten. Dass die Gefährdung mit Todesfolge der Firma Phillip Morris sehr wohl bekannt war, dies aber auf keinen Fall an die Öffentlichkeit gelangen durfte, ist durch interne Dokumente der sieben größten Tabakkonzerne belegt, die diese Firmen im Zuge mehrerer Haftungsprozesse in den USA (Ankläger: 40 US-Bundesstaaten) zu veröffentlichen gezwungen waren. Die Dokumente, deren Zahl in die Millionen geht, sind noch nicht zur Gänze ausgewertet. Ein Großteil davon wurde vom US-Justizministerium im Internet veröffentlicht.[108]
Siehe auch
Literatur
- Hans J. Maes: Passivrauchen. Dokumentation eines Phänomens. (Buch + CD-ROM). W+D, 1999, ISBN 978-3-934018-01-3.
- Naomi Oreskes, Erik M. Conway: Die Machiavellis der Wissenschaft (Original:Merchants of Doubt: How a Handful of Scientists Obscured the Truth on Issues from Tobacco Smoke to Global Warming). Weinheim 2014, ISBN 978-3-527-41211-2.
- Gisela D. Schäfer: Passivrauchen als Risikofaktor für die Manifestation und den Verlauf des kindlichen Asthmas. Bestandsaufnahme und Intervention. Peter Lang, Frankfurt am Main 1998, ISBN 978-3-631-33971-8.
- Rupert Stettner: Zwischenruf: Der flächendeckende Schutz gegen Passivrauchen ist Kompetenz und Pflicht des Bundes! In: Zeitschrift für Gesetzgebung (ZG), 22. Jg. (2007), S. 156–178.
- Klaus Zapka: Passivrauchen und Recht. Duncker & Humblot, Berlin 1993, ISBN 978-3-428-07575-1.
Weblinks
- The Health Consequences of Involuntary Exposure to Tobacco Smoke A Report of the U.S. Surgeon General, Juni 2006 – Gründliche Auswertung der Auswirkungen des Passivrauchens ist im Report zu finden. Abgerufen am 13. August 2012
- Passivrauchen – kindergesundheit-info.de: unabhängiges Informationsangebot der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
- Gesundheitsrisiko Passivrauchen. In: GBE kompakt, 3/2010, Robert Koch-Institut
Nichtraucher-/ Passivraucherschutz
- pro aere Schweizerische Stiftung für Passivraucherschutz und für Tabakprävention bei Kindern und Jugendlichen
- Bericht des schweizerischen Bundesrates zum Schutz vor Passivrauchen (PDF; 578 kB), März 2006
Einzelnachweise
- Kessler, Gladys: United States of America v. Philip Morris et al.: Final Opinion of Judge Gladys Kessler. Hrsg.: United States District Court for the District of Columbia. 17. August 2006.
- Tong Elisa K., Glantz Stanton A.: Tobacco Industry Efforts Undermining Evidence Linking Secondhand Smoke With Cardiovascular Disease. In: Circulation. Band 116, Nr. 16, 16. Oktober 2007, S. 1845–1854, doi:10.1161/CIRCULATIONAHA.107.715888 (ahajournals.org [abgerufen am 2. Dezember 2020]).
- Jonathan M. Samet: Secondhand smoke: facts and lies. In: Salud Pública de México. Band 50, Oktober 2008, ISSN 0036-3634, S. 428–434, doi:10.1590/S0036-36342008000500016 (scielosp.org [abgerufen am 2. Dezember 2020]).
- Tobacco. Abgerufen am 2. Dezember 2020 (englisch).
- Deutsches Krebsforschungszentrum (Hrsg.): Rauchfreie Gaststätten in Deutschland 2013: Vier von fünf Deutschen sind für einen konsequenten Nichtraucherschutz. Heidelberg.
- Franz Joseph Dreyhaupt (Hrsg.): VDI-Lexikon Umwelttechnik. VDI-Verlag Düsseldorf 1994, ISBN 3-18-400891-6, S. 849.
- Neil E. klepeis, Wayne R. Ott, Paul Switzer: Real-time measurement of outdoor tobacco smoke particles. In: Journal of the Air & Waste Management Association. Band 57, 2007, S. 522–534 (englisch). Dicke Luft im Biergarten Bericht dazu auf Focus online, 5. Mai 2007
- Alan Rodgman; Thomas A. Perfetti: The Chemical Components of Tobacco and Tobacco Smoke, second Edition (25. Februar 2013)
- Abschnitt Production, Composition, Use and Regulations (PDF; 1,4 MB) der IARC-Monographie 83 aus dem Jahr 2004.
- Kapitel „Involuntary Smoking“ der IARC-Monographie 83 aus dem Jahr 2004 (PDF; 2,6 MB), abgerufen am 5. August 2012.
- Alphabetische Liste der IARC-Einstufungen. (PDF; 815 kB) Abgerufen am 31. Juli 2012.
- TRGS 905 Verzeichnis krebserzeugender, erbgutverändernder oder fortpflanzungsgefährdender Stoffe; die Technischen Regeln für Gefahrstoffe geben den Stand der Technik, Arbeitsmedizin und Arbeitshygiene sowie sonstige gesicherte wissenschaftliche Erkenntnisse für Tätigkeiten mit Gefahrstoffen einschließlich deren Einstufung und Kennzeichnung wieder, hier als PDF abrufbar.
- Begründung zur Bewertung von Stoffen, Tätigkeiten und Verfahren als krebserzeugend, erbgutverändernd oder fortpflanzungsgefährdend zur Erstellung der Technischen Regeln für Gefahrstoffe, hier als PDF abrufbar.
- T Schripp, D Markewitz, E Uhde, T. Salthammer: Does e-cigarette consumption cause passive vaping? Juni 2012, PMID 22672560.
- Stefano Zauli Sajani et al.: Urban Air Pollution Monitoring and Correlation Properties between Fixed-Site Stations. (PDF; 472 kB)
- G. Romagna et al.: Characterization of chemicals released to the environment by electronic cigarettes use. (Memento vom 18. Januar 2013 im Internet Archive) (PDF; 3,2 MB) September 2012
- Datenblatt – Prüfung des ausgeatmeten Dampfes von e-Zigaretten. Wesseling Laboratorien.
- T. R. McAuley et al.: Comparison of the effects of e-cigarette vapor and cigarette smoke on indoor air quality. Oktober 2012, doi:10.3109/08958378.2012.724728.
- A.D. Flouris et al.: Acute effects of electronic and tobacco cigarette smoking on complete blood count. In: Food Chem. Toxicol., Oktober 2012, doi:10.1016/j.fct.2012.07.025.
- Profil Murray Laugesen.
- Murray Laugesen: Safety Report on the Ruyan e-cigarette Cartridge and Inhaled Aerosol. (PDF; 276 kB) 2008.
- Helen Thomson: Electronic Cigarettes – a safe substitute. (Memento vom 8. Januar 2012 im Internet Archive) (PDF; 40 kB) Deutsche Übersetzung, 2009.
- Nichtraucherschutz in der deutschen Gastronomie – Warum die Landesgesetze gescheitert sind, DKFZ-Stellungnahme vom 3. Mai 2011.
- Third-Hand Smoke: Raucherklamotten belasten die Luft wie Passivrauchen. Abgerufen am 6. März 2020.
- Erica Tennenhouse: ‘Thirdhand’ smoke can expose moviegoers to the emissions of up to 10 cigarettes. In: Science. 4. März 2020, ISSN 0036-8075, doi:10.1126/science.abb5825 (sciencemag.org [abgerufen am 6. März 2020]).
- Roger Sheu, Christof Stönner, Jenna C. Ditto, Thomas Klüpfel, Jonathan Williams: Human transport of thirdhand tobacco smoke: A prominent source of hazardous air pollutants into indoor nonsmoking environments. In: Science Advances. Band 6, Nr. 10, März 2020, ISSN 2375-2548, S. eaay4109, doi:10.1126/sciadv.aay4109 (sciencemag.org [abgerufen am 6. März 2020]).
- Passivrauchen – ein unterschätztes Gesundheitsrisiko. (PDF; 3,0 MB) DKFZ Heidelberg, abgerufen am 29. August 2012
- Whincup. Br. Med. J., doi:10.1136/bmj.38146.427188.55 (published 30 June 2004), abgerufen am 24. August 2012
- Brunnemann et al. 1990, Löfroth et al. 1989, ARB 1998, Gordon et al. 2002, Hyvärinen et al. 2000, Moshammer et al. 2004
- Institut für Arbeitsschutz der Deutschen Gesetzlichen Unfallversicherung (IFA): DGUV-UVT-Report 1/2011 Passivrauchen am Arbeitsplatz. Abgerufen am 30. November 2021.
- Enstrom et al.: Environmental tobacco smoke and tobacco related mortality in a prospective study of Californians, 1960–1998- bmj.com, doi:10.1136/bmj.326.7398.1057, S. 1057
- Multicenter Case–Control Study of Exposure to Environmental Tobacco Smoke and Lung Cancer in Europe, 1998 – Paolo Boffetta et al. (Memento vom 13. Januar 2006 im Internet Archive) (PDF; 148 kB)
- Passivrauchen – ein unterschätztes Gesundheitsrisiko, Deutsches Krebsforschungszentrum, Heidelberg
- The Health Consequences of Involuntary Exposure to Tobacco Smoke (PDF) Abgerufen am 13. August 2012.
- Mitrauchen steigert Brustkrebsrisiko auch. In: Deutsche Krebsgesellschaft. 11. Oktober 2010. Archiviert vom Original am 20. Dezember 2010. Abgerufen am 7. November 2010.
- Passivrauchen gefährdet Kinderleben. In: krebshilfe.de. 26. November 2010. Abgerufen am 28. November 2010.
- Passivrauchende Kinder (PDF; 365 kB).
- kindergesundheit-info.de
- Tabakqualm macht Kinder hyperaktiv. (Memento vom 7. Januar 2010 im Internet Archive)In: Süddeutsche Zeitung, 3. Dezember 2009, abgerufen am 26. Januar 2010.
- S. Rückinger, P. Rzehak, C. M. Chen, S. Sausenthaler, S. Koletzko, C. P. Bauer, U. Hoffmann, U. Kramer, D. Berdel, A. von Berg, O. Bayer, H. E. Wichmann, R. von Kries, J. Heinrich: Prenatal and postnatal tobacco exposure and behavioral problems in 10-year-old children: results from the GINI-plus prospective birth cohort study. In: Environmental health perspectives. Band 118, Nummer 1, Januar 2010, S. 150–154, ISSN 1552-9924. doi:10.1289/ehp.0901209. PMID 20056582. PMC 2831960 (freier Volltext).
- Passivrauchen-Bluthochdruck im Kindergarten. In: Süddeutsche Zeitung, 11. Januar 2011.
- – Ärzte gegen Raucherschäden
- AFP und Reuters: Gesundheit: Durch Passivrauchen sterben jährlich 600.000 Menschen. In: Zeit Online. 26. November 2010, abgerufen am 27. Dezember 2014.
- WHO: Only 5.4 % of world’s population covered by comprehensive smoke-free laws
- Mattias Öberg, Maritta S Jaakkola u. a.: Worldwide burden of disease from exposure to second-hand smoke: a retrospective analysis of data from 192 countries. In: The Lancet. 377, 2011, S. 139–146, doi:10.1016/S0140-6736(10)61388-8.
- Rauchgewohnheiten in Deutschland nach Altersgruppen: Ergebnisse des Mikrozensus 2009
- Kathrin Zinkant: gesundheitskampagne: Raucher töten. In: zeit.de. 1. April 2009, abgerufen am 27. Dezember 2014.
- Rehm et al.; [https://de.wikipedia.org/w/index.php?title=Wikipedia:Defekte_Weblinks&dwl=http://www.bag.admin.ch/tabak_praevention/00879/00891/01199/index.html?lang=de&download=M3wBPgDB%2F8ull6Du36WenojQ1NTTjaXZnqWfVpzLhmfhnapmmc7Zi6rZnqCkkIZ2fXp9bKbXrZ6lhuDZz8mMps2gpKfo/ Seite nicht mehr abrufbar], Suche in Webarchiven: [http://timetravel.mementoweb.org/list/2010/http://www.bag.admin.ch/tabak_praevention/00879/00891/01199/index.html?lang=de&download=M3wBPgDB%2F8ull6Du36WenojQ1NTTjaXZnqWfVpzLhmfhnapmmc7Zi6rZnqCkkIZ2fXp9bKbXrZ6lhuDZz8mMps2gpKfo/ Comparative analysis of cost-effectiveness of evidence-based measure to reduce smoking-attributable mortality in Switzerland.] 2007, finanziert durch den Tabakpräventionsfonds des Bundesamts für Gesundheit.
- Vergleiche Gesetz vom 19. November 2004 (BGBl. 2004 II S. 1538)
- Parties to the WHO Framework Convention on Tobacco Control
- OVG Lüneburg, DVBl 1989, 935, 936.
- Marko Tartsch: Rechtliche Vorgaben für ein Bundesgesetz zur Tabakprävention. Berlin 2009, S. 259
- Bodo Pieroth, Bernhard Schlink: Grundrechte. Staatsrecht II 24. Aufl. Heidelberg 2008, Rn. 370
- Antwort der Bundeskanzlerin auf eine Bürgerfrage
- BVerfGE 121, 317 (350)
- Marko Tartsch: Rechtliche Vorgaben für ein Bundesgesetz zur Tabakprävention. Berlin 2009, S. 55 ff.
- Liste der Berufskrankheiten erweitert, 1. Juli 2021
- siehe Maßnahmen des Bundesministeriums für Gesundheit zur Umsetzung der nationalen Gesundheitsziele. (Memento vom 23. September 2015 im Internet Archive) (PDF) gesundheitsziele.de
- Passivrauchen – ein unterschätztes Gesundheitsrisiko. (PDF; 1,8 MB) Rote Reihe Tabakprävention und Tabakkontrolle, Band 5. Deutsches Krebsforschungszentrum (DKFZ), Heidelberg, Nov. 2005; Seite 4.
- BVerfG, Urteil vom 30. Juli 2008, Az. 1 BvR 3262/07, 402, 906/08; BVerfGE 121, 317.
- Rauchfreie Kneipen: Die Ergebnisse der Studien (Memento vom 29. September 2007 im Internet Archive). In: Financial Times Deutschland, 18. September 2006
- Dietmar Jazbinsek: Kneipensterben? – Das Rauchverbot enttäuscht seine Kritiker. In: sueddeutsche.de. 19. Mai 2010, abgerufen am 27. Dezember 2014.
- Dietmar Jazbinsek + Felix Berth: Die diskrete Lobby der Raucher. In: sueddeutsche.de. 19. Mai 2010, abgerufen am 3. August 2015.
- Action brought on 31 July 2007 – Labate v Commission (PDF; 48 kB), abgerufen am 27. Januar 2017.
- Bildung von Nitrosaminen auf Wänden. organische-chemie.ch; nach: M. Sleiman, L. A. Gundel u. a.: Formation of carcinogens indoors by surface-mediated reactions of nicotine with nitrous acid, leading to potential thirdhand smoke hazards. In: Proceedings of the National Academy of Sciences. 107, 2010, S. 6576–6581, doi:10.1073/pnas.0912820107.
- M. H. Becquemin, J. F. Bertholon u. a.: Third-hand smoking: indoor measurements of concentration and sizes of cigarette smoke particles after resuspension. In: Tobacco control. Band 19, Nummer 4, August 2010, S. 347–348, ISSN 1468-3318, doi:10.1136/tc.2009.034694, PMID 20530137, PMC 2975990 (freier Volltext).
- J. P. Winickoff, J. Friebely u. a.: Beliefs about the health effects of „thirdhand“ smoke and home smoking bans. In: Pediatrics. Band 123, Nummer 1, Januar 2009, S. e74–e79, ISSN 1098-4275. doi:10.1542/peds.2008-2184. PMID 19117850.
- C. Seidler: Mediziner warnen vor miefender Raucher-Kleidung. In: Spiegel Online vom 5. Januar 2009
- Haushaltverfahren 2011 – Standpunkt des Parlaments. (PDF; 922 kB) Europaparlament, Sitzung vom 28. bois 30. September 2010, S. 69.
- Gladys Kessler: United States of America v. Philip Morris et al.: Final Opinion of Judge Gladys Kessler (PDF; 5,8 MB) United States District Court for the District of Columbia. 17. August 2006. Archiviert vom Original am 23. Oktober 2013. Abgerufen am 29. Januar 2011.
- World Health Organization, International Agency for Research on Cancer: Tobacco Smoke and Involuntary Smoking (PDF), Band 83, IARC Working Group on the Evaluation of Carcinogenic Risks to Humans, Lyon, France 2004, ISBN 92-832-1283-5.
- Tobacco-Related Exposures: Environmental Tobacco Smoke (PDF) In: 13th Report on Carcinogens. U.S. National Institutes of Health. Abgerufen am 18. November 2014.
- Tabak – Risiko für die Umwelt und Schaden für die Volkswirtschaft, Publikation des DKFZ vom 9. Dezember 2009
- Frauen, hört auf zu rauchen! (Memento vom 4. August 2012 im Webarchiv archive.today) Aufruf der Deutschen Krebshilfe vom 22. Oktober 2001
- Secondhand Smoke Fact Sheet. U.S. Centers for Disease Control and Prevention. Abgerufen am 23. Mai 2012.
- The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General. Office on Smoking and Health. 2006. Abgerufen am 3. Februar 2016.
- Health Effects of Exposure to Environmental Tobacco Smoke. U.S. National Cancer Institute. Archiviert vom Original am 5. September 2007. Abgerufen am 22. August 2007.
- Health Effects of Exposure to Secondhand Smoke. United States Environmental Protection Agency. Abgerufen am 24. September 2007.
- Proposed Identification of Environmental Tobacco Smoke as a Toxic Air Contaminant. California Environmental Protection Agency. 24. Juni 2005. Abgerufen am 12. Januar 2009.
- The Truth about Secondhand Smoke. American Heart Association. Abgerufen am 27. August 2007.
- Secondhand Smoke Fact Sheet. American Lung Association. Archiviert vom Original am 18. September 2007. Abgerufen am 24. September 2007.
- Secondhand Smoke. American Cancer Society. Abgerufen am 27. August 2007.
- AMA: Surgeon General’s secondhand smoke report a wake-up call to lawmakers. American Medical Association. Abgerufen am 27. August 2007.
- Tobacco’s Toll: Implications for the Pediatrician. In: Pediatrics, 2001;107(4):794-798, PMID 11335763.
- National Response to Passive Smoking in Enclosed Public Places and Workplaces (PDF; 154 kB) Australian National Public Health Partnership. November 2000. Archiviert vom Original am 12. Februar 2014. Abgerufen am 11. September 2007.
- Zwei relevante Berichte wurden vom Scientific Committee veröffentlicht:
- Ein Bericht von 1998 von der SCOTH schloss, dass Passivrauchen einen Grund für Lungenkrebs, Herzkrankheiten und andere Gesundheitsprobleme darstellt.
- Ein 2004 veröffentlichtes Update der SCOTH (Memento vom 6. Februar 2012 im Internet Archive) untersuchte seit 1998 veröffentlichte Forschungsergebnisse. Fazit war, dass jüngere Forschungen die anfangs ermittelte Verbindung zwischen Passivrauchen und Gesundheitsrisiken bestätigen.
- WHO Framework Convention on Tobacco Control (WHO FCTC). WHO. Abgerufen am 30. April 2008.
- Rauchfreie Arbeitsplätze: Zur Verbesserung von Gesundheit und Wohlbefinden von Arbeitnehmern (PDF; 2,1 MB), Europäischer Statusbericht 2001, S. 32 (PDF-Seite 38).
- Nach Rauchverbot: Weniger Herzinfarkte in Italien. Abgerufen am 29. Mai 2010.
- Link zu zwei frei zugänglichen wissenschaftlichen Arbeiten von Barone-Ardesi
- A. Gasparrini, G. Gorini, A. Barchielli: On the relationship between smoking bans and incidence of acute myocardial infarction. In: European journal of epidemiology. Band 24, Nummer 10, 2009, S. 597–602, ISSN 1573-7284. doi:10.1007/s10654-009-9377-0. PMID 19649714.
- Nach Rauchverbot ein Drittel weniger Infarkte in Toronto. Abgerufen am 29. Mai 2010.
- Studie: Rauchverbot senkt Herzinfarktzahlen. (Nicht mehr online verfügbar.) Ehemals im Original; abgerufen am 29. März 2010. (Seite nicht mehr abrufbar, Suche in Webarchiven) Info: Der Link wurde automatisch als defekt markiert. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.
- After the smoke has cleared: evaluation of the impact of a new national smoke-free law in New Zealand. Abgerufen am 5. Februar 2011.
- Assessing the effects of the introduction of the New Zealand Smokefree Environment Act 2003 on acute myocardial infarction hospital admissions in Christchurch, New Zealand. PMID 20078567
- Zusammenfassungen der Ergebnisse dieser Studien finden sich hier und hier.
- Weniger Herzinfarkte seit dem Rauchverbot. Abgerufen am 29. März 2010.
- Jahresberichte und Jahresstatistiken KSGR. (Nicht mehr online verfügbar.) Kantonsspital Graubünden, archiviert vom Original am 15. Januar 2013; abgerufen am 27. Januar 2017.
- Figur 6, Seite 42 (PDF; 1,1 MB)
- Reduced incidence of admissions for myocardial infarction associated with public smoking ban: before and after study. Abgerufen am 3. Februar 2011.
- R. P Sargent: Reduced incidence of admissions for myocardial infarction associated with public smoking ban: before and after study. In: BMJ. 328, 2004, S. 977–980, doi:10.1136/bmj.38055.715683.55.
- Kanaka D. Shetty, Thomas DeLeire, Chapin White, Jayanta Bhattacharya: Changes in U.S. hospitalization and mortality rates following smoking bans. In: Journal of Policy Analysis and Management. 30, 2011, S. 6, doi:10.1002/pam.20548.
- New Study of National Heart Attack Admissions and Mortality Finds No Evidence of a Short-Term Effect of Smoking Bans. Abgerufen am 21. Juli 2012.
- Thilo Grüning, Anna B. Gilmore, Martin McKee: Tobacco Industry Influence on Science and Scientists in Germany. In: American Journal of Public Health. Vol. 96, No. 1, Januar 2006, S. 20–32, doi:10.2105/AJPH.2004.061507, aphapublications.org (PDF; 463 kB)
- Heike Le Ker, Jens Lubbadeh: Rauchverbot: Tabak-Lobbyisten wittern neue Chancen. Spiegel Online, 31. Juli 2008
- Thomas Kyriss, Nick K. Schneider: Ist Passivrauchen krebserzeugend? Deutsche Toxikologen und ihre Verbindungen zur Tabakindustrie. In: Prävention. Zeitschrift für Gesundheitsförderung. 33. Jahrgang, Heft 4/2010, S. 106 ff.; gekürzte und bearbeitete Fassung: Toxikologen und die Tabakindustrie – Forschen gegen die Wahrheit. In: Süddeutsche Zeitung. 23. Dezember 2010
- Annette Bornhäuser, Jennifer McCarthy, Stanton A. Glantz: German Tobacco Industry’s Successful Efforts to Maintain Scientific and Political Respectability to Prevent Regulation of Secondhand Smoke. Center for Tobacco Research and Education, University of California, März 2006, dkfz.de (PDF; 1,35 MB)
- tobaccodocuments.org (Memento vom 7. Januar 2015 im Internet Archive)