Cannabis als Rauschmittel
Werden Pflanzenteile der weiblichen Hanfpflanze (meist Cannabis sativa, Cannabis indica oder deren Kreuzungen) konsumiert, können sie eine berauschende Wirkung hervorrufen.

Umgangssprachliche Namen für diese Pflanzenprodukte sind etwa Gras, Weed oder Marihuana (für die weiblichen Blüten) und Haschisch (für das daraus gewonnene und gepresste Harz). Auch Extrakte wie Haschischöl werden als Rauschmittel genutzt. Besitz und Weitergabe solcher Cannabisprodukte sind in den meisten Ländern verboten. Das ist auch in Deutschland, Österreich und der Schweiz der Fall, wo Cannabis, wie auch in vielen anderen Ländern dieser Erde mit einer Cannabis-Prohibition,[1] die am häufigsten konsumierte illegale Rauschdroge ist.
Es eignen sich jedoch nicht alle Cannabissorten als Rauschmittel. Denn z. B. Nutzhanfsorten (aber auch manche medizinische Cannabissorten) enthalten den dazu notwendigen Wirkstoff Tetrahydrocannabinol (THC) nur in äußerst geringen, nicht spürbar wirkenden Mengen. THC beeinflusst das Zentralnervensystem des Menschen und ist vorrangig für die muskelentspannende, beruhigende und übelkeitsunterdrückende Wirkung verantwortlich. Weltweit nutzen im Jahr 2019 nach konservativen Schätzungen ca. 200 Millionen Menschen (≈ 4 % der Weltbevölkerung) Cannabis als Rauschmittel.[2]
Geschichte


Medizingeschichte
.png.webp)
Die ersten Schriften zur medizinischen Nutzung von Cannabis, für die aufgrund der hohen Menge der darin enthaltenen Cannabinoide fast ausschließlich die weiblichen Blüten der Hanfpflanze verwendet werden, gehen auf ein rund 4700 Jahre altes chinesisches Lehrbuch über Botanik und Heilkunst zurück. Der älteste Marihuanafund datiert auf die Zeit um 700 v. Chr. und war eine Grabbeigabe. In Ausgrabungen in den Yanghai-Gräbern in Xinjiang, einem autonomen Gebiet im Westen Chinas, fanden sich Reste von Keimlingen, Blättern und Früchten von Cannabis sativa. Mit der Radiokohlenstoffdatierung konnte deren Alter auf ca. 2500 Jahre bestimmt werden.[3]
Berichte über die Anwendung der Inhaltsstoffe zu medizinischen oder rituellen Zwecken finden sich ebenfalls in indischer Literatur vor etwa 2400 Jahren (400 v. Chr.). Medizinische Literatur dieser Zeit deutet auch auf mögliche Anwendungen bei Epilepsie und bei Schmerzen.[4][5]
Herodot berichtet von den Skythen, dass sie in ihren Zelten Hanfsamen auf heiße Steine legten und aufgrund der euphorisierenden Wirkung aufjubelten. Dieses Dampfbad (gr. πυρία pyria) diente vor allem der Reinigung.[6]
Cannabis wurde seit dem ersten Kreuzzug (1096–1099) in die europäische Volksmedizin eingeführt. Auf der Kreuzfahrerburg Krak des Chevaliers wurde an der Kapelle ein Graffito des 13. Jahrhunderts entdeckt, das eine stehende Figur mit pfeifenförmigem Gegenstand zeigt, der als Haschischpfeife gedeutet wird.[7] Cannabis taucht seither in vielen Klostermedizinen auf. Anwendungsbereiche waren rheumatische und bronchiale Erkrankungen. Darüber hinaus wurde Cannabis allgemein als Opiumersatz verschrieben. Ab dem 16. Jahrhundert fand Cannabis Eingang in die Kräuterbücher. Im 19. Jahrhundert wurde es unter anderem gegen Migräne, Neuralgie, epilepsieähnliche Krämpfe, Schlafstörungen eingesetzt. Marihuana war, bis es im Jahr 1898 von Acetylsalicylsäure verdrängt und schließlich als Heilmittel von einer breiten Palette neuer, synthetischer Arzneimittel abgelöst wurde, in Amerika das am häufigsten benutzte Schmerzmittel. Zwischen 1842 und 1900 machten Cannabispräparate dort die Hälfte aller verkauften Medikamente aus.[8] In Europa waren zwischen 1850 und 1950 über 100 verschiedene Cannabismedikamente erhältlich.[9] Wegen Dosierungsschwierigkeiten, paradoxen Wirkungen und der Entwicklung synthetischer Medikamente nahmen die Verschreibungen im 20. Jahrhundert ab, bis Cannabis Mitte des 20. Jahrhunderts fast weltweit komplett verboten wurde. Heute ist die medizinische Anwendung von Cannabis in vielen Ländern wieder erlaubt. Allerdings ist es in Österreich nahezu unmöglich, Cannabis legal als Medikament zu bekommen.[10]
In Frankreich wurden die bewusstseinsverändernden Eigenschaften der Inhaltsstoffe betont, insbesondere in literarischen Kreisen, etwa von Alexandre Dumas dem Älteren, Charles Baudelaire und Fitz Hugh Ludlow, während in England medizinische Anwendungen im Vordergrund standen; W. B. O’Shanghnessy nennt Beruhigung, Anfalls- und Krampflinderung. Hanf wurde oft als günstiger Tabakersatz verwendet und in diesem Zusammenhang in der Literatur oft beiläufig als Knaster oder starker Tobak bezeichnet.
Verwendung als Rauschmittel und Verbot
Bis in das erste Drittel des 20. Jahrhunderts war Cannabis, gewöhnlich in Form von alkoholischen Extrakten, ein leicht verfügbares Medikament und im 19. Jahrhundert eines der am häufigsten verschriebenen.[11] Auf der zweiten Opiumkonferenz am 19. Februar 1925 in Genf unterzeichnete Deutschland ein überarbeitetes Abkommen aus der ersten Opiumkonferenz über den Handel mit Drogen. Es wurde am 25. September 1928 in Kraft gesetzt. Daraufhin wurden auch Drogen wie Heroin, Kokain und, auf Drängen von Ägypten, auch Cannabis mit in die Liste aufgenommen und mit Opiaten gleichgestellt. Indien, das als einziges Land eine wissenschaftliche Forschung vorzeigen konnte, widersprach aus religiösen und kulturellen Gründen. Auch Deutschland sah keinen Grund, Cannabis mit aufzunehmen. Daraufhin drohte Ägypten mit Importbeschränkungen für Kokain (Merck KGaA) und Heroin (Bayer AG).[12] Bayer intervenierte bei der damaligen deutschen Regierung, die sich dann dem Verbot anschloss, sodass 1929 ein neues Opiumgesetz verabschiedet wurde. Zur aktuellen Illegalisierung von Cannabis kam es in der zweiten Hälfte des 20. Jahrhunderts durch die direkte Überführung des Opiumgesetzes des Deutschen Reiches in der Fassung vom 10. Dezember 1929 (RGBl. I, S. 215) in das Betäubungsmittelgesetz am 24. Dezember 1971 (BGBl. 1971 I S. 2092).

Anfang 1936 setzte in den USA ein gezielter Lobbyismus, eine rassistisch gefärbte Propaganda der Hearst Corporation des Medienmoguls William Randolph Hearst gegen das als neue Droge wahrgenommene Marihuana ein; dass Marihuana und Hanf identisch sind, wurde nicht erkannt. In Hearsts Zeitungen wurden Verbrechen häufig mit Marihuana in Verbindung gebracht. Der Begriff Marihuana entstammt der Sprache mexikanischer Einwanderer. Marihuana wurde in Filmen wie Reefer Madness als "Droge der Perversen, siechenden Untermenschen, geistlosen Negern und mexikanischen Immigranten" beschrieben.[11] Kritiker meinen, dass diese Kampagne deswegen eingeleitet wurde, weil Hanf ein preisgünstiger Ausgangsstoff für die Papier- und Rohstoffproduktion war und dem Wald- und Papiermühlenbesitzer Hearst und der Chemiefirma DuPont daher hohe finanzielle Verluste hätte einbringen können. DuPont patentierte in dieser Zeit Nylon und Rayon, die in Konkurrenz zur Hanffaser standen. Letztendlich könnte das zum De-facto-Verbot im Jahr 1937 geführt haben. Kritiker dieser Theorie sind der Meinung, dass Hearst als Kapitalist auch von Hanf profitieren hätte können. So würde Autor Herer die allgemeine xenophobe und rassistische Stimmung in der Gesellschaft, wie z. B. die bekannte Rassentrennung in den USA, ausblenden.[13] Kurz nach dem Verbot meldete das Magazin Popular Mechanics die Erfindung und Produktion effizienter Erntemaschinen für den bis dahin aufwändig zu erntenden Hanf.[14] Auch Popular Mechanics hatte das Verbot von Hanf noch nicht als solches wahrgenommen und prophezeite ihm goldene Zeiten. Eine der treibenden Kräfte des US-Cannabisverbots war der Vorsitzende des Bureau of Narcotics Harry J. Anslinger. Er war vom damaligen Finanzminister der USA Andrew W. Mellon bestellt und eingesetzt worden, einem Schwiegeronkel von Anslinger, der auch Banker und Geldgeber von William Randolph Hearst und DuPont war.
Die Produktion des Hanfs lebte während des Zweiten Weltkriegs in den USA noch einmal auf. Hanfbauern wurden vom Militärdienst freigestellt und man drehte Werbefilme wie Hemp for Victory, da Hanf als Rohstoff für Uniformen, Verbandszeug, Flugzeugbau und Ähnliches benötigt wurde. Nach dem Zweiten Weltkrieg wurden alle Hanffelder wieder verboten und verbrannt.[11] Die deutsche Version davon war die Die lustige Hanffibel, 1939, hrsg. vom Reichsnährstand Berlin aus der Buchreihe Lustige Fibeln, welche auf einfache Art und Weise beim Hanfanbau anleiten sollte.
 Hanfkraut von 1924
Hanfkraut von 1924 Anzeige des Federal Bureau of Narcotics aus dem Jahr 1935
Anzeige des Federal Bureau of Narcotics aus dem Jahr 1935
Produkte

Cannabisblüten (Marihuana)
Die getrockneten unbefruchteten weiblichen Blütenstände (mit oder ohne anhängende Blätter) werden geraucht oder verdampft. Ein Wirkstoffgehalt von bis über 30 % ist mit bestimmten Cannabissorten unter Bestbedingungen möglich. Aktuell bietet medizinisches Cannabis in Deutschland je nach Sorte THC-Werte zwischen unter 1 und bis zu 22 %. Der CBD-Gehalt liegt bei offizinellem medizinischem Cannabis in Deutschland zwischen unter 0,05 und 10,2 %.[15]
Cannabisextrakte (Haschischöl, dab)
Das mit meist aprotisch-unpolaren Lösungsmitteln aus der Pflanze extrahierte Öl wird verdampft und eingeatmet (dabben), geraucht oder zur Zubereitung THC-haltiger Getränke und Speisen verwendet.[16] Cannabisextrakte mit Butan oder Propan als Lösungsmittel werden dab, BCO (butane cannabis oil), BHO (butane hash oil) oder PHO (propane hash oil) genannt.[16] Die Fraktionen des Extrakts können in Cannabinoide (u. a. in Säureform), Monoterpene und Sesquiterpene unterteilt werden.[17] Die THC-Gehalte können bis zu 90 % betragen,[18] beim Einsatz von überkritischem CO2 betrug die Cannabinoidfraktion bis zu 92 %.[19] Es kann auch decarboxylierter Cannabisextrakt hergestellt werden, der bei der oralen Aufnahme, z. B. durch Träufeln unter die Zunge, dient, was bei reinem THC-Säure-Extrakt zu keinem Rausch führen würde. Dabei wird die THC-Carbonsäure der Pflanze in THC umgewandelt.[20]
Haschisch
Das gepresste Harz der Hanfpflanze wird geraucht oder, in Fett gelöst, zur Zubereitung THC-haltiger Getränke und Speisen verwendet.
Kief
Kief (auch Keef oder Skuff genannt)[21] ist eine pudrige Substanz aus den Trichomen der Hanfpflanze.[22][23][24]
.jpg.webp) Haschisch
Haschisch Haschischöl (dab)
Haschischöl (dab) Marihuana
Marihuana.jpg.webp) Kief
Kief
Verunreinigtes Cannabis
Seit einigen Jahren lässt sich ein vermehrtes sogenanntes Lacing beobachten. Dabei werden illegalem Schwarzmarkt-Cannabis weitere Substanzen zugemischt. Neben der Beimengung gesundheitserregender Streckstoffe ist es auch Praxis, billigen Industriehanf mit synthetischen Cannabinoiden zu potenzieren. Derart manipuliertes Cannabis stellt aufgrund der verschleierten und illegal, meist in China produzierten Inhaltsstoffe für Konsumenten ein Gesundheitsrisiko dar, welches dasjenige von normalem Cannabis um ein Vielfaches übersteigt.[25][26][27][28][29][30]
Arten des Konsums


Es gibt verschiedene Arten die Cannabiswirkstoffe zuzuführen, von denen jedoch nur die Wege über die Lunge oder den Magen-Darm-Trakt gebräuchlich sind. Je nach Anwendungsform und Produkt variiert die Zeit bis zum Eintritt einer Rauschwirkung von einigen Minuten beim Inhalieren bis zwischen 30 und 60 Minuten bei oraler Aufnahme.[31] Die Wirkung nach Inhalation hält zwei bis drei Stunden an, bei oralem Konsum deutlich länger. Durch oralen Konsum oder durch Verdampfen in einem Vaporizer lässt sich die Belastung der Atemwege durch die Vermeidung von bei der Verbrennung entstehenden karzinogenen Stoffen reduzieren.
Über die Lunge
Um Cannabinoide über die Lunge aufzunehmen, müssen sie in eine inhalierbare Form gebracht werden. Durch Erhitzen bis über den Verdampfungspunkt der Cannabinoide, zum Beispiel durch Verdampfung (Vaporizer) oder durch Verbrennen (Rauchen), wie z. B. mittels Joint und Bong, aber auch Pfeife, Blunt, Shillum oder Eimerrauchen, werden sie in die gasförmige Phase überführt. Das Inhalieren dieser cannabinoidhaltigen gasförmigen Produkte wird auch kiffen und die Konsumenten Kiffer genannt, was im 20. Jahrhundert vom Englischen kif entlehnt wurde und auf das Arabische kaif (Wohlbefinden) zurückgeht.[32]
Über den Magen-Darm-Trakt
Cannabisprodukte zur Aufnahme über den Magen-Darm-Trakt (orale Aufnahme), sogenannte „Edibles“, existieren in zahlreichen Formen. Zum Beispiel als Gebäck oder Getränk. Es sind zahlreiche CBD- sowie THC-haltige Produkte verfügbar, die insbesondere dort populär sind, wo eine legale Cannabisverkaufsinfrastruktur vorhanden ist. Neben Nahrungsmitteln gibt es cannabishaltige Öle und Tinkturen, die für die orale Aufnahme vorgesehen und meist CBD-dominant sind.[33]

 Cannabishaltige Nahrungsmittel
Cannabishaltige Nahrungsmittel Dabbing (Verdampfen von öligem Cannabisextrakt)
Dabbing (Verdampfen von öligem Cannabisextrakt)
Wirkung
Biochemische Grundlagen und Wirkstoffe
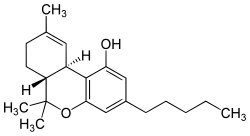
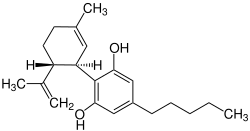
Cannabiswirkstoffe entfalten ihre Effekte durch Beeinflussung des körpereigenen Endocannabinoid-Systems.[34][35] Bisher wurde eine Rezeptorklasse mit zwei Subtypen im Organismus von Wirbeltieren identifiziert: CB1 und CB2. Man geht jedoch wegen des komplexen Wirkspektrums der Cannabinoide von der Existenz weiterer Rezeptoren (d. h. non-CB1 und non-CB2) aus.
Der Rezeptor CB1 befindet sich vorrangig im zentralen Nervensystem; es existieren jedoch auch in weit geringerem Maße Rezeptoren in Zellen des Immunsystems, wie beispielsweise Mastzellen oder T-Helferzellen. Besonders viele Rezeptoren werden in den für das Gedächtnis, die Bewegung und das Schmerzempfinden verantwortlichen Hirnregionen identifiziert. Der CB2-Rezeptor ist im gesamten Organismus vorhanden, in besonderem Maße jedoch in Zellen, die Bestandteil des Immunsystems sind. CB2-Rezeptoren spielen für die Regulation der Immunantwort und bei Entzündungen eine wichtige Rolle.[36]
Δ9-Tetrahydrocannabinol (THC) ist hauptsächlich durch die Bindung an den CB1- und CB2-Rezeptoren (CB1: Ki=10 nM; CB2: Ki=24 nM[37]) für die psychotrope Wirkung von Cannabis verantwortlich. THC wurde 1964 erstmals isoliert[38] und ist daher das am längsten erforschte Cannabinoid; es macht auch den größten Anteil der isolierten Cannabinoide aus der Cannabispflanze aus (möglicher Masseanteil an der Blüte von über 20 %). Auf Grund von Studien an Mäusen wird angenommen, dass Δ9-THC als Partialagonist wirkt.[39][40] Das heißt, dass es einen bestimmten Rezeptor besetzt (Schlüssel-Schloss-Prinzip) und dabei einen Neurotransmitter (Mediator) in seiner Wirkung teilweise imitiert oder ersetzt.
Bisher sind neben THC 113 weitere Cannabinoide identifiziert worden, deren Masseanteil in der Regel unter 0,1 % liegt.[41] Der Anteil der Cannabinoide Cannabigerol (CBG), Cannabichromen (CBC), Cannabidiol (CBD) und Cannabinol (CBN) kann höher sein: Je nach Cannabissorte können Gehalte von deutlich über 1 % vorliegen:
- CBG macht in einer 1987 entdeckten Sorte Französischen Faserhanfs 94 % der Cannabinoid-Fraktion aus.[42]
- CBC kann bei manchen Pflanzen bis zu 5 % der Cannabinoid-Fraktion ausmachen.[43]
- Der CBD-Gehalt der, speziell unter diesem Gesichtspunkt gezüchteten, Hanfsorten Harlequin beträgt etwa 4 %.[44]
- CBN bildet sich nach der Ernte von Cannabis als Abbauprodukt von THC und stellt so ein Artefakt dar.[45]
Von den vorgenannten Cannabinoiden gilt das nicht- oder nur schwach psychoaktive CBD als pharmakologisch besonders interessant. Der genaue Wirkmechanismus von CBD ist ungeklärt. Einige Quellen gehen davon aus, dass CBD nicht unmittelbar die Reaktion der CB1- oder CB2-Rezeptoren beeinflusst, sondern nur indirekt durch einen nicht geklärten Stoffwechselmechanismus; andere Quellen vermuten eine Affinität bevorzugt zum CB2-Rezeptor. Bezüglich der Wirkung von CBD ist man deshalb weitgehend auf indirekte empirische Daten angewiesen. Es wird vermutet, dass CBD den psychotropen, kopfbetonten Eigenschaften des THC entgegenwirkt; es mildere den Effekt und vergrößere gleichzeitig die Wirkdauer. Cannabissorten mit hohem CBD-Gehalt, wie die Cannabis indica, besitzen eine zentraldämpfende, körperbetonte Wirkung. CBD hat entspannende, entkrampfende, angstlösende, entzündungshemmende Effekte, allerdings ist nicht wissenschaftlich geklärt, ob dieser Effekt auf den höheren CBD Gehalt zurückzuführen ist oder ob andere Wirkstoffe des Cannabis dafür verantwortlich sind.[46] Während der Gehalt an THC über die Jahre anstieg, ist Cannabidiol in vielen Züchtungen bewusst heraus- oder auf ein äußerst niedriges Niveau heruntergekreuzt worden.[47][48]
Die anderen nicht oder kaum psychoaktiven Hauptbestandteile des Cannabis sind nur wenig erforscht. Das Verhältnis dieser Wirkstoffe wird durch die genetische Variante, vor allem bei Cannabis sativa und Cannabis indica, und vom Erntezeitpunkt bestimmt. Die Cannabinoide beeinflussen sich wechselwirkend.
Wirkstoffgehalte
Die Wirkstoffgehalte der Cannabisprodukte sind über Jahrzehnte angestiegen. Die Zucht neuer Sorten mit höheren THC-Gehalten, meist unter Kunstlicht im Innenbereich, hat in Europa die Produktion von Marihuana (Cannabiskraut) aus freilandgeeigneten Sorten mit geringeren THC-Werten weitgehend abgelöst, während der Outdoor-Anbau in "klassischen" Herkunftsländern wie etwa Marokko oder Afghanistan sowie in Ländern mit besseren klimatischen Bedingungen nach wie vor sehr verbreitet ist. So lag der THC-Gehalt in den Niederlanden 1997 bei etwa 8 % für Cannabisharz (Haschisch) und 2003 bei 18 % und in Deutschland bei 7,5 % zu 14 %. In Großbritannien stieg der Wirkstoffgehalt im Harz von unter 7 % im Jahr 1977 auf etwa 9 % im Jahr 2003,[49] für Marihuana von 9,4 % auf 12,3 %.[50] Auf europäischer Ebene zeigte sich bis zur Stabilisierung im Jahr 2015 ein weiterer Anstieg des THC-Gehalts zwischen 2006 und 2014.[51] 2015 wurden in Europa nationale durchschnittliche Wirkstoffgehalte zwischen 3 und 22 % bei Marihuana mit einem Quartilabstand von 7 bis 11 % sowie 4 bis 28 % bei Haschisch mit einem Quartilabstand von 11 bis 19 % ermittelt.[52]
Rauschwirkung

Der Rausch kann eine Bewusstseinsverschiebung mit assoziativem, sprunghaftem Denken und eine Beeinträchtigung des Kurzzeitgedächtnisses mit sich bringen.[53] Diese Bewusstseinsveränderung kann positive, aber auch negative Empfindungen hervorrufen.[54] Meist wird von einer Intensivierung des Gefühlslebens, in der Regel von einem positiveren Lebensgefühl und dem Gefühl der innigeren Verbundenheit mit vertrauten Personen berichtet; gelegentlich können die Emotionen auch in Angst, Traurigkeit, Misstrauen oder Depersonalisation umschlagen.[54] Häufige körperliche Effekte sind gerötete Augen, Mundtrockenheit, gesteigertes Hungergefühl, Erhöhung des Pulses, Senkung des Blutdrucks und Müdigkeit bzw. Antriebslosigkeit.[55]
Die akuten Wirkungen von Cannabis können je nach Person, Wirkstoffanteil, momentaner körperlicher und psychischer Verfassung oder Erfahrung mit der Droge sehr unterschiedlich sein. Ein unerfahrener Cannabis-Konsument kann die zu erwartende Wirkung deshalb nicht zuverlässig einschätzen, regelmäßige Konsumenten hingegen schon.[54]
Giftigkeit
Cannabis selbst ist für den Menschen an und für sich nicht giftig; die letale Dosis LD50 des Hauptwirkstoffes THC beträgt bei Mäusen im Fall intravenöser Gabe 29 mg je Kilogramm Körpergewicht, bei oraler Einnahme jedoch 482 mg/kg. Bei Ratten liegt die orale LD50 bei 666 mg/kg und die intravenöse bei 29 mg/kg.[56] Lethalitätsstudien an Tieren zeigen, dass die zur Auslösung von Todesfällen erforderlichen Dosen an Cannabis weit über das hinausgehen, was ein Mensch konsumieren könnte.[57] Es wird daher ausgeschlossen, dass es beim Menschen jemals einen Todesfall durch Cannabis gegeben hätte, der auf eine Überdosierung zurückzuführen war.[58][57]
Mischkonsum mit anderen Drogen
Wie bei allen anderen Kombinationen unterschiedlicher psychoaktiver Substanzen können auch beim Mischkonsum von Cannabis mit anderen Drogen Wechselwirkungen auftreten.
Koffein
Studien an Totenkopfaffen (Saimiri Sciureus) die zuvor an THC-Selbstverabreichung gewöhnt worden waren und im weiteren MSX-3, einen wasserlöslichen A2A-Antagonisten erhielten, zeigten eine dosisabhängige Verstärkung der Cannabinoid-Rezeptor-Aktivierung, bei höheren Dosen jedoch eine Unterdrückung, woraus geschlossen wurde, dass A2A-Antagonisten wie Koffein die Wirkung von Schwellendosen von THC potenzieren.[59][60]
Alkohol
Bei Mischkonsum von Cannabis und Alkohol kann die Alkoholwirkung verstärkt werden, und je nach Affekt Übelkeit und Ohnmacht oder erhöhte Freundlichkeit, Vitalität und Euphorie hervorrufen.[61] Der Mischkonsum mit Alkohol wird als besonders verkehrsgefährdend [angesehen], weil sich durch die gegensätzlichen Wirkungen des antriebs- und risikosteigernden Alkohols und des dämpfend halluzinatorisch wirkenden Cannabis das Unfallrisiko deutlich erhöhe.[62]
Tabak
Durch den Konsum von Cannabis mit Tabak ist es möglich, dass ein zuvor nicht Tabak rauchender Cannabiskonsument eine Nikotinabhängigkeit entwickelt. Außerdem ist ein erhöhtes Atemwegs-Erkrankungsrisiko gegeben. Nikotin unterdrückt die THC-Wirkung, während THC die Nikotinwirkung steigert, so ist bei Mischkonsum mit Tabak auch die Chance höher, ein unangenehmeres Rauscherlebnis zu erfahren als beim Pur-Konsum.[63]
MDMA
Studien mit Mäusen und Ratten zeigten, dass Delta-9-Tetrahydrocannabinol, sowie das künstliche Cannabinoid CP 55,940, den hyperthermischen Effekt von MDMA vollständig unterbinden. Die dabei hervorgerufene Hypothermie vermindert neurotoxische Schäden.[64][65] Eine placebokontrollierte Doppelblindstudie beim Menschen zeigte jedoch die entgegengesetzte Wirkung. Zwar war der Höhepunkt der MDMA-bedingten Temperaturerhöhung durch die Zugabe von Cannabis um circa 45 Minuten verzögert, er war jedoch gleich hoch. Ein deutlicher Verstärkungseffekt durch Cannabis war dadurch gegeben, dass das MDMA-bedingte Temperatur-Maximum nunmehr länger als 2,5 Stunden (Ende der Messungen) anhielt, während es ohne Zugabe von Cannabis bereits nach 45 Minuten abgesunken war und nach weiteren 2,5 Stunden ganz auf den Ausgangswert vor der MDMA-Einnahme zurückgegangen war.[66]
Opiate
Delta-9-Tetrahydrocannabinol erhöht in Tiermodellen die Wirksamkeit von Opioiden wie Morphin. Die analgetische Wirkung von THC wird, zumindest teilweise, durch δ- und κ-Opioid-Rezeptoren vermittelt, sodass eine Verbindung zwischen Cannabinoid- und Opioid-Signalwegen bei der Modulation von Schmerzwahrnehmung vermutet wird.[67]
Mögliche Auswirkungen auf die Gesundheit
Dieser Abschnitt behandelt die gesundheitsschädlichen Aspekte des Cannabiskonsums. Zu den arzneilichen Möglichkeiten siehe: Cannabis als Arzneimittel.
Ob und welche Gesundheitsfolgen durch Cannabiskonsum auftreten, ist umstritten und lässt sich pauschalisierend nicht beantworten. Selbst Auswirkungen auf die Atmungsorgane und ein möglicherweise erhöhtes Krebsrisiko beim Rauchen von Cannabis sind weitgehend umstritten. Auch die Datenlage bezüglich gesundheitlicher Auswirkungen auf die Psyche, der Entwicklung einer Abhängigkeit und ähnlicher Fragestellungen ist uneinheitlich. Es ist ungeklärt, ob und, wenn ja, für welchen Personenkreis welche Dosis schädigend wirkt und ob unter Umständen bereits einmaliger oder seltener Konsum gesundheitliche Probleme bewirken kann.
Die gesundheitlichen Auswirkungen des Cannabiskonsums sind nicht hinreichend geklärt und hängen von einer Vielzahl komplexer, zum Teil ineinandergreifender Faktoren und Umstände ab:
- Drogengewöhnung
- konsumierte Menge, Konsumform
- Mischkonsum mit anderen Drogen (auch Alkohol und vor allem Tabak/Nikotin)
- persönliche Reife und biologisches Alter (Hirnreifung)
- die persönliche Verfassung und Umgebung, die Tagesform (vgl. Set und Setting)
- Stabilität der Psyche, individuelle Empfänglichkeit für eine Suchtentwicklung
- unmittelbares Umfeld, vermutlich auch genetische Voraussetzungen.
Auswirkungen auf die Atmungsorgane
Das Rauchen von Cannabis kann eventuell negative Auswirkungen auf die Lunge haben. Dies ist sicher der Fall, wenn Cannabis mit Tabak gemischt wird, was in Europa häufig geschieht. Diese als Joints bezeichneten Mischungen gelten, auch wegen der zusätzlichen gefäßschädigenden Wirkung durch Nikotin, als besonders gesundheitsbedenklich.
Eine Kohortenstudie an 5115 Rauchern (sowohl von Cannabis als auch Tabak) ergab, dass seltener bis gelegentlicher Konsum von reinem Cannabis (bis zu 20 mal im Monat) keine negativen Auswirkungen auf die Leistungsfähigkeit der Lunge hat, diese jedoch bei intensivem Konsum stark absinkt.[69] Durch die geringe Anzahl an starken, reinen Cannabisrauchern und deutliche Unterschiede im Konsumverhalten ist die statistische Aussagekraft dieser Studie jedoch begrenzt. So haben die Tabakkonsumenten dieser Studie im Mittel deutlich mehr geraucht (8 bis 9 Zigaretten am Tag) als Menschen, die nur Marihuana konsumierten (im Durchschnitt 2 bis 3 Mal im Monat).
Wird Cannabis geraucht, entstehen bei seiner Verbrennung ähnlich wie beim Tabak karzinogene Stoffe,[70] doch ist es – im Gegensatz zum Tabakrauch – umstritten, dass reiner Cannabisrauch Krebs auslösen kann.[71] Zwei im Jahr 2014 veröffentlichte Überblicksstudien fassten zusammen, dass das Risiko von Lungenkrebs wegen des Einflusses von Tabak statistisch schwer zu ermitteln sei, auch wenn eine Studie ein zweifach höheres Risiko für Lungenkrebs unter Marihuanarauchern feststellte.[72][70] Eine groß angelegte Studie, die die medizinischen Daten von 50.000 schwedischen Rekruten über einen Zeitraum von 40 Jahren untersuchte, kam ebenfalls zu einer Verdopplung der Lungenkrebsrate unter reinen Cannabiskonsumenten.[73] Die Weltgesundheitsorganisation verweist in ihrer kurzen Einschätzung des onkogenen Potentials auf ausgewählten Studien, die zu dem Schluss kommen, dass Cannabiskonsum das Risiko von Lungen-, Kopf- und Halskrebs nicht erhöht.[74] Wird Cannabis nicht geraucht, sondern vaporisiert, entsteht, wie unter anderem eine Studie der Universität Leiden zeigte, nur ein vergleichsweise geringer Teil der karzinogenen Stoffe.[75] Beim Vaporisieren wird das Rauschmittel nur so weit erhitzt, dass vorrangig die psychotropen Substanzen, allen voran THC, verdampfen; eine Verbrennung findet bei sachgemäßer Bedienung nicht statt.
Cannabis und Krebserkrankungen
Wie genau THC oder andere Cannabinoide auf die Krebsentstehung einwirken, ist zentraler Forschungsgegenstand. Viele Studien weisen auf das arzneiliche Potential von Cannabis bei Krebserkrankungen hin.[76] Eine Linderung oder Heilung von Krebserkrankungen durch den Gebrauch als Rauschmittel ist jedoch nicht bekannt. Bei Untersuchungen von Cannabisrauch wurde festgestellt, dass dessen Zusammensetzung jener von Tabakrauch mit seinen oft krebserregenden Inhaltsstoffen ähnlich ist.[77][78] Die WHO sieht lediglich ein zweieinhalbfach höheres Risiko für Prostatakrebs für erwiesen an.[74] Eine höhere Inzidenz von Bronchialkarzinomen unter Cannabiskonsumenten ließ sich aufgrund der Datenlage (Stand 2015) noch nicht abschließend beurteilen, auch wenn der Zusammenhang zwischen Cannabiskonsum und der Begünstigung von malignen Lungenkarzinomen von vielen Studien für wahrscheinlich gehalten wurde.[72][73][79][80]
Durch Cannabinoide induzierte psychotische Störung (ICD-10 F12.50-.53)
Untersuchungen über einen möglichen Zusammenhang zwischen dem COMT-Genotyp und der Wahrscheinlichkeit einer Psychoseentwicklung bei Cannabis-Konsumenten ergaben bislang (Stand 2018) uneinheitliche Ergebnisse und ein äußerst komplexes Bild.[81] Es blieb auch bislang unklar, ob Cannabis hier als alleiniger Faktor oder in Kombination mit anderen Faktoren (Alkohol, Vorerkrankungen) als Auslöser für Psychosen wirkt.[82][83][84][85] U. a. ist ein erhöhter THC-Gehalt in illegalen Cannabisprodukten und ein erhöhtes Konsumverhalten mit einer höheren Wahrscheinlichkeit an einer psychotischen Störung (u. a. Schizophrenie) zu erkranken assoziiert.[86] Eine Metaanalyse von 35 Einzelstudien in der medizinischen Fachzeitschrift The Lancet von 2007 berichtete, dass ein größeres Risiko in der Nutzergruppe bestand, die Cannabis am häufigsten benutzte.[82] Als möglicher neurobiologischer Mechanismus wurde eine durch Cannabinoide verursachte Störung dopaminerger Systeme diskutiert.[87][88] Die Rate der eventuell cannabisinduzierten Psychosen kann bei Patienten, die mit dem Cannabiskonsum im Erwachsenenalter beginnen, niedriger sein.[89] Die durch Cannabinoide induzierte psychotische Störung (ICD-10 F12.50-.53) ist oft paranoid-halluzinatorisch geprägt mit deutlich affektiven Anteilen (schizoaffektive Prägung). Sie hält Tage bis wenige Wochen an, selten auch Monate.[90]
Die Weltgesundheitsorganisation hält in ihrem Review von 2018 fest:
„The vast majority of people who use cannabis will never develop a psychotic disorder, and those who do are likely to have some genetic vulnerability to cannabis-induced psychosis.“
„Die überwiegende Mehrheit der Menschen, die Cannabis konsumieren, wird nie eine psychotische Störung entwickeln, und diejenigen, die dies tun, werden wahrscheinlich eine genetische Anfälligkeit für eine durch Cannabis induzierte Psychose haben.“
Cannabis und Schizophrenie
Nach derzeitigem Wissenschaftsstand kann mangels wissenschaftlicher Nachweise nicht davon ausgegangen werden, dass Cannabis Schizophrenie auslöst.[89] Die Internationale Klassifikation der Krankheiten hat dafür keinen Code vorgesehen, auch ist die Kausalkette unklar.[91][90] Weiterhin ist der Cannabiskonsum seit 1960 stark angestiegen, jedoch blieb die Zahl der Schizophreniefälle relativ konstant.[92][93][94][89]
Es gibt Anhaltspunkte dafür, dass Cannabiskonsum bei bestimmten Personen das Risiko der Ausbildung einer Schizophrenie erhöhen oder den Verlauf einer bestehenden schizophrenen Erkrankung verschlechtern kann.[95][96][97][82] Die meisten Hinweise dafür, dass Cannabis Schizophrenie verursachen könnte, stammen aus Studien von Menschen, die in der Pubertät konsumieren. Die Pubertät ist die Zeit mit dem höchsten Risiko für die Entwicklung einer Schizophrenie.[89] Laut einer mendelschen Randomisierungs-Studie (2017) ist das Risiko durch Cannabiskonsum an Schizophrenie zu erkranken um 37 % von etwa 0,7 auf 0,96 % erhöht (Odds Ratio: 1,37; 95 % Konfidenzintervall, 1,09 bis 1,67; p-Wert=0,007). Das Risiko ist weiterhin um 43 % von etwa 0,7 auf 1 % erhöht, wenn ähnliche Studien und Symptomatiken in der Metaanalyse berücksichtigt werden. (Odds Ratio: 1,43; 95 % Konfidenzintervall, 1,19 bis 1,67; Heterogenität: 0 %). Es konnte jedoch nicht ausgeschlossen werden, dass falsche Rückschlüsse gezogen wurden, z. B. dass der Cannabiskonsum eine Form der Selbstmedikation oder Tabak der Auslöser der Psychose ist.[98][99] Eine systematische Übersichtsarbeit von 2017 kam in dieser Frage zu folgendem Ergebnis:
„There is substantial evidence of a statistical association between cannabis use and the development of schizophrenia or other psychoses, with the highest risk among the most frequent users.“
„Es gibt substanzielle Hinweise auf einen statistischen Zusammenhang zwischen Cannabiskonsum und der Entwicklung von Schizophrenie oder anderen Psychosen, mit dem höchsten Risiko unter den häufigsten Konsumenten.“
Eine 2018 erschienene genomweite Assoziationsstudie mit knapp 185.000 Teilnehmern, bei der unter anderem 23andMe-Daten genutzt wurden, fand nur schwache Hinweise für einen kausalen Einfluss von Cannabis auf Schizophrenie. Umgekehrten fand die Studie aber deutlich stärkere Hinweise dafür, dass Schizophrene oder Personen mit der genetischen Anfälligkeit eher zum Cannabiskonsum neigen:[91][101]
„Our findings further indicated a causal influence of schizophrenia on cannabis use and substantial genetic overlap between cannabis use and use of other substances, mental health traits, and personality traits, including smoking and alcohol use, schizophrenia, ADHD, and risk-taking.“
„Unsere Ergebnisse zeigten ferner einen kausalen Einfluss der Schizophrenie auf den Cannabiskonsum und erhebliche genetische Überschneidungen zwischen Cannabiskonsum und Konsum anderer Substanzen, psychischen Gesundheitsmerkmalen und Persönlichkeitsmerkmalen, einschließlich Rauchen und Alkoholkonsum, Schizophrenie, ADHS und Risikobereitschaft.“
Motivation und neuronale Belohnungssysteme
Die Deutsche Hauptstelle für Suchtfragen (DHS) war 2013 der Auffassung, dass bei der speziellen Gruppe von Konsumenten, bei der Cannabiskonsum und zusätzlich persönliche und soziale Risikofaktoren zusammenkommen, eine besondere Gefährdung bestehe.[53] Das Amotivationssyndrom (AMS) war jedoch bis 2015 nur unzureichend untersucht worden.[102] Auch eine neuere Untersuchung von 2018 beurteilte das amotivationale Syndrom noch als uneinheitlich belegt:
„In conclusion, studies examining the effects of cannabis use on motivation and reward sensitivity have yielded mixed findings. We conclude that cross-sectional evidence supporting the presence of amotivational syndrome among cannabis users or an adverse cannabis-specific effect on motivation is currently equivocal.“[103]
„Zusammenfassend lässt sich sagen, dass Studien, die die Auswirkungen des Cannabiskonsums auf Motivation und Sensibilität des Belohnungssystems untersuchten, zu unterschiedlichen Ergebnissen führten. Wir kommen zu dem Schluss, dass Querschnittsuntersuchungen zum amotivationalen Syndrom unter Cannabiskonsumenten oder zu einer nachteiligen cannabisspezifischen Wirkung auf die Motivation derzeit nicht eindeutig sind.“
Untersuchungen der Veränderungen der Belohnungssysteme des Gehirns durch Cannabiskonsum zeigten Funktionsminderungen sowohl im Verhalten[104] als auch direkt in den maßgeblichen Regionen des Gehirns bei bildgebenden Verfahren.[105][106][107] Frühere Untersuchungen hatten bereits darauf hingedeutet, dass sich die Belohnungssysteme nach längerem Nichtkonsum wieder normalisieren. Dies wurde als wichtiger Hinweis dafür gewertet, dass tatsächlich Cannabiskonsum – und nicht etwa ein bereits zuvor gestörtes Belohnungssystem (mit der Folge einer Selbstmedikation der Konsumenten) – als Ursache des Zusammenhangs anzusehen sei.[108]
Hirnorganische Veränderungen
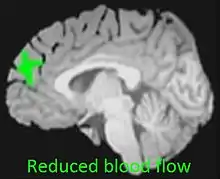
Einige Studien, an denen nur wenige Teilnehmer beteiligt waren, haben strukturelle Anomalien in Hirnregionen gefunden, die für die kognitive Funktion, Stimmung und Belohnung wichtig sind. Allerdings scheinen solche Effekte in größeren Studien, die auf Störfaktoren wie Alkoholkonsum, Tabakkonsum, Geschlecht, Alter und andere Variablen kontrolliert wurden, nicht vorhanden zu sein.[110]
Eine Metaanalyse von 2013 bezüglich einer Vielzahl von Gehirnstudien mit bildgebenden Verfahren kam zu dem Ergebnis, dass zu vielen diesbezüglich relevanten Gehirnregionen noch keine ausreichenden Daten zu Strukturveränderungen vorlagen. Dort, wo brauchbare Datenmengen bestanden, gab es allerdings noch kein einheitliches Bild im Vergleich der Studien. Eine Ausnahme zeigte sich jedoch beim Hippocampus, der eine Schlüsselrolle bei allen Gedächtnisfunktionen hat. Hier wiesen die Konsumenten von Cannabis in allen Studien einen kleineren Hippocampus als die Nichtkonsumenten auf. Nach Einschätzung der Autoren deuten die Ergebnisse darauf hin, dass Gehirnregionen, die reich an Cannabinoid-Rezeptoren sind wie der Hippocampus, bei anhaltendem Gebrauch von Cannabis von nervenschädigenden (neurotoxischen) Effekten betroffen sein könnten.[111]
Bei Jugendlichen
Wegen der Bedeutung der körpereigenen Cannabinoid-Systeme während der Entwicklung des Gehirns[112][113][114] (Bildung neuronaler Netze) sind die Einflüsse von Cannabiskonsum bei Heranwachsenden besonders ausgeprägt. Lokale Verminderungen von Gehirnvolumen und Funktionen entsprechen herabgesetzten kognitiven Leistungen,[115][116][117][118] nach wenigen Wochen Abstinenz regulieren sich diese Leistungen jedoch wieder.[119] Bei starken jugendlichen Cannabiskonsumenten konnte eine geringere Zahl von Cannabinoidrezeptoren im Gehirn nachgewiesen werden.[120]
Bei Erwachsenen
Metaanalysen von 2013 und 2014, die Gehirnstudien durch bildgebende Verfahren auswerteten, gelangten zu dem Ergebnis, dass bei Cannabiskonsumenten im präfrontalen Cortex (Stirnseite des Frontallappens der Großhirnrinde) ein vermindertes Gehirnvolumen und eine Beeinträchtigung der weißen Substanz vorliegt,[121] sowie ein beidseitig vermindertes Volumen des Hippocampus. Bei letzterer Gehirnregion bestand zusätzlich eine Korrelation (Entsprechung) zwischen Volumenabnahme und Menge des bisherigen Cannabiskonsums.[122] Ob Cannabiskonsum bereits bestehende Besonderheiten verstärkt oder ursächlich für hirnorganische Eigentümlichkeiten ist, konnte bisher nicht geklärt werden.[121]
Intelligenz
Akut wirkt sich Cannabis negativ auf einige kognitive Leistungen, u. a. im Bereich Aufmerksamkeit, der Gedächtnisfunktionen und psychomotorischer Funktionen aus. Effekte auf diese Funktionen können nach anhaltendem (chronischem) Konsum über Tage bis Wochen andauern, auch wenn kein weiteres Cannabis konsumiert wird.[123] Unklar ist, inwieweit bei Cannabiskonsumenten auch nach langanhaltender Abstinenz anhaltende Einschränkungen der kognitiven Funktionen angenommen werden können. Erst zwei prospektive Langzeitstudien bezogen auch das kognitive Funktionsniveau vor dem Cannabiskonsum mit ein:[123] Eine Auswertung von Daten aus der neuseeländischen Dunedin Multidisciplinary Health and Development Study kam zu dem Schluss, dass Cannabis-Konsum den Intelligenzquotienten (IQ) dauerhaft – auch nach Beendigung des Konsums – beeinträchtigt und dass dieser Effekt stark mit früherem Einstiegsalter und der Dauer des Konsums korrelierte;[124][125] eine andere Studie fand bei jungen Erwachsenen bei chronischem Cannabiskonsum einen statistisch signifikanten Rückgang der allgemeinen Intelligenz, der Schnelligkeit in der Verarbeitung von Information und beim Kurz- und Langzeit-Gedächtnis. Drei Monate nach Einstellung des Konsums wurden dagegen bei dieser Studie keine Effekte mehr festgestellt.[126]
Eine Metaanalyse (2018) von 69 Querschnittsstudien mit 2152 Cannabiskonsumenten und 6575 Kontrollen (Durchschnittsalter: 20,6 Jahre, 68,4 % männlich) ergab nur eine geringe Effektgröße für reduzierte kognitive Funktionen bei häufigen oder schweren Cannabiskonsumenten.[127] Angesichts der geringen Effektstärke fragten die Autoren der Studie nach der klinischen Bedeutung solcher kognitiver Beeinträchtigungen für die Mehrheit der Cannabiskonsumenten.[110] Es konnte kein Zusammenhang zwischen dem Alter des Beginns des Cannabiskonsums und der kognitiven Funktionen gefunden werden.[110] Darüber hinaus konnte in Studien mit einer Abstinenzzeit von mehr als 72 Stunden kein Zusammenhang zwischen Cannabiskonsum und eingeschränkter kognitiver Funktionen gefunden werden, was darauf hindeutet, dass die Auswirkungen des Cannabiskonsums auf die Kognition reversibel sind.[110] Diejenigen, die mit dem Cannabiskonsum im frühen Erwachsenenalter begonnen hatten und seit einem Jahr abstinent waren, zeigten keine Verringerung des IQ, was auf einen Mangel an Restwirkungen hindeutet.[110]
Abhängigkeit
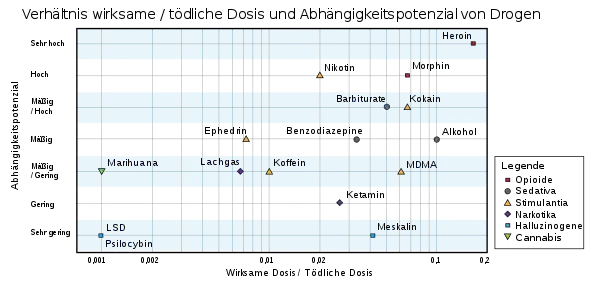
Bei regelmäßigem, intensivem Konsum kann sich ein Toleranzeffekt (erforderliche Dosissteigerung, um die gewohnte Wirkung zu erzielen) entwickeln. Im diagnostischen Handbuch ICD-10 der Weltgesundheitsorganisation WHO wird eine Cannabisabhängigkeit (F12.2) aufgeführt, jedoch werden keine Entzugskriterien definiert.[57]
Es besteht die Annahme, dass im Fall einer Cannabisabhängigkeit Entzugssymptome wie etwa Reizbarkeit, Unruhe oder Schlafstörungen, die nach 24 bis 48 Stunden eintreten und bis zu drei Wochen (Schlafstörungen eventuell auch länger) anhalten können,[57] durch eine Unterfunktion des mesolimbischen Systems (subkortikale Belohnungssysteme), die nach Einstellen des Konsums wirksam wird, bedingt sind.[129] Die Annahme wurde 2016 durch bildgebende Verfahren bekräftigt.[130]
In Deutschland geht das Bundesministerium für Gesundheit davon aus, dass bei 0,5 % der 18- bis 64-jährigen Bevölkerung eine Cannabisabhängigkeit vorliegt.[131] Epidemiologische Studien schätzen, dass etwa 4,5 % aller Personen, die jemals Cannabis konsumiert haben, irgendwann in ihrem Leben eine Cannabisabhängigkeit entwickeln.[131]
Es ist zu bedenken, dass die solchen Berechnungen zugrundeliegenden Zahlen in Deutschland durchaus viel zu hoch gegriffen sein könnten, da sie auf der Tatsache basieren, dass verurteilte Straftäter sich ihrer Haftstrafe oder Teilen ihrer Haftstrafe entziehen können, wenn sie sich wegen Drogen therapieren lassen (§ 35 BtMG: „Therapie statt Strafe“). Konservativen Schätzungen zufolge erfolgen etwa 30 bis 45 % aller Drogentherapieantritte in Deutschland gemäß § 35 BtMG.[132] Auch Bewährungsstrafen und Jugendstrafen oder Auflagen im Gegenzug gegen eingestellte Verfahren können Therapie-Zwang beinhalten, sodass das Bundesministerium für Gesundheit feststellt: „Die überwiegende Mehrheit der Patientinnen und Patienten befindet sich auf Grundlage einer strafrechtlichen Sanktion in der Drogenbehandlung, sei es nach § 35 BtMG oder nach §§ 36, 37 BtMG (Aussetzung der (Rest-)Strafe zur Bewährung).“[133] Die Zahl derjenigen, die in Deutschland ohne Druck durch die Justiz eine Drogentherapie beginnen, wird vom Bundesministerium für Gesundheit auf etwa bloß 20 % geschätzt.[133]
Schwangerschaft
Es gibt starke bevölkerungsbezogene Belege dafür, dass Cannabisrauchen während der Schwangerschaft das Geburtsgewicht der Nachkommen reduziert. Eine Metaanalyse ergab, dass Cannabiskonsumentinnen Babys mit einem Geburtsgewicht zur Welt brachten, das im Durchschnitt 109 Gramm niedriger war als das von Müttern, die kein Cannabis verwenden.[134] Eine weitere Metaanalyse ergab eine Reduktion des Geburtsgewicht um 131 Gramm.[135] Ob die niedrigeren Geburtsgewichte spezifisch auf Cannabinoide zurückgeführt werden können, ist unklar. Es könnte auch durch das Kohlenmonoxid im Cannabisrauch erklärt werden.[134] Eine Studie von 2016 assoziiert pränatalen Cannabiskonsum mit Frühgeburten sowie reduziertem Geburtsgewicht. Hier war die Wahrscheinlichkeit für eine Frühgeburt bei Cannabiskonsum vor sowie während der Schwangerschaft doppelt so hoch. Fortlaufender Cannabiskonsum nach der 20. Schwangerschaftswoche wird mit fünffach erhöhtem Risiko für eine Frühgeburt assoziiert.[136]
Cannabis in der Einstiegsdrogen-Hypothese
Die Bezeichnung Einstiegsdrogen-Hypothese oder Gateway-Hypothese ist Ausdruck der Frage, ob der Konsum einer Droge mit einer erhöhten Wahrscheinlichkeit für den Konsum weiterer anderer Drogen verknüpft ist.[137]
Das Bundesverfassungsgericht befand 1994, die These von Cannabis als Einstiegsdroge werde „überwiegend abgelehnt“.[138][139]
Nach der Übersichtsarbeit von Hoch et al. (2015) bestehe zwar eine Korrelation, die Frage der Kausalität (vgl. auch Fehlschluss: Irrelevante Bezugsgröße) sei aber offen:
„Verschiedene Studien belegen einen Zusammenhang zwischen frühem, regelmäßigen Cannabisgebrauch und einem weiterführenden Konsum von anderen illegalen Drogen oder Alkohol. Dass Cannabis als Zugangssubstanz für den Gebrauch weiterer Substanzen fungiert („Gateway-Hypothese“) ist jedoch empirisch nicht belegt.“
2017 wurden der Einstiegsdrogen-Hypothese im Allgemeinen noch erhebliche Wissenslücken von Miller und Hurd attestiert:
„Overall, the concept of the gateway hypothesis has inspired a large body of research, but there remain significant gaps of knowledge before we are able to fully accept or refute the hypothesis.“
„Insgesamt hat das Konzept der Gateway-Hypothese einen umfangreichen Bestand an Forschungsmaterial angeregt, aber es gibt noch erhebliche Wissenslücken, bevor wir die Hypothese vollständig akzeptieren oder widerlegen können.“
Anbau



Cannabis wird weltweit angebaut.[141] Es gibt männliche und weibliche Hanfpflanzen (Diözie), auch kann es gelegentlich zur Ausbildung von Hermaphroditen kommen. Als Rauschmittel oder zur Gewinnung von diesem wird (fast) ausschließlich die unbefruchtete weibliche Pflanze verwendet, da deren Blüten die größte Wirkstoffkonzentration von THC aufweisen.[142][143]
Hanfarten und Hanfsorten
Aus den Arten Hanf (Cannabis sativa) und Indischer Hanf (Cannabis indica) wurden durch Kreuzung mehrere Tausend Zuchtssorten erzeugt, z. B. Kush oder White Widow. Ruderal-Hanf (Cannabis ruderalis) spielte für die Rauschmittelgewinnung lange Zeit kaum eine Rolle, inzwischen wird dieser allerdings genutzt, um selbstblühende (auch "automatisch" genannte) Cannabissorten zu entwickeln, die im Gegensatz zu herkömmlichen Cannabissorten unabhängig von der Lichtdauer nach einer bestimmten, meist recht kurzen Zeitspanne von etwa acht Wochen, die Blüte einleiten. Ob C. indica und C. ruderalis eigene Arten oder nur Unterarten von C. sativa sind, ist umstritten. Im Allgemeinen ist das Verhältnis CBD zu THC in indischem Hanf höher. Diesem Umstand wird die stärker beruhigende und körperlichere Wirkung des indischen Hanfs zugeschrieben.[144]
Hauptanbauländer
Afghanistan war 2010 mit einer Ernte von geschätzten 1500 bis 3500 Tonnen der weltweit größte Produzent von Cannabis.[145] Obwohl der Anbau illegal ist, wird er in mindestens 17 von 34 Provinzen betrieben und spielt dort wirtschaftlich eine wichtige Rolle. Der Großteil wird als Haschisch exportiert. Weitere bedeutende Anbauländer sind Jamaika, Kolumbien, Libanon, Marokko, Nigeria, Pakistan, Thailand und die Türkei. In Marokko wurde 1990 auf rund 120.500 Hektar Fläche Hanf angebaut; damals stammten etwa 80 % des in Europa sichergestellten Haschischs von dort.[146] Aufgrund veränderter Anbaumethoden in Marokko erhöhte sich der THC-Gehalt zwischen 2006 und 2016 drastisch.[147][148]
Situation in Österreich und Deutschland
Das in Österreich und Deutschland erhältliche Marihuana wird heute größtenteils illegal im Inland unter Kunstlicht angebaut, seltener aus der Schweiz, Tschechien oder den Niederlanden importiert. Auch der Freiluftanbau ist in Ländern wie Österreich und Deutschland prinzipiell möglich, insbesondere in wärmeren Regionen. Der Anbau kann wegen des charakteristischen Aussehens der Pflanzen relativ leicht entdeckt werden.
Das Anbauen von Marihuana unter Kunstlicht in der eigenen Wohnung, das Indoor-Growing, etwa im Growschrank, hat in Österreich und Deutschland in den letzten Jahren offenbar deutlich zugenommen:
Im vom Gesundheitsministerium veröffentlichten Bericht zur Drogensituation in Österreich der Jahre 2014[149] und 2015 wird jeweils angegeben, dass die Cannabisproduktion steigt und 2015 „der Anbau in Österreich […] zumeist für den Eigengebrauch oder für den Handel im kleineren Umfang [erfolgt].“[150]
Nach Angaben der Drogenbeauftragten der Bundesregierung werden zur Herstellung von Rauschdrogen angebaute Cannabis-Arten (im Gegensatz zu Nutzhanf) in Deutschland überwiegend in Indoor-Anlagen angebaut, wobei im Jahr 2012 665 Cannabis-Anlagen entdeckt wurden, während es im Vorjahr nur 619 waren.[151] Die Hamburger Polizeisprecherin Ulrike Sweden gab 2013 an, der sprunghafte Anstieg der Cannabis-Plantagen sei „vor allem auf den Einsatz von Grow-Schränken zurückzuführen“.[152] Interessant ist in dem Zusammenhang mit solch wenigen Entdeckungen von Cannabis-Anlagen im deutschsprachigen Raum, dass allein in den Geschäften der Kette Flowery Field in Wien jede Woche 25.000 Cannabis-Stecklinge verkauft werden, die etwa 20 anderen Geschäfte in Wien und weitere Geschäfte in Österreich, die ebenfalls Stecklinge verkaufen, nicht mitgerechnet. Der Verkauf von Stecklingen ist, im Gegensatz dazu, diese blühen zu lassen, in Österreich legal.[153][154]
Laut einer im Jahr 2021 vorgenommenen Einschätzung eines universitären Instituts für Rechtsmedizin liegt der Anteil von gestrecktem bzw. verunreinigten Cannabis auf dem Schwarzmarkt in Deutschland bei ca. 10 Prozent (prozentuale Schwankungen ausgenommen).[155]
Indoor-Growing
Unter Indoor-Growing wird der Anbau von Cannabis in Innenräumen mittels künstlicher Beleuchtung verstanden, etwa in dafür eingerichteten Räumen oder beispielsweise in Schränken oder Zelten. Der Anbau, auch für den offenkundigen Selbstbedarf, ist strafbar (Deutschland: § 29 Abs. 1 Nr. 1 Betäubungsmittelgesetz; Österreich: § 27 Abs. 1 Nr. 2 Suchtmittelgesetz; Schweiz: 4. Kap. 1. Abschn. Art. 19 Betäubungsmittelgesetz). Die Gründe für den illegalen Anbau sind einerseits finanzieller Art, da trotz erheblicher Kosten für die langfristig aufgewandte Energiemenge zur Beleuchtung und des hohen Arbeitsaufwands versucht wird, die Schwarzmarktpreise von etwa fünf bis über zehn Euro pro Gramm (Stand 2010) zu vermeiden. Um das Entdeckungsrisiko zu verringern, wird versucht, mittels Entlüftungsanlage und Kohlefilter die Geruchsbelästigung durch die intensiv riechende Pflanze zu reduzieren.
 Indoor-Growing im Growschrank Anzuchtphase
Indoor-Growing im Growschrank Anzuchtphase Indoor-Growing Blütephase
Indoor-Growing Blütephase Größere illegale Indoor-Plantage, die von der Polizei entdeckt wurde
Größere illegale Indoor-Plantage, die von der Polizei entdeckt wurde
Outdoor-Growing
Unter Outdoor-Growing wird der Anbau von Cannabis außerhalb von Gewächshäusern verstanden.
Der Freilandanbau von Cannabis ähnelt der Aufzucht von Nutzhanf oder anderen vom Nitratgehalt des Bodens abhängigen Feldkulturen. Der Energiebedarf für diesen Anbau ist im Vergleich zur Produktion im Gewächshaus oder dem Indoor-Growing sehr gering, die Hanfpflanze kann hier von der Felderwirtschaft und Direktsaat profitieren.[156]
Cannabis gedeiht am besten auf gut durchlässigen Böden, die reich an organischen Stoffen sind. Der pH-Wert des Bodens sollte neutral oder leicht darunter sein.[157]
 Outdoor-Growing in Töpfen, Blütephase
Outdoor-Growing in Töpfen, Blütephase.jpg.webp) Outdoor-Growing im Garten
Outdoor-Growing im Garten
Verbreitung in der Bevölkerung
Konsumstatistik
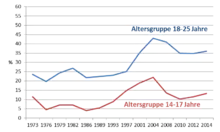
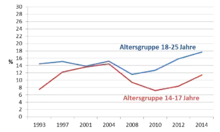
Laut Befragungen aus dem Jahr 2015 haben in Deutschland rund 7 % der 12- bis 17-Jährigen und rund 6 % der Erwachsenen in den zwölf Monaten vor der Befragung Cannabis konsumiert.[159]
2014 schätzte eine Studie der Bundeszentrale für gesundheitliche Aufklärung in Deutschland, dass 17,7 % der jungen Erwachsenen im Alter von 18 bis 25 Jahren in den vergangenen zwölf Monaten mindestens einmal Cannabis konsumiert hatten. Bei den 14- bis 17-Jährigen waren es 11,4 %. Der Anteil derer, die regelmäßig Cannabis konsumieren (mehr als zehnmal in den letzten zwölf Monaten), lag in den Befragungen seit 2001 bei den 18- bis 25-Jährigen durchgehend unter 5 %, in der Altersgruppe der 14- bis 17-Jährigen unter 3 %.[158]
Bei der zwischen Oktober 2005 und Mai 2006 in Nordamerika und Europa durchgeführten Umfrage Health behaviour in school-aged children (HBSC) gaben 18 % der 15-jährigen Schüler an, schon einmal Cannabis konsumiert zu haben, darunter in der Schweiz 28 % (Mädchen) bzw. 36 % (Jungen), in Österreich jeweils 13 %, in Deutschland 14 % bzw. 18 %.[160]
Als die Umfrage zwischen 2013 und 2014 wiederholt wurde, gaben 15 % der befragten 15-Jährigen an, schon einmal Cannabis konsumiert zu haben, darunter in der Schweiz 19 % (Mädchen) bzw. 29 % (Jungen), in Österreich 7 % und 13 %, in Deutschland 15 % und 18 %.[161]
Für die Schweiz erbrachte eine im Jahr 2014 durchgeführte Bevölkerungsbefragung das Ergebnis, dass 31,5 % der Bevölkerung im Alter über 15 Jahren wenigstens einmal im Leben Erfahrungen mit Cannabis gemacht hatte, bei 6,7 % der Befragten auch in den letzten 12 Monaten, bei 3,0 % auch in den letzten 30 Tagen. Ausgehend von diesen Daten, hatten 210.000 Personen in der Schweiz 2014 Cannabis konsumiert.[162]
In einer 2016 veröffentlichten, repräsentativen Studie mit Jugendlichen 9. Klassen aus Deutschland lag die Lebenszeitprävalenz von Cannabis (das heißt, schon jemals im Leben die Substanz probiert) bei 12,9 %. Von den im Durchschnitt 15 Jahre alten Jugendlichen hatten 11,7 % in den letzten 12 Monaten Cannabis konsumiert, der Anteil der regelmäßigen Nutzer (mehr als 12-mal im Jahr) lag bei 3,2 %. Das durchschnittliche Erstkonsumalter lag bei 14,3 Jahren.
Es gab Unterschiede im Konsumverhalten von Jugendlichen mit und ohne Migrationshintergrund: Schon jemals im Leben konsumiert hatten 15,2 % der Jugendlichen mit Migrationshintergrund bzw. 12,6 % der Jugendlichen ohne Migrationshintergrund. Der Anteil der Konsumenten in den letzten 12 Monaten lag bei Jugendlichen mit Migrationshintergrund bei 13,6 %, bei Jugendlichen ohne Migrationshintergrund bei 11,5 %.[163]
Auswirkungen der Legalisierung und Prohibition von Cannabis auf die Konsumentenzahl
Eine Systematische Übersichtsarbeit der Wissenschaftliche Dienste des Deutschen Bundestages vom 21. November 2019 behandelte die Frage, ob eine Legalisierung eine steigende Konsumentenzahl zur Folge haben könnte und insbesondere Jugendliche zum Konsum von Cannabis animiert werden könnten. Es wurde weiterhin der Frage nachgegangen, ob es bereits Daten oder Studien gibt, die einen Zusammenhang zwischen der Legalisierung von Cannabis und/oder anderer Drogen und der Anzahl der (Erst-)Konsumenten herstellen. Untersucht wurden die Länder Belgien, Niederlande, Kanada, Portugal, Uruguay und USA, in denen die Cannabisprohibition teilweise oder ganz aufgehoben wurde.[164]
Die Studie der Wissenschaftliche Dienste des Deutschen Bundestages zitiert unter anderem Beobachtungen einer weiteren Übersichtsstudie von Eastwood et al. (2016), welche die Entkriminalisierungsbewegungen in Holland, den USA und Portugal u. a. seit 1976 bis 2016 untersuchte, und kam zu folgendem Fazit:
„dass die Verfolgung einer strikten Drogenpolitik wenig bis keinen Einfluss auf das Konsumverhalten hat”. Vielmehr “wiesen einige der Länder mit den strengsten gesetzlichen Regelungen einige der höchsten Prävalenzraten im Hinblick auf den Drogenkonsum auf, während Länder, die eine Liberalisierungspolitik verfolgen, einige der niedrigsten Prävalenzraten aufwiesen.“
Eine kurze Zusammenfassung einiger ausgewählter Ergebnisse von Eastwood (2016) für einige Länder (Portugal, Belgien, Niederlande, USA) findet sich in deutscher Sprache in der Stellungnahme des von der EU und dem deutschen Bundesministerium für Gesundheit geförderten Fachverbands Drogen- und Suchthilfe e.V. (2019): Entkriminalisierung von Cannabiskonsument*innen und Ausgestaltung der Regulierung.[166][167]
Cannabis in der Populärkultur
In der europäischen und amerikanischen Jugendkultur ist Cannabis seit den späten 1960er Jahren verbreitet.[168][169] Cannabis wurde seit den 1990er-Jahren in diversen Jugendkulturen thematisiert, vor allem im Hip-Hop und Reggae. Im Film hat sich das Genre des Stoner-Movie entwickelt. Daneben existieren themenspezifische Zeitschriften wie etwa Grow! und Highway im deutschsprachigen Raum oder High Times in den USA. Verschiedene Museen wie das Hash Marihuana & Hemp Museum, das Hash Marihuana & Hemp Museum (Barcelona) und Hanfmuseum sind unter anderem der Darstellung von Cannabis als Rauschmittel gewidmet. Beispiele für musikalische Werke zum Thema sind das Album Legalize It oder das Lied Gebt das Hanf frei!. Weiterhin werden themenspezifische Festivals wie das Portland Hempstalk Festival veranstaltet und es existieren Computerspiele wie beispielsweise HighGrow.
Umfragen zu einer möglichen Legalisierung in Deutschland
In einer Umfrage des Meinungsforschungsinstituts Forsa von Ende 2017 lehnten 63 % der Befragten eine Legalisierung von Cannabis in Deutschland ab. 34 % befürworten dagegen eine solche Legalisierung. Besonders hoch fiel die Ablehnung bei Frauen (70 %), Bürgern über 60 Jahren (72 %) sowie Anhängern von Union und SPD (jeweils 72 %) aus. Überdurchschnittlich für eine Legalisierung sprachen sich Menschen unter 30 Jahren (43 %), Anhänger der Linkspartei (55 %), der Grünen (46 %) und der AfD (41 %) aus.[170]
Cannabis in der Schweiz
Cannabis ist mit über 200.000 Konsumenten die am weitesten verbreitete illegale Substanz in der Schweiz. Bereits drei eidgenössische Volksinitiativen (1997, 1998 und 2008), die mitunter den Umgang mit Cannabis neu zu regeln versuchten, wurden von den Wählern abgelehnt. Bisher lehnten Bundesrat, Parlament und Volk sowohl eine verstärkte Repression als auch einen Schritt in Richtung Legalisierung ab.[171]
Im Jahr 2021 führte das Meinungsforschungsinstitut Sotomo eine repräsentative Bevölkerungsbefragung unter 3166 Schweizer Wahlberechtigten im Auftrag des Schweizer Bundesamts für Gesundheit durch. Die Befragung ergab gemäß dem eingesetzten Analysemodell eine mehrheitliche Befürwortung der Cannabislegalisierung in der Schweiz. Die Befragten gaben als wichtigste Maßnahmen im Falle einer zukünftigen Legalisierung eine umfangreiche gesetzliche Regulierung – wie zum Beispiel eine Beschränkung des THC-Gehalts, eine Besteuerung, eine Nulltoleranz am Steuer oder eine Regelung der Verkaufs- und Produktionsstandorten – an.[171]
Autofahren unter Cannabiseinwirkung
Es besteht eine widersprüchliche Studienlage zum Thema Cannabis und Fahrtüchtigkeit oder Fahreignung. In den meisten Studien besteht Einigkeit darüber, dass die Fahrtüchtigkeit im akuten Cannabisrausch bis zu einer Stunde nach dem Konsum beeinträchtigt ist.[172] Zwei bis drei Stunden nach Konsum besteht dagegen bei Einmalkonsumenten ein verringertes Unfallrisiko, da die Konsumenten vorsichtiger und langsamer fahren.[173] Experten wie Franjo Grotenhermen kritisieren jedoch die Aussagekraft von experimentellen Studien in diesem Bereich, da diese lediglich abschätzen können, ob Cannabis ein Potenzial zur Beeinträchtigung von Fahrtüchtigkeit und Fahreignung besitzt – nicht jedoch, ob und in welchem Umfang sich dieses Potenzial auch im Straßenverkehr manifestiert. Die Frage, ob Cannabis das Unfallrisiko erhöht, wird am besten durch epidemiologische Untersuchungen beantwortet.[174] Die größte epidemiologische Studie zu diesem Thema mit über 9000 Teilnehmern wurde 2015 von der US-amerikanischen Behörde für Verkehrssicherheit National Highway Traffic Safety Administration (NHTSA) publiziert.[175] Demnach besteht nach Korrektur von Alter, Geschlecht, Herkunft und Alkoholkonsum kein erhöhtes Risiko für einen Verkehrsunfall nach Cannabiskonsum im Vergleich zur Kontrollgruppe ohne Cannabiskonsum.[176][177]
Deutschland
In Deutschland sorgten Urteile des Bundesverfassungsgerichts (Juni 2002, Dezember 2004) für eine gewisse Liberalisierung der bis dahin relativ strengen Praxis der Behörden. So entschied das Bundesverfassungsgericht[178] im Dezember 2004, dass bis zu einem Grenzwert von 1,0 ng/ml aktivem THC im Serum (Blut) nicht zwangsläufig eine Gefahr für den Straßenverkehr ausgeht.
Nach Fahrten unter Drogeneinfluss (über dem Grenzwert 1,0 ng/ml aktivem THC oder über 150 ng/ml von dessen Abbauprodukt THC-COOH, bei direkter Blutentnahme nach dem Konsum – bei zurückliegendem Konsum über 75 ng/ml) wird von der zuständigen Fahrerlaubnisbehörde der Führerschein üblicherweise sofort entzogen und eine Medizinisch-Psychologische Untersuchung (MPU) verlangt. Bei wiederholtem Auffallen, auch unter dem Grenzwert, kann die Behörde einen Drogentest oder ein Ärztliches Gutachten (ÄG) verlangen, da sie dann von gelegentlichem bis regelmäßigem Drogenmissbrauch ausgeht.[179] Für die Dauer einer erforderlichen, nachzuweisenden Abstinenzzeit (meist 12 Monate) wird die Fahrerlaubnis entzogen, falls dies nicht schon vorher geschehen ist. Die Kosten für die MPU hat der Führerscheininhaber zu tragen. Wird Cannabiskonsum ohne aktive Teilnahme am Straßenverkehr aktenkundig, wird dieses in der Regel der Verwaltungsbehörde gemeldet und führt zumindest zu einem Eintrag in die Führerscheindatei. Diese Maßnahme kann auch nach bloßem widerrechtlichen Besitz oder einem positiven Drogentest als Beifahrer getroffen werden. Abhängig vom Ergebnis des ärztlichen Gutachtens, darf der Betroffene die Fahrerlaubnis behalten oder es folgt die Anordnung einer MPU zur Klärung von Eignungszweifeln.
Österreich und Schweiz
In Österreich und in der Schweiz ist es verboten, unter Einfluss von Cannabis ein Fahrzeug zu führen. Als beeinträchtigt gelten Personen, bei denen THC im Blut festgestellt wird.
Rechtslage

.jpg.webp)
Entsprechend den Bestimmungen des Einheitsabkommens über die Betäubungsmittel 1961, das von fast allen Staaten der Welt ratifiziert wurde, sind die Erzeugung, der Besitz und der Handel von Cannabis in vielen Ländern verboten, in einigen Ländern ist auch der Konsum illegal. In Deutschland ist der bloße Konsum von Cannabis oder anderen Betäubungsmitteln de jure nicht strafbar, dagegen sind der Anbau, die Herstellung, das Verschaffen, der Erwerb, der Besitz, die Ein-, Aus- und Durchfuhr, das Veräußern, das Abgeben, das Verschreiben, das Verabreichen und das Überlassen zum unmittelbaren Verbrauch gemäß Betäubungsmittelgesetz strafbar oder genehmigungspflichtig.[180]
Ausnahmen
Eine Ausnahme sind die Niederlande mit ihren Coffeeshops, wo Erwerb und Besitz geringer Mengen Cannabis (bis zu 5 Gramm bzw. 30 Gramm) geduldet und somit de facto straffrei sind, obwohl Cannabis in den Niederlanden de jure auch weiterhin illegal und verboten ist.[181]
- In Spanien existieren mehrere Hundert Cannabis Social Clubs, wo Spanier und Ausländer legal Cannabis erwerben und rauchen dürfen.[182][183]
- Die Ampelkoalition, die sich nach der Bundestagswahl 2021 in Deutschland gebildet hat, hat in ihrem am 24. November 2021 veröffentlichten Koalitionsvertrag festgelegt, dass die kontrollierte Abgabe von Cannabis an Erwachsene zu Genusszwecken in lizenzierten Geschäften legalisiert wird.[184]
- Kanada hat am 17. Oktober 2018 ebenfalls landesweit Cannabis für Erwachsene legalisiert.[186] Siehe: Rechtliche Stellung des Cannabisgebrauchs in Kanada
- 18 der 50 Bundesstaaten der USA sowie der Bundesdistrikt Washington, D. C. haben Cannabis zum Freizeitgebrauch legalisiert.[187] Siehe auch: Rechtliche Stellung des Cannabisgebrauchs in den USA
- In Südafrika wurde 2018 der Anbau von Marihuana zum Eigenverbrauch und der Konsum außerhalb der Öffentlichkeit durch das Verfassungsgericht für legal erklärt.[189]
- Das Parlament Maltas hat als erstes EU-Land am 14. Dezember 2021 die teilweise Legalisierung von Cannabis beschlossen. Das Gesetz trat am 18. Dezember 2021 mit der Unterschrift des maltesischen Präsidenten George Vella in Kraft.[190] Dadurch wird für Erwachsene unter anderem das Mitführen von bis zu sieben Gramm Cannabis und der begrenzte Anbau legalisiert. Die Abgabe von Cannabis soll über Vereine (Cannabis Associations) zum gemeinsamen Cannabisanbau erfolgen. Der Konsum in der Öffentlichkeit bleibt verboten.[191]
- In vielen anderen Ländern ist außerdem der Besitz einer geringen Menge Cannabis für den Eigengebrauch teilweise entkriminalisiert,[85] wobei von Land zu Land verschiedene Mengen als gering gelten.
Auswirkungen der Illegalität
Die überwiegende Mehrheit der Cannabiskonsumenten in Europa werden durch unregulierte und illegale Märkte versorgt. Die Qualität der Produkte in Hinsicht auf Beimengungen oder Belastung mit Pflanzenschutzmitteln ist unter diesen Umständen nicht gesichert.[192][193] Beispielsweise fanden sich bisweilen in illegalen Cannabisprodukten gesundheitsschädliche Mengen von Blei.[193][194][195] Ein weiteres Risiko der Illegalität „besteht gerade für alle gewohnheitsmäßigen Konsumenten in der rigiden Strafverfolgung in Deutschland. Mehr als 100.000 jährlich gegen Konsumenten eingeleitete Verfahren führen zu einer hohen Zahl an Geld- und Haftstrafen, insbesondere auch zu Problemen in Schule, Ausbildung und Beruf sowie häufig zum Verlust des Führerschein“, so die Deutsche Hauptstelle für Suchtfragen.[53] Weiterhin konstatiert der Fachverband Drogen- und Suchthilfe 2019, dass die Repressionskosten bei Polizei- und Justizbehörden wesentlich höher sind als die Kosten für Hilfsangebote für Cannabiskonsumenten mit Gesundheitsproblemen.[166]
Literatur
Allgemeine Darstellungen
- Ivan D. Montoya, Susan R. B. Weiss: Cannabis Use Disorders. Springer, 2018, ISBN 978-3-319-90365-1.
- Roger G. Pertwee: Handbook of Cannabis. Oxford University Press, 2014, ISBN 978-0-19-966268-5.
- Bernhard van Treeck: Das große Cannabis-Lexikon. Schwarzkopf & Schwarzkopf, Berlin 2000, ISBN 3-89602-268-7.
Übersichtsarbeiten
- Eva Hoch, Miriam Schneider, Chris Maria Friemel (Hrsg.): Cannabis: Potenzial und Risiko – Eine wissenschaftliche Bestandsaufnahme. Springer, Heidelberg 2019, ISBN 978-3-662-57291-7, doi:10.1007/978-3-662-57291-7 (478 S., bundesgesundheitsministerium.de [PDF; 13,0 MB])., Kurzbericht, 8 S., PDF (PDF; 156 kB)
- World Health Organization, Expert Committee on Drug Dependence (Hrsg.): Critical Review of Cannabis and cannabis resin (PDF; 3,7 MB) Delta-9-tetrahydrocannabinol (PDF; 2,6 MB) Extracts and tinctures of cannabis (PDF; 2,0 MB) Isomers of THC (PDF; 3,2 MB). Department of Essential Medicines and Health Products, 2018. (engl. Abstract: WHO endorses decisions of Expert Committee on cannabis and other substances).
- National Academies of Sciences, Engineering, and Medicine: Health Effects of Cannabis and Cannabinoids: The Current State of Evidence and Recommendations for Research. 2017, Washington, DC: The National Academies Press. doi:10.17226/24625. ISBN 978-0-309-45304-2
Weblinks
- Schule und Cannabis – Regeln, Maßnahmen, Frühintervention. Handreichung für Lehrerinnen und Lehrer der Klassen 7 bis 13. Bundeszentrale für gesundheitliche Aufklärung (BZgA), abgerufen am 20. Oktober 2014 (Unterrichtsmaterialien).
- Der Cannabiskonsum Jugendlicher und junger Erwachsener in Deutschland 2012. Ergebnisse einer aktuellen Repräsentativbefragung und Trends. Bundeszentrale für gesundheitliche Aufklärung (BZgA), 2012, abgerufen am 20. Oktober 2014.
- Lisa Schnell: 360° Legalisierung von Cannabis – Weshalb die Droge legalisiert wird. Und was das bedeutet. In: sueddeutsche.de. Abgerufen am 29. März 2016.
Einzelnachweise
- United Nations Office of Drug and Crime (UNODC): World Drug Report 2017: Executive Summary Conclusions And Policy Implications. (PDF) United Nations Office of Drug and Crime (UNODC), abgerufen am 7. März 2018 (englisch).
- United Nations: World Drug Report 2021 - Booklet 1 - Executive summary / Policy implications. United Nations, Juni 2021, abgerufen am 14. Oktober 2021 (englisch).
- Hong-En Jiang, Xiao Li, You-Xing Zhao, David K. Ferguson, Francis Hueber, Subir Bera, Yu-Fei Wang, Liang-Cheng Zhao, Chang-Jiang Liu, Cheng-Sen Li: A new insight into Cannabis sativa (Cannabaceae) utilization from 2500-year-old Yanghai Tombs, Xinjiang, China. In: Journal of Ethnopharmacology, 108. Jg., Ausgabe 3, 6. Dezember 2006, S. 414–422, doi:10.1016/j.jep.2006.05.034.
- Ethan B. Russo, Hong-En Jiang, Xiao Li, Alan Sutton, Andrea Carboni, Francesca del Bianco, Giuseppe Mandolino, David J. Potter, You-Xing Zhao, Subir Bera, Yong-Bing Zhang, En-Guo Lü, David K. Ferguson, Francis Hueber, Liang-Cheng Zhao, Chang-Jiang Liu, Yu-Fei Wang, Cheng-Sen Li: Phytochemical and genetic analyses of ancient cannabis from Central Asia. In: Journal of Experimental Botany. 59, Nr. 15, 1. November 2008, S. 4171–4182. doi:10.1093/jxb/ern260.
- Ethan Russo: Cannabinoids as Therapeutics. Hrsg.: Raphael Mechoulam. Birkhäuser, Basel 2005, ISBN 978-3-7643-7055-8, Kapitel: Cannabis in India: ancient lore and modern medicine, S. 1–22, doi:10.1007/3-7643-7358-X_1.
- Herodot; Historien, 4, 75
- John Zimmer/Werner Meyer/M. Letizia Boscardin, Krak des Chevaliers in Syrien, Archäologie und Bauforschung, 2003-2007, Braubach 2011, S. 88, 336, Kat.-Nr. H4.82-H4.84; Taf. 6
- Jack Herer, Mathias Bröckers: Die Wiederentdeckung der Nutzpflanze Hanf, Cannabis Marihuana. 11. Auflage, Nachtschatten, 2008, ISBN 3-03788-181-X (dt. Übersetzung)
- Manfred Fankhauser: Haschisch als Medikament: zur Bedeutung von Cannabis sativa in der westlichen Medizin. 1996.
- Cannabis als Medizin. In: cannabislegal.de. Abgerufen am 2. April 2016.
- Jack Herer: Die Wiederentdeckung der Nutzpflanze Hanf. Hrsg. von Mathias Bröckers (17. Auflage), Zweitausendeins, Frankfurt am Main 1994, S. 146 ff.
- League of Nations 1925; Records of the Second Opium conference. Volume I, Plenary Meetings, S. 132–135
- Hanf Museum: Die Hanf Verschwörung Entschwört, Sonderausstellung zur Langen Nacht der Museen am 31. Januar 2009
- New Billion-Dollar Crop. In: Popular Mechanics. Band 69, Nr. 2. Hearst Magazines, 1. Februar 1938, S. 238 (eingeschränkte Vorschau in der Google-Buchsuche).
- Cannabis als Medizin: Was kommt auf die Apotheken zu? In: pharmazeutische-zeitung.de. Avoxa Mediengruppe Deutscher Apotheker GmbH, abgerufen am 14. November 2017.
- World Health Organization, Expert Committee on Drug Dependence (Hrsg.): Critical Review of Extracts and tinctures of cannabis. Department of Essential Medicines and Health Products, 2018 (PDF)
- Luigi L. Romano, Arno Hazekamp: Cannabis Oil: chemical evaluation of an upcoming cannabis-based medicine. In: Cannabinoids 2013;1(1):1-11.
- D. Gloss: An Overview of Products and Bias in Research. In: Neurotherapeutics: the journal of the American Society for Experimental NeuroTherapeutics. Band 12, Nummer 4, Oktober 2015, S. 731–734, doi:10.1007/s13311-015-0370-x, PMID 26202343, PMC 4604179 (freier Volltext) (Review).
- Laura J. Rovetto, Niccolo V. Aieta: Supercritical carbon dioxide extraction of cannabinoids from Cannabis sativa L.. In: The Journal of Supercritical Fluids. 129, 2017, S. 16, doi:10.1016/j.supflu.2017.03.014.
- C. P. Grof: Cannabis, from plant to pill. In: British journal of clinical pharmacology. Band 84, Nummer 11, November 2018, S. 2463–2467, doi:10.1111/bcp.13618, PMID 29701252, PMC 6177712 (freier Volltext) (Review).
- Houghton Mifflin Harcourt Publishing Company: The American Heritage Dictionary entry: kif. In: www.ahdictionary.com.
- Patentanmeldung US2017197217A1: Dual Purpose Female Cannabis Seedless Flower Bud Trimmers, Kief Separators and Methods. Angemeldet am 25. März 2017, veröffentlicht am 13. Juli 2017, Erfinder: Thomas Bruggemann.
- Rosanna Smart, Jonathan P. Caulkins, Beau Kilmer, Steven Davenport, Greg Midgette: Variation in cannabis potency and prices in a newly legal market: evidence from 30 million cannabis sales in Washington state. In: Addiction. 112, 2017, S. 2167, doi:10.1111/add.13886.
- M. A. ElSohly, Z. Mehmedic, S. Foster, C. Gon, S. Chandra, J. C. Church: Changes in Cannabis Potency Over the Last 2 Decades (1995–2014): Analysis of Current Data in the United States. In: Biological psychiatry. Band 79, Nummer 7, April 2016, S. 613–619, doi:10.1016/j.biopsych.2016.01.004, PMID 26903403, PMC 4987131 (freier Volltext).
- hellozurich.ch: Crisis on Zurich’s weed market, vom 7. Februar 2021, geladen am 13. Oktober 2021
- drugcom.de: „Fake Hanf“ mit synthetischen Cannabinoiden besprüht, vom 9. September 2020, geladen am 13. Oktober 2021
- lagunatreatment.com: How Dangerous Is Marijuana When Laced with Another Drug?, vom 27. Mai 2021, geladen am 13. Oktober 2021
- ZDF: Was für und gegen die Legalisierung spricht, vom 13. Oktober 2021, geladen am 14. Oktober 2021
- Kölner Stadt-Anzeiger: Wird Cannabis tatsächlich immer häufiger Heroin beigemischt?, vom 13. Oktober 2021, geladen am 14. Oktober 2021
- Stadtverwaltung Zürich: Vorsicht: gefährliche synthetische Cannabinoide im Umlauf, Warnmeldung, geladen am 14. Oktober 2021
- Rudolf Hänsel, Ernst Steinegger (Hrsg.): Pharmakognosie – Phytopharmazie. 9., überarb. und akt. Auflage. Springer, Heidelberg 2010, ISBN 978-3-642-00962-4.
- Friedrich Kluge: Etymologisches Wörterbuch der deutschen Sprache. Hrsg.: Elmar Seebold. 24., durchges. und erw. Auflage. de Gruyter, Berlin, New York 2002, ISBN 3-11-017472-3, S. 487.
- T. R. Spindle, M. O. Bonn-Miller, R. Vandrey: Changing landscape of cannabis: novel products, formulations, and methods of administration. In: Current opinion in psychology. Band 30, 12 2019, S. 98–102, doi:10.1016/j.copsyc.2019.04.002, PMID 31071592, PMC 7041884 (freier Volltext) (Review).
- Gerhard Gründer: Handbuch der Psychopharmakotherapie. Hrsg.: Otto Benkert. 2., vollst. überarb. und akt. Auflage. Springer, Berlin, Heidelberg 2012, ISBN 978-3-642-19844-1, S. 219–222.
- F.H. Meyers, E. Jawetz, A. Goldfien: Lehrbuch der Pharmakologie. Für Studenten der Medizin aller Studienabschnitte und für Ärzte. Springer-Verlag, 2013, ISBN 3-642-66183-1, S. 46–49.
- S. Rom, Y. Persidsky: Cannabinoid receptor 2: potential role in immunomodulation and neuroinflammation. In: Journal of neuroimmune pharmacology: the official journal of the Society on NeuroImmune Pharmacology. Band 8, Nummer 3, Juni 2013, S. 608–620, doi:10.1007/s11481-013-9445-9, PMID 23471521, PMC 3663904 (freier Volltext) (Review).
- PDSP Database – UNC. NIMH Psychoactive Drug Screening Program. Abgerufen am 11. Juni 2013.
- Yehiel Gaoni, Raphael Mechoulam: Isolation, structure and partial synthesis of an active constituent of hashish. In: Journal of the American Chemical Society. Band 86, Nr. 8, 1964, S. 1646–1647, doi:10.1021/ja01062a046.
- C. A. Paronis, S. P. Nikas, V. G. Shukla, A. Makriyannis: Δ(9)-Tetrahydrocannabinol acts as a partial agonist/antagonist in mice. In: Behavioural pharmacology. Band 23, Nummer 8, Dezember 2012, S. 802–805, ISSN 1473-5849. doi:10.1097/FBP.0b013e32835a7c4d. PMID 23075707. PMC 3697741 (freier Volltext).
- Pertwee RG: The pharmacology of cannabinoid receptors and their ligands: An overview. In: International Journal of Obesity. 30, 2006, S. S13–S18. doi:10.1038/sj.ijo.0803272. PMID 16570099.
- Abir T. El-Alfy, Kelly Ivey, Keisha Robinson, Safwat Ahmed, Mohamed Radwan, Desmond Slade, Ikhlas Khan, Mahmoud Elsohly: Antidepressant-like effect of Δ9-tetrahydrocannabinol and other cannabinoids isolated from Cannabis sativa L. In: Pharmacology, Biochemistry and Behavior. 95, Nr. 4, 2010, S. 434–42. doi:10.1016/j.pbb.2010.03.004. PMID 20332000. PMC 2866040 (freier Volltext).
- E. P. de Meijer, M. Bagatta, A. Carboni, P. Crucitti, V. M. Moliterni, P. Ranalli, G. Mandolino: The inheritance of chemical phenotype in Cannabis sativa L. In: Genetics. Band 163, Nummer 1, Januar 2003, S. 335–346, PMID 12586720, PMC 1462421 (freier Volltext).
- David Castle, Robin M. Murray, Deepak C. D'Souza: Marijuana and Madness. Cambridge University Press, 2011, ISBN 978-1-139-50267-2, S. 40 (eingeschränkte Vorschau in der Google-Buchsuche).
- Harlequin Medical Cannabis Strain Guide. (Nicht mehr online verfügbar.) In: harborsidehealthcenter.com. Archiviert vom Original am 30. März 2016; abgerufen am 2. April 2016.
- McCallum ND, Yagen B, Levy S, Mechoulam R: Cannabinol: a rapidly formed metabolite of delta-1- and delta-6-tetrahydrocannabinol In: Experientia . Band 31, Nummer 5, Mai 1975, S. 520–521, PMID 1140243.
- P. Pacher, S. Bátkai, G. Kunos: The endocannabinoid system as an emerging target of pharmacotherapy. In: Pharmacological reviews. Band 58, Nummer 3, September 2006, S. 389–462, doi:10.1124/pr.58.3.2, PMID 16968947, PMC 2241751 (freier Volltext) (Review).
- Fidelia Cascini, Carola Aiello, Gianluca Di Tanna: Increasing delta-9-tetrahydrocannabinol (Δ-9-THC) content in herbal cannabis over time: systematic review and meta-analysis. In: Current Drug Abuse Reviews. Band 5, Nr. 1, 1. März 2012, S. 32–40, doi:10.2174/1874473711205010032, PMID 22150622.
- Zerrin Atakan: Cannabis, a complex plant: different compounds and different effects on individuals. In: Therapeutic Advances in Psychopharmacology. Band 2, Nr. 6, 1. Dezember 2012, S. 241–254, doi:10.1177/2045125312457586, PMC 3736954 (freier Volltext).
- emcdda.europa.eu An overview of cannabis potency in Europe. EMCDDA, Lissabon, Januar 2004, S. 38–48, Abbildungen 10, 11, 12, 14.
- Further consideration of the classification of cannabis under the Misuse of Drugs Act 1971 (PDF) badscience.net. S. 14. Abgerufen am 28. Juli 2012.
- Drogenangebot und Markt. (PDF) In: Europäischer Drogenbericht 2017. Europäische Beobachtungsstelle für Drogen und Drogensucht, S. 23, abgerufen am 19. Januar 2018: „Der Analyse der indexierten Trends in denjenigen Ländern, die regelmäßig einschlägige Daten übermitteln, ist zu entnehmen, dass der Wirkstoffgehalt (d. h. der Gehalt an Tetrahydrocannabinol, THC) von Cannabiskraut und Cannabisharz zwischen 2006 und 2014 stark gestiegen ist und sich 2015 stabilisiert hat.“
- Drogenangebot und Markt. (PDF) In: Europäischer Drogenbericht 2017. Europäische Beobachtungsstelle für Drogen und Drogensucht, S. 21, abgerufen am 19. Januar 2018.
- Illegale Drogen: Cannabis. Deutsche Hauptstelle für Suchtfragen e. V., abgerufen am 1. März 2013.
- Drogenlexikon: Cannabis. Bundeszentrale für gesundheitliche Aufklärung, abgerufen am 1. März 2013.
- Cannabis / THC. (Nicht mehr online verfügbar.) Drug-Infopool.de, ehemals im Original; abgerufen am 1. März 2013. (Seite nicht mehr abrufbar, Suche in Webarchiven)
- Eintrag zu Tetrahydrocannabinole. In: Römpp Online. Georg Thieme Verlag, abgerufen am 21. August 2011.
- WHO Expert Committee on Drug Dependence: Critical Review - Cannabis and cannabis resin. (PDF) World Health Organization, 2018, abgerufen am 2. April 2019 (englisch).
- Samuel D. Banister, Jonathon C. Arnold, Mark Connor, Michelle Glass, Iain S. McGregor: Dark Classics in Chemical Neuroscience: Δ9-Tetrahydrocannabinol. In: ACS Chemical Neuroscience. 2019, doi:10.1021/acschemneuro.8b00651.
- Zuzana Justinová, Sergi Ferré, Godfrey H. Redhi, Paola Mascia, Jessica Stroik, Davide Quarta, Sevil Yasar, Christa E. Müller, Rafael Franco, Steven R. Goldberg: Reinforcing and neurochemical effects of cannabinoid CB1 receptor agonists, but not cocaine, are altered by an adenosine A2A receptor antagonist. In: Addiction biology. Band 16, Nr. 3, 1. Juli 2011, S. 405–415, doi:10.1111/j.1369-1600.2010.00258.x, PMC 3115444 (freier Volltext).
- Gary L. Wenk: Does Coffee Enhance Marijuana? In: psychologytoday.com. Psychology Today, 9. Mai 2014, abgerufen am 2. April 2016 (englisch).
- A. M. Wycoff, J. Metrik, T. J. Trull: Affect and cannabis use in daily life: a review and recommendations for future research. In: Drug and alcohol dependence. Band 191, 10 2018, S. 223–233, doi:10.1016/j.drugalcdep.2018.07.001, PMID 30149283, PMC 6201696 (freier Volltext) (Review).
- Wolfgang Ferner, Peter Xanke: Alkohol und Drogen im Straßenverkehr – Messverfahren, Bußgeldverfahren, Strafverfahren. Deubner Verlag, 2006, ISBN 3-88606-633-9, S. 64 (eingeschränkte Vorschau in der Google-Buchsuche).
- Cannabis – drugscouts.de. In: drugscouts.de. Abgerufen am 9. Juni 2015.
- Clara Touriño, Andreas Zimmer, Olga Valverde, Dawn N. Albertson: THC Prevents MDMA Neurotoxicity in Mice. In: PLoS ONE. 5, 2010, S. e9143, doi:10.1371/journal.pone.0009143.
- K. C. Morley, K. M. Li, G. E. Hunt, P. E. Mallet, I. S. McGregor: Cannabinoids prevent the acute hyperthermia and partially protect against the 5-HT depleting effects of MDMA („Ecstasy“) in rats. In: Neuropharmacology. Band 46, Nummer 7, Juni 2004, S. 954–965, doi:10.1016/j.neuropharm.2004.01.002. PMID 15081792.
- G. J. Dumont, C. Kramers, F. C. Sweep, D. J. Touw, J. G. van Hasselt, M. de Kam, J. M. van Gerven, J. K. Buitelaar, R. J. Verkes: Cannabis coadministration potentiates the effects of "ecstasy" on heart rate and temperature in humans. In: Clinical pharmacology and therapeutics. Band 86, Nummer 2, August 2009, S. 160–166, doi:10.1038/clpt.2009.62. PMID 19440186, PDF, S. 121–138. (PDF; 2,6 MB) abgerufen am 23. Oktober 2015.
- Diana L. Cichewicz: Synergistic interactions between cannabinoid and opioid analgesics. In: Life Sciences. Band 74, Nr. 11, 30. Januar 2004, S. 1317–1324, doi:10.1016/j.lfs.2003.09.038, PMID 14706563.
- David J Nutt, Leslie A King, Lawrence D Phillips: Drug harms in the UK: a multicriteria decision analysis. In: The Lancet. 376, 2010, S. 1558–1565, doi:10.1016/S0140-6736(10)61462-6.
- Mark J. Pletcher, Eric Vittinghoff, Ravi Kalhan, Joshua Richman, Monika Safford, Stephen Sidney, Feng Lin, Stefan Kertesz: Association Between Marijuana Exposure and Pulmonary Function Over 20 Years. In: Journal of the American Medical Association. Band 307, Nr. 2, 11. Januar 2012, S. 173–181, doi:10.1001/jama.2011.1961 (englisch, online).
- M. Underner, T. Urban, J. Perriot, I. de Chazeron, J. C. Meurice: Cannabis smoking and lung cancer. In: Revue des maladies respiratoires. Band 31, Nummer 6, Juni 2014, S. 488–498, doi:10.1016/j.rmr.2013.12.002. PMID 25012035 (Review).
- National Institute on Drug Abuse: What are marijuana’s effects on lung health? Abgerufen am 2. April 2019 (englisch).
- M. Joshi, A. Joshi, T. Bartter: Marijuana and lung diseases. In: Current opinion in pulmonary medicine. Band 20, Nummer 2, März 2014, S. 173–179, doi:10.1097/MCP.0000000000000026. PMID 24384575.
- Russell C. Callaghan, Peter Allebeck, Anna Sidorchuk: Marijuana use and risk of lung cancer: a 40-year cohort study. In: Cancer Causes & Control. Band 24, Nr. 10, Oktober 2013, ISSN 0957-5243, S. 1811–1820, doi:10.1007/s10552-013-0259-0 (springer.com [abgerufen am 10. September 2019]).
- WHO Expert Committee on Drug Dependence: Critical Review - Cannabis and cannabis resin. (PDF) World Health Organization, 2018, abgerufen am 2. April 2019 (englisch).
- A. Hazekamp, R. Ruhaak, L. Zuurman, J. van Gerven, R. Verpoorte: Evaluation of a vaporizing device (Volcano) for the pulmonary administration of tetrahydrocannabinol. In: Journal of Pharmaceutical Sciences. Band 95, Nr. 6, Juni 2006, ISSN 0022-3549, S. 1308–1317, doi:10.1002/jps.20574, PMID 16637053 (englisch).
- National Cancer Institute at the National Institutes of Health: Cannabis and Cannabinoids (PDQ®) (englisch)
- Institute of Medicine, Marijuana and Health, Washington, D.C.: Marijuana v.s. Tobacco smoke compositions. In: erowid.org. National Academy Press, 1988, abgerufen am 7. März 2016.
- Robert Melamede: Cannabis and Tobacco Smoke Are Not Equally Carcinogenic. In: Harm Reduction Journal. Band 2, 2005, Nr. 21, PMC 1277837 (freier Volltext) (englisch).
- M. Joshi, A. Joshi, T. Bartter: Marijuana and lung diseases. In: Current opinion in pulmonary medicine. Band 20, Nr. 2, März 2014, S. 173–179, doi:10.1097/MCP.0000000000000026, PMID 24384575 (englisch, Übersichtsartikel).
- J. R. Biehl, E. L. Burnham: Cannabis Smoking in 2015: A Concern for Lung Health? In: Chest. Band 148, Nummer 3, September 2015, S. 596–606, doi:10.1378/chest.15-0447, PMID 25996274, PMC 4556119 (freier Volltext) (Review).
- B. Misiak, F. Stramecki, Gawęda, K. Prochwicz, M. M. Sąsiadek, A. A. Moustafa, D. Fryd: Interactions Between Variation in Candidate Genes and Environmental Factors in the Etiology of Schizophrenia and Bipolar Disorder: a Systematic Review. In: Molecular neurobiology. Band 55, Nummer 6, Juni 2018, S. 5075–5100, doi:10.1007/s12035-017-0708-y, PMID 28822116, PMC 5948257 (freier Volltext) (Review).
- T. H. Moore, S. Zammit, A. Lingford-Hughes, T. R. Barnes, P. B. Jones, M. Burke, G. Lewis: Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review. In: Lancet. Band 370, Nummer 9584, Juli 2007, S. 319–328, doi:10.1016/S0140-6736(07)61162-3, PMID 17662880 (Review).
- J. A. McLaren, E. Silins, D. Hutchinson, R. P. Mattick, W. Hall: Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies. In: The International journal on drug policy. Band 21, Nummer 1, Januar 2010, S. 10–19, doi:10.1016/j.drugpo.2009.09.001, PMID 19783132 (Review).
- S. Minozzi, M. Davoli, A. M. Bargagli, L. Amato, S. Vecchi, C. A. Perucci: An overview of systematic reviews on cannabis and psychosis: discussing apparently conflicting results. In: Drug and alcohol review. Band 29, Nummer 3, Mai 2010, S. 304–317, doi:10.1111/j.1465-3362.2009.00132.x, PMID 20565524 (Review).
- Daniel Cressey: Drogenpolitik: Das Cannabis-Experiment. Übersetzung aus Nature. In: spektrum.de. Spektrum der Wissenschaft, 2. September 2015, abgerufen am 6. September 2015.
- M. Di Forti, D. Quattrone u. a.: The contribution of cannabis use to variation in the incidence of psychotic disorder across Europe (EU-GEI): a multicentre case-control study. In: The lancet. Psychiatry. [elektronische Veröffentlichung vor dem Druck] März 2019, doi:10.1016/S2215-0366(19)30048-3, PMID 30902669 (freier Volltext).
- R. Kuepper, P. D. Morrison, J. van Os, R. M. Murray, G. Kenis, C. Henquet: Does dopamine mediate the psychosis-inducing effects of cannabis? A review and integration of findings across disciplines. In: Schizophrenia research. Band 121, Nummer 1–3, August 2010, S. 107–117, doi:10.1016/j.schres.2010.05.031, PMID 20580531 (Review).
- Musa Basser Sami, Eugenii A. Rabiner, Sagnik Bhattacharyya: Does cannabis affect dopaminergic signaling in the human brain? A systematic review of evidence to date. In: European Neuropsychopharmacology. 25, 2015, S. 1201, doi:10.1016/j.euroneuro.2015.03.011.
- World Health Organization, Expert Committee on Drug Dependence (Hrsg.): Critical Review of Cannabis and cannabis resin (PDF) (PDF; 3,7 MB) , Department of Essential Medicines and Health Products, Section 3: Toxicology, 1.8 Mental health, S. 7, 2018.
- Euphrosyne Gouzoulis-Mayfrank: Komorbidität Psychose und Sucht - Grundlagen und Praxis: Mit Manualen für die Psychoedukation und Verhaltenstherapie. Springer-Verlag, 2013, ISBN 978-3-662-12172-6, S. 237.
- Laura C. Andreae: Cannabis use and schizophrenia: Chicken or egg?. In: Science Translational Medicine. 10, 2018, S. eaav0342, doi:10.1126/scitranslmed.aav0342.
- Martin Frisher, Ilana Crome, Orsolina Martino, Peter Croft: Assessing the impact of cannabis use on trends in diagnosed schizophrenia in the United Kingdom from 1996 to 2005. In: Schizophrenia Research. 113, 2009, S. 123, doi:10.1016/j.schres.2009.05.031.
- L. Degenhardt, W. Hall, M. Lynskey: Testing hypotheses about the relationship between cannabis use and psychosis. In: Drug and alcohol dependence. Band 71, Nummer 1, Juli 2003, S. 37–48, PMID 12821204.
- M. Rotermann, R. Macdonald: Analysis of trends in the prevalence of cannabis use in Canada, 1985 to 2015. In: Health reports. Band 29, Nummer 2, Februar 2018, S. 10–20, PMID 29465739.
- H. Bugra, C. Rapp, E. Studerus, J. Aston, S. Borgwardt, A. Riecher-Rössler: Kann Cannabis das Risiko für schizophrene Psychosen erhöhen? In: Fortschritte der Neurologie · Psychiatrie. Band 80, Nr. 11, 1. November 2012, S. 635–643, doi:10.1055/s-0032-1325415.
- Heekeren: Führt Cannabiskonsum zu Schizophrenie? In: PRAXIS. Band 100, Nr. 22, 1. November 2011, S. 1361–1367, doi:10.1024/1661-8157/a000714.
- David M. Semple, Andrew M. McIntosh, Stephen M. Lawrie: Cannabis as a risk factor for psychosis: systematic review. In: Journal of Psychopharmacology. Band 19, Nr. 2, 1. März 2005, S. 187–194, doi:10.1177/0269881105049040 (sagepub.com).
- J. Vaucher, B. J. Keating, A. M. Lasserre, W. Gan, D. M. Lyall, J. Ward, D. J. Smith, J. P. Pell, N. Sattar, G. Paré, M. V. Holmes: Cannabis use and risk of schizophrenia: a Mendelian randomization study. In: Molecular psychiatry. [elektronische Veröffentlichung vor dem Druck] Januar 2017, doi:10.1038/mp.2016.252, PMID 28115737, online (abgerufen am 4. Juli 2017).
- J. Zheng, D. Baird, M. C. Borges, J. Bowden, G. Hemani, P. Haycock, D. M. Evans, G. D. Smith: Recent Developments in Mendelian Randomization Studies. In: Current epidemiology reports. Band 4, Nummer 4, 2017, S. 330–345, doi:10.1007/s40471-017-0128-6, PMID 29226067, PMC 5711966 (freier Volltext) (Review).
- National Academies of Sciences, Engineering, and Medicine, Health and Medicine Division, Board on Population Health and Public Health Practice, Committee on the Health Effects of Marijuana: An Evidence Review and Research Agenda: The Health Effects of Cannabis and Cannabinoids. The Current State of Evidence and Recommendations for Research National Academies Press, 2017, ISBN 9780309453042, S. 291–295.
- J. A. Pasman, K. J. Verweij u. a.: GWAS of lifetime cannabis use reveals new risk loci, genetic overlap with psychiatric traits, and a causal influence of schizophrenia. In: Nature Neuroscience. Band 21, Nummer 9, September 2018, S. 1161–1170, doi:10.1038/s41593-018-0206-1, PMID 30150663, PMC 6386176 (freier Volltext).
- E. Hoch, U. Bonnet, R. Thomasius, F. Ganzer, U. Havemann-Reinecke, U. W. Preuss: Risks associated with the non-medicinal use of cannabis. In: Deutsches Ärzteblatt international. Band 112, Nr. 16, April 2015, S. 271–278, doi:10.3238/arztebl.2015.0271, PMID 25939318, PMC 4442549 (freier Volltext) – (Online-Version auf Deutsch: Risiken bei nichtmedizinischem Gebrauch von Cannabis, PDF – Übersichtsartikel).
- I. Pacheco-Colón, J. M. Limia, R. Gonzalez: Nonacute effects of cannabis use on motivation and reward sensitivity in humans: A systematic review. In: Psychology of addictive behaviors: journal of the Society of Psychologists in Addictive Behaviors. Band 32, Nummer 5, 08 2018, S. 497–507, doi:10.1037/adb0000380, PMID 29963875, PMC 6062456 (freier Volltext).
- K. R. Hefner, M. J. Starr, J. J. Curtin: Altered subjective reward valuation among drug-deprived heavy marijuana users: Aversion to uncertainty. In: Journal of abnormal psychology. Band 125, Nummer 1, Januar 2016, S. 138–150, doi:10.1037/abn0000106, PMID 26595464, PMC 4701603 (freier Volltext).
- E. van de Giessen, J. J. Weinstein, C. M. Cassidy, M. Haney, Z. Dong, R. Ghazzaoui, N. Ojeil, L. S. Kegeles, X. Xu, N. P. Vadhan, N. D. Volkow, M. Slifstein, A. Abi-Dargham: Deficits in striatal dopamine release in cannabis dependence. In: Molecular psychiatry. [elektronische Veröffentlichung vor dem Druck] März 2016, doi:10.1038/mp.2016.21, PMID 27001613.
- K. MacDonald, K. Pappas: WHY NOT POT?: A Review of the Brain-based Risks of Cannabis. In: Innovations in clinical neuroscience. Band 13, Nummer 3–4, 2016 Mar-Apr, S. 13–22, PMID 27354924, PMC 4911936 (freier Volltext) (Review).
- M. A. Bloomfield, A. H. Ashok, N. D. Volkow, O. D. Howes: The effects of Δ(9)-tetrahydrocannabinol on the dopamine system. In: Nature. Band 539, Nummer 7629, 11 2016, S. 369–377, doi:10.1038/nature20153, PMID 27853201, PMC 5123717 (freier Volltext) (Review).
- Review in: M. A. Bloomfield, C. J. Morgan, A. Egerton, S. Kapur, H. V. Curran, O. D. Howes: Dopaminergic function in cannabis users and its relationship to cannabis-induced psychotic symptoms. In: Biological psychiatry. Band 75, Nummer 6, März 2014, S. 470–478, doi:10.1016/j.biopsych.2013.05.027, PMID 23820822 (freier Volltext unter DOI-Link).
- J. Jacobus, D. Goldenberg, C. E. Wierenga, N. J. Tolentino, T. T. Liu, S. F. Tapert: Altered cerebral blood flow and neurocognitive correlates in adolescent cannabis users. In: Psychopharmacology. Band 222, Nummer 4, August 2012, S. 675–684, doi:10.1007/s00213-012-2674-4, PMID 22395430, PMC 3510003 (freier Volltext).
- World Health Organization, Expert Committee on Drug Dependence (Hrsg.): Critical Review of Cannabis and cannabis resin (PDF) (PDF; 3,7 MB) , Department of Essential Medicines and Health Products, Section 3: Toxicology, 1.7 Effects on cognitive function, S. 6, 2018.
- M. Rocchetti, A. Crescini, S. Borgwardt, E. Caverzasi, P. Politi, Z. Atakan, P. Fusar-Poli: Is cannabis neurotoxic for the healthy brain? A meta-analytical review of structural brain alterations in non-psychotic users. In: Psychiatry and clinical neurosciences. Band 67, Nummer 7, November 2013, S. 483–492, doi:10.1111/pcn.12085, PMID 24118193 (Review).
- M. Maccarrone, M. Guzmán, K. Mackie, P. Doherty, T. Harkany: Programming of neural cells by (endo)cannabinoids: from physiological rules to emerging therapies. In: Nature reviews. Neuroscience. Band 15, Nummer 12, Dezember 2014, S. 786–801, doi:10.1038/nrn3846, PMID 25409697 (Review).
- P. Campolongo, V. Trezza, M. Palmery, L. Trabace, V. Cuomo: Developmental exposure to cannabinoids causes subtle and enduring neurofunctional alterations. In: International review of neurobiology. Band 85, 2009, S. 117–133, doi:10.1016/S0074-7742(09)85009-5, PMID 19607965 (Review).
- S. Anavi-Goffer, J. Mulder: The polarised life of the endocannabinoid system in CNS development. In: Chembiochem: a European journal of chemical biology. Band 10, Nummer 10, Juli 2009, S. 1591–1598, doi:10.1002/cbic.200800827, PMID 19533710 (Review).
- D. I. Lubman, A. Cheetham, M. Yücel: Cannabis and adolescent brain development. In: Pharmacology & therapeutics. Band 148, April 2015, S. 1–16, doi:10.1016/j.pharmthera.2014.11.009, PMID 25460036 (Review).
- B. Chadwick, M. L. Miller, Y. L. Hurd: Cannabis Use during Adolescent Development: Susceptibility to Psychiatric Illness. In: Frontiers in psychiatry. Band 4, 2013, S. 129, doi:10.3389/fpsyt.2013.00129, PMID 24133461, PMC 3796318 (freier Volltext) (Review).
- D. T. Malone, M. N. Hill, T. Rubino: Adolescent cannabis use and psychosis: epidemiology and neurodevelopmental models. In: British journal of pharmacology. Band 160, Nummer 3, Juni 2010, S. 511–522, doi:10.1111/j.1476-5381.2010.00721.x, PMID 20590561, PMC 2931552 (freier Volltext) (Review).
- N. Realini, T. Rubino, D. Parolaro: Neurobiological alterations at adult age triggered by adolescent exposure to cannabinoids. In: Pharmacological research: the official journal of the Italian Pharmacological Society. Band 60, Nummer 2, August 2009, S. 132–138, doi:10.1016/j.phrs.2009.03.006, PMID 19559364 (Review).
- J Hirvonen, RS Goodwin, C-T Li, GE Terry, SS Zoghbi: Reversible and regionally selective downregulation of brain cannabinoid CB1 receptors in chronic daily cannabis smokers. In: Molecular Psychiatry. Band 17, Nr. 6, Juni 2012, ISSN 1359-4184, S. 642–649, doi:10.1038/mp.2011.82, PMID 21747398, PMC 3223558 (freier Volltext).
- J Hirvonen, RS Goodwin, C-T Li, GE Terry, SS Zoghbi: Reversible and regionally selective downregulation of brain cannabinoid CB1 receptors in chronic daily cannabis smokers. In: Molecular Psychiatry. Band 17, Nr. 6, Juni 2012, ISSN 1359-4184, S. 642–649, doi:10.1038/mp.2011.82, PMID 21747398, PMC 3223558 (freier Volltext).
- J. Wrege, A. Schmidt, A. Walter, R. Smieskova, K. Bendfeldt, E. W. Radue, U. E. Lang, S. Borgwardt: Effects of cannabis on impulsivity: a systematic review of neuroimaging findings. In: Current pharmaceutical design. Band 20, Nummer 13, 2014, S. 2126–2137, PMID 23829358, PMC 4052819 (freier Volltext) (Review).
- A. Batalla, S. Bhattacharyya, M. Yücel, P. Fusar-Poli, J. A. Crippa, S. Nogué, M. Torrens, J. Pujol, M. Farré, R. Martin-Santos: Structural and functional imaging studies in chronic cannabis users: a systematic review of adolescent and adult findings. In: PloS one. Band 8, Nummer 2, 2013, S. e55821, PMID 23390554, PMC 3563634 (freier Volltext) (Review).
- S. J. Broyd, H. H. van Hell, C. Beale, M. Yücel, N. Solowij: Acute and Chronic Effects of Cannabinoids on Human Cognition-A Systematic Review. In: Biological psychiatry. Band 79, Nummer 7, April 2016, S. 557–567, doi:10.1016/j.biopsych.2015.12.002, PMID 26858214 (Review).
- M. H. Meier, A. Caspi, A. Ambler, H. Harrington, R. Houts, R. S. Keefe, K. McDonald, A. Ward, R. Poulton, T. E. Moffitt: Persistent cannabis users show neuropsychological decline from childhood to midlife. In: Proceedings of the National Academy of Sciences. Band 109, Nummer 40, Oktober 2012, S. E2657–E2664, doi:10.1073/pnas.1206820109, PMID 22927402, PMC 3479587 (freier Volltext).
- T. E. Moffitt, M. H. Meier, A. Caspi, R. Poulton: Reply to Rogeberg and Daly: No evidence that socioeconomic status or personality differences confound the association between cannabis use and IQ decline. In: Proceedings of the National Academy of Sciences. Band 110, Nummer 11, März 2013, S. E980–E982, PMID 23599952, PMC 3600438 (freier Volltext).
- Fried PA, Watkinson B, Gray R. (2006):[ Neurocognitive consequences of marihuana--a comparison with pre-drug performance.] Neurotoxicology and Teratology, Band 27, Heft 2, S. 231–9
- J. C. Scott, S. T. Slomiak, J. D. Jones, A. F. Rosen, T. M. Moore, R. C. Gur: Association of Cannabis With Cognitive Functioning in Adolescents and Young Adults: A Systematic Review and Meta-analysis. In: JAMA psychiatry. Band 75, Nummer 6, Juni 2018, S. 585–595, doi:10.1001/jamapsychiatry.2018.0335, PMID 29710074, PMC 6137521 (freier Volltext).
- R. S. Gable: Drugs and society: U.S. public policy. Rowman & Littlefield, Lanham, Md. 2006, ISBN 978-0-7425-4245-7, Kapitel „Acute toxicity of drugs versus regulatory status“, S. 149–162, Diagramm S. 155 (eingeschränkte Vorschau in der Google-Buchsuche).
- E. B. Oleson, J. F. Cheer: A brain on cannabinoids: the role of dopamine release in reward seeking. In: Cold Spring Harbor perspectives in medicine. Band 2, Nr. 8, 2012, S. 1–13, doi:10.1101/cshperspect.a012229, PMID 22908200, PMC 3405830 (freier Volltext) – (englisch, Übersichtsartikel).
- E. van de Giessen, J. J. Weinstein, C. M. Cassidy, M. Haney, Z. Dong, R. Ghazzaoui, N. Ojeil, L. S. Kegeles, X. Xu, N. P. Vadhan, N. D. Volkow, M. Slifstein, A. Abi-Dargham: Deficits in striatal dopamine release in cannabis dependence. In: Molecular Psychiatry. Band 22, Nr. 1, Januar 2017, S. 68–75, doi:10.1038/mp.2016.21, PMID 27001613, PMC 5033654 (freier Volltext) – (elektronische Veröffentlichung vor dem Druck, März 2016).
- Eva Hoch, Miriam Schneider: Cannabis: Potential und Risiken. Eine wissenschaftliche Analyse (CaPRis) - Kurzbericht. (PDF) Bundesministerium für Gesundheit, November 2018, abgerufen am 5. April 2019.
- Heike Zurhold, Uwe Verthein, Alescha Lara Savinsky: Medizinische Rehabilitation Drogenkranker gemäß § 35 BtMG ("Therapie statt Strafe"): Wirksamkeit und Trends - Kurzbericht. (PDF) Bundesministerium für Gesundheit, 7. Februar 2019, abgerufen am 5. April 2019.
- Heike Zurhold, Uwe Verthein, Alescha Lara Savinsky: Medizinische Rehabilitation Drogenkranker gemäß § 35 BtMG ("Therapie statt Strafe"): Wirksamkeit und Trends. (PDF) Bundesministerium für Gesundheit, 7. Februar 2019, abgerufen am 5. April 2019.
- World Health Organization, Expert Committee on Drug Dependence (Hrsg.): Critical Review of Cannabis and cannabis resin (PDF) (PDF; 3,7 MB) , Department of Essential Medicines and Health Products, Section 3: Toxicology, 1.6 Fertility and teratogenesis, S. 6, 2018.
- D. R. ENGLISH, G. K. HULSE, E. MILNE, C. D. J. HOLMAN, C. I. BOWER: Maternal cannabis use and birth weight: a meta-analysis. In: Addiction. Band 92, Nr. 11, November 1997, ISSN 0965-2140, S. 1553–1560, doi:10.1111/j.1360-0443.1997.tb02875.x.
- Shalem Y. Leemaqz, Gustaaf A. Dekker, Lesley M. McCowan, Louise C. Kenny, Jenny E. Myers: Maternal marijuana use has independent effects on risk for spontaneous preterm birth but not other common late pregnancy complications. In: Reproductive Toxicology. Band 62, Juli 2016, ISSN 0890-6238, S. 77–86, doi:10.1016/j.reprotox.2016.04.021.
- Eva Hoch, Miriam Schneider, Chris Maria Friemel (Hrsg.): Cannabis: Potenzial und Risiko - Eine wissenschaftliche Bestandsaufnahme. Springer, Heidelberg 2019, ISBN 978-3-662-57291-7, doi:10.1007/978-3-662-57291-7 (478 S., bundesgesundheitsministerium.de [PDF]). siehe Seite 57, 2.7 Limitationen.
- Prof. Dr. Axel Tschentscher, LL.M., M.A.: DFR - BVerfGE 90, 145 - Cannabis. Abgerufen am 11. März 2018.
- Mahrenholz, Böckenförde, Klein, Graßhof, Kruis, Kirchhof, Winter, Sommer: BVerfG, Beschluss des Zweiten Senats vom 9. März 1994 - 2 BvL 43/92 - Rn. (1-259),. Hrsg.: Bundesverfassungsgericht. 9. März 1994.
- M. L. Miller, Y. L. Hurd: Testing the Gateway Hypothesis. In: Neuropsychopharmacology. Band 42, Nummer 5, 04 2017, S. 985–986, doi:10.1038/npp.2016.279, PMID 28096528, PMC 5506797 (freier Volltext).
- Cannabis Basisinformationen. (PDF; 431 kB) (Nicht mehr online verfügbar.) Deutsche Hauptstelle für Suchtfragen e. V., 2004, archiviert vom Original am 27. März 2015; abgerufen am 20. September 2019.
- Wolfgang Ferner, Peter Xanke: Alkohol und Drogen im Straßenverkehr – Messverfahren, Bußgeldverfahren, Strafverfahren. Deubner, Recht und Praxis, Köln 2006, ISBN 978-3-88606-633-9, S. 68 (eingeschränkte Vorschau in der Google-Buchsuche).
- Jörg Fengler (Hrsg.): Handbuch der Suchtbehandlung: Beratung, Therapie, Prävention. ecomed-Storck, Landsberg 2002, ISBN 978-3-609-51980-7, S. 228 (eingeschränkte Vorschau in der Google-Buchsuche).
- Orrin Devinsky, Maria R. Cilio, Helen Cross, Javier Fernandez-Ruiz, Jacqueline French, Charlotte Hill, Russell Katz, Vincenzo Di Marzo, Didier Jutras-Aswad, William G. Notcutt, Jose Martinez-Orgado, Philip J. Robson, Brian G. Rohrback, Elizabeth Thiele, Benjamin Whalley, Daniel Friedman: Cannabidiol: Pharmacology and potential therapeutic role in epilepsy and other neuropsychiatric disorders. In: Epilepsia. Band 55, Nr. 6, 1. Juni 2014, S. 791–802, doi:10.1111/epi.12631, PMC 4707667 (freier Volltext).
- Jonathon Burch: Afghanistan now world’s top cannabis source: U.N. Meldung vom 31. März 2010 bei Reuters.com.
- Eintrag zu Cannabis. In: Römpp Online. Georg Thieme Verlag, abgerufen am 3. Mai 2011.
- Cannabis-Produkte werden immer stärker. Spiegel Online, 30. Dezember 2018; abgerufen am 16. Januar 2019
- Tom P. Freeman, Teodora Groshkova, Andrew Cunningham, Roumen Sedefov, Paul Griffiths, Michael T. Lynskey: Increasing potency and price of cannabis in Europe, 2006–16. In: Wiley Online Library (Hrsg.): Addiction. Februar. doi:10.1111/add.14525.
- Marion Weigl, Martin Busch, Alexander Grabenhofer-Eggerth, Ilonka Horvath, Charlotte Klein, Elisabeth Türscherl: Bericht zur Drogensituation 2014. Herausgegeben von Gesundheit Österreich GmbH im Auftrag der EBDD, Lissabon und des BMG. Wien 2014, ISBN 978-3-85159-187-3 (PDF; 2,4 MB).
- Marion Weigl, Judith Anzenberger, Martin Busch, Ilonka Horvath, Elisabeth Türscherl: Bericht zur Drogensituation 2015. Herausgegeben von Gesundheit Österreich GmbH im Auftrag der EBDD, Lissabon und des BMG. Wien 2015, ISBN 978-3-85159-194-1 (PDF; 2,8 MB).
- Drogenbeauftragte der Bundesregierung: Situation in Deutschland. (Nicht mehr online verfügbar.) In: drogenbeauftragte.de. 12. Januar 2016, archiviert vom Original am 15. Juni 2016; abgerufen am 2. April 2016.
- Per Hinrichs: Deutschland wird zur Kiffer-Republik. In: Welt Online. 25. November 2013, abgerufen am 2. April 2016.
- Hanf: Der grüne Goldrausch in Österreich. In: Die Presse. (diepresse.com [abgerufen am 6. März 2018]).
- Blühen verboten: Hanfshops in Wien. In: profil.at. 7. Juli 2014 (profil.at [abgerufen am 6. März 2018]).
- Birgit Großekathöfer, Fabian Pieper: Cannabis-Legalisierung kommt: Wie steht es um das deutsche Gras? In: Der Spiegel. 20. November 2021, ISSN 2195-1349 (spiegel.de [abgerufen am 20. November 2021]).
- Michael O’Hare, Daniel L. Sanchez, Peter Alstone: Environmental Risks and Opportunities in Cannabis Cultivation. (PDF) In: lcb.wa.gov. BOTEC Analysis, 28. Juni 2013, abgerufen am 21. Januar 2017 (PDF; 3,9 MB, englisch).
- Cheryl Kaiser, Christy Cassady, Matt Ernst: Industrial Hemp Production. (PDF) In: uky.edu. University of Kentucky College of Agriculture, Food and Environment, September 2015, abgerufen am 21. Januar 2017 (PDF; 1,2 MB, englisch).
- Basiert auf Daten aus: Der Cannabiskonsum Jugendlicher und junger Erwachsener in Deutschland 2014. Bundeszentrale für gesundheitliche Aufklärung, 2015
- Deutsche Hauptstelle für Suchtfragen e. V.: DHS Jahrbuch Sucht 2018. (PDF) Deutsche Hauptstelle für Suchtfragen e. V., 28. März 2018, abgerufen am 3. April 2018.
- Child and Adolescent Health Research Unit (CAHRU): Health Policy for Children and Adolescents, No. 5. (PDF) 2006, S. 136, abgerufen am 29. März 2016.
- Health Policy for Children and Adolescents, No. 7. (PDF) (Nicht mehr online verfügbar.) In: euro.who.int. Child and Adolescent Health Research Unit (CAHRU), 2014, S. 172, archiviert vom Original am 29. März 2016; abgerufen am 29. März 2016.
- Suchtmonitoring Schweiz: Cannabis Überblick – Gegenwärtige Situation. 2014, abgerufen am 29. März 2016.
- C. Donath, D. Baier, E. Graessel, T. Hillemacher: Substance consumption in adolescents with and without an immigration background: a representative study—What part of an immigration background is protective against binge drinking? In: BMC Public Health. Band 16, 2016, S. 1157, doi:10.1186/s12889-016-3796-0, PMID 27842534.
- Wissenschaftliche Dienste des Deutschen Bundestages: Legalisierung von Cannabis: Auswirkungen auf die Zahl der Konsumenten in ausgewählten Ländern, Aktenzeichen: WD 9-3000-072/19, 2019
- Eastwood, N. et al. (2016): A Quiet Revolution: Decriminalisation Across the Globe. In: tni.org. 22. August 2017, abgerufen am 9. Februar 2020 (englisch).
- Fachverband Drogen-und Suchthilfe e.V.: Entkriminalisierung von Cannabiskonsument*innen und Ausgestaltung der Regulierung, Seite 10. In: fdr-online.info. 21. November 2019, abgerufen am 9. Februar 2020.
- Friederike Neugebauer: fdr+Pressemitteilung „Entkriminalisierung von Cannabiskonsument*innen“. In: fdr-online.info. 30. Januar 2020, abgerufen am 9. Februar 2020.
- Sven Reichardt, Authentizität und Gemeinschaft. Linksalternatives Leben in den siebziger und frühen achtziger Jahren, Berlin 2014, S. 834f.
- Patrick Matthews: Cannabis Culture. Bloomsbury, 2003, ISBN 978-0-7475-6614-4.
- Zwei Drittel der Deutschen sind gegen Cannabis-Legalisierung. Der Spiegel, 13. November 2017, abgerufen am 21. September 2018.
- C. Bosshard, L. Bosshardt, G. Bühler, S. Bütikofer, D. Krähenbühl, M. Hermann, V. Wenger: Einstellung Legalisierung und Regulierung Cannabis. Bundesamt für Gesundheit BAG, Juli 2021, abgerufen am 28. September 2021.
- Cannabis and driving: a review of the literature and commentary (No.12). (Nicht mehr online verfügbar.) In: webarchive.nationalarchives.gov.uk. Archiviert vom Original am 23. Oktober 2008; abgerufen am 9. Juni 2015 (englisch).
- Wolfgang Müller: Fahrsicherheit: Risikobewusst dank Hasch? In: Focus Online. 14. Juli 2013, abgerufen am 16. Mai 2015.
- Franjo Grotenhermen: Fahrtüchtigkeit, Fahreignung und Cannabiskonsum. 26. März 1999, doi:10.1007/978-3-642-56070-5_9.
- NHTSA Releases Two New Studies on Impaired Driving on U.S. Roads, Department of Transportation’s National Highway Traffic Safety Administration. 6. Februar 2015.
- C Ingraham: Stoned drivers are a lot safer than drunk ones, new federal data show, Washington Post. 9. Februar 2015. Abgerufen am 13. Februar 2015.
- R. Compton, A. Berning: Drug and Alcohol Crash Risk. In: Department of Transportation’s National Highway Traffic Safety Administration (Hrsg.): Traffic Safety Facts. Februar 2015.
- Bundesverfassungsgericht, 1. Senat: Bundesverfassungsgericht - Entscheidungen - Verletzung von Art. 2 Abs. 1 GG durch Verurteilung nach § 24a Abs. 2, § 25 Abs. 1 StVG nach zeitlich bereits erheblich zurück liegenden Cannabiskonsum. In: www.bundesverfassungsgericht.de. 21. Dezember 2004.
- THC-COOH-Wert und Cannabis-Konsumformen. In: verkehrslexikon.de. Abgerufen am 20. Februar 2017.
- §3 Betäubungsmittelgesetz
- Die Drogenpolitik der Niederlande. In: cannabislegal.de. Abgerufen am 2. April 2016.
- Oliver Meiler Barcelona: Kiffen gegen die Krise. In: sueddeutsche.de. 19. Januar 2015, ISSN 0174-4917 (sueddeutsche.de [abgerufen am 2. April 2019]).
- In Barcelona ist Kiffen in Cannabis-Clubs neu erlaubt. Handelszeitung, 29. Juni 2017, abgerufen am 2. April 2019.
- Martin Nefzger: Cannabis-Legalisierung: Die Pläne im Ampel-Koalitionsvertrag. Berliner Morgenpost, 24. November 2021, abgerufen am 24. November 2021 (deutsch).
- Legalisierung von Marihuana: Uruguay startet freien Cannabis-Verkauf. In: Die Zeit. 19. Juli 2017, ISSN 0044-2070 (zeit.de [abgerufen am 10. April 2018]).
- Cannabis in Kanada - Was die Legalisierung gebracht hat. Deutschlandfunk Kultur, 24. April 2019, abgerufen am 20. Dezember 2021.
- Legal Recreational Marijuana States and DC - Recreational Marijuana - ProCon.org. Abgerufen am 5. Mai 2021 (amerikanisches Englisch).
- Karol Suarez: The fight to legalize cannabis in Mexico. CNN, 30. März 2021, abgerufen am 5. Mai 2021 (englisch).
- Südafrika legalisiert privaten Konsum und Anbau von Marihuana. In: ZEIT ONLINE. 18. September 2018, abgerufen am 12. Juni 2021.
- Kyle Jaeger: Malta Officially Legalizes Marijuana With President’s Signature, Becoming First In Europe To End Cannabis Prohibition. In: Marijuana Moment. 18. Dezember 2021, abgerufen am 19. Dezember 2021 (amerikanisches Englisch).
- Through the smoke: What you need to know about new cannabis rules. Times of Malta, 14. Dezember 2021, abgerufen am 15. Dezember 2021 (britisches Englisch).
- Franklin Apfel: Addictions and Lifestyles in Contemporary Europe – Reframing Addictions Project;opinionpublicaucab.weebly.com (PDF; 655 kB) S. 7.
- Claire Cole, Lisa Jones (2010): A Guide to Adulterants Bulking Agents and other Contaminants found in illicit drugs. (PDF) Centre for Public Health, Faculty of Health and Applied Social Sciences, Liverpool John Moores University, S. 37 (PDF).
- Bleiverseuchtes Marihuana Vergiftungen in Leipzig. In: ntv. ntv, 7. November 2007, abgerufen am 31. März 2016.
- Franziska Busse, Leyla Omidi, Alexander Leichtle, Michael Windgassen, Eyleen Kluge, Michael Stumvoll: Lead Poisoning Due to Adulterated Marijuana. In: New England Journal of Medicine. Band 358, Nr. 15, 10. April 2008, S. 1641–1642, doi:10.1056/NEJMc0707784, PMC 2696942 (freier Volltext).

