Muskelrelaxans
Muskelrelaxanzien (auch: Muskelrelaxantia, Myotonolytika, oft Muskelrelaxantien; Singular: Muskelrelaxans, Myotonolytikum, Muskelrelaxanz)[1] sind Substanzen, die eine reversible (vorübergehende) Entspannung der Skelettmuskulatur bewirken. Entsprechend ihrem Wirkmechanismus unterscheidet man zwischen den direkt an der motorischen Endplatte des Muskels angreifenden peripheren Muskelrelaxanzien und den zentralen Muskelrelaxanzien, die im Zentralnervensystem den Muskeltonus herabsetzen. Viele muskelrelaxierende Stoffe werden als Arzneimittel verwendet: Periphere Muskelrelaxanzien werden zur Durchführung von Narkosen im Rahmen von Operationen eingesetzt, um den Tonus der Skelettmuskulatur herabzusetzen oder gänzlich aufzuheben, zentrale Muskelrelaxanzien zur Behandlung von spinal ausgelösten Spastiken oder lokalen Muskelspasmen.
Periphere Muskelrelaxanzien
Periphere Muskelrelaxanzien (engl. peripheral muscle relaxants) blockieren die neuromuskuläre Reizübertragung an den motorischen Endplatten, was eine reversible Lähmung hervorruft, die der Organismus aber selbständig abbaut. Die Dauer dafür ist abhängig von der Dosierung. Durch die Gabe von Antagonisten (Neostigmin, Sugammadex) kann die Wirkung aktiv aufgehoben werden, z. B. am Ende einer Operation oder Problemen bei der Atemwegssicherung. Durch den routinemäßigen Einsatz der Relaxometrie ist ein Relaxanzüberhang nach einer Narkose nahezu ausgeschlossen.
Motorische Endplatte
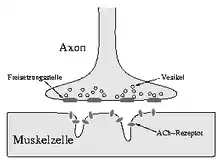
Muskelrelaxanzien sind Hemmstoffe der neuromuskulären Übertragung an der motorischen Endplatte. Diese ist der Ort der Übertragung der Erregung von einer Nervenzelle auf die Muskelfaser.
Bei Erregung der Nervenzelle wird der Botenstoff Acetylcholin aus Vesikeln über die axonalen Freisetzungsstellen in den synaptischen Spalt abgegeben. Das Acetylcholin diffundiert zu den Rezeptoren der Muskelzelle, bindet dort und führt durch eine Änderung der allosterischen Konfiguration der Rezeptormoleküle zu einem Einstrom von Natrium-Ionen in die Muskelzelle. Damit kommt es zu einer Depolarisation des Membranpotentials zur Erregung und Kontraktion der Muskelzelle.
Acetylcholin wird rasch durch Diffusion und enzymatischen Abbau (Acetylcholinesterase) aus dem synaptischen Spalt entfernt. Damit sind die Bindungsstellen am Rezeptor frei und stehen für erneute Erregung zur Verfügung.
Wirkung der Muskelrelaxanzien
Die Substanzen lagern sich an die nikotinischen Acetylcholinrezeptoren einer Muskelzelle an. Bei der Erregung einer motorischen Nervenzelle wird dann zwar der Neurotransmitter Acetylcholin freigesetzt, doch kann dieser Botenstoff wegen der blockierten Rezeptoren an den zugeordneten Muskelzellen nicht adäquat wirken. Die Steuerung von Muskelkontraktionen durch Nervenimpulse ist unterbrochen. Der Muskel ist somit vorübergehend gelähmt, aktive Bewegungen sind ausgeschlossen.
Nichtdepolarisierende
Nichtdepolarisierende Muskelrelaxanzien binden als kompetitive Antagonisten (hemmend) an den Rezeptor, ohne eine Depolarisation der Muskelzellmembran auszulösen. Durch die Blockade wird die Wirkung des Acetylcholins verhindert. Durch eine Erhöhung der Acetylcholinkonzentration kann die Wirkung durchbrochen werden. Dabei werden meist Cholinesterasehemmer wie Neostigmin eingesetzt, welche allerdings zusätzlich die Gabe von einem Vagolytikum erforderlich machen, da sie nicht spezifisch an der motorischen Endplatte angreifen. Der Chelatbildner Sugammadex, ein die Wirkung von Rocuronium aufhebendes Cyclodextrin, hat indessen keine parasympathischen Nebenwirkungen.
Depolarisierende
Depolarisierende Muskelrelaxanzien wirken als Agonisten (erregend) am Rezeptor, sie lösen eine lang anhaltende Depolarisation aus. Dabei führen sie am Anfang zu einer kurzen Kontraktion der Muskeln, was beim Patient als Faszikulieren (unkoordiniertes Muskelzittern) beobachtet wird, und gehen dann in eine schlaffe Lähmung über. Die fortbestehende Depolarisation verhindert eine erneute Erregung durch Acetylcholin, der Muskel ist unerregbar. Die Wirkung ist nicht durch andere Medikamente aufzuheben (antagonisierbar). Der einzige am Menschen zugelassene Wirkstoff ist das gut zu steuernde, weil kurz wirksame, Succinylcholin.
Wirkstoffe
Abgesehen von geringen und seltenen Nebenwirkungen haben bevorzugte Muskelrelaxanzien im Sinne guter Steuerbarkeit ihrer Wirkung einen raschen Wirkungseintritt und eine kurze Wirkdauer. Alle nicht-depolarisierenden Muskelrelaxanzien (NDMR) können in unterschiedlichem Maße Histamine freisetzen und für alle sind allergische Reaktionen beschrieben.
In struktureller Sicht werden die Benzylisochinoline (Atracurium, Cisatracurium, Mivacurium) und die Steroid-Derivate Pancuronium, Rocuronium, Vecuronium, Pipecuronium und Rapacuronium (die beiden letztgenannten sind nicht mehr verfügbar), unterschieden. Im Allgemeinen neigen Benzylisochinoline eher zur Histaminliberation als die Gruppe der Steroidderivate. Die Namen der Benzylisochinolon-Derivate enden auf -urium, die Steroide auf -uronium.
| Name | Wirkungs- eintritt |
Wirkungs- dauer |
Nebenwirkungen | Bemerkungen |
|---|---|---|---|---|
| Pancuronium | 3–5 min | 70–120 min | Herzrhythmusstörungen, insbesondere Anstieg der Herzfrequenz (Tachykardie) | Kardiovaskuläre Interaktionen mit Imipramin beschrieben[2] |
| Pipecuronium | 3–5 min | 90–120 min | sehr lange Wirkdauer. Nicht mehr im Handel. | |
| Vecuronium | 3–4 min | 35–45 min | gering | |
| Rocuronium | 45 s–3 min | 30–40 min | gering, einziges nichtdepolarisierendes MR für die modifizierte Rapid Sequence Induction (=RSI) | durch Sugammadex spezifisch antagonisierbar |
| Rapacuronium | 60–90 s | 15–25 min | Herzfrequenzanstieg, Ventilationsstörungen beschrieben. | wurde 2001 vom Markt genommen.[3] |
| Atracurium | 3–4 min | 35–45 min | Herzfrequenzanstieg, Bronchospasmus | Hofmann-Eliminierung, deshalb im Abbau unabhängig von Leber- und Nierenfunktion |
| Cisatracurium | 4–6 min | 40–50 min | Hofmann-Eliminierung | |
| Mivacurium | 3–5 min | 10–25 min | Histaminfreisetzung (Flush) bis hin zu leichten anaphylaktischen Reaktionen vor allem bei zu schneller Injektion | kurze Wirkdauer, Wirkverlängerung bei Cholinesterasemangel. |
| Alcuronium | 3–5 min | 60–80 min | Bronchospasmus, Herzrhythmusstörungen, Histaminfreisetzung | findet kaum noch Verwendung |
| Name | Wirkungs- eintritt |
Wirkungs- dauer |
Unerwünschte Wirkungen | Bemerkungen |
|---|---|---|---|---|
| Suxamethonium / Succinylcholin | 35–90 s | 3–5 min | Herzrhythmusstörungen, Hyperkaliämie, Myoklonien, Triggersubstanz für maligne Hyperthermie, stark verlängerte Wirkdauer bei Mangel an Pseudocholinesterase | einziger, beim Menschen eingesetzter Depolarisationsblocker, wegen seiner Nebenwirkungen zunehmend nur noch Standard für die Rapid Sequence Induction bei Notfallnarkosen; neuere Alternative: Rocuronium |
| Dekamethonium | 10 min | in der Humanmedizin nicht im Einsatz |
| Name | Wirkungs- dauer |
Unerwünschte Wirkungen | Bemerkungen |
|---|---|---|---|
| Dantrolen | Halbwertszeit 7 h | Anaphylaktische und allergische Reaktionen, neurologische Störungen | Mittel der Wahl bei maligner Hyperthermie |
| Name | Herkunft | Wirkmechanismus | Anwendung |
|---|---|---|---|
| Botulinumtoxin | Clostridium botulinum | hemmen die Verschmelzung der Membran mit Acetylcholin enthaltenen Vesikeln | bei Lidkrämpfen |
Anwendungsgebiete
Der Chirurg Arthur Läwen, ein Schüler von Heinrich Braun in Leipzig, hatte, nachdem er zunächst Versuche an Ratten und Meerschweinchen durchgeführt hat, bereits 1912 „Curarin“ als zweiprozentige Lösung, zur Verfügung gestellt von dem Pharmakologen Rudolf Boehm, in geringer Dosierung zur Ergänzung der Äthernarkose bei Operationen benutzt und stellte dabei eine Bauchdeckenentspannung beim Wundverschluss fest.[4] Der weltweite Einsatz von Muskelrelaxanzien bei Narkosen begann mit der durch Harold R. Griffith (1894–1985) und G. Enid Johnson (* 1909)[5] am 23. Januar 1942 in Montreal durchgeführten Anwendung von Curare (als Tubocurare bzw. Tubocurarin, Handelsname Intocostrin) während einer Wurmfortsatzentfernung in Cyclopropannarkose.[6][7] Succinylcholin wurde 1951 in die klinische Praxis eingeführt.[8] Muskelrelaxanzien werden im Rahmen offener oder minimal-invasiver Operationen des Bauchraums (Laparotomie, Laparoskopie) und des Brustkorbes (Thorakotomie, Thorakoskopie) benötigt, um den Muskeltonus der Skelettmuskulatur zu reduzieren (Muskelrelaxierung), da sonst keine adäquaten Sicht- und Operationsbedingungen vorliegen. Eine doppelblinde Untersuchung zeigte am Beispiel der laparoskopischen Gallenblasenentfernung deutlich, dass für bestimmte Operationen eine tiefe Relaxierung notwendig ist, um Probleme während der Operation zu verhindern. So ließ sich zum Beispiel ohne Relaxierung der Bauch häufig nicht weit genug aufblasen und am Ende der OP ließ sich die Gallenblase nicht durch den kleinen Einschnitt am Bauch herausziehen.[9]
Eine weitere Indikation ist die Durchführung einer endotrachealen Intubation. Hierbei werden durch fehlende Abwehrbewegungen das Verletzungsrisiko verkleinert und die Sichtbedingungen auf die Stimmlippen sowie die Passage letzterer verbessert. Das Risiko von Heiserkeit und/oder Stimmbandschäden bei einer Intubation ohne Relaxierung ist ca. dreifach höher als beim Einsatz von Relaxierung.[10]
Überwachung der neuromuskulären Funktion
Als Relaxometrie oder neuromuskuläres Monitoring bezeichnet man die Überwachung der neuromuskulären Reizübertragung an der motorischen Endplatte beim Einsatz von Muskelrelaxanzien. Mittels zweier Elektroden wird dabei ein peripherer Nerv durch das Relaxometer stimuliert und die dadurch hervorgerufenen Muskelantwort quantitativ gemessen. Anhand dieser Werte kann der Anästhesist die Wirkung der Muskelrelaxanzien beurteilen und deren Dosierung entsprechend steuern.
Antagonisierung
Über zwei Prinzipien kann die Wirkung der nichtdepolarisierenden Muskelrelaxanzien aufgehoben (antagonisiert) werden.
Durch die Gabe von Cholinesterasehemmstoffen wie Neostigmin wird die Wirkung der Acetylcholinesterase vermindert, wodurch Acetylcholin, der aktivierende Botenstoff an der muskulären Endplatte, weniger abgebaut wird. Durch die Verschiebung des quantitativen Verhältnisses verdrängt dieses das Relaxans von den nikotinischen Acetylcholinrezeptoren und hebt so dessen Wirkung auf. Nachteilig sind die Nebenwirkungen auf den Parasympathikus, die durch muskarinische Acetylcholinrezeptoren vermittelt werden und die zu einer Steigerung des Parasympathikotonus (zum Beispiel Bradykardie und andere Herzrhythmusstörungen[11] sowie Bronchokonstriktion) führen. Diese versucht man durch die Gabe von Atropin zu mindern.
Nach intravenöser Gabe von Sugammadex, das seit 2008 zugelassen ist, wird das Muskelrelaxans fest gebunden („enkapsuliert“) und die Wirkung beendet. Sugammadex kann allerdings nur Rocuronium und in geringem Ausmaß Vecuronium binden. Im Unterschied zu den Acetylcholinesterase-Inhibitoren erfolgt damit die Wirkung nicht an der neuromuskulären Endplatte, sondern im Serum, parasympathische Nebenwirkungen treten nicht auf.
Myotrope Muskelrelaxanzien
Myotrope Muskelrelaxanzien wirken nicht an der motorischen Endplatte, sondern direkt am quergestreiften Muskel. Der wichtigste Vertreter ist Dantrolen, das durch eine direkte Blockade des intrazellulären Ryanodin-Rezeptors die Calciumfreisetzung aus dem Sarkoplasma (intrazellulärer Calciumspeicher) in das Cytoplasma der Muskelzelle die elektromechanische Kopplung unterbricht und so eine Kontraktion verhindert. Die Indikation zur Verabreichung ist eine maligne Hyperthermie. An Herzmuskulatur und glatter Muskulatur hat Dantrolen kaum einen Effekt, da in dieser Muskulatur andere Rezeptoren vorherrschen.
Zentrale Muskelrelaxanzien (Myotonolytika)
Zentrale Muskelrelaxanzien (engl. central muscle relaxants) sind Medikamente, die eine Wirkung im zentralen Nervensystem haben, wie z. B. Tetrazepam, Flupirtin, Tizanidin, Baclofen, Pridinol, Tolperison, Eperison oder Methocarbamol. Sie werden bei krankhafter Steigerung (Spastik) des Muskeltonus eingesetzt. Hierbei wird durch die „dämpfende“ Wirkung der Medikamente der Muskeltonus verringert.
Siehe auch
Literatur
- W. C. Bowman: Neuromuscular block. In: Br. J. Pharmacol. 147 Suppl 1, 2006, S. S277–S286, PMID 16402115 PMC 1760749 (freier Volltext).
- T. Raghavendra: Neuromuscular blocking drugs: discovery and development. In: J R Soc Med. 95, 2002, S. 363–367, PMID 12091515 PMC 1279945 (freier Volltext).
- Erich Kirchner, Wolfgang Seitz (Hrsg.): Klinik der Muskelrelaxation. 50 Jahre nach Griffith und Johnson. Steinkopff, Darmstadt 1994; Neudruck ebenda 2012, ISBN 978-3-642-95978-3.
Einzelnachweise
- Duden:Relaxans
- Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. (1. Auflage 1986) 5. Auflage. Springer, Berlin/ Heidelberg/ New York u. a. 1999, ISBN 3-540-65024-5, S. 36 f.
- Marktrücknahme Rapacuronium
- Otto Mayrhofer: Gedanken zum 150. Geburtstag der Anästhesie. In: Der Anaesthesist. Band 45, 1996, S. 881–883, hier: S. 881 f.
- Otto Mayrhofer: Gedanken zum 150. Geburtstag der Anästhesie. In: Der Anaesthesist. Band 45, 1996, S. 881–993, hier: S. 882.
- Michael Heck, Michael Fresenius: Repetitorium Anaesthesiologie. Vorbereitung auf die anästhesiologische Facharztprüfung und das Europäische Diplom für Anästhesiologie. 3., vollständig überarbeitete Auflage. Springer, Berlin/Heidelberg/ New York u. a. 2001, ISBN 3-540-67331-8, S. 803.
- Erich Kirchner: Vorbemerkung. In: Wolfgang Seitz (Hrsg.): Klinik der Muskelrelaxation. 50 Jahre nach Griffith und Johnson. 1994, S. 1.
- Otto Mayrhofer: Gedanken zum 150. Geburtstag der Anästhesie. In: Der Anaesthesist. Band 45, 1996, S. 881–993, hier: S. 882.
- https://www.clinicaltrials.gov/ct2/show/record/NCT00895778
- Thomas Mencke, Mathias Echternach, Stefan Kleinschmidt, Philip Lux, Volker Barth, Peter K. Plinkert, Thomas Fuchs-Buder: Laryngeal Morbidity and Quality of Tracheal Intubation. In: Anesthesiology. 98, 2003, S. 1049–1056, doi:10.1097/00000542-200305000-00005.
- Reinhard Larsen (1999), S. 39.