Sterbehilfe
Unter Sterbehilfe wird sowohl die Sterbebegleitung (Hilfe beim Sterben oder Hilfe im Sterben, etwa durch Schmerzbeseitigung und Vermeidung eines „Todeskampfes“) verstanden als auch das Töten (aktive Lebensverkürzung, aktive Euthanasie, „Gnadentod“) oder Sterbenlassen (durch Therapieverzicht oder Therapieabbruch, passive Euthanasie) eines schwer Kranken oder sterbenden Menschen aufgrund seines eigenen ausdrücklichen oder mutmaßlichen Verlangens (Hilfe zum Sterben). Dabei werden vier Formen unterschieden: passive Sterbehilfe durch Verzicht auf lebensverlängernde Maßnahmen unter Beibehaltung einer Grundpflege und schmerzlindernder Behandlung, indirekte Sterbehilfe durch eine schmerzlindernde Behandlung unter Inkaufnahme einer nichtbeabsichtigten Lebensverkürzung (etwa durch opiatbedingte Atemdepression), Beihilfe zum Suizid als Hilfeleistung zur Selbsttötung, zum Beispiel durch Beschaffung und Bereitstellung des tödlichen Mittels, sowie die aktive Sterbehilfe in Form von absichtlicher und aktiver Beschleunigung oder Herbeiführung des Todeseintritts.[1][2]
Die Wörter Sterbehilfe und Euthanasie (vorliegend, „wenn ein Arzt eine tödliche Substanz verabreicht oder eine Intervention durchführt, um den Tod eines entscheidungsfähigen Patienten zu verursachen“)[3] werden in anderen Ländern oder Sprachen zum Teil gleichbedeutend verwendet. In Deutschland wird die Bezeichnung Euthanasie wegen des euphemistischen Gebrauchs dieses Wortes als Verschleierung für die Krankenmorde in der Zeit des Nationalsozialismus heute für Menschen weitgehend vermieden, findet sich aber zum Teil innerhalb der Veterinärmedizin.[4]
Arten der Sterbehilfe
Man unterscheidet zumeist die drei Formen aktive, indirekte (aktive) und passive Sterbehilfe.[5]
Aktive Sterbehilfe
Aktive Sterbehilfe ist die gezielte Herbeiführung des Todes durch Handeln auf Grund eines tatsächlichen oder mutmaßlichen Wunsches einer Person (Österreich: unechte direkte Sterbehilfe; Schweiz: direkte aktive Sterbehilfe; Niederlande: Euthanasie; Belgien: euthanasie active). Aktive Sterbehilfe erfolgt zum Beispiel durch Verabreichung einer Überdosis eines Schmerz- oder Beruhigungsmittels, Narkosemittels, Muskelrelaxans, von Insulin, durch Kaliuminjektion oder einer Kombination davon. Die aktive Sterbehilfe ist verboten:
- in Deutschland: (§ 216 des Strafgesetzbuches),
- in Österreich: (§ 75, § 77, § 78 des Strafgesetzbuches),
- in der Schweiz: (Art. 111, Art. 113, Art. 114 des Strafgesetzbuches).
In den Niederlanden ist aktive Sterbehilfe strafbar (Art. 293 des Strafgesetzbuches), wenn sie vorsätzlich und nicht von einem Arzt unter Einhaltung der gesetzlichen Sorgfaltskriterien (Art. 2 des Sterbehilfegesetzes), einschließlich der erforderlichen Meldung an den Leichenbeschauer der Gemeinde mit Bericht über die Einhaltung der Sorgfaltskriterien (Art. 7 Abs. 2 des Wet op de lijkbezorging), geleistet wurde.
Tötung auf Verlangen
Wird die Tötung auf Wunsch des Sterbewilligen durchgeführt, so handelt es sich um eine Tötung auf Verlangen. Diese war bis Ende 2020 weltweit in wenigen Staaten wie den Niederlanden, Belgien, Luxemburg und Kanada straffrei.[6] Am 18. März 2021 billigte als viertes europäisches Land auch Spanien die Legalisierung der aktiven Sterbehilfe mit deutlicher Mehrheit im Parlament.[7]
Im Januar 2021 hatte sich das portugiesische Parlament für die Einführung der aktiven Sterbehilfe ausgesprochen. Das Verfassungsgericht lehnte allerdings am 15. März 2021 das Gesetz in der vorliegenden Fassung ab und verlangte eine präzisere Festlegung der Bedingungen, unter denen aktive Sterbehilfe möglich sei.[8]
- Bekannte Fälle von Tötung auf Verlangen
- Bob Dent: Der 66-jährige Australier war weltweit der Erste, der sein Leben durch legale aktive Sterbehilfe beendete. Der an Prostatakrebs erkrankte Zimmermann, der seine eigene Krankheit als eine „Achterbahn des Schmerzes“ bezeichnete, verlas nach Einnahme eines tödlichen Präparates einen offenen Brief mit den Worten: „Wenn Sie der freiwilligen Sterbehilfe nicht zustimmen, dann machen Sie keinen Gebrauch von ihr, aber bestreiten Sie nicht mein Recht, sie zu nutzen.“[9] Dent beendete nach fünfjährigem Krebsleiden sein Leben am 22. September 1996 auf der Grundlage der zwischenzeitlich nur im Northern Territory wirksamen Rights of the Terminally Ill Act.
- Emily Gilbert: Die 73-jährige Amerikanerin aus Fort Lauderdale (Florida) bat ihren Ehemann Roswell Gilbert im März 1985 wegen eines unheilbaren Knochenleidens um aktive Sterbehilfe. Ihr Mann gab ihr zunächst Schmerztabletten und erschoss sie anschließend mit einer Pistole. Der 76-jährige Roswell Gilbert wurde von einem Gericht zu 25 Jahren Freiheitsstrafe verurteilt. Das Strafmaß wurde im August 1990 durch den damaligen Gouverneur Bob Martinez vermindert und Gilbert daraufhin freigelassen. Er starb im September 1994.[10]
- Vincent Humbert: Der Franzose, der nach einem schweren Autounfall seit September 2000 gelähmt und blind war, bat im Dezember 2002 um aktive Sterbehilfe. Diese wurde ihm von offizieller französischer Seite verweigert. Seine Mutter spritzte ihm daraufhin im September 2003 Natriumpentobarbital, wodurch er bewusstlos wurde und nicht mehr erweckbar war. Zwei Tage später wurden die lebenserhaltenden Maschinen von den Ärzten abgeschaltet. Sein Fall führte in Frankreich zu einer Änderung der Gesetzeslage.
- Piergiorgio Welby (* 26. Dezember 1945 in Rom; † 20. Dezember 2006 ebenda) war ein Italiener, der seit seinem 18. Lebensjahr an einer Muskeldystrophie litt. Er bat im Jahr 2006 um aktive Sterbehilfe. Diese wurde von dem Anästhesisten Mario Riccio am 20. Dezember 2006 vollzogen, nachdem ein Gericht es abgelehnt hatte, den Fall zu behandeln. Der später erhobene Mordvorwurf gegen Mario Riccio wurde von einem Gericht in Rom abgewiesen.
- Die Wochenzeitung Die Zeit machte im Oktober 2011 einen bis dahin wenig beachteten Fall bekannter: Ärzte töteten eine Patientin in Belgien auf deren Wunsch hin, unmittelbar danach entnahmen ihr andere Mediziner Organe. Belgische Tageszeitungen hatten von einer „Weltpremiere“ gesprochen.[11]
Tötung ohne Willensäußerung des Betroffenen
Ist der tatsächliche Wille der Person nicht zu ermitteln, kann eine Patientenverfügung oder der früher geäußerte Wille hierfür Anhaltspunkte geben. Eine Tötung ohne Vorliegen einer Willensäußerung des Betroffenen wird allgemein nicht als aktive Sterbehilfe, sondern als Totschlag oder Mord aufgefasst.
Indirekte Sterbehilfe – Lebensqualitätsverbesserung unter Inkaufnahme der Lebensverkürzung
Österreich: unechte indirekte Sterbehilfe; Schweiz: indirekte aktive Sterbehilfe; Belgien: euthanasie indirecte; Niederlande: double effect
Die sogenannte Indirekte Sterbehilfe ist ein Spezialfall, der vor allem als theoretischer ethischer Grenzfall interessant ist, in der Praxis aber, obwohl insbesondere in Bezug auf eine symptomlindernde Gabe von Opium seit dem 17. Jahrhundert[12] immer wieder thematisiert, eine geringe Rolle spielt. Darunter wird die Gabe von Medikamenten zur Linderung von Leiden, z. B. Schmerzen oder Angst, unter Inkaufnahme eines vorzeitigen Todeseintritts verstanden.[13]
Schwer kranken Patienten, die im Endstadium ihrer Erkrankung unter quälenden Symptomen wie zum Beispiel Atemnot, Ängsten oder Schmerzen leiden, kann mit bestimmten Betäubungs- und Beruhigungsmitteln gezielt geholfen werden. Es kann dabei eine durch die symptomlindernden Medikamente verursachte Bewusstseinstrübung beim Patienten eintreten. Diese Sedierung kann bis zum Todeseintritt anhalten, wenn die Medikamentengabe in gleicher oder höherer Dosierung fortgeführt wird. Wurde diese Maßnahme vom Patienten gewünscht, wird von palliativer oder terminaler Sedierung gesprochen.
Durch eine versehentliche Überdosierung kann dabei der Tod früher eintreten. Dieser seltene Fall einer „indirekten Sterbehilfe“ ist in der Strafrechtswissenschaft in Deutschland diskutiert worden. Im Ergebnis ist eine Mehrheit der Meinung, dass der Arzt hier straffrei bleiben muss. Eine Mindermeinung will die Tötungsrelevanz eines auf Schmerzmilderung zielenden Verhaltens bereits im Tatbestand verneinen. Die überwiegende Ansicht sieht den Arzt gerechtfertigt durch eine Mischung von Notstand und rechtfertigender Pflichtenkollision. Dadurch wird ausgeschlossen, dass der Arzt sich außerhalb der notwendigen Sorgfalt und damit des erlaubten Risikos bewegt. Nach Ansicht des Bundesgerichtshofs kann sogar die Nichtverabreichung notwendiger Schmerzmittel mit der Begründung, keinen vorzeitigen Tod herbeiführen zu wollen, als Körperverletzung (§ 223 bis § 233 Strafgesetzbuch) oder unterlassene Hilfeleistung (§ 323c Strafgesetzbuch) bestraft werden (vgl. Palliativmedizin).
Passive Sterbehilfe
Als passive Sterbehilfe (Belgien: euthanasie passive) wird das Zulassen eines begonnenen Sterbeprozesses durch Verzicht, Abbrechen oder Reduzieren[14] lebensverlängernder Behandlungsmaßnahmen bezeichnet. Dabei ist zu beachten, dass dies kein ärztlicher Behandlungsabbruch ist, sondern dass lediglich das Ziel der Behandlung verändert wird. Anstrengungen, die darauf gerichtet sind, das Leben zu verlängern, werden nicht mehr unternommen, aber durchaus solche Maßnahmen, die die Lebensqualität in der verbleibenden Zeit verbessern. Das Ziel der Maßnahmen ist nicht mehr kurativ (Ziel: Heilung), sondern palliativ (Ziel: Verbesserung der Lebensqualität). Spezialisiert auf Patienten mit einer begrenzten Lebenserwartung ist die Palliativmedizin. Teil der Palliativmedizin ist immer auch das ausführliche und ohne Zeitdruck stattfindende Gespräch mit dem Patienten und seinen Angehörigen. So sollen Entscheidungen für spezielle Therapien oder für mögliches Unterlassen bestimmter Behandlungsoptionen einvernehmlich getroffen werden. Alle Beteiligten sind dadurch auf dem gleichen Informationsstand und das behandelnde Team gewinnt eine größere Handlungssicherheit. Dazu gehört zum Beispiel das Ausschalten von lebenserhaltenden Beatmungsgeräten und das Unterlassen von Reanimationsversuchen.
Obwohl es sich bei dem Begriff der passiven Sterbehilfe um einen international etablierten Begriff handelt, halten ihn viele für missverständlich und unglücklich gewählt und meinen, es solle eindeutiger von „Sterbenlassen“ gesprochen werden,[15] denn es gehe bei der passiven Sterbehilfe ja immer um eine Situation, in der ein Mensch so schwer krank ist, dass er nur noch eine kurze Lebenserwartung habe.
In einer repräsentativen Umfrage in Deutschland im Jahr 2008 äußerten 72 % der Befragten, sie seien für das Gewähren von passiver Sterbehilfe.[16]
- Bekannte Fälle von passiver Sterbehilfe
- Terri Schiavo: Eine US-Amerikanerin aus Saint Petersburg (Florida), die bei einem Zusammenbruch eine durch Sauerstoffmangel ausgelöste schwere Gehirnschädigung erlitten hatte und sich in der Folge von 1990 bis zu ihrem Tod 15 Jahre lang im Wachkoma befand. Terris Ehemann klagte seit 1998 durch mehrere Instanzen die Einstellung der künstlichen Ernährung ein. Dem wurde letztendlich im Februar 2005 stattgegeben.
- Eluana Englaro (* 25. November 1970 in Lecco; † 9. Februar 2009 in Udine) war eine Italienerin, die nach einem Autounfall am 18. Januar 1992 im Wachkoma lag. Obwohl ihr Gehirn unwiederbringlich zerstört war, konnte sie atmen und ihr Herz arbeitete aus eigener Kraft. Fast zehn Jahre lang hatte ihr Vater vor Italiens Gerichten darum gekämpft, Eluana sterben zu lassen. Im November 2008 hatte das oberste italienische Berufungsgericht in letzter Instanz entschieden, dass die künstliche Ernährung eingestellt werden könne. Der Urteilsspruch wurde aber – wegen des Verbots der aktiven und passiven Sterbehilfe in Italien – zunächst vom Regionalpräsidenten der Lombardei nicht umgesetzt und vom italienischen Gesundheitsministerium politisch blockiert. Anfang Februar 2009 wurde sie aus einer Klinik im lombardischen Lecco in ein Altersheim im friaulischen Udine verlegt, um dort zu sterben. Nach Einstellung der künstlichen Ernährung und Hydrierung am 7. Februar 2009 starb Eluana Englaro zwei Tage später.
Sterbebegleitung
Sterbebegleitung greift nicht in den Prozess des Sterbens ein, sondern bietet dem todkranken Menschen Beistand in seiner letzten Lebensphase, zum Beispiel durch regelmäßige Besuche, offene Gespräche, Aktivitäten und kleine Handreichungen. Diese und zusätzliche pflegerische, medizinische, psychologische und seelsorgerliche Angebote zur Hilfe im Sterben werden unter dem Begriff Palliative Care zusammengefasst.
Deutschland
„Beihilfe“ zur Selbsttötung bedeutet die Hilfestellung beim Vollzug einer Suizidhandlung durch eine Person, die ein Mittel (meist ein Medikament) zur Selbsttötung bereitstellt. Dies ist in Deutschland erlaubt. Das frühere Verbot einer „geschäftsmäßigen Beihilfe“ (Arzt, Sterbehilfeverein) wurde aufgehoben: Am 26. Februar 2020 erklärte das Bundesverfassungsgericht den 2015 eingeführten § 217 StGB für verfassungswidrig und somit nichtig.[17]
- Geschichte
Vom 10. Dezember 2015 bis 26. Februar 2020 war die geschäftsmäßige – die unabhängig von einer Gewinnerzielungsabsicht wiederholte Förderung der Selbsttötung – unter Strafe gestellt.[18][19][20] Diese abstrakt das Leben gefährdende Handlung war mit dem neu gefassten § 217 des Strafgesetzbuches verboten. Angehörige oder andere dem Suizidwilligen nahestehende Personen, die sich lediglich als nicht geschäftsmäßig handelnde Teilnehmer an der Tat beteiligen, blieben schon damals von der Strafandrohung ausgenommen.[21][22]
Eine Selbsttötung liegt nur dann vor, wenn der Suizident den letzten Schritt noch selbst beherrscht, also die sogenannte Tatherrschaft über das Geschehen hat. In Deutschland ist aktive Sterbehilfe als Tötung auf Verlangen gemäß § 216 StGB strafbar und mit Freiheitsstrafe von sechs Monaten bis zu fünf Jahren bewehrt. Sofern die andere Person die letzte todbringende Handlung vornimmt, ist kein Suizid mehr gegeben, sondern es liegt ein Tötungsdelikt vor. Die Beihilfe zum Suizid, beispielsweise das Besorgen oder Bereitstellen tödlich wirkender Medikamente, ist in Deutschland mangels Vorliegens einer fremden, rechtswidrigen Haupttat nicht gesetzeswidrig und nicht strafbar (Prinzip der limitierten Akzessorietät). Der Suizid richtet sich nicht gegen eine „andere“ Person und ist mithin kein Tötungsdelikt im Sinne der §§ 211 ff. StGB, sodass auch die Hilfe hierzu keine strafbare Tat darstellt. Dies bezieht sich jedoch auf die Beihilfe im juristischen Sinne und ist zu unterscheiden von einer aktiven Hilfestellung bei der Selbsttötung, die als Beteiligung nach Täterschaftsgrundsätzen strafbar sein kann.
Die Rechtsprechung hat von dieser grundsätzlichen Straflosigkeit allerdings umstrittene Ausnahmen gemacht. So hat der Bundesgerichtshof in einem Urteil die Ansicht vertreten, ein „Tatherrschaftswechsel“ führe zu einer Unterlassensstrafbarkeit des Suizidhelfers, sofern diesem eine Garantenpflicht für die Rechtsgüter des Suizidenten zukommt.[23]
Auch eine Strafbarkeit eines Nichtgaranten wegen unterlassener Hilfeleistung kommt in Betracht, denn die Rechtsprechung interpretiert den Suizidversuch generell als „Unglücksfall“ im Sinne von § 323c. Die ethisch-moralische Beurteilung des Verhaltens ist dabei von der strafrechtlichen Sicht deutlich zu trennen. Im Falle des Besorgens oder Bereitstellens tödlich wirkender Medikamente kann ferner eine Ordnungswidrigkeit wegen Verstoßes gegen das Arzneimittelgesetz oder auch eine Straftat nach dem Betäubungsmittelgesetz vorliegen. Nach verschiedenen Entscheidungen des Bundesgerichtshofs zur Garantenstellung[24] wie auch des Bundesverfassungsgerichts zur Strafbarkeit einer Betäubungsmittelverordnung im Rahmen der Suizidhilfe[25] dürften diese Rechtsrisiken heute allerdings nicht mehr bestehen.[26]
Gemäß einem Urteil des Bundesverwaltungsgerichts vom 2. März 2017[27] wird unter drei bestimmten Bedingungen die Erlaubnis zum Erwerb einer tödlichen Dosis Natrium-Pentobarbital zur Selbsttötung (Autothanasie) erteilt. Durch dieses Medikament lässt sich am zuverlässigsten ein schmerzloser und komplikationsfreier Tod herbeiführen. Das Gericht legt bei seinem Urteil die freie Entfaltung der Persönlichkeit und den Schutz der Menschenwürde zugrunde: „Dazu gehört, dass der Mensch über sich selbst verfügen und sein Schicksal eigenverantwortlich gestalten kann. Die verfassungsrechtlich gebotene Achtung vor dem persönlichen Umgang des Einzelnen mit Krankheit und dem eigenen Sterben schließt auch die freiverantwortlich getroffene Entscheidung schwer kranker Menschen ein, ihr Leben vor Erreichen der Sterbephase oder losgelöst von einem tödlichen Krankheitsverlauf beenden zu wollen“. Das Gericht argumentiert, dass der Staat durch das Verbot, dieses Medikament zu erwerben, einen vielleicht nicht klassischen, aber dennoch unzulässigen „Eingriff“ in die Freiheit zu selbstbestimmtem Sterben vornimmt. Die Bestimmung des Betäubungsmittelgesetzes, wonach Medikamente wie Natrium-Pentobarbital nur zu Therapiezwecken abgegeben werden dürfen, sieht das Gericht bei Fällen gesetzlich akzeptierter Autothanasie nicht verletzt, da der Einsatz des Medikaments in einer solchen extremen Notlage therapeutischen Zwecken dient. Wolfgang Janisch hat dies im Titel eines Artikels in der Süddeutschen Zeitung vom 17. Mai 2017 kommentiert: „Der Tod als letzte Therapie.“[28]
Über den Erhalt der tödlichen Gabe entscheiden nach diesem Urteil weder Hausärzte noch ein Konsilium der Ärztekammer, sondern die vom Gericht verlangte „besonders sorgfältige Überprüfung“ liegt jetzt in den Händen von heranzuziehenden Sachverständigen, die das BVerwG beim Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) ansiedelt. Das Bundesinstitut hat bislang aber lediglich die Prüfung und Zulassung von Arzneimitteln überwacht. Ärzte des BfArM werden zur Überprüfung der ersten Bedingung (eine extreme Notlage, verursacht durch eine unheilbare Krankheit mit starken Schmerzen) in Zukunft Diagnosen zu stellen haben, die die Krankheit und den Geisteszustand der betreffenden Patienten zu bewerten haben. Als zweite Bedingung muss geklärt werden, ob der Sterbewillige autonom entscheiden kann, also zu einer freien und ernsthaften Entscheidung in der Lage ist. Die dritte Bedingung sagt, dass keine zumutbare Alternative zur Verwirklichung des Sterbewunsches zur Verfügung steht, etwa ein Behandlungsabbruch.
Nach dem Urteil des BVerwG vom 2. März 2017 äußerte der damalige Bundesgesundheitsminister Hermann Gröhe (CDU), dass eine staatliche Behörde „niemals Helfershelfer einer Selbsttötung werden“ dürfe.
Ende Juni 2018 wies Jens Spahn, Bundesgesundheitsminister im Kabinett Merkel IV, das BfArM an, das Urteil des BVerwG zu ignorieren und Anträge Schwerstkranker auf den Erhalt todbringender Medikamente generell abzulehnen.[29][30]
Von den bis Mitte 2019 beim BfArM eingegangenen 127 Anträgen nahm das BfArM keinen einzigen an.[31] In ihrer Antwort auf die Kleine Anfrage der Abgeordneten Katrin Helling-Plahr, Stephan Thomae, Jens Beeck, von weiteren Abgeordneten und der Fraktion der FDP nennt die Bundesregierung die Zahl der Anträge von Anfang März 2017 bis Ende August 2020. In diesem Zeitraum gingen 190 Anträge ein. Keiner der Anträge wurde bewilligt.[32]
Im Juni 2020 berichteten verschiedene Medien, dass der vom früheren Hamburger Justizsenator Roger Kusch gegründete „Verein Sterbehilfe“ einem Bewohner eines Altenheims in Norddeutschland erstmals zum Suizid verholfen habe.[33][34][35]
Ebenfalls im Juni 2020 legte die Deutsche Gesellschaft für Psychoanalyse, Psychotherapie, Psychosomatik und Tiefenpsychologie (DGPT) durch ihren geschäftsführenden Vorstand eine Stellungnahme unter dem Titel Vorstellungen und Vorschläge zu wesentlichen Eckpunkten einer möglichen Neuregelung der Suizidassistenz vor.[36]
Der Bundestag führte im April 2021 eine Orientierungsdebatte, um die gesetzgeberischen Optionen zur Umsetzung der Vorgaben des Bundesverfassungsgerichts im Zusammenhang mit der Auflösung von § 217 des Strafgesetzbuches zu diskutieren.[37] Im Sommer 2021 wurden Hinweise der Bundesärztekammer zum ärztlichen Umgang mit Suizidalität und Todeswünschen[38] sowie eine Handreichung zum Umgang mit nachhaltigen Suizidwünschen bei schwerer Krankheit veröffentlicht.[39]
Die Deutsche Gesellschaft für Palliativmedizin (DGP) gab im September 2021 „Empfehlungen (...) zum Umgang mit dem Wunsch nach Suizidassistenz in der Hospizarbeit und Palliativversorgung“ heraus.[40] Die Landesärztekammer Hessen passte ihre Regelungen in der ärztlichen Berufsordnung an, indem sie die Aussage „Ärztinnen und Ärzte dürfen keine Hilfe zur Selbsttötung leisten“ strich. Die Kammer betonte zugleich das Verbot der Tötung auf Verlangen.[41]
Schweiz
In der Schweiz ist Hilfe zur Selbsttötung nicht strafbar, sofern kein egoistisches Motiv vorliegt (Art. 115 StGB). Die Schweizerische Akademie der Medizinischen Wissenschaften betont aber in ihren Richtlinien, Suizidhilfe sei nicht „Teil der ärztlichen Tätigkeit“. Es gibt auch keinen rechtlichen Anspruch auf eine Beihilfe zum Suizid.
Bekannt sind in der Schweiz die beiden zusammen bereits rund 90.000 Mitglieder zählenden Vereine EXIT (Romandie) und EXIT (Deutsche Schweiz), welche ihren Mitgliedern aufgrund klarer Richtlinien Hilfestellung und Ärzte vermitteln, um bei der Selbsttötung zu assistieren, sowie der rund 5500 Mitglieder zählende Verein Dignitas. Diese Vereine sind Mitglied der „World Federation of Right-to-Die-Societies“.[42] Weitere Organisationen sind Ex International, welche sich auf Sterbewillige aus dem Ausland konzentriert,[43] sowie Life Circle.[44] Prinzipiell kann aber jede mündige Person jeden Arzt um die Verschreibung und Beschaffung des notwendigen Medikamentes anfragen, wobei aber längstens nicht jeder Arzt bzw. jede Apotheke bereit ist, eine solche Hilfestellung zu leisten. Mitglieder der Sterbehilfeorganisationen profitieren jedoch davon, dass diese Strukturen und Prozeduren bieten, wie zum Beispiel ärztliche/psychologische Gespräche, in welchen der Sterbewunsch erörtert und dokumentiert wird.[45]
Seit Juni 2012 gibt es die ersten Gesetze zur Sterbehilfe in einigen Kantonen. So wurde im Kanton Waadt u. a. geregelt, unter welchen Voraussetzungen in einem öffentlichen Spital oder einem Pflegeheim eine Sterbehilfeorganisation Zutritt erhalten muss und Beihilfe zur Selbsttötung erfolgen kann: „So muss eine schwere und unheilbare Krankheit vorliegen und anderseits die Urteilsfähigkeit des Sterbewilligen gegeben sein. Ob die beiden Kriterien erfüllt sind, entscheidet ein Chefarzt oder Klinikleiter zusammen mit dem Pflegeteam und dem behandelnden Arzt.“[46]
In der Schweiz steigt die Inanspruchnahme eines assistierten Suizid. 2014 waren es 742 Personen (320 Männer und 422 Frauen) und[47] 2017 bereits 1009 Personen (413 Männer und 596 Frauen).[48][49]
Österreich
In Österreich war die „Mitwirkung am Selbstmord“ bis 2021 generell verboten und wurde mit Freiheitsstrafe von sechs Monaten bis zu fünf Jahren bestraft (§ 78 des Strafgesetzbuches). Das Verbot stammte aus der Zeit des autoritären Ständestaats, was auch den religiös geprägten Begriff des „Selbstmords“ anstelle von „Suizid“ erklärt (1934 bis 1974 § 139b Strafgesetz).[50] § 78 des Strafgesetzbuches ist sehr weit formuliert und erfasst selbst geringfügige Unterstützungshandlungen wie den Kauf eines Zugtickets zu einem Sterbeverein in der Schweiz – auch wenn die Unterstützung durch nahe Angehörige, (Ehe-)Partner oder andere nahestehende Personen erfolgt.[50] Die Bioethikkommission beim Bundeskanzleramt forderte daher eine Reform des Straftatbestands, „die sowohl dem Prinzip der Aufrechterhaltung der sozialen Norm der Suizidprävention, als auch dem Schutz vor Fremdbestimmung vulnerabler Personen Rechnung trägt, jedoch ebenso eine individuelle Hilfe in Ausnahmefällen zulässt.“[51]
In seinem am 11. Dezember 2020 verkündeten Erkenntnis zu mehreren Beschwerden sterbewilliger Antragsteller, Angehöriger und eines Arztes entschied der österreichische Verfassungsgerichtshof, dass das absolute Verbot jeglicher Beihilfe zum Suizid verfassungswidrig sei. Das Beihilfe-Verbot in § 78 StGB wurde daher zum 31. Dezember 2021 aufgehoben, nicht aber das Verbot der Tötung auf Verlangen, also der aktiven Sterbehilfe.[52] Der österreichische Nationalrat stimmte daraufhin am 16. Dezember 2021 für eine neue Regelung der Beihilfe zum Suizid für dauerhaft schwerkranke oder unheilbar kranke Erwachsene.[53] Das Sterbeverfügungsgesetz und die neue Fassung des § 78 StGB traten am 1. Jänner 2022 in Kraft.[54]
Niederlande
In den Niederlanden ist die vorsätzliche Hilfe zur Selbsttötung verboten (Art. 294 des Strafgesetzbuches), allerdings nicht strafbar, wenn sie von einem Arzt unter Einhaltung bestimmter Sorgfaltspflichten begangen wurde und dem Leichenbeschauer Meldung erstattet wurde. Diskutiert wird auch die Legalisierung der Abgabe von tödlichen Präparaten durch Ärzte, damit Sterbewillige ihr Leben ohne direkte ärztliche Hilfe beenden können.[55]
Vereinigte Staaten von Amerika
In den US-Bundesstaaten Oregon und Washington ist der ärztlich assistierte Suizid straffrei und im Oregon Death with Dignity Act bzw. im Washington Death with Dignity Act geregelt.
- Bekannte Fälle von assistiertem Suizid
- Ramón Sampedro: Der Spanier war 30 Jahre lang mit einem hohen Querschnitt vom Hals abwärts gelähmt. Seine Geschichte wurde in dem Film Das Meer in mir verfilmt. Dem Spanier wurde auf seinen Wunsch hin von einer Freundin ein Glas Wasser mit Zyankali so in die Nähe seines Mundes gestellt, dass er selbst mit einem Strohhalm daraus trinken konnte und daraufhin starb (1998). Mehrere seiner Freunde zeigten sich selbst der Beihilfe an, woraufhin das Verfahren eingestellt wurde.
Gesetzliche Regelungen
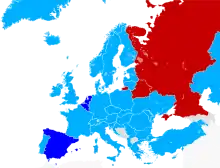
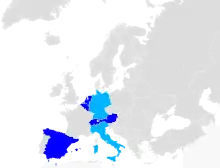
Deutschland
In Deutschland ist aktive Sterbehilfe als Tötung auf Verlangen gemäß § 216 StGB strafbar und mit Freiheitsstrafe von sechs Monaten bis zu fünf Jahren bewehrt.
Am 10. Dezember 2015 trat ein Gesetz in Kraft, das die geschäftsmäßige – die unabhängig von einer Gewinnerzielungsabsicht wiederholte Förderung der Selbsttötung – unter Strafe stellte.[57][58][59] Diese abstrakt das Leben gefährdende Handlung war mit dem neu gefassten § 217 des Strafgesetzbuches verboten. Angehörige oder andere dem Suizidwilligen nahestehende Personen, die sich lediglich als nicht geschäftsmäßig handelnde Teilnehmer an der Tat beteiligen, bleiben von der Strafandrohung ausgenommen.[21][22]
Am 26. Februar 2020 erklärte das Bundesverfassungsgericht den 2015 eingeführten § 217 StGB (Geschäftsmäßige Förderung der Selbsttötung) für verfassungswidrig und somit nichtig.[60]
Rechtliche und gesellschaftliche Entwicklungen vor 2020
Die Deutsche Gesellschaft für Chirurgie hatte Anfang 1979 durch einen interdisziplinären Ausschuss Hinweise für Ärzte veröffentlicht, deren Präambel besagt, dass „[…] Lebensverlängerung nicht unter allen Umständen Ziel ärztlichen Handeln sein“ kann.[61]
1986 legte eine interdisziplinäre Arbeitsgruppe einen „Alternativentwurf eines Gesetzes über Sterbehilfe“ vor.[62] Bis etwa 2006 verlief die Diskussion fast ausschließlich auf theoretischer Ebene im rechtswissenschaftlichen Bereich, wo 2008 auch ein Vorschlag eines umfassenden Sterbehilfegesetzes veröffentlicht wurde, das den Lebensschutz in den Vordergrund stellt und auch Details einer möglichen gesetzlichen Regelung berücksichtigt,[63] Kritiker warfen diesem Entwurf jedoch zu penible Regelungen vor.[64]
Der 66. Deutsche Juristentag hat sich am 20. September 2006 mit großer Mehrheit für eine gesetzliche Regelung der Sterbehilfe und der Verbindlichkeit von Patientenverfügungen ausgesprochen. Das bedeutet, dass Behandlungsabbrüche und das Unterlassen lebenserhaltender Maßnahmen auch schon vor der Sterbephase rechtlich erlaubt sein sollen. Im Strafgesetzbuch solle ausdrücklich klargestellt werden, dass sich Ärzte in solchen Fällen nicht strafbar machen. Daran entzündete sich in der Öffentlichkeit eine kontroverse Debatte. Schließlich wurden auch im Bundestag im Frühjahr 2007 zwei fraktionsübergreifende Gruppenanträge eingereicht. Sie unterscheiden sich vor allem in einem Punkt: Der Antrag von Bosbach, Röspel, Winkler, Fricke et al. sieht im Gegensatz zu dem anderen Antrag keine Verbindlichkeit der Patientenverfügung für den Fall vor, dass die Befolgung der Patientenverfügung zum Tod führen würde, obwohl die Erkrankung noch keinen unumkehrbaren tödlichen Verlauf genommen hat.
Ein Unterlassen medizinischer Eingriffe auf der Grundlage einer vom Betroffenen verfassten Patientenverfügung oder einer sonstigen beachtenswerten Willensäußerung stellt keine aktive, sondern passive Sterbehilfe dar.[65] Eine Behandlung gegen den Willen des Patienten, also das Missachten des Patientenwillens oder einer Patientenverfügung, erfüllt in Deutschland den Straftatbestand der Körperverletzung.
Ausgehend von der Sterbehilfe-Diskussion wurde das Thema in der Öffentlichkeit meist unter dem Begriff „Patientenverfügung“ diskutiert, also aus der Perspektive der Betroffenen. Viele Menschen befürchteten, dass ihr vorher deutlich geäußerter Wille ignoriert werden könnte und ihnen ein langes Sterben zugemutet werden könnte, weil Ärzte – aus Überzeugung oder aus Angst vor rechtlichen Konsequenzen – entgegen diesem Willen handeln. Durch das Urteil des BGH vom 25. Juni 2010[66] werden diese Befürchtungen wohl gegenstandslos.
Nach vielen Beratungen und Änderungen verschiedener Entwürfe stimmte der Deutsche Bundestag schließlich am 18. Juni 2009 mit 317 Ja-Stimmen bei 233 Nein-Stimmen und 5 Enthaltungen dem „Entwurf eines Dritten Gesetzes zur Änderung des Betreuungsrechts“ der Abgeordneten Stünker, Kauch, Jochimsen und weiterer Abgeordneter zu.[67]
Der Bundesgerichtshof (BGH) hat in einem Grundsatzurteil vom 25. Juni 2010 zum Behandlungsabbruch („Fall Putz“)[66] das Selbstbestimmungsrecht des Patienten gestärkt, indem er entschied, dass (im strafrechtlichen Sinne) eine entsprechende Einwilligung des Patienten sowohl das Unterlassen weiterer lebenserhaltender Maßnahmen rechtfertige als auch die aktive Beendigung oder Verhinderung einer von dem Patienten nicht oder nicht mehr gewollten Behandlung. Die zur Straffreiheit führende Einwilligung könne bei einem nicht einwilligungsfähigen Patienten auch zuvor in einer Patientenverfügung oder sogar in einer mündlichen Äußerung gegeben worden sein.[68][69] Solche Äußerungen sind für rechtliche Betreuer und Bevollmächtigte verbindlich (§ 1901a BGB), sie binden auch das Betreuungsgericht (§ 1904 Abs. 3 BGB) und seit 26. Februar 2013 auch unmittelbar den Arzt (§ 630d BGB).
Das Berufsrecht der Mediziner wurde der neuen Gesetzeslage und insbesondere als Reaktion auf o. g. Urteil des BGH vom 25. Juni 2010 durch neue „Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung“ vom 21. Januar 2011 angepasst.[70] Die Diskussionen auf dem 114. Deutschen Ärztetag Anfang Juni 2011 zeigen jedoch, dass auch damit das Thema für die Ärzteschaft noch lange nicht beendet ist.[71][72][73]
Einen außerparlamentarischen Entwurf für ein solches Gesetz hatte am 8. Mai 2014 die Deutsche Stiftung Patientenschutz der Öffentlichkeit vorgestellt.[74] Sie forderte, mit einem neuen Paragraph 217 Strafgesetzbuch das organisierte Betreiben von Suizidbeihilfe durch Einzelpersonen oder Gruppen zu verbieten.[75] Wer bei einer Selbsttötung jedoch lediglich „Teilnehmer“ sei, ohne geschäftsmäßig zu handeln, sollte nach dem Willen der Autoren des Gesetzesentwurfs Steffen Augsberg und Eugen Brysch straffrei bleiben – aber nur, sofern der Suizident „sein Angehöriger oder eine andere ihm nahestehende Person ist“. Hierzu allerdings seien „in aller Regel nicht“ Ärzte oder Pflegekräfte zu rechnen.[74]
Im Jahr 2014 hat Bundesgesundheitsminister Hermann Gröhe, CDU, den Anlauf zu dieser gesetzlichen Regelung der Beihilfe zur Selbsttötung unternommen. Die Große Koalition aus CDU/CSU und SPD hat sich daraufhin auf einen Fahrplan für ein Gesetz zur Sterbehilfe geeinigt: Am 2. Juli 2015 fand die Erste Lesung der bis dahin in den Bundestag eingebrachten vier Gruppenanträge statt.[76] Am 23. September 2015 führte der Rechtsausschuss eine öffentliche Anhörung durch.[77] Der Deutsche Ethikrat hatte seine ursprüngliche Distanz[78] gegenüber neuen strafrechtlichen Bestimmungen zur Selbsttötung differenzierter formuliert. Zur gesetzlichen Stärkung der Suizidprävention hatte er in der Ad-hoc-Empfehlung vom 18. Dezember 2014 gefordert, das derzeit geltende Strafrecht nicht grundsätzlich zu ändern. Eine eigene gesetzliche Regulierung etwa der ärztlichen Suizidbeihilfe lehnte er mehrheitlich ebenso ab, wie jede Regulierung der Suizidbeihilfe für eine andere Berufsgruppe, auch weil auf diese Weise „erlaubte Normalfälle“ einer Suizidbeihilfe definiert würden. Nach Auffassung der Mehrheit des Deutsche Ethikrats sollte Beihilfe zum Suizid sowie deren legales Anbieten jedoch untersagt werden, wenn sie auf Wiederholung angelegt sind, öffentlich erfolgen und damit den Anschein einer sozialen Normalität hervorrufen könnten. Eine Suizidbeihilfe, die keine individuelle Hilfe in tragischen Ausnahmesituationen, sondern eine Art Normalfall wäre, etwa im Sinne eines wählbaren Regelangebots von Ärzten oder im Sinne der Dienstleistung eines Vereins, lehnte der Deutsche Ethikrat ab.[79]
Über folgende fünf Gesetzentwürfe wurde 2015 in erster Lesung (lediglich der Gruppenantrag um die Bundestagsabgeordnete Katja Keul) bzw. in zweiter und dritter Lesung (alle weiteren Gruppenanträge) im Bundestag abgestimmt:
- Der Gruppenantrag um die Bundestagsabgeordneten Brand, CDU, und Griese, SPD:[21] Wer bei einer Selbsttötung lediglich Teilnehmer sei, ohne geschäftsmäßig zu handeln, sollte bei diesem Antrag straffrei bleiben, solange der Suizident Angehöriger oder nahestehende Person ist. Dieser Gruppenantrag wurde von den Unterstützern selbst als „Weg der Mitte“ bezeichnet.[80] Dieser Gesetzentwurf mit dem Titel Entwurf eines Gesetzes zur Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung wurde vom Bundestag mit einer Mehrheit von 360 von 602 abgegebenen Stimmen angenommen.[81]
- Der Gruppenantrag um die Bundestagsabgeordneten Sensburg, CDU, und Dörflinger, CDU:[82] Der Antrag wollte für Deutschland jegliche Beihilfe zum Suizid zum Delikt ausgestalten.
- Der Gruppenantrag um die Bundestagsabgeordneten Hintze, CDU, und Lauterbach, SPD:[83] Auf dem Wege einer Ergänzung des BGB sollte Ärzten Schutz vor jenen Ärztekammern und dadurch Rechtssicherheit verschafft werden, welche ihnen jegliche Suizidbeihilfe verbieten. Bei Selbsttötungen sollten Ärzte jedoch nur diejenigen Patienten unterstützen dürfen, die todkrank sind.
- Der Gruppenantrag um die Bundestagsabgeordneten Künast, Die Grünen, und Sitte, Die Linke:[84] Der Antrag bemühte sich, Suizidbeihilfe straflos beizubehalten, wollte jedoch ein Erstberatungsmonopol für Ärzte einführen und dessen Missachtung mit erheblicher Strafe bewehren.
- Der Gruppenantrag um die Bundestagsabgeordnete Keul, Die Grünen:[85] Dieser Antrag plädierte für die Beibehaltung der aktuellen Rechtslage.
Gegen die ersten vier hier benannten Gruppenanträge waren von verschiedenster Seite schwere grund- und strafrechtliche Bedenken angemeldet worden. So haben die Wissenschaftlichen Dienste des Bundestags am 5. August 2015 zu den Anträgen kritisch Stellung bezogen;[86][87] in der Anhörung im Rechtsausschuss haben die Rechtsprofessoren Matthias Herdegen, Eric Hilgendorf und Reinhard Merkel auf diese Bedenken hingewiesen.[88][89][90] Schon vor Veröffentlichung der Gruppenanträge haben mehr als 140 Strafrechtsprofessoren davor gewarnt, das Strafrecht in diesem Zusammenhang zu ändern.[91]
Kritik an einer solchen Änderung der Strafvorschrift äußerten unter anderem der Medizinethiker Axel W. Bauer bereits 2013 aus einer konservativen Perspektive[92] sowie 2016 der Straf- und Medizinrechtler Gunnar Duttge.[93] Auch Claus Roxin wandte sich gegen die Vorschrift und präsentierte Vorschläge für eine alternative, aus seiner Sicht verfassungskonforme Ausgestaltung der Norm.[94]
Rechtliche und gesellschaftliche Entwicklungen ab 2020
In einem am 26. Februar 2020 verkündeten Urteil erklärte das Bundesverfassungsgericht dieses Verbot für verfassungswidrig und daher für nichtig.[95] Dem Gericht zufolge umfasse das allgemeine Persönlichkeitsrecht in Verbindung mit der Menschenwürde „als Ausdruck persönlicher Autonomie ein Recht auf selbstbestimmtes Sterben.“[95] Es schließe auch das Recht ein, sich das Leben zu nehmen. Das Verbot in § 217 StGB mache es „Suizidwilligen faktisch unmöglich, die von ihnen gewählte, geschäftsmäßig angebotene Suizidhilfe in Anspruch zu nehmen“, so „dass dem Einzelnen faktisch kein Raum zur Wahrnehmung seiner verfassungsrechtlich geschützten Freiheit verbleibt.“[95] Unter strengen Voraussetzungen, die der Gesetzgeber festlegen kann, soll dem Gericht zufolge auch geschäftsmäßige Hilfe künftig möglich sein.[96][97]
Noch am Tag der Urteilsverkündung durch das Bundesverfassungsgericht wandte sich die FDP-Abgeordnete Katrin Helling-Plahr mit einem Vorschlag für ein Beratungsmodell[98] an den Deutschen Bundestag. Die Rechtspolitikerin legte dafür ein Eckpunktepapier[99] vor. Dieses sieht eine mehrstufige Beratung für Menschen vor, die sich mithilfe von Ärzten oder Sterbehilfevereinen das Leben nehmen wollen – analog dem Verfahren bei Schwangerschaftsabbrüchen. Dabei müssten sich Ärzte und Beratungsstellen davon überzeugen, ob der Suizidwillige sich frei, eigenverantwortlich und im Vollbesitz seiner geistigen Kräfte entschieden hat. Zwischen der Beratung und dem assistierten Suizid soll eine Wartefrist vorgeschrieben werden.
Am 15. April 2020 hat Bundesgesundheitsminister Jens Spahn Ärztevertreter, Verbände und Kirchen um Vorschläge zu wesentlichen Eckpunkten einer möglichen Neuregelung der Suizidassistenz gebeten.[100] Gesetzentwürfe für eine Neuregelung der Suizidassistenz kamen bislang von dem Humanistischen Verband Deutschlands (HVD), der Deutschen Stiftung Patientenschutz sowie einem Zusammenschluss von vier Wissenschaftlern aus Medizinrecht, Medizinethik und Palliativmedizin.
Dem Vorschlag[101] des HVD vom 2. Mai 2020 zufolge soll es weder einen neuen Paragraph 217 im Strafgesetzbuch noch ein neues Verbot der Suizidhilfe für Mediziner, Vereine oder nicht-ärztliche Sterbehelfer geben. Anstelle von psychiatrischen Begutachtungen und verpflichtenden Beratungen schlägt der Verband freiwillige Angebote zu freiwilligen sowie ergebnisoffenen Gesprächen in sogenannten Suizid(konflikt)-Beratungsstellen vor. Die gewerbsmäßige Sterbehilfe bleibt in dem Gesetzvorschlag verboten und soll mit einer Gefängnisstrafe von bis zu zwei Jahren oder mit Geldstrafe bestraft werden. Ein besonders schwerer Fall bestehe für den HVD, wenn eine Zwangslage, Krisensituation, Willensschwäche oder mangelndes Urteilsvermögen aufgrund von Nichtwissen über Alternativen eines Suizidwilligen ausgenutzt werde. Dann soll die Freiheitsstrafe nicht unter zwei bis fünf Jahren betragen.
In ihrem am 12. Juni 2020 vorgelegten Gesetzentwurf zielt die Deutsche Stiftung Patientenschutz auf einen neuen § 217 „Förderung der Selbsttötung“[102] im Strafgesetzbuch, um das Selbstbestimmungsrecht des Sterbewilligen zu schützen. Die auf Profit angelegte gewerbsmäßige Suizidassistenz soll mit einer Freiheitsstrafe bis zu fünf Jahren bestraft werden. Bei der vom Bundesverfassungsgericht erlaubten organisierten geschäftsmäßigen Sterbehilfe orientiert sich die Stiftung am Urteil der Karlsruher Richter. Demnach müsse garantiert sein, dass der Sterbewillige ausreichend über Handlungsalternativen informiert ist und sich nicht unter Druck und Zwang für eine Selbsttötung entscheidet. Dessen müsse sich ein Suizidhelfer vergewissern und schriftlich dokumentieren. Ignoriert er die höchstrichterlichen Maßstäbe, soll ihm eine Freiheitsstrafe bis zu drei Jahren drohen. Die Unterstützung durch Angehörige des Suizidwilligen bleiben laut Gesetzentwurf der Stiftung straffrei.
Der Vorschlag von Gian Domenico Borasio und Ralf Jox, beide Palliativmediziner an der Universität Lausanne, dem Medizinrechtler Jochen Taupitz sowie dem Tübinger Medizinethiker Urban Wiesing vom 22. Juni 2020 sieht eine von Ärzten maßgeblich bestimmte Suizidhilfe vor. Angehörige und dem Sterbewilligen nahe stehende Personen sollen Unterstützung zur Suizidassistenz leisten dürfen, Sterbehilfevereine aber weiterhin keine Rolle spielen. Nach Ansicht der Mediziner sind Ärzte aufgrund ihrer Ausbildung geeignet, die Freiverantwortlichkeit von Behandlungswünschen zu prüfen, über medizinische Alternativen zu informieren und schließlich auch das Rezept für ein Tötungsmittel auszustellen. Die Entscheidung müsse freiverantwortlich, dauerhaft und informiert getroffen werden. Hinzugezogen werden müsse zudem bei jeder Entscheidung ein zweiter Arzt. Zwischen dem Arztgespräch und der Verschreibung des tödlichen Medikaments soll mindestens eine zehntägige Frist liegen. Zudem dürfe kein Arzt dazu gezwungen werden, Suizidhilfe zu leisten. Ziel sei es, den Gesetzvorschlag „Selbstbestimmung im Sterben – Fürsorge zum Leben“[103] sowohl im Strafrecht als auch im Medizinrecht zu verankern.
Österreich
Aktive Sterbehilfe ist in Österreich strafbar und fällt entweder unter den Tatbestand des Mordes (§ 75 StGB), der Tötung auf Verlangen (§ 77 StGB) oder der Mitwirkung am Selbstmord (§ 78 StGB). Nicht strafbar ist hingegen die passive Sterbehilfe, der Verzicht auf lebensverlängernde Maßnahmen beim Sterben, wenn ein Patient dies aktuell wünscht oder diesen Wunsch im Vorhinein mit einer gültigen Patientenverfügung zum Ausdruck gebracht hat. Erlaubt ist auch die aktive indirekte Sterbehilfe, worunter man medizinische Maßnahmen versteht, die das Leiden eines Menschen unter Einsatz aller helfenden Mittel lindern, auch wenn dadurch möglicherweise der Sterbeprozess verkürzt wird.
Januar 2014 wurde die Gründung des Vereins „Letzte Hilfe – Verein für selbstbestimmtes Sterben“ bei der Polizeidirektion Wien beantragt. Es erfolgte die Untersagung mit Verweis auf § 78 StGB: „Wer einen anderen dazu verleitet, sich selbst zu töten, oder ihm dazu Hilfe leistet, ist mit Freiheitsstrafe von sechs Monaten bis zu fünf Jahren zu bestrafen.“ Dagegen führten der Astrophysiker Heinz Oberhummer und Eytan Reif, die sich beide noch in der laizistischen Initiative Religion ist Privatsache engagieren, Beschwerde, die am 8. Oktober 2014 das Wiener Verwaltungsgericht beschäftigte, das eine schriftliche Entscheidung ankündigte.
Die Proponenten wollen mit dem nicht genehmigten Verein ein „selbstbestimmtes Leben und Sterben in Würde“ ermöglichen. Der Verein will mündigen von unheilbar schwerer Krankheit, Behinderung oder unerträglichen Schmerzen Betroffenen „auf ihren expliziten Wunsch beratend bezüglich eines Freitodes zur Seite stehen.“ Im Sinne einer Suizidbeihilfe würde man Menschen mit diesem Wunsch Kontakt zu Einrichtungen im Ausland verschaffen und sie auch dorthin begleiten. Die Initiative will eine Änderung der Gesetzeslage erreichen und sieht den Staat säumig in der Pflicht, Bürger vor Gefahren zu schützen. Der Richter schloss nicht aus, das Verfahren zu unterbrechen, um gleich den Verfassungsgerichtshof zu befassen. Reif und Oberhummer schlossen auch einen Gang zum Europäischen Gerichtshof für Menschenrechte (EGMR) nicht aus.[104]
Anfang Juni 2015 hat das Verwaltungsgericht Wien die Beschwerde abgewiesen.[105] Die Beschwerdeführer haben die Sache an den Verfassungsgerichtshof weitergezogen,[106] der in seinem Erkenntnis vom 8. März 2016 eine Verletzung verfassungsgesetzlich gewährleisteter Rechte durch Nichtgestattung der Gründung eines Vereins für Sterbehilfe wegen Verfolgung eines strafgesetzwidrigen Zwecks verneinte.[107]
2019 wurde die Österreichische Gesellschaft für ein humanes Lebensende (ÖGHL) gegründet, die unter anderem einen Antrag zum österreichischen Verfassungsgerichtshof für die Entkriminalisierung der Sterbehilfe, insbesondere für die Liberalisierung von § 78 StGB „Mitwirkung am Selbstmord“ (Suizidhilfe) und von § 77 StGB „Tötung auf Verlangen“ (Sterbehilfe) unterstützt.[108][109]
Umgekehrt bestehen Bestrebungen einer Stärkung des Verbots aktiver Sterbehilfe durch Erhebung in den Verfassungsrang.[110]
Der Verfassungsgerichtshof (VfGH) hat am 11. Dezember 2020 jene Bestimmung aufgehoben, die die Hilfeleistung zum Selbstmord unter Strafe stellt. Die Wortfolge „oder ihm dazu Hilfe leistet“ in § 78 des Strafgesetzbuches (StGB) ist verfassungswidrig. Sie verstößt gegen das Recht auf Selbstbestimmung, weil dieser Tatbestand jede Art der Hilfeleistung unter allen Umständen verbietet. Die Aufhebung der bisherigen Fassung tritt mit Ablauf des 31. Dezember 2021 in Kraft.[111][112] Zum 1. Jänner 2022 tritt das Sterbeverfügungsgesetz und die neue Fassung des § 78 StGB in Kraft.[113]
Gesetzeslage in Deutschland, Österreich und der Schweiz
| Staat | Aktive Sterbehilfe | Beihilfe zur Selbsttötung (assistierter Suizid) | Passive Sterbehilfe | Indirekte Sterbehilfe |
|---|---|---|---|---|
Die "geschäftsmäßige Förderung der Selbsttötung" wurde 2015 durch § 217 Strafgesetzbuch unter Strafe gestellt. Mit Urteil des Bundesverfassungsgerichtes vom 26. Februar 2020 (2 BvR 2347/15 u.a)[117] wurde § 217 für verfassungswidrig erklärt und das Recht auf den Tod als eigenständiges, aus der Menschenwürdegarantie und der allgemeinen Handlungsfreiheit unmittelbar abzuleitendes Grundrecht anerkannt. |
||||
Inkrafttreten des neuen Sterbevefügungsgesetzes und der neuen Fassung des § 78 StGB zum 1. Jänner 2022.[122] |
||||
(Keine Verfassungsgerichtsbarkeit vorhanden) |
||||
In der Schweiz sind mehrere Vereine in der Freitodbegleitung aktiv: die beiden voneinander unabhängigen Exit-Vereine seit 1982, Ex International seit 1997, Dignitas seit 1998, Life Circle seit 2012 und Liberty Life seit 2015.
Andere Länder
In Europa waren bis 2009 die Niederlande, Belgien und Luxemburg die ersten Länder, die aktive und passive Sterbehilfe in unterschiedlichem Ausmaß legal zuließen. Das kanadische Parlament verabschiedete im Juni 2016 ein Gesetz zur Legalisierung von assistierter Sterbehilfe (Bill C-14). Vorausgegangen waren eine Regelung in der Provinz Québec sowie eine Entscheidung des Obersten Gerichtshofes; der die Strafbarkeit der ärztlichen Sterbehilfe aufhob.[125] Am 18. März 2021 billigte auch Spanien die Legalisierung der aktiven Sterbehilfe mit deutlicher Mehrheit im Parlament.[126]
2001 ließen die Niederlande als erstes Land der Welt die aktive Sterbehilfe zu (wet toetsing levensbeëindiging op verzoek en hulp bij zelfdoding – Gesetz zur Kontrolle der Lebensbeendigung auf Verlangen und Hilfe bei der Selbsttötung).[127] Das Gesetz und seine Praktizierung ermöglichen es Menschen, zu Hause und im Kreis ihrer Angehörigen zu sterben. Formelle Prozeduren sollen sicherstellen, dass ein Patient wirklich für einen freiwilligen Tod bereit ist. Das lebensbeendende Handeln findet in etwa 90 Prozent der Fälle zu Hause statt (2008 wurde es in 2.083 von 2.331 Fällen vom Hausarzt durchgeführt).[128] Seit 2013 ist in den Niederlanden auch die Sterbehilfe bei todkranken Babys legal.[129]
Am 13. Oktober 2016 wurde bekannt, dass die Regierung einen neuen Gesetzentwurf beabsichtigt.[130] 2015 gingen 4,5 Prozent aller Todesfälle in den Niederlanden auf aktive Sterbehilfe zurück; Ärzte erfüllten rund die Hälfte der Bitten Schwerstkranker um Tötung.[131]
2002 trat in Belgien das Gesetz über die Sterbehilfe in Kraft, 2009 folgte das Gesetz über Sterbehilfe und assistierten Suizid im Großherzogtum Luxemburg. Beide ähneln dem niederländischen Sterbehilfegesetz. Im Februar 2014 stimmte das belgische Parlament mit Mehrheit für eine Gesetzesänderung, die aktive Sterbehilfe für todkranke Kinder und Jugendliche unter 18 Jahren zulässt (z. B. krebskranke Minderjährige). Mediziner in Belgien erwarten etwa ein Dutzend solcher Fälle pro Jahr.[132]
Über 2000 französische Ärzte, Schwestern und Pfleger erklärten im März 2007 öffentlich, Patienten beim Suizid geholfen zu haben. Dies wurde als ein Hilferuf an Öffentlichkeit und Gesetzgeber betrachtet.
In vielen europäischen Ländern, zum Beispiel in den katholisch geprägten Ländern Spanien, Frankreich und Italien, wurde oder wird eine gesetzliche Regelung zur Sterbehilfe kontrovers diskutiert.
Im angelsächsischen Rechtskreis wurde ärztliche Hilfe beim Suizid erstmals 1995 im Nordterritorium von Australien ausdrücklich – für kurze Zeit – durch den Rights of the Terminally Ill Act zugelassen. In den USA gibt es in mehreren Bundesstaaten Regelungen, die die ärztliche Unterstützung bei der Selbsttötung erlauben: den seit 1997 existierenden Oregon Death with Dignity Act, den 2009 in Kraft getretenen Washington Death with Dignity Act, den 2013 in Kraft getretenen Vermont Patient Choice at End of Life Act[133] und den 2016 verabschiedeten California End of Life Option Act.[134] sowie den Colorado End-of-Life Options Act, in Kraft seit 16. Dezember 2016. Außerdem ist ärztliche Sterbehilfe infolge der Gerichtsentscheidung Baxter v. Montana im Bundesstaat Montana seit dem 31. Dezember 2009 faktisch legal, ähnlich seit 2014 in New Mexico. Zuletzt scheiterte der Versuch der Kriminalisierung des Suizidhilfe in Montana am 2. März 2021 als der Senat einen entsprechenden Gesetzesentwurf stoppte.[135] Am 17. März 2021 genehmigte der Senat von New Mexico die zuvor vom Unterhaus verabschiedete Entkriminalisierung der Suizidhilfe.[136]
In Australien haben fünf Bundesstaaten die Beihilfe zur Selbsttötung legalisiert, begonnen durch den Voluntary Assisted Dying Act 2017 vom 29. November 2017 in Victoria[137], gefolgt von Western Australia mit dem Voluntary Assisted Dying Act 2019 vom 19. Dezember 2019[138] sowie dem am 23. März 2021 verabschiedeten End of Life Choices Act in Tasmanien.[139] Am 24. Juni 2021 folgte die Legalisierung im Bundesstaat Südaustralien.[140] Am 17. September 2021 (Inkrafttreten: Frühjahr 2023) folgte Queensland als fünfter Bundesstaat.[141][142]
| Staat | Aktive Sterbehilfe | Beihilfe zur Selbsttötung (assistierter Suizid) | Passive Sterbehilfe | Indirekte Sterbehilfe | Keine legale Form der Sterbehilfe erlaubt / Jede Form der Sterbehilfe gesetzlich verboten | Unklare Gesetzeslage |
|---|---|---|---|---|---|---|
| Das Gesetz verbietet nur die aktive Sterbehilfe und Beihilfe zur Selbsttötung (assistierter Suizid). | ||||||
Von diesen Fällen der individuellen Sterbehilfe unterscheiden muss man die einzelnen oder teilweise in Serie durchgeführten Tötungen von Patienten durch professionelle Pflegekräfte (in den Medien oft Todesengel genannt), die im anschließenden Strafverfahren oft „Sterbehilfe“ oder „Gnadentod“ als Motiv nannten. Dabei bestand keine länger bestehende vertrauensvolle Beziehung zwischen zwei Personen; zum Teil konnten niedere Beweggründe (im juristischen Sinne) als Motiv der Handlungen vermutet oder bewiesen werden. Ein bekannter Fall waren die „Todesengel von Lainz“.
Rechtsvergleich
Die gesetzlichen Reglungen zur Sterbehilfe unterscheiden sich von Land zu Land. Nachfolgend ein Vergleich der verschiedenen Gesetze in den wichtigsten Punkten. Die Länder, in denen sowohl die Tötung auf Verlangen als auch die Suizidhilfe erlaubt sind, stellen allesamt keine unterschiedlichen Anforderungen. Daher unterscheidet auch die Tabelle nicht. Jedoch ist vermerkt, welche der beiden Sterbehilfeformen geregelt ist.
| Staat | Grundlage | Verfassungsrechtliche Vorgabe? / Veränderbarkeit? | Tötung auf Verlangen | Suizidhilfe | Entstehung (Akteur) | Charakter | Keine Voraussetzungen | Voraussetzung:
Freiverantwortlichkeit |
Voraussetzung Staatsangehörigkeit oder Wohnsitz | Voraussetzung:
Formelle Altersgrenze |
Voraussetzung:
Unerträgliches Leiden |
Voraussetzung:
Innerhalb eines vorhersehbaren Zeitraumes tödliches Leiden |
Sterbehelfer muss Arzt oder Pfleger sein | Gesetzliche Festschreibung der verwendeten tödlichen Mittel oder spezielle Sorgfaltspflicht | Vorgeschriebene Kontrolle der Helfer vor oder nach der (Selbsttötung) | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Legal mit Inkrafttreten des Gesetzes Loi relative à l'euthanasie vom 23.09.2002[178] | Einfachgesetzlich (Parlament) | Eröffnung der Möglichkeit, kein Anspruch | Mehraugenprinzip (Davor) und Gremium (Danach) | ||||||||||||||
| Legal mit Inkrafttreten der Verfassung des Deutschen Reichs vom 16.04.1871 (Kaiserreich)
Legal mit Inkrafttreten der Verfassung des Deutschen Reiches vom 11.08.1919 (Weimarer Republik) Legal mit Inkrafttreten des Grundgesetzes für die Bundesrepublik Deutschland vom 24.05.1949 Konkretisierung der Voraussetzungen durch Urteil des Bundesverfassungsgerichtes vom 26.02.2020 – 2 BvR 2347/15 u. a.[179] |
|
Verfassungsrechtlich (Verfassungsgericht) | Grundrechtliches Abwehrrecht (Nicht-Verbot) gegen den Staat | ||||||||||||||
| Legal durch Vielzahl von Urteilen[143][144] |
|
Einfachgesetzliches Unterlassen | Eröffnung der Möglichkeit, kein Anspruch | ||||||||||||||
| Legal durch Urteil des Verfassungsgerichtshofes (T-190 242) vom 27. November 2019.[145][146][147] |
|
Verfassungsrechtlich (Verfassungsgericht) | Grundrechtliches Abwehrrecht (Nicht-Verbot) gegen den Staat | Gremium (Davor) | |||||||||||||
| Legal mit Inkrafttreten der wet toetsing levensbeëindiging op verzoek en hulp bij zelfdoding vom 12.04.2001[180] | Einfachgesetzlich (Parlament) | Eröffnung der Möglichkeit, kein Anspruch | Mehraugenprinzip (Davor) und Gremium (Danach) | ||||||||||||||
| Legal durch Urteil des Obersten Gerichts (Carter v. Canada 2015 SCC 5) vom 6. Februar 2015[149][150] und | Verfassungsrechtlich (Verfassungsgericht) | Grundrechtliches Anspruchsrecht (Sicherstellung des Zugangs) gegen den Staat | Ab 18 Jahren | Neureglung ausstehend. Bei Ausbleiben tritt am 18.12.2020 automatisch Nichtigkeit ein) |
Unabhängiger volljähriger Zeuge (Davor) | ||||||||||||
| Legal durch Urteil des Obersten Gerichts (C-239) vom 20. Mai 1997.[156][157][158] Verabschiedung von Richtlinien durch das Gesundheitsministerium am 29. April 2015.[158] | Verfassungsrechtlich (Verfassungsgericht) | Grundrechtliches Anspruchsrecht (Sicherstellung des Zugangs) gegen den Staat | Ab 12 Jahren | ||||||||||||||
| Legal mit Inkrafttreten dem Gesetz Loi sur l’euthanasie et l’assistance au suicide vom 12.03.2009[182] | Einfachgesetzlich (Parlament) | Anspruchsrecht (durch Zwang zur Weitervermittlung bei Ablehnung durch den Arzt) | Längerer Behandlungszeitraum bei einem Arzt mit luxemburgischer Lizenz | Ab 18 Jahren | Mehraugenprinzip (Davor) und Gremium (Danach) | ||||||||||||
| Legal durch den End of Life Choice Act vom 13.11.2019[166],
verabschiedet durch Volksabstimmung vom 17.10.2020[167], mit Inkrafttreten zum 06.11.2021.[168] |
Einfachgesetzlich (Volksabstimmung) | Eröffnung der Möglichkeit, kein Anspruch | Ab 18 Jahren | Mehraugenprinzip (Davor) | |||||||||||||
| Legal durch Beschränkung des Verbots auf Nicht-Angehörige |
|
Einfachgesetzliches Unterlassen | Eröffnung der Möglichkeit, kein Anspruch | ||||||||||||||
| Legal durch Beschränkung der Strafbarkeit auf eigensüchtige Motive (Art. 115 Strafgesetzbuch)[183] | (Art. 114 StGB)[184] |
Einfachgesetzlich (Parlament) | Eröffnung der Möglichkeit, kein Anspruch | Ab 18 Jahren |
Die ethische Diskussion um die Sterbehilfe
Die Sterbehilfe steht im Spannungsfeld zwischen
- Gesetz und Selbstbestimmung,
- staatlichem Anspruch und individuellen Persönlichkeitsrechten,
- staatlichem Strafanspruch und Rechtfertigungsgründen wie Notstand oder Pflichtenkollision,
- medizinischen Möglichkeiten und Menschenwürde und
- Selbstbestimmung und religiösen Aspekten.
Die stärksten Konflikte existieren bei der aktiven Sterbehilfe, und hier besonders in der unterschiedlichen Gewichtung des Willens eines schwer leidenden Menschen. Hierbei ist zu beachten, dass nicht jedes diskutierte Beispiel einer aktiven Sterbehilfe auch hierunter fällt. So ist das Vorbereiten einer Suizidsituation, die der Patient eigenständig nutzt, in Deutschland eine straflose Beihilfe zum Suizid. (Beispiel: Ein Patient schluckt selbst ein nicht verschreibungspflichtiges Gift, das ihm jemand auf Verlangen besorgt hat.)
Deutsche Geschichte
Das deutsche Wort „Sterbehilfe“ als Synonym von Euthanasie (auch im Sinne von Tötung auf Verlangen) ist eine 1913 in der Zeitschrift Das monistische Jahrhundert publizierte[185] Wortneubildung, wurde 1914 als „Vergeudung der Sprachenergie“ von dem Sprachforscher und Philosophen Mauthner kritisiert[186] und hatte spätestens 1915 Eingang in die Juristensprache[187] gefunden.[188]
Seit dem 17. Jahrhundert wurden auch von ärztlicher Seite zunehmend kontroverse Diskussionen über eine aktive Sterbehilfe geführt.[189] Im 19. Jahrhundert schrieb Christoph Wilhelm Hufeland: „Das Leben der Menschen zu erhalten und wo möglich zu verlängern, ist das höchste Ziel der Heilkunst und jeder Arzt hat geschworen, nichts zu thun, wodurch das Leben eines Menschen verkürzt werden könnte […]; ob es ein Glück oder Unglück sei, ob es Wert habe oder nicht, dies geht ihn nichts an, und maaßt er sich einmal an, diese Rücksicht mit in sein Geschäft aufzunehmen, so sind die Folgen unabsehbar, und der Arzt wird der gefährlichste Mann im Staate.“[190]
Die Gegner der aktiven Sterbehilfe weisen warnend auf die Entwicklungen im Deutschland der ersten Hälfte des 20. Jahrhunderts hin, die die anfänglich seriöse Erörterung der Frage genommen hat, unheilbar kranke Menschen von ihrem Leiden zu erlösen.
Ihre Befürworter machen demgegenüber geltend, anders als damals gehe es heute bei der Sterbehilfe nicht um eine Entscheidung Fremder über das Leben einzelner Menschen, sondern ausschließlich um eine Entscheidung eines Sterbewilligen, für die er Beistand suche.
Angst vor unerträglichen Leiden
Die Gegner der aktiven Sterbehilfe sind der Auffassung, dass man Menschen ihre Leiden, Sorgen und Ängste vor einem qualvollen Übergang vom Leben zum Tod mit gehöriger Zuwendung und den Möglichkeiten der modernen Medizin soweit nehmen oder lindern kann, dass sie an ihren Lebensumständen nicht verzweifeln müssen. Es sei deshalb unter dem Gesichtspunkt des verfassungsmäßig verankerten Schutzes von Leben und Gesundheit die Aufgabe eines humanen Gemeinwesens, von diesen Möglichkeiten Gebrauch zu machen, nicht hingegen, sie sich zu ersparen, indem man dem Einzelnen ermögliche und ihm dabei helfe, seinem Leben selbst ein Ende zu setzen.
Die Befürworter der Sterbehilfe machen demgegenüber geltend: Es ist durchaus nicht in allen Fällen möglich, unerträgliche Schmerzen und Beschwerden medizinisch in ein erträgliches Maß zu überführen. Ferner: Gründe, sich den Tod zu wünschen, sind vor allem auch die Sinnentleerung des Lebens als Folge einer naturgemäßen Erosion von Lebensinteressen und -zielen; die verzweifelte Scham vor der die eigene Selbstachtung verletzenden Peinlichkeit, seine intimsten Bedürfnisse nicht mehr unter Kontrolle zu haben und damit ohne Aussicht auf Änderung auf die Hilfe anderer angewiesen zu sein; die oft noch sehr deutlich wahrgenommene, bedrückende Erfahrung, mit der eigenen Hinfälligkeit das Leben anderer, insbesondere der Angehörigen gravierend zu beeinträchtigen; die Frustration schließlich darüber, dass vieles im Leben Geschaffene und Erworbene, das anderen Zwecken dienen sollte, nun für die Aufrechterhaltung eines Lebens, das diese Bezeichnung nach deren Wertungen nicht mehr verdiene, vergeudet werden soll. Hier helfe keine Palliativmedizin und auch alle menschliche Zuwendung könne hierüber letztlich nicht hinweghelfen.
Sterbehilfe als fragwürdiges Geschäft
Die Gegner der aktiven Sterbehilfe befürchten, eine offizielle Zulassung der Sterbehilfe führe zu unannehmbaren Geschäften mit dem Sterben, da die meisten Menschen sich auf Sterbebegleitung angewiesen sähen. Prominentes Beispiel in Deutschland war 2008 Roger Kusch.
Zweifelhaftigkeit des Sterbewunsches
Die Gegner der aktiven Sterbehilfe verweisen auf die Erfahrungen von Ärzten, Psychologen und Seelsorgern, die darin übereinstimmen, dass die Mehrzahl der Menschen, die einen Suizid vergeblich versucht haben, in ein normales Leben zurückfinden, ihren Entschluss häufig nicht mehr verstehen, ihn rückschauend bereuen und froh sind, dass ihr Versuch gescheitert ist. Sterbehilfe würde diesen Fehlentscheidungen Vorschub leisten.
Die Befürworter der aktiven Sterbehilfe halten dem entgegen, dass Menschen, die sich das Leben mit Erfolg genommen haben, mit der Frage, ob diese Entscheidung richtig war, nicht mehr hadern und vielleicht Versäumtem nicht nachtrauern müssen, denn sie haben im Tod ihren Frieden gefunden. Zudem gesteht das Argument jener „Mehrheit“ selber das Vorhandensein entgegenstehender Fälle ein. Zur Vorbeugung von Fehlentscheidungen wären Aufklärung und Beratungsstellen oder Therapieangebote die richtige Maßnahme, nicht aber gesetzliche Verbote nach dem Gießkannenprinzip.
Krankhaftigkeit von Suizidentschlüssen
Die Gegner der aktiven Sterbehilfe berufen sich auf wissenschaftliche Untersuchungen, die belegten, dass Suizide häufig ihren Grund in Depressionen haben. Sie seien als krankhaft anzusehen und in der Mehrzahl der Fälle durch ärztliche oder therapeutische Maßnahmen so weit behandelbar, dass die dem Leben zugewandten Kräfte dieser Menschen wieder die Oberhand gewinnen können. Sterbehilfe trage dazu bei, eine solche Entwicklung abzuschneiden.
Befürworter der aktiven Sterbehilfe verweisen demgegenüber darauf, dass jedenfalls bei anhaltend Kranken, vor allem aber bei alten Menschen die zunehmende Erosion des Willens zu leben ein natürlicher Prozess ist, der oft fälschlich als krankhaft gedeutet wird. Aber auch wenn man ihn als Krankheit sehe, seien Betroffene deswegen nicht unzurechnungsfähig. Wenn sie die Option, zu sterben einem Weiterleben vorzögen, so sei dieser Wunsch genauso zu respektieren wie das Recht auf Verweigerung von ärztlichen oder psychologischen Behandlungen, selbst wenn sie Aussicht auf Erfolg hätten. Vor diesem Hintergrund sei Sterbehilfe Unterstützung eines anzuerkennenden Anliegens.
Sterbehilfe als Zumutung für die Helfer
Die Gegner der aktiven Sterbehilfe machen geltend, dass Sterbehilfe eine schwere Zumutung sei, desto schwerer, je näher der um Hilfe Gebetene dem Sterbewilligen stehe.
Die Befürworter der aktiven Sterbehilfe halten dem entgegen, dass mit der straffreien Ermöglichung der Sterbehilfe noch niemand gezwungen sei, diese zu leisten. Gebe es geordnete, gar institutionalisierte Formen der Sterbehilfe, müssten dem Sterbewilligen besonders nahestehende Personen nicht in Anspruch genommen werden. Diese aber könnten, an den Leiden des Sterbewilligen in besonderer Weise teilnehmend, eine mitmenschliche Motivation haben, ihnen bei der Beendigung des sie quälenden Zustandes zu helfen.
Zweifelhafte Interessenlage von Angehörigen
Gegner der aktiven Sterbehilfe sehen insbesondere nähere Angehörige als Sterbehelfer in einem problematischen Interessenkonflikt, in dem sich nicht selten wohlmeinende Beförderung eines Sterbewunsches unentwirrbar mit dem unausgesprochenen Wunsch verknoten könnte, von der fordernden, kostspieligen und das eigene Leben ausbremsenden Bürde der Unterhaltung und Pflege eines Schwerkranken befreit zu werden.
Die Befürworter meinen demgegenüber, dieser zweifellos nicht unwahrscheinliche Konfliktfall dürfe den ausdrücklichen Sterbewunsch eines Menschen nicht unerfüllbar machen. Schließe man nahe Angehörige davon aus, Sterbehilfe zu leisten, könnte eine solche Hilfe immer noch von institutionell zugelassenen Helfern erfolgen, die kein persönliches oder materielles Interesse am Tod des Sterbewilligen haben.
Die Gefahr eines Drängens zum Tode
Manche Schwerkranke fühlen sich im Sinne eines moralischen Drucks zur Entlastung von Angehörigen oder der Gesellschaft bereits zum Suizid gedrängt, doch die Gegner der aktiven Sterbehilfe haben zudem die große Sorge, die tolerierte und ermöglichte Freiheit zum Tode könne unversehens zu einer Erwartungshaltung der Gesellschaft gegenüber dem Einzelnen mutieren, von einer solchen Freiheit auch Gebrauch zu machen.[191] Hinter einer als Tugend erscheinenden, aus verantwortungsbewusster Einsicht getroffenen Entscheidung lauere so die Gefahr eines „Mobbings zum Tode“ derjenigen Gesellschaftsmitglieder, die der Gemeinschaft lästig werden. Hierzu dürfe kein Mensch helfend seine Hand reichen.
Diese Sorge wird auch von den Befürwortern der aktiven Sterbehilfe geteilt. Sie verweisen aber darauf, dass ein solches Drängen auch unter den gegenwärtig herrschenden Bedingungen keineswegs ausgeschlossen ist. Aufgabe des Staates sei es im gegenwärtig geltenden wie im anzustrebenden Recht, das Leben des Einzelnen vor dem Zugriff anderer zu schützen. Die Gesellschaft müsse – so wie bisher – allen Versuchen entschieden entgegentreten, Menschen zum Sterben zu drängen (eine Entsolidarisierung der Gesellschaft diesbezüglich wäre dann sowohl für den Staat als auch für die Humanität insgesamt schädlich). Den Menschen ihr Sterben jedoch gegen ihren erklärten Willen so zu erschweren, dass ihnen nur unsichere oder grausame und eventuell Dritte traumatisierende (z. B. Lokführer) Auswege blieben, sei hingegen nicht die Aufgabe des Staates.
Medizinische Standpunkte zur Sterbehilfe und Sterbebegleitung
Die Bundesärztekammer sieht im Mitwirken des Arztes an der Selbsttötung eines Patienten (im Rahmen eines assistierten Suizids, zum Beispiel als letztmöglicher Akt von Humanität, zur Vermeidung eines Suizids mit Gefährdung Dritter oder zur Verhinderung einer ungeregelten und riskanten nichtinstitutionalisierten Suizidbeihilfe[192]) grundsätzlich einen Widerspruch zum ärztlichen Ethos und sieht eine solche Mitwirkung, die nicht zu Kernkompetenzen des Arztes gehöre und die Arzt-Patient-Beziehung gefährden könne, auch nicht als ärztliche Aufgabe an.[193]
Die Deutsche Gesellschaft zum Studium des Schmerzes (DGSS) und die Deutsche Gesellschaft für Palliativmedizin (DGP) betonen, dass in der Diskussion um die aktive und passive Sterbehilfe die Alternative der Schmerztherapie und Palliativmedizin[194] oftmals unnötig ausgeblendet wird.
Sowohl die DGSS als auch die DGP weisen darauf hin, dass es Verfahren zur Linderung schwerster Schmerzen gibt. „Wir können fast immer die Schmerzen und Symptome sterbender Patienten lindern und ihnen ein Lebensende in Würde ermöglichen“, sagte Rolf-Detlef Treede, Präsident der DGSS.[195] Palliativmediziner würden immer wieder die Erfahrung machen, dass der Wunsch nach vorzeitiger Lebensbeendigung in dem Maße in den Hintergrund tritt, in dem es gelingt, trotz bestehender Grenzen von Palliativmedizin und Hospizarbeit, durch eine gute palliativmedizinische Behandlung auch die letzte Lebenszeit erträglich zu gestalten.
Christliche Standpunkte zur Sterbehilfe
Das fünfte der Zehn Gebote der Bibel fordert: „Du sollst nicht morden (töten)“(Ex 20,13 ). Manche christliche Kirchen lehnen daher auch aus diesem Grund die aktive Sterbehilfe ab.
Ärztliche Beihilfe zum Suizid lehnten 1989 die katholische und die evangelische Kirche in Deutschland in einer Gemeinsamen Erklärung ab.[196]
Römisch-katholischer Standpunkt zur aktiven Sterbehilfe
Die römisch-katholische Kirche lehnt die aktive Sterbehilfe ab. Der Katechismus der katholischen Kirche betont die Notwendigkeit, den Kranken und behinderten Menschen eine besondere Beachtung zu schenken. Die direkte aktive Sterbehilfe, die dem Leben ein Ende setzt, wird als ein der Menschenwürde entgegenstehendes Vergehen, als Mord bezeichnet. Ferner wird das Herbeiführen des Todes als Angriff gegen den Schöpfer angesehen. Auch eine Unterlassung, die zum Tod führt, wird als Mord angesehen.[197]
Die Deutsche Bischofskonferenz warnt zudem vor den Konsequenzen, die eine Legalisierung der aktiven Sterbehilfe haben könnte. Der „innere und äußere Druck auf alle Alten, Schwerkranken und Pflegebedürftigen [könnte zunehmen], von derartigen Optionen Gebrauch zu machen.“[198] Ferner wird der Ausbau palliativmedizinischer und hospizlicher Angebote gefordert. Die Würde des Menschen folgt aus der Bejahung durch Gott und ist deshalb weder von Leistung noch von Gesundheit des Menschen abhängig. Das Leben sei daher bis zum Schluss zu schützen.
Die Ablehnung der aktiven Sterbehilfe wird also nicht nur unter Berufung auf das Tötungsverbot der Bibel begründet. Kirchliche und theologische Positionen verweisen auf die Konsequenzen einer Legalisierung der aktiven Sterbehilfe. Dies könnte zu einem „Vertrauensverlust gegenüber dem medizinischen Pflegepersonal, alles zur möglichen Heilung tun zu wollen“ führen, ferner könnte damit „Druck seitens Dritter auf die Schwerkranken“ aufgebaut werden aktive Sterbehilfe in Anspruch zu nehmen.[199]
Die Niederländische Bischofskonferenz hat mit einer „Pastoralen Handreichung“ gegen aktive Sterbehilfe protestiert, in der sie festschreibt:
- „Das Ersuchen um aktive Sterbehilfe ist der Versuch, den letzten Gang des Lebens vollständig in die eigene Hand zu nehmen. Dies ist nicht vereinbar mit der Übergabe seiner selbst in die liebende Hand Gottes, wie sie sich in den kirchlichen Sakramenten ausdrückt […].“
- „Euthanasie ist keine Lösung für das Leiden, sondern eine Auslöschung des leidenden Menschen.“
Römisch-katholischer Standpunkt zur passiven Sterbehilfe
Indirekte oder passive Sterbehilfe können unter Umständen erlaubt sein (anders als aktive Sterbehilfe). Diese Ausnahmen stellte die Kongregation für die Glaubenslehre wie folgt dar:
- „Wenn der Tod näher kommt und durch keine Therapie mehr verhindert werden kann, […] ohne daß man jedoch die normalen Hilfen unterläßt, die man in solchen Fällen einem Kranken schuldet. Dann liegt kein Grund vor, daß der Arzt Bedenken haben müßte […].“[200]
Papst Johannes Paul II. äußerte sich am 24. März 2002, drei Jahre vor seinem Tod, vor Medizinern und Gesundheitsfachleuten aus aller Welt:
- „Die Komplexität des Menschen fordert bei der Verabreichung der notwendigen Heilmethoden, daß man nicht nur seinen Körper berücksichtigt, sondern auch seinen Geist. Es wäre anmaßend, allein auf die Technik zu setzen. Und in dieser Sicht würde sich eine Intensivmedizin um jeden Preis bis zum Letzten schließlich nicht nur als unnütz erweisen. Sie würde auch nicht völlig den Kranken respektieren, der nun an sein Ende gelangt ist.“
Evangelische Stellungnahmen zur Sterbehilfe
- Evangelische Kirche in Deutschland (EKD)
„Den Ausgangspunkt bildet die Pflicht, jedem Menschen ein Sterben in Würde zu ermöglichen. […] Wir alle sollten Sterbenden so beistehen, dass der Wunsch, getötet zu werden oder sich selbst zu töten, gar nicht erst aufkommt.“ (Bischof Wolfgang Huber, früherer Ratsvorsitzender der Evangelischen Kirche in Deutschland (EKD): Zwischen dem Recht auf Selbstbestimmung und der Pflicht zur Lebenserhaltung: Begleitung im Sterben).[201] Der Ratsvorsitzende der EKD lehnt aktive Sterbehilfe ab und verweist auf folgende Alternativen:
- Jeder Mensch kann heute für die Gestaltung seiner letzten Lebenszeit Vorsorge treffen. Die Kirchen geben seit 1999 eine Patientenverfügung mit Vorsorgevollmacht und Betreuungsverfügung – die „Christliche Patientenverfügung“ – heraus.
- Auf der medizinischen Ebene sind vor allem die Weiterentwicklung und der Ausbau der Palliativmedizin zu fordern, die sich der Schmerztherapie und der Linderung weiterer Krankheitssymptome widmet. Die palliativmedizinische Ausbildung der Ärzte und die entsprechende Ausstattung der Krankenhäuser sollte verbessert werden.
- Für den Gesamtbereich palliativer Betreuung und Begleitung sind die grundlegenden Ideen und praktischen Erfahrungen der Hospizbewegung stärker zur Geltung zu bringen. Der Hospizgedanke zielt auf Sterbebegleitung im Krankenhaus ebenso wie in familiärer und nachbarschaftlicher Zuwendung und Hilfe.
Zum Grundsatzurteil des Bundesgerichtshofs vom 25. Juni 2010 erklärt die EKD:
„Die Evangelische Kirche in Deutschland (EKD) begrüßt, dass durch das heutige Urteil des Bundesgerichtshofes (BGH) das Recht des Patienten auf die Umsetzung seines Willens gestärkt wird. […] Nach Auffassung der christlichen Ethik gibt es keine Verpflichtung des Menschen zur Lebensverlängerung um jeden Preis und auch kein ethisches Gebot, die therapeutischen Möglichkeiten der Medizin bis zum Letzten auszuschöpfen. Einen Menschen sterben lassen ist bei vorher verfügtem Patientenwillen nicht nur gerechtfertigt, sondern geboten. Zur Endlichkeit des Lebens gehört auch, dass man das Herannahen des Todes zulässt, wenn seine Zeit gekommen ist.“ „Demgegenüber ist und bleibt die gezielte Tötung eines Menschen in der letzten Lebensphase aus christlicher Sicht ethisch nicht vertretbar, auch wenn sie auf seinen ausdrücklichen Wunsch hin erfolgt. Gesetzliche Regelungen und gesellschaftliche Konventionen, die der Tötung auf Verlangen oder der Beihilfe zur Selbsttötung den Weg ebnen, sind ein Irrweg, den die christlichen Kirchen entschieden ablehnen. Sie werden sich auch in Zukunft dafür einsetzen, dass an den bestehenden gesetzlichen Regelungen zur Tötung auf Verlangen festgehalten wird und keine Lockerung erfolgt.“[202]
In einem Positionspapier der Diakonie Deutschland (ein Werk der Evangelischen Kirche Deutschlands) vom 29. September 2014 werden vier Positionen zur aktuellen Debatte um die Beihilfe zu Selbsttötung (sog. assistierter Suizid) aufgeführt:[203]
- Suizidprävention
- Stärkung der Hospiz- und Palliativversorgung
- Verbot der organisierten, nicht nur gewinnorientierten/gewerblichen Beihilfe zu Suizid
- Beibehaltung des Verbots einer ärztlichen Mitwirkung am Suizid
Alt-katholischer Standpunkt zur aktiven Sterbehilfe
Die Position der alt-katholischen Kirche, die aktive Sterbehilfe ablehnt, legt exemplarisch der österreichische Bischof Bernhard Heitz dar:
- „An der Hand und im Arm des geliebten und vertrauten Menschen sterben zu dürfen, ist etwas anderes als durch die Hand eines Menschen zu sterben. Aktive Sterbehilfe lehnt die Altkatholische Kirche somit entschieden ab. Geboren werden und Sterben sind vielmehr menschliche und natürliche Grundbedingungen des Lebens und sind als solche der menschlichen Kultur unterworfen. Eine Gesellschaft, die den Tod verdrängt und verleugnet, die Tote als Entsorgungsfälle ansieht, hat ein Stück weit die mitmenschliche Solidarität verloren.“[204]
Jüdische Standpunkte zur Sterbehilfe
Die Tora stellt Gott als Einzigen dar, der Tod bewirkt und Leben schafft (אני אמית ומחיה Deut. 32:39). Die Zerstörung menschlichen Lebens würde deshalb bedeuten, etwas Heiliges zu zerstören. Die klassische jüdische Tradition lehnt aus diesem Grund die aktive Sterbehilfe ab, gleichzeitig spricht sie sich aber für das Entfernen eines „Todeshindernisses“ aus. Die Dialektik zwischen der Unantastbarkeit des Lebens (קדושת חיים) und der Ablehnung des schmerzlichen Leidens (יסורים ‚Elend‘) kann gegebenenfalls dazu führen, den Tod einer unheilbar kranken Person nicht hinauszuzögern und im Falle des unüberwindbaren Schmerzes dem Kranken Empathie im Sinne einer Barmherzigkeit (רחמים) entgegenzubringen. Manche zeitgenössischen jüdischen Stimmen sprechen sich für die Beihilfe zur Selbsttötung oder sogar für die aktive Sterbehilfe aus. Sie finden dafür in dem bisherigen halachischen Diskurs jedoch keine Unterstützung.[205]
Nichtreligiös-Humanistische Positionen zur Sterbehilfe
Im Zentrum humanistischer Positionen steht die Hilfe zum selbstbestimmten Sterben[206] wie sie 2014 in den „10 Leitsätzen für Selbstbestimmung bis zum Lebensende“ eines zivilgesellschaftlichen Bündnisses unter Koordination von Ingrid Matthäus-Maier formuliert wurde. Hieran beteiligten sich u. a. Koordinierungsrat säkularer Organisationen, Bund für Geistesfreiheit Bayern, Dachverband Freier Weltanschauungsgemeinschaften, Deutsche Gesellschaft für Humanes Sterben, Giordano-Bruno-Stiftung, Humanistische Union, Humanistischer Verband Deutschlands, Internationaler Bund der Konfessionslosen und Atheisten. Gemeinsam ist den humanistischen Strömungen, sich gegen eine Kriminalisierung der Sterbehilfe auszusprechen. So wandten sich mehrere humanistische Organisationen gegen den im Jahr 2015 eingeführten und im Jahr 2020 für verfassungswidrig und nichtig erklärten § 217 StGB.[207][208]
Position des deutschen Ethikrats
In einer Ad-hoc-Empfehlung warnte der deutsche Ethikrat im Jahr 2014 davor, Suizidbeihilfe zu einem „Normalfall“ werden zu lassen. Er stützte in Grundsätzen die Position der Bundesärztekammer, dass Sterbehilfe keine aus der beruflichen Verantwortung erwachsende ärztliche Tätigkeit sei, wobei Gewissensentscheidungen in einem vertrauensvollen Arzt-Patient-Verhältnis bei Ausnahmesituationen zu respektieren seien. Der Patient solle sich darauf verlassen können, dass die Ärzte „lebensorientiert“ denken. Das Verhältnis zwischen Ärzten und Patienten benötige ein besonderes Vertrauensverhältnis, weshalb Gewissensentscheidungen im Ausnahmefall akzeptiert werden können.
Darüber hinaus sprach sich der Ethikrat für den Ausbau palliativmedizinischer und hospizlicher Angebote aus. Die Suizidprävention soll ebenfalls gefördert werden.[209]
Siehe auch
- Eugenik
- Exit-Bag
- Palliativpflege
- Pflegeskandal
- Pflegefall
- PEG-Sonde
- Patientenrechte
- Jack Kevorkian
- Spielfilme: Flucht ins 23. Jahrhundert, Science-Fiction-Film von 1976, der sich kritisch mit der Sterbehilfe in ferner Zukunft auseinandersetzt, ferner auch Rollerball (1975), Einer flog über das Kuckucksnest (Film) und Heute sterben immer nur die andern sowie … Jahr 2022 … die überleben wollen (Soylent Green).
Literatur
- Pieter Admiraal et al.: Wege zu einem humanen, selbstbestimmten Sterben. Stiftung WOZZ, 2008, ISBN 978-90-78581-03-1.
- Uwe-Christian Arnold, Michael Schmidt-Salomon: Letzte Hilfe. Ein Plädoyer für das selbstbestimmte Sterben. Rowohlt Verlag, Hamburg 2014, ISBN 978-3-498-09617-5.
- Karl Beine: Sehen, Hören, Schweigen. Lambertus Verlag, 1998, ISBN 3-7841-1049-5 (Die erste Untersuchung der Einstellung zur aktiven Sterbehilfe bei ärztlichem und Pflegepersonal in Deutschland im Jahr 1993).
- Udo Benzenhöfer: Der gute Tod? Geschichte der Euthanasie und Sterbehilfe. Vandenhoeck & Ruprecht, 2009, ISBN 978-3-525-30162-3.
- Gunnar Duttge: Strafrechtlich reguliertes Sterben. In: NJW 2016, 120.
- Ludger Fittkau, Petra Gehring: Zur Geschichte der Sterbehilfe. In: Aus Politik und Zeitgeschichte, Band 4 (Tod und Sterben), 2008 (online).
- Svenja Flaßpöhler: Mein Wille geschehe. Sterben in Zeiten der Freitodhilfe. Berlin 2007, ISBN 3-937989-27-7 (Preisgekrönte und vielrezensierte Erörterung zur Sterbehilfe).
- Rainer Hegselmann, Reinhard Merkel (Hrsg.): Zur Debatte über Euthanasie. Beiträge und Stellungnahmen. Suhrkamp, Frankfurt am Main, 2. Aufl. 1992, ISBN 3-518-28543-2 (Im Anhang die Erklärung deutscher Philosophen zur sog. „Singer-Affäre“).
- Eric Hilgendorf: Sterbehilfe und individuelle Autonomie. Erkundungen und Klärungsversuche auf vermintem Gelände. In: Aufklärung und Kritik. Sonderheft 11, 2006, S. 31–39.
- Thomas Sören Hoffmann, Marcus Knaup (Hrsg.): Was heißt: In Würde sterben? Wider die Normalisierung des Tötens. Springer VS, 2015, ISBN 978-3-658-09776-9.
- Jörg Antoine: Aktive Sterbehilfe in der Grundrechtsordnung. Berlin 2004, ISBN 978-3-428-11179-4.
- Matthias Kamann: Todeskämpfe. Die Politik des Jenseits und der Streit um Sterbehilfe. Transcript Verlag, 2009, ISBN 978-3-8376-1265-3.
- Ulf Kämpfer: Die Selbstbestimmung Sterbewilliger: Sterbehilfe im deutschen und amerikanischen Verfassungsrecht. 2004 (Diss.), ISBN 3-428-11772-7.
- Thomas Klie, Johann-Christoph Student: Sterben in Würde. Auswege aus dem Dilemma der Sterbehilfe. Herder, Freiburg 2007, ISBN 978-3-451-29657-4. (Neuveröffentlichung: Freiburg 2011 (PDF; 1 MB))
- Walter Jens, Hans Küng: Menschenwürdig sterben. Piper, München 1995.
- Manfred von Lewinski: Ausharren oder gehen? Für und wider die Freiheit zum Tode. Olzog, München 2008, ISBN 978-3-7892-8254-6.
- Manfred von Lewinski: Freiheit zum Tode? Annäherungen und Anstöße..Logos, Berlin 2012, ISBN 978-3-8325-2995-6.
- Gita Neumann (Hrsg.): Suizidhilfe als Herausforderung. Alibri, Aschaffenburg 2012, ISBN 978-3-86569-084-5.
- Wolfgang Putz, Elke Gloor: Sterben dürfen. Hoffmann und Campe, Hamburg 2011, ISBN 978-3-455-50201-5.
- Peter Singer: Praktische Ethik. Ditzingen 1994, ISBN 3-15-008033-9.
- Stefanie Schardien (Hrsg.): Mit dem Leben am Ende. Stellungnahmen aus der kirchlichen Diskussion in Europa zur Sterbehilfe. Edition Ruprecht, 2010, ISBN 978-3-7675-7123-5.
- Eva Schumann: Dignitas – Voluntas – Vita. Überlegungen zur Sterbehilfe aus rechtshistorischer, interdisziplinärer und rechtsvergleichender Sicht. Göttinger Antrittsvorlesung im Januar 2006, Universitätsverlag, Göttingen 2006, ISBN 3-938616-49-0 (Volltext, PDF).
- L. Schweiberer: Leben- und Sterbenlassen in der Chirurgie. In: Langenbecks Archiv für Chirurgie. Supplement. Band 378, 1993, S. 408–411.
- Michael Stolberg: Die Geschichte der Palliativmedizin. Medizinische Sterbebegleitung von 1500 bis heute. Mabuse-Verlag, Frankfurt am Main 2011, ISBN 978-3-940529-79-4, insbesondere S. 67–91 (Ethische Herausforderungen) und 153–178 (Ethische Kontroversen).
- Oliver Tolmein: Keiner stirbt für sich allein. Sterbehilfe, Pflegenotstand und das Recht auf Selbstbestimmung. Bertelsmann, München 2006, ISBN 3-570-00897-5.[210]
- Josef Girshovich: Wem gehört der Tod? Vom Recht auf Leben und Sterbehilfe. Kein & Aber, 2014, ISBN 978-3-0369-5648-0.
- Gerbert van Loenen: Das ist doch kein Leben mehr! Warum aktive Selbsthilfe zu Fremdbestimmung führt. Mabuse, Frankfurt am Main 2014.
- Urteil vom 26. Februar 2020 – 2 BvR 2347/15. Bundesverfassungsgericht, 26. Februar 2020, abgerufen am 27. Februar 2020.
Weblinks
- Bundesamt für Statistik: Todesursachenstatistik 2009. Sterbehilfe (assistierter Suizid) und Suizid in der Schweiz (PDF; 571 kB). In: BFS Aktuell, Nr. 3/2012.
- Bundesärztekammer: Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung (PDF; 141 kB). In: Deutsches Ärzteblatt, 108. Jg., Nr. 7, 18. Februar 2011, S. A 346–A 348.
- Deutsche Stiftung Patientenschutz (ehemals Patientenschutzorganisation Deutsche Hospiz Stiftung): Was denken die Deutschen wirklich über Sterbehilfe? PDF; 1,12 MB, Oktober 2005.
- Klaus Feldmann: Sterben, Sterbehilfe, Töten, Suizid. Bausteine für eine kritische Thanatologie und für eine Kultivierungstheorie. (Langfassung, PDF; 2,9 MB) Hannover/Wien 2015. (Vereinfachte Kurzfassung, PDF; 543 kB)
- Lebensschutz in Rheinland-Pfalz: Sterbehilfe – Rechtslage in Deutschland (Stand 11/2014) und Regelungen zur Sterbehilfe in Europa (Stand 10/2015)
- Verbot der geschäftsmäßigen Förderung der Selbsttötung verfassungswidrig. In: Pressemitteilung Nr. 12/2020. Bundesverfassungsgericht, 26. Februar 2020, abgerufen am 26. Februar 2020.
Einzelnachweise
- Th. Prien, Peter Lawin: Therapiereduktion in der Intensivmedizin. „Sterben zulassen“ durch bewußte Begrenzung medizinischer Möglichkeiten. In: Der Anaesthesist. Band 45, 1996, Nr. 2, S. 176–182, hier: S. 177 f.
- Gisela Klinkhammer: Lexikon: Sterbehilfe In: Bundesärztekammer, Kassenärztliche Bundesvereinigung (Hrsg.): Deutsches Ärzteblatt, 102. Jg., Nr. 5/2005: A-312/B-260/C-244. Abgerufen am 1. März 2020.
- Ärztlich assistierter Suizid. Weltärztebund bestätigt Ablehung. In: Deutsches Ärzteblatt. Ban 116, Heft 45, (8. November) 2019, S. B 1685.
- Susanne Stauch: Euthanasie in der Kleintierpraxis. Mensch & Buch Verlag, Berlin 2007, ISBN 978-3-86664-220-1 (online!; zugleich Dissertation, FU Berlin 2007).
- Thela Wernstedt: Sterbehilfe in Europa. Lang Verlag Frankfurt, Berlin, Bern 2004, S. 81, ISBN 3-631-51194-9.
- Länder mit Regelung zur Suizidhilfe oder der Aktiven Sterbehilfe, auf dignitas.ch
- Spanien legalisiert aktive Sterbehilfe, tagesschau.de, 18. März 2021.
- Deutschlandfunk: Verfassungsgericht stoppt Legalisierung der Sterbehilfe, 15. März 2021.
- Legal Euthanasia. Australia Faces a Grim Reality. New York Times, 2. Februar 1997.
- Mercy Killing Figure Roswell Gilbert, 85, auf chicagotribune.com
- Martina Keller: Carine, 43, lässt sich töten. In: Die Zeit. Nr. 43, 20. Oktober 2011. Vgl. dazu www.reporter-forum.de PDF.
- Michael Stolberg (2011), S. 74–76 (Unabsichtliche Lebensverkürzung).
- Norbert Hoerster: Sterbehilfe im säkularen Staat; 1998; S. 11.
- Vgl. etwa Th. Prien, Peter Lawin: Therapiereduktion in der Intensivmedizin. „Sterben zulassen“ durch bewußte Begrenzung medizinischer Möglichkeiten. In: Der Anaesthesist. Band 45, 1996, Nr. 2, S. 176–182.
- Stein Husebø; Eberhard Klaschik: Palliativmedizin. Grundlagen und Praxis. Springer Verlag Heidelberg 2006, ISBN 978-3-540-29888-5.
- Statistik: Passive Sterbehilfe, Institut für Demoskopie Allensbach, August 2008.
- Urteil vom 26. Februar 2020 – 2 BvR 2347/15. Bundesverfassungsgericht, 26. Februar 2020, abgerufen am 27. Februar 2020.
- Tödliche Dienstleistung In: süddeutsche.de vom 9. Juni 2015; abgerufen am 26. Februar 2020
- Geschäftsmäßigkeit In: strafrecht-online.de; herausgegeben vom Institut für Kriminologie und Wirtschaftsstrafrecht des Rechtswissenschaftlichen Instituts der Universität Freiburg; abgerufen am 26. Februar 2020
- Gesetz zur Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung; Text, Änderungen und Begründungen des Gesetzgebers
- BT-Drs. 18/5373
- epd/dpa/nago: Gesetzentwurf: Bundestag stimmt für Verbot geschäftsmäßiger Sterbehilfe. In: welt.de. 6. November 2015, abgerufen am 7. Oktober 2018.
- BGH, Urteil vom 4. Juli 1984 – 3 StR 96/84, NJW 1984, S. 2639 (2641), beck-online.
- Urteil des 5. Strafsenats vom 3.7.2019 - 5 StR 393/18 -. Abgerufen am 20. August 2021.
- 1 Senat 2 Kammer Bundesverfassungsgericht: Bundesverfassungsgericht – Entscheidungen – Erfolglose Verfassungsbeschwerde gegen die Verweigerung einer Erlaubnis zum Erwerb eines Arzneimittels zum Zweck der Selbsttötung. 10. Dezember 2020, abgerufen am 20. August 2021.
- Matthias Thöns, Wolfgang Putz, Matthias Dose, Michael A. Überall, Jörg Cuno: Umgang mit nachhaltigen Suizidwünschen bei schwerer Krankheit. In: Schmerzmedizin. Band 37, Nr. 4, 1. Juli 2021, ISSN 2364-1010, S. 12–15, doi:10.1007/s00940-021-3145-y.
- BVerwG, Urteil vom 2. März 2017 – 3 C 19.15
- Der Tod als letzte Therapie. In: Süddeutsche Zeitung, 17. Mai 2017, abgerufen am 30. Juni 2018.
- Cornelia Schmergal: Gesundheitsministerium verwehrt Schwerstkranken todbringende Medikamente. Spiegel Online, 29. Juni 2018, abgerufen am selben Tage.
- Stefanie Müller-Frank: Streit um Sterbehilfe – Haben unheilbar Kranke ein Grundrecht auf Suizid?, Deutschlandfunk – Hintergrund vom 24. August 2018.
- spiegel.de vom 28. Juli 2019: Tödliches Mittel nur „im extremen Einzelfall“
- Antwort der Bundesregierung auf die Kleine Anfrage: Weiteres Vorgehen der Bundesregierung in Sachen Sterbehilfe nach dem Beschluss der 2. Kammer des Ersten Senats des Bundesverfassungsgerichts vom 20. Mai 2020. (PDF) 15. September 2020, S. 4–8, abgerufen am 3. Oktober 2020.
- Sterbehilfeverein: Erstmals Suizidbeihilfe für Heimbewohner. Vermischtes. In: www.aerzteblatt.de. Deutsches Ärzteblatt, 11. Juni 2020, abgerufen am 3. Juli 2020.
- Sterbehilfe: Verein leistet erstmals Beihilfe zum Suizid in Altenheim. Mit Duldung der Heimleitung konnte der Verein Sterbehilfe einen Bewohner bei der Selbsttötung begleiten. Seit Februar ist geschäftsmäßige Sterbehilfe wieder straffrei. In: www.zeit.de. Zeit Online, 11. Juni 2020, abgerufen am 3. Juli 2020.
- Barbara Dribbusch: Streit um assistierten Suizid in Pflegeheim: Tod auf Bestellung. Ein Sterbehilfeverein hat in einem Pflegeheim bei einem assistierten Suizid geholfen, ganz legal. Palliativmediziner befürchten einen Präzedenzfall. In: taz.de. Die Tageszeitung, 2. Juli 2020, abgerufen am 3. Juli 2020.
- Der Geschäftsführende Vorstand der DGPT: Vorstellungen und Vorschläge zu wesentlichen Eckpunkten einer möglichen Neuregelung der Suizidassistenz. (PDF; 71 kB) In: Deutsche Gesellschaft für Psychoanalyse, Psychotherapie, Psychosomatik und Tiefenpsychologie (DGPT). 22. Juni 2020, abgerufen am 2. Oktober 2020.
- Abgeordnete nehmen in Orientierungsdebatte Stellung zur Suizidhilfe. Abgerufen am 6. Dezember 2021.
- Deutscher Ärzteverlag GmbH, Redaktion Deutsches Ärzteblatt: Hinweise der Bundesärztekammer zum ärztlichen Umgang mit Suizidalität und Todeswünschen nach dem Urteil des Bundesverfassungsgerichts zu § 217 StGB. 26. Juli 2021, abgerufen am 20. August 2021.
- Matthias Thöns, Wolfgang Putz, Matthias Dose, Michael A. Überall, Jörg Cuno: Umgang mit nachhaltigen Suizidwünschen bei schwerer Krankheit. In: Schmerzmedizin. Band 37, Nr. 4, 1. Juli 2021, ISSN 2364-1010, S. 12–15, doi:10.1007/s00940-021-3145-y.
- Empfehlungen der Deutschen Gesellschaft für Palliativmedizin (DGP) zum Umgang mit dem Wunsch nach Suizidassistenz in der Hospizarbeit und Palliativversorgung (PDF; 440 kB)
- Neuregelung zum assistierten Suizid im ärztlichen Berufsrecht in Hessen. In: aerzteblatt.de. 30. November 2021, abgerufen am 18. Dezember 2021.
- Mitgliedsverbände der World Federation of Right to Die Societies
- Michael Meier. Die Sterbehelferinnen jenseits der Schlagzeilen. Tages-Anzeiger vom 26. Juli 2012
- Der Verein lifecircle, auf lifecircle.ch
- https://www.beobachter.ch/gesellschaft/sterbehilfe-darf-der-arzt-beihilfe-zum-suizid-leisten
- Swissinfo; Waadt bekommt … Gaby Ochsenbein
- BFS: Assistierter Suizid nach Geschlecht und Alter. In: Tabelle. Abgerufen am 27. November 2016.
- Todesursachenstatistik 2017: Herz-Kreislauf-Erkrankungen und Krebs sind weiterhin die häufigsten Todesursachen in der Schweiz. In: bfs.admin.ch. 16. Dezember 2019, abgerufen am 16. Dezember 2019.
- Todesursachen-Statistik – Woran die meisten Schweizerinnen und Schweizer sterben. In: srf.ch. 16. Dezember 2019, abgerufen am 16. Dezember 2019.
- Wie weit darf Sterbehilfe gehen?, auf addendum.org
- Publikationen der Bioethikkommission, auf bundeskanzleramt.gv.at
- Benedikt Kommenda: Höchstgericht entscheidet: Hilfe beim Suizid wird erlaubt. In: DiePresse.com. 11. Dezember 2020, abgerufen am 11. November 2020.
- Österreich legalisiert Suizidbeihilfe. In: aerzteblatt.de. 17. Dezember 2021, abgerufen am 18. Dezember 2021.
- RIS Dokument. Abgerufen am 31. Dezember 2021.
- Sterbehilfe: Niederländer erwägen Legalisierung von Todespillen. In: SPIEGEL ONLINE. Abgerufen am 10. März 2016.
- Waltraud Schwab: Sterbefasten Christiane zur Niedens Mutter aß und trank 13 Tage lang nicht. Sie starb, weil sie es wollte, unterstützt von der Familie. Nun, im Jahr nach dem Sterbehilfeverbot, hat die Tochter ein Buch veröffentlicht: „Sie wollte Selbstständigkeit bis zuletzt“. In: Die Tageszeitung: taz. 17. Dezember 2016, ISSN 0931-9085, S. 20–22 (Online [abgerufen am 10. Juli 2019]).
- Tödliche Dienstleistung In: süddeutsche.de vom 9. Juni 2015; abgerufen am 26. Februar 2020
- Geschäftsmäßigkeit In: strafrecht-online.de; herausgegeben vom Institut für Kriminologie und Wirtschaftsstrafrecht des Rechtswissenschaftlichen Instituts der Universität Freiburg; abgerufen am 26. Februar 2020
- Gesetz zur Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung; Text, Änderungen und Begründungen des Gesetzgebers
- Urteil vom 26. Februar 2020 – 2 BvR 2347/15. Bundesverfassungsgericht, 26. Februar 2020, abgerufen am 27. Februar 2020.
- Werner Wachsmuth: Fortschritt als ärztliches Problem. (Vortrag, gehalten am 11. Dezember 1979 für die Polytechnische Gesellschaft e. V.), Polytechnische Gesellschaft, Frankfurt am Main 1979, S. 11.
- Jürgen Baumann et al.: Alternativentwurf eines Gesetzes über Sterbehilfe (AE-Sterbehilfe). Georg Thieme Verlag Stuttgart, New York 1986, ISBN 3-13-688201-6.
- Jörn Lorenz: Sterbehilfe – Ein Gesetzentwurf. Nomos Verlag Baden-Baden 2008, ISBN 978-3-8329-3822-2 u. Dike Verlag Zürich/St. Gallen 2008, ISBN 978-3-03751-115-2.
- Michael Pawlik: Woher die vielen Notare nehmen? (Neue Sachbücher). In: Frankfurter Allgemeine Zeitung, 17. August 2009, S. 6 (auch bei FAZ.NET).
- Ernst-Wolfgang Böckenförde: Aktive Sterbehilfe wäre Dammbruch für Lebensschutz. aerzteblatt.de vom 29. November 2007.
- Rechtsprechung BGH, 25.06.2010 – 2 StR 454/09. In: dejure.org.
- Deutscher Bundestag, 16. Wahlperiode, Protokoll der 227. Sitzung am 18. Juni 2009 (S. 25094–25127, PDF) (2,97 MB).
- Bundesgerichtshof – Mitteilung der PressestelleAbbruch lebenserhaltender Behandlung auf der Grundlage des Patientenwillens ist nicht strafbar
- Urteilsbesprechung: Kubiciel, Zeitschrift für das juristische Studium 2010, S. 656–661 (PDF; 94 kB)., weitere Nachweise unter http://www.bundesanzeiger-verlag.de/betreuung/wiki/Sterbehilfe
- Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung (abgedruckt in: Deutsches Ärzteblatt | Jg. 108 | Heft 7 | 18. Februar 2011).
- vgl. das Beschlussprotokoll des 114. Deutschen Ärztetages zu Top II – Palliativmedizin.
- Vgl. auch die Kritik von Michael de Ridder in der Ausgabe 20/2011 vom 19. Mai 2011 der Zeitschrift Der Spiegel: „ETHIK: Das Gewissen der Ärzte wird gleichgeschaltet“.
- Bericht und Bewertung der Feststellungen des 114. Dt. Ärztetages durch Winfried Kluth: Ärztlich assistierter Suizid – Kehrtwende und berufliches Ethos. In: Legal Tribune Online, 6. Juni 2011.
- Matthias Kamann: Widerstand in der SPD gegen Sterbehilfe-Verbot In: Welt Online, 8. Mai 2014.
- Entwurf eines Gesetzes zur Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung. PDF, 130kb, 8. Mai 2014
- BT-Drs. 18/5373, BT-Drs. 18/5374, BT-Drs. 18/5375, BT-Drs. 18/5376
- Mittwoch, 23. September 2015, 14.00 Uhr – Sterbebegleitung. Abgerufen am 10. Juni 2020.
- Kölner Stadt-Anzeiger: Ethikrat gegen Regelung der Sterbehilfe im Strafrecht – Vorsitzende Woopen: Gremium sieht keine gesellschaftlichen Fehlentwicklungen. In: Kölner Stadt-Anzeiger. Finanzen.net, 28. November 2014, abgerufen am 27. Februar 2020.
- Ad-hoc-Empfehlung des Deutschen Ethikrates: „Zur Regelung der Suizidbeihilfe in einer offenen Gesellschaft: Deutscher Ethikrat empfiehlt gesetzliche Stärkung der Suizidprävention.“ (PDF). Berlin den 18. Dezember 2014 (im Ergebnis einer öffentlicher Sitzung zum Thema „Beihilfe zur Selbsttötung“).
- Timot Szent-Ivanyi: Bundestag bevorzugt bei der Sterbehilfe den „Weg der Mitte“. In: Mitteldeutsche Zeitung, 2. Juli 2015. Abgerufen am 26. Juni 2021.
- Deutscher Bundestag (Hrsg.): Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung. 6. November 2015.
- BT-Drs. 18/5376
- BT-Drs. 18/5374
- BT-Drs. 18/5375
- BT-Drs. 18/6546
- Gesetzentwürfe zur Sterbebegleitung Gesetzgebungskompetenz des Bundes und Bestimmtheitsgebot, auf katja-keul.de
- Entwurf eines Gesetzes zur Strafbarkeit der geschäftsmäßigen Förderung der Selbsttötung–Brand et al. (BT-Drucks 18/5373) –Gesetzgebungskompetenz des Bundes und Bestimmtheitsgebot, auf katja-keul.de
- Matthias Herdegen: Stellungnahme zu den Gesetzesentwürfen zur Sterbehilfe. bundestag.de (PDF; 245 kB)
- Stellungnahmezur öffentlichen Anhörungdes Ausschusses für Recht und Verbraucherschutz des Deutschen Bundestages am 23. September 2015*, auf bundestag.de
- Stellungnahme für die öffentliche Anhörung am 23. September 2015 im Ausschuss des Deutschen Bundestages für Recht und Verbraucherschutz, auf bundestag.de
- Stellungnahme deutscher Strafrechtslehrerinnen und Strafrechtslehrer zur geplanten Ausweitung der Strafbarkeit der Sterbehilfe (Memento vom 13. August 2015 im Internet Archive)
- Axel W. Bauer: Todes Helfer. Warum der Staat mit dem neuen Paragraphen 217 StGB die Mitwirkung am Suizid fördern will. In: Andreas Krause Landt: Wir sollen sterben wollen. Warum die Mitwirkung am Suizid verboten werden muss. Manuscriptum Verlagsbuchhandlung Thomas Hoof KG, Waltrop–Leipzig 2013, S. 93–169.
- Gunnar Duttge: Strafrechtliches reguliertes Sterben – Der neue Tatbestand einer geschäftsmäßigen Förderung der Selbsttötung. In: Neue Juristische Wochenschrift. 2016, S. 120 ff.; vgl. auch Gunnar Duttge und Kristine Plank: Strafbewehrung der assistierten Selbsttötung § 217 StGB als schlechte Kompromisslösung. In: EthikJournal. Band 4, Nr. 7, 2017, S. 158 ff. (Online [PDF]). Siehe grundlegend zudem Gunnar Duttge: Sterbehilfe aus rechtsphilosophischer Sicht. In: GA. 2001, S. 158 ff.
- Claus Roxin: Die geschäftsmäßige Förderung einer Selbsttötung als Straftatbestand und der Vorschlag einer Alternative. In: NStZ. 2016, S. 185 ff.
- Bundesverfassungsgericht, Urteil vom 26. Februar 2020 – 2 BvR 2347/15, 2 BvR 651/16, 2 BvR 1261/16, 2 BvR 1593/16, 2 BvR 2354/16, 2 BvR 2527/16.
- Bundesverfassungsgericht erlaubt geschäftsmäßige Beihilfe zum Suizid. In: Der Spiegel. 26. Februar 2020, abgerufen am 26. Februar 2020.
- Bundesverfassungsgericht (Hrsg.): Verbot der geschäftsmäßigen Förderung der Selbsttötung verfassungswidrig: Pressemitteilung Nr. 12/2020 vom 26. Februar 2020. Urteil vom 26. Februar 2020 – 2 BvR 2347/15, 2 BvR 651/16, 2 BvR 1261/16, 2 BvR 1593/16, 2 BvR 2354/16, 2 BvR 2527/16. 26. Februar 2020 (bundesverfassungsgericht.de).
- Nach Urteil des Bundesverfassungsgerichts: FDP-Politikerin Helling-Plahr fordert liberales Sterbehilfegesetz, auf helling-plahr.de
- Katrin Helling-Plahr und Christian Lindner laden zu gemeinsamen Gruppenanträgen für liberales Sterbehilfegesetz ein Berlin, auf helling-plahr.de
- Spahn will neue Sterbehilferegelung erarbeiten, auf aerzteblatt.de
- Entwurf des HVD Bundesverbandes für ein Suizidhilfekonflikt-Gesetz, auf humanistisch.de
- Suizidassistenz: Patientenschützer machen Bundestag Vorschlag zur Neuregelung, auf stiftung-patientenschutz.de
- Regelung des assistierten Suizids – Aktualisierter Gesetzesvorschlag und Pressemitteilung, auf kohlhammer.de
- Sterbehilfeverein kämpft um Legalisierung, ORF.at, 8. Oktober 2014.
- GZ: 1) VGW-101/078/23777/2014-5 H. O. 2) VGW-101/V/78/30473/2014 E. R., auf verwaltungsgericht.wien.gv.at
- „Letzte Hilfe“: Vereinsverbot und Verbot des assistierten Suizids landen beim Verfassungsgerichtshof (Memento vom 5. April 2016 im Internet Archive)
- VfGH E 1477/2015 (Erkenntnis)
- Jakob Purkarthofer: Österreichische Gesellschaft für ein Humanes Lebensende (ÖGHL) nimmt Arbeit auf: Selbstbestimmter Tod in Würde Humanistischer Pressedienst, 25. Februar 2020.
- Antrag beim Verfassungsgerichtshof ÖGHL, 21. Oktober 2019
- An der Hand – nicht durch die Hand eines Menschen sterben!, auf parlament.gv.at
- Verfassungsgerichtshof: Es ist verfassungswidrig, jede Art der Hilfe zur Selbsttötung ausnahmslos zu verbieten vom 11. Dezember 2020.
- Verfassungsgerichtshof, Erkenntnis vom 11. Dezember 2020 – G 139/2019.
- RIS Dokument. Abgerufen am 31. Dezember 2021.
- § 216 StGB – Einzelnorm. Abgerufen am 13. Dezember 2020.
- Meldung – beck-online. Abgerufen am 13. Dezember 2020.
- Meldung – beck-online. Abgerufen am 13. Dezember 2020.
- 2 Senat Bundesverfassungsgericht: Bundesverfassungsgericht – Entscheidungen – Verbot der geschäftsmäßigen Förderung der Selbsttötung verfassungswidrig. 26. Februar 2020, abgerufen am 13. Dezember 2020.
- ADVOKAT Unternehmensberatung: § 77 StGB (Strafgesetzbuch), Tötung auf Verlangen – JUSLINE Österreich. Abgerufen am 13. Dezember 2020.
- VfGH: Es ist verfassungswidrig, jede Art der Hilfe zur Selbsttötung ausnahmslos zu verbieten – Der Österreichische Verfassungsgerichtshof. Abgerufen am 13. Dezember 2020.
- Wie weit darf Sterbehilfe gehen? 25. Februar 2020, abgerufen am 13. Dezember 2020.
- VfGH: Es ist verfassungswidrig, jede Art der Hilfe zur Selbsttötung ausnahmslos zu verbieten – Der Österreichische Verfassungsgerichtshof. Abgerufen am 11. Dezember 2020.
- RIS Dokument. Abgerufen am 31. Dezember 2021.
- Fedlex. Abgerufen am 2. Januar 2022.
- Fedlex. Abgerufen am 2. Januar 2022.
- Deutsche Stiftung Patientenschutz: Übersicht über die Strafbarkeit der Sterbehilfe in Europa (Memento vom 12. November 2013 im Internet Archive) (pdf, Stand 25. Oktober 2013)
- Spanien legalisiert aktive Sterbehilfe, tagesschau.de, 18. März 2021.
- Dutch pass euthanasia bill, theguardian.com vom 11. April 2001
- Deutsches Ärzteblatt 24. Februar 2012: Sterbehilfe in den Niederlanden: Tod frei Haus
- Deutsches Ärzteblatt (online): Niederlande legalisieren Sterbehilfe bei todkranken Babys
- Netherlands may extend assisted dying to those who feel 'life is complete'
- Agnes van der Heide, Johannes J.M. van Delden, Bregje D. Onwuteaka-Philipsen: End-of-Life Decisions in the Netherlands over 25 Years. In: New England Journal of Medicine. Band 377, Nr. 5, 3. August 2017, ISSN 0028-4793, S. 492–494, doi:10.1056/NEJMc1705630, PMID 28767342.
- Belgien: Sterbehilfe für schwerst leidende Minderjährige bei dw.de, 13. Februar 2014 (abgerufen am 13. Februar 2014).
- Vermont Patient Choice at End of Life Act, abgerufen am 21. November 2017.
- California End of Life Option Act, abgerufen am 21. November 2017.
- IRIS SAMUELS Associated Press/Report for America: Montana bill seeks to charge doctors assisting in suicides. Abgerufen am 25. März 2021 (englisch).
- New Mexico Senate passes assisted suicide bill | Angelus News. 18. März 2021, abgerufen am 25. März 2021 (amerikanisches Englisch).
- Parliament of Victoria – Voluntary Assisted Dying Bill 2017. Abgerufen am 23. März 2021.
- Western Australian Legislation – Voluntary Assisted Dying Act 2019. Abgerufen am 23. März 2021.
- Euthanasia bill passes in Tasmania. Abgerufen am 23. März 2021 (australisches Englisch).
- Voluntary euthanasia legalised in South Australia. Abgerufen am 24. Juni 2021.
- Australia – Statul Queensland legalizează eutanasia voluntară. Abgerufen am 17. September 2021.
- How voluntary assisted dying will work in Queensland. 16. September 2021, abgerufen am 17. September 2021 (australisches Englisch).
- Pihla Herminen: The Legality of Active Euthanasia in Relation to Human Rights and Legal Approaches to Active Euthanasia in Different States. In: L’Europe Unie. Band 15, Nr. 15, 2019, ISSN 0248-2851, S. 39–47 (ceeol.com [abgerufen am 31. August 2020] Hier Seite 45 Fußnote 38).
- Eutanasia ja avustettu itsemurha | Lääkäriliitto – Lääkärin etiikka -kirja. Abgerufen am 31. August 2020.
- Amtsblatt Nr. 242. (Nicht mehr online verfügbar.) Archiviert vom Original; abgerufen am 8. August 2020.
- Dante Figueroa: Italy: Criminal Code Provision Outlawing Assisted Suicide Ruled Unconstitutional. (Nicht mehr online verfügbar.) In: Global Legal Monitor. 7. Januar 2020, archiviert vom Original; abgerufen am 8. August 2020.
- Deutsches Ärzteblatt: Suizidbeihilfe: Prozess in Italien endet mit Freisprüchen. 28. Juli 2020, abgerufen am 8. August 2020.
- Elisabetta Povoledo: Italy to Allow Living Wills and the Refusal of End-of-Life Care. In: The New York Times. 14. Dezember 2017, ISSN 0362-4331 (nytimes.com [abgerufen am 8. August 2020]).
- Carter v. Canada (Attorney General), 2015 SCC 5 (CanLII), [2015] 1 SCR 331. URL:https://www.canlii.org/en/ca/scc/doc/2015/2015scc5/2015scc5.html
- Deutsches Ärzteblatt: Kanadas oberster Gerichtshof lockert Sterbehilfe-Verbot. (Nicht mehr online verfügbar.) 9. Februar 2015, archiviert vom Original; abgerufen am 8. August 2020.
- Government Bill (House of Commons) C-14 (42-1) – Royal Assent – An Act to amend the Criminal Code and to make related amendments to other Acts (medical assistance in dying) – Parliament of Canada. (Nicht mehr online verfügbar.) In: parl.ca. 17. Juni 2016, archiviert vom Original; abgerufen am 8. August 2020 (englisch).
- Daniela Wakonigg: Sterbehilfe in Kanada: Kanada legalisiert ärztlich assistierten Suizid. (Nicht mehr online verfügbar.) In: Humanistischer Pressedienst. 21. Juni 2016, archiviert vom Original; abgerufen am 8. August 2020.
- Supreme Court of Canada: Supreme Court of Canada – Rodriguez v. British Columbia (Attorney General). [1993] 3 S.C.R. 519. (Nicht mehr online verfügbar.) 1. Januar 2001, archiviert vom Original; abgerufen am 8. August 2020.
- Withholding and Withdrawal of Potentially Life-sustaining Treatment. (Nicht mehr online verfügbar.) In: End-of-Life Law and Policy in Canada. Health Law Institute, Dalhouse University, archiviert vom Original; abgerufen am 8. August 2020 (amerikanisches Englisch).
- Palliative Interventions. (Nicht mehr online verfügbar.) In: End-of-Life Law and Policy in Canada. Health Law Institute, Dalhouse University, archiviert vom Original; abgerufen am 8. August 2020 (amerikanisches Englisch).
- Serge F. Kovaleski: COLOMBIA DEBATES COURT RULING THAT LEGALIZES MERCY KILLING. In: Washington Post. 18. August 1997, ISSN 0190-8286 (Online [abgerufen am 8. August 2020]).
- Tim Johnson: Colombia Court Legalizes Euthanasia. (Nicht mehr online verfügbar.) In: Seattle Times. Seattle Times, 22. Mai 1997, archiviert vom Original; abgerufen am 8. August 2020.
- Simeon Tegel: Colombia just legalized euthanasia. Here's why that's a big deal. (Nicht mehr online verfügbar.) In: Pri.org. 29. April 2015, archiviert vom Original; abgerufen am 8. August 2020 (englisch).
- Los principios para regular la eutanasia. (Nicht mehr online verfügbar.) In: El Espectador. 19. Februar 2015, archiviert vom Original; abgerufen am 8. August 2020 (spanisch).
- Maria Alejandra Triviño: Colombia has regulated euthanasia for children and adolescents – LatinAmerican Post. (Nicht mehr online verfügbar.) In: Latin American Post. 13. März 2018, archiviert vom Original; abgerufen am 8. August 2020 (britisches Englisch).
- El Espectador: ELESPECTADOR.COM. 22. Juli 2021, abgerufen am 23. Juli 2021 (spanisch).
- Estefania Palomino: How to die in Colombia: A Constitutional dilemma. (Nicht mehr online verfügbar.) In: Ewha Institute for Biomedical Law & Ethics. Asia Pacific Journal of Health Law & Ethics, 2017, S. 52-53, archiviert vom Original; abgerufen am 8. August 2020 (amerikanisches Englisch).
- Enrique Soto-Perez-de-Celis, Yanin Chavarri-Guerra, Tania Pastrana, Rossana Ruiz-Mendoza, Alexandra Bukowski: End-of-Life Care in Latin America. In: Journal of global oncology. Band 3, Nr. 3, Juni 2017, S. 262, doi:10.1200/JGO.2016.005579, PMID 28717769, PMC 5493222 (freier Volltext).
- Congreso de Colombia: Ley Consuelo Devis Saavedra, mediante la cual se regulan los servicios de cuidados paliativos para el manejo integral de pacientes con enfermedades terminales, cronicas, degenerativas e irreversibles en cualquier fase de la enfermedad de alto impacto en la calidad de vida. Law No. 1733. http://wsp.presidencia.gov.co/ Normativa/Leyes/Documents/LEY%201733%20DEL%2008%20DE%20SEPTIEMBRE%20DE%202014.pdf
- Chamber: Horesca, Euthanasie, Observatoire und Organspenden. 10. Februar 2021, abgerufen am 11. Februar 2021.
- End of Life Choice Bill – New Zealand Parliament. Abgerufen am 30. Oktober 2020 (englisch).
- Eleanor Ainge Roy: New Zealand votes to legalise euthanasia in referendum. In: The Guardian. 30. Oktober 2020, ISSN 0261-3077 (Online [abgerufen am 30. Oktober 2020]).
- Andrew Geddis, Jeanne Snelling: Assisted dying will become legal in New Zealand in a year — what has to happen now? Abgerufen am 30. Oktober 2020 (englisch).
- Health and Disability Commissioner Act 1994 No 88 (as at 07 August 2020), Public Act – New Zealand Legislation. Abgerufen am 30. Oktober 2020.
- Yang, Hannah --- "Acts, omissions, and the doctrine of double effect: the law and ethics of end-of-life choice in New Zealand and the United Kingdom" [2018] NZPubIntLawJl 6; (2018) 5 PILJNZ 97. New Zealand Legal Information Institute, 21. Juni 2020, abgerufen am 30. Oktober 2020.
- Sterbehilfe. Nr. 1239, 4. Juni 2015 (Online [abgerufen am 30. Oktober 2020]).
- Act of 2 July 1999 No. 63 relating to Patients’ Rights (the Patients’ Rights Act), Section 4-9 (S. 7). https://app.uio.no/ub/ujur/oversatte-lover/data/lov-19990702-063-
- PorNewsroom Infobae25 de Febrero de 2021: La Justicia peruana despenaliza la eutanasia para el caso de Ana Estrada. Abgerufen am 25. Februar 2021 (europäisches Spanisch).
- 11. Kammer des obersten Gerichtshofes der Republik Peru: Verfahren Nr. 00573-2020-0-1801-JR-DC-11. Abgerufen am 25. Februar 2021 (peruanisch).
- Marina Alías: El Congreso da luz verde a la ley de la eutanasia en España. 17. Dezember 2020, abgerufen am 17. Dezember 2020 (europäisches Spanisch).
- Elena Herrera, Gonzalo Cortizo: Vox fracasa en su intento de suspender en el Constitucional la entrada en vigor de la ley de eutanasia. 23. Juni 2021, abgerufen am 23. Juni 2021 (spanisch).
- Revealed: full scale of euthanasia in Britain, auf theguardian.com
- LOI – WET. Abgerufen am 1. Dezember 2020.
- 2 Senat Bundesverfassungsgericht: Bundesverfassungsgericht – Entscheidungen – Verbot der geschäftsmäßigen Förderung der Selbsttötung verfassungswidrig. 26. Februar 2020, abgerufen am 1. Dezember 2020.
- Ministerie van Binnenlandse Zaken en Koninkrijksrelaties: Wet toetsing levensbeëindiging op verzoek en hulp bij zelfdoding. Abgerufen am 1. Dezember 2020 (niederländisch).
- Department of Justice Canada: Government of Canada reintroduces proposed changes to medical assistance in dying legislation. 5. Oktober 2020, abgerufen am 1. Dezember 2020.
- Loi du 16 mars 2009 sur l'euthanasie et l'assistance au suicide. – Legilux. Abgerufen am 1. Dezember 2020.
- Fedlex. Abgerufen am 2. Januar 2022.
- Fedlex. Abgerufen am 2. Januar 2022.
- Roland Gerkan: Euthanasie. In: Das monistische Jahrhundert, Band 2, 1913, S. 169–174, hier: S. 170 f.
- Markus Zimmermann-Acklin: Euthanasie. Eine theologisch ethische Untersuchung. 2. Aufl., Freiburg 2002, S. 63.
- Kaßler: Das Recht auf Sterbehilfe (Euthanasie). In: Deutsche Juristenzeitung, Band 20, 1915, Spalte 203 f.
- Michael Stolberg (2011), S. 161 f. und 254.
- Michael Stolberg (2011), S. 17 und 67–74.
- Christoph Wilhelm Hufeland: Enchiridion medicum, oder Anleitung zur medizinischen Praxis. 3. Aufl. Berlin 1837, S. 898
- Axel W. Bauer: Sterbenachhilfe: Warum Staat und Gesellschaft mehr Einfluß auf unser Lebensende gewinnen wollen. In: Fachprosaforschung – Grenzüberschreitungen. Band 8/9, 2012/2013 (2014), S. 467–475 (uni-heidelberg.de).
- Vgl. Thomas Sitte: Palliative Versorgung statt Beihilfe zum Suizid und Tötung auf Verlangen? Über eine mögliche Notwendigkeit lebensverkürzender Maßnahmen. Vollerhebung im Sinne empirischer Sozialforschung bei Palliativmedizinern in SAPV-Teams im Saarland und Hessen sowie Kinder-SAPV-Teams in Deutschland. Medizinische Dissertation. Homburg 2015.
- Grundsätze der Bundesärztekammer zur ärztlichen Sterbebegleitung.
- Gisela Klinkhammer: Umfrage zur Sterbehilfe: Palliativmedizin als Alternative. In: Deutsches Ärzteblatt. 2008, Nr. 105, S. A2617.
- Recht auf Sterbehilfe gefordert (Memento vom 22. Februar 2014 im Internet Archive)
- Gemeinsame Erklärung des Rates der Evangelischen Kirche in Deutschland und der Deutschen Bischofskonferenz »Gott ist ein Freund des Lebens«.(Volltext (Memento vom 17. Mai 2012 im Internet Archive))
- Katechismus der Katholischen Kirche 1992, 2276f., online abrufbar vatican.va
- DBK: Deutsche Bischofskonferenz: In Würde sterben – Worum geht es eigentlich? (PDF) 2014, abgerufen am 15. Dezember 2014.
- Josef Schuster: Sterbehilfe IV. Theologisch-ethisch. In: Walter Kasper (Hrsg.): Lexikon für Theologie und Kirche. 3. Auflage. Band 9. Herder, Freiburg im Breisgau 2000, Sp. 979 f.
- Kongregation für die Glaubenslehre: Erklärung zur Euthanasie, auf vatican.va
- „Aktive Sterbehilfe muss Tabu bleiben“. Abgerufen am 10. Juni 2020. Bischof Wolfgang Huber, früherer Ratsvorsitzender der EKD: Gastbeitrag für die Allgemeine Zeitung Mainz, 10. Juli 2004.
- Stellungnahme der EKD zum BGH-Urteil zur Sterbehilfe, vom 25. Juni 2010, auf ekd.de
- Sterben in Würde – Beihilfe zum Suizid Eine Stellungnahme des Rates der EKD
- Altkatholische Bestattung (Memento vom 13. Mai 2007 im Internet Archive) Altkatholische Bestattung
- Tom Kucera: Erlaubt das Judentum die Sterbehilfe? Vortrag bei der Tagung “End-of-Life: Jewish Perspectives”, Mai 2015 am Klinikum Bielefeld. haGalil, 8. Juni 2015. Abgerufen am 13. April 2016.
- Deutsche Gesellschaft für Humanes Sterben (DGHS) e.V: „Hilfe zum selbstbestimmten Sterben muss straffrei bleiben“. Abgerufen am 10. Juni 2020.
- Der harte Kampf um Selbstbestimmung am Lebensende. Giordano-Bruno-Stiftung, abgerufen am 10. Juni 2020.
- Matthias Kamann: Sterbehilfe: Zehn-Punkte-Papier gegen neues Suizid-Strafgesetz. In: DIE WELT. 13. März 2014 (Online [abgerufen am 10. Juni 2020]).
- Deutscher Ethikrat: Zur Regelung der Suizidbeihilfe in einer offenen Gesellschaft: Deutscher Ethikrat empfiehlt gesetzliche Stärkung der Suizidprävention AD-hoc-Empfehlung. (PDF) (Nicht mehr online verfügbar.) 18. Dezember 2014, archiviert vom Original am 26. Februar 2015; abgerufen am 20. Dezember 2014.
- Elisabeth Wehrmann: Der gute Tod ist teuer. In: Die Zeit, Nr. 3, 11. Januar 2007 (Rezension).