Traditionelle chinesische Medizin
Die chinesische Medizin (chinesisch 中醫 / 中医, Pinyin zhōngyī – „chinesische Medizin“)[1][2] umfasst die heilkundliche Theorie und Praxis von der vormedizinischen Heilkunde des 1. Jahrtausends v. Chr. bis zur heutigen Medizin in China und in der Tradition chinesischer Heilkunde ausgeübter Heilverfahren weltweit.[3] Als traditionelle chinesische Medizin (TCM, 中醫學 / 中医学, zhōngyīxué – „Lehre der Chinesischen Medizin“, selten 漢醫學 / 汉医学, hànyīxué – „Lehre der Han-Medizin“) wird jene Heilkunde bezeichnet, die sich in China seit mehr als 2000 Jahren entwickelt hat. Ihr ursprüngliches Verbreitungsgebiet umfasst den ostasiatischen Raum, insbesondere Vietnam, Korea und Japan. Auf dieser Grundlage entwickelten sich spezielle Varianten in diesen Ländern, wie zum Beispiel die japanische Kampō-Medizin (Kanpō-Medizin). Der Begriff zhōngyī (中醫 / 中医)[1][2] ist sowohl mit „chinesische Medizin“ als auch mit „TCM-Arzt“ übersetzbar. Die im „Westen“ gebräuchliche Bezeichnung traditionelle chinesische Medizin ist in China unüblich.

Zu den therapeutischen Verfahren der TCM zählen vor allem die Chinesische Arzneimitteltherapie und die Akupunktur sowie die Moxibustion (Erwärmung von Akupunkturpunkten). Zusammen mit Massagetechniken wie Tuina Anmo und Shiatsu, mit Bewegungsübungen wie Qigong und Taijiquan und mit einer am Wirkprofil der Arzneien ausgerichteten Diätetik werden die Verfahren heute gerne als die fünf Säulen der chinesischen Therapie bezeichnet. Die TCM ist die traditionelle Heilkunde mit dem größten Verbreitungsgebiet, besonders die Akupunktur wird heute weltweit praktiziert.[4] Das größte einschlägige Forschungszentrum ist die Chinesische Akademie für traditionelle chinesische Medizin. 2010 berichtete Die Zeit, dass die Zahl der Institute, Universitätsprojekte und Pharmafirmen wachse, die mit neuen Methoden in den alten Mitteln der Traditionellen Chinesischen Medizin nach Wirkstoffen suchen.[5]
Von wissenschaftlicher Seite wird eine therapeutische Wirksamkeit vieler Behandlungsmethoden der TCM bestritten und etliche Behandlungsmethoden als pseudowissenschaftlich betrachtet.[6][7] Zudem ist die Nutzung der traditionellen Heilkunde in der Volksrepublik China eine Ursache für den illegalen Wildtierhandel sowie das Töten und Schmuggeln gefährdeter Tierarten. So wird Elfenbein als chinesisches Potenzmittel und Aphrodisiakum genutzt, was ein Grund für die Gefährdung der Population afrikanischer Elefanten aber auch Nashörner ist.[8][9]
Trotz dessen unterstützt Xi Jinping, jetziger Generalsekretär der Kommunistischen Partei Chinas und „Überragender Führer“, die traditionelle chinesische Medizin und nennt sie ein „Juwel“ gegenüber der „westlichen Medizin“. Die Regierung will deren Nutzung ausweiten und die Zahl der Heilpraktiker erhöhen. Studenten der TCM müssen nun keine medizinischen Prüfungen auf der Grundlage der westlichen Medizin ablegen, sondern stattdessen lediglich eine Lehrlingsausbildung absolvieren. Wissenschaftler weisen darauf hin, dass Produzenten von TCM-Arzneimitteln nach wie vor mit deren Unbedenklichkeit zu kämpfen hätten, da toxische Inhaltsstoffe vorkommen können; eine Minimierung von Anforderungen an klinische Studien könne mehr Patienten in Gefahr bringen. Zensoren der Regierung entfernen Internetinhalte, welche die TCM in Frage stellen.[10]
Geschichte
Als legendärer Verfasser einer (Heil-)Pflanzenkunde um 3700 v. Chr. gilt der Kaiser Shennong. Um 2600 v. Chr., zur Zeit des Kaiser Huangdi, wurde eine nach Hungdi benannte Heilkunde geschaffen.[11] Das historische Quellenmaterial erstreckt sich über mehr als drei Jahrtausende. Diese Zeitspanne ist grob in drei Sozialepochen zu gliedern:
- die vorkonfuzianische der Shang- (etwa 1500 bis 1050) und Zhou- (1050 bis 256 v. Chr.) Dynastien,
- die konfuzianische Epoche bis zum Beginn des 20. Jahrhunderts und
- die nachkonfuzianische Epoche der Republik China und der Volksrepublik China.
Auf konzeptioneller Ebene findet sich eine Vielzahl unterschiedlicher Heilsysteme, die mit wenigen Ausnahmen bis in die Gegenwart überliefert und praktiziert wurden. Nebeneinander, teils in einem und demselben medizinischen Werk, finden sich Theorien, die Krankheiten auf Sündenfall, Dämoneneinfluss, Abweichung von normgerechtem Lebensstil oder Böswilligkeit verstorbener Ahnen oder Mitmenschen zurückführten. Sie lassen sich aber auch den unterschiedlichen Epochen und verschiedenen gesellschaftlichen Gruppen zuordnen.
Ahnenmedizin
Die frühesten Quellen bilden Orakelknochen und Schildkrötenschalen, die etwa im 13. Jahrhundert vor unserer Zeitrechnung beschriftet wurden. Den Texten ist zu entnehmen, dass die Verursachung von Krankheiten in fast allen Fällen auf ein mögliches Einwirken verstorbener Ahnen oder Drittpersonen sowie auf böswillige Magie, also die Einwirkung noch lebender Mitmenschen, zurückgeführt wurde. Als entsprechende Vorbeugungs- und Heilmaßnahmen gelten Beschwörungen, Geschenke und Versöhnungsgaben. Shang-Herrscher war ein König, dem allein die Befragung und Deutung der Orakel und somit die Praxis der Ahnenmedizin oblag. Zu seiner Klientel zählte der kleine Kreis der herrschenden Elite, im Fall von Epidemien die gesamte Gesellschaft.[12]
Dämonenmedizin
Eine Fortentwicklung der für die Shang-Kultur belegten Ahnenmedizin führte zur Dämonenmedizin, die schon Jahrhunderte vor unserer Zeitrechnung nachweisbar ist. Aus ihr wiederum ging die entsprechungssystematische Medizin hervor. Ausgangspunkt des Heilsystems der Dämonenmedizin ist die Annahme, dass Krankheiten durch die Einwirkung böswilliger Dämonen verursacht werden. Die so genannten wu-Zauberer verstanden sich zum einen auf die Kommunikation mit den Geistern der Verstorbenen und holten deren Ratschläge vor allem bei gesundheitlichen Beschwerden ein; zum anderen auf die Beeinflussung und Vertreibung von Dämonen, die unabhängig von bestimmten Verstorbenen das Universum bevölkerten. Die medizinische Praxis dieser wu-Zauberer wandelte sich allmählich zu einer reinen Dämonenmedizin.
„Die Dämonen sind ständig gegenwärtig, sichtbar und unsichtbar und benutzen jede Schwäche der Menschen zum Angriff. Nur wenn die von der eigenen Person ausgehenden Schutzgeister und Dämonen stark genug sind oder wenn man imstande ist, solche Wesen zu seinem eigenen Beistand zu gewinnen, deren Position in der metaphysischen Hierarchie höher ist als die der Angreifer, ist man vor den entsprechenden Bedrohungen geschützt oder im Krankheitsfall für den Gegenangriff gewappnet.“[13]
Paul Ulrich Unschuld sieht die Dämonenmedizin als getreues Abbild der gesellschaftlichen Verhältnisse im Zeitraum vom 8. bis ins 3. Jahrhundert vor unserer Zeitrechnung: nahezu ununterbrochene Machtkämpfe und der zeitweilige Zerfall Chinas in Hunderte von Kleinstaaten, die „jeder gegen jeden“ kämpften. Als ursprüngliche Heilverfahren der Dämonenmedizin sind wahrscheinlich die Nadelbehandlung (Akupunktur), das Brennen (Moxibustion) und die Massage anzusehen. Ziel ihrer Anwendung war, die Eindringlinge zum Verlassen des Körpers zu zwingen. Später wurden diese Verfahren in die entsprechungssystematische Medizin integriert. Der Kampf gegen die dämonischen Angreifer wurde nun auf der Grundlage von „Verboten“ oder stark wirksamen Arzneidrogen geführt. Erstere wurden von Exorzisten oder der betroffenen Person selbst ausgesprochen oder niedergeschrieben; Letztere konnte man einnehmen oder als Amulett mit sich führen. Die auf dem Grundkonzept der Dämonenmedizin basierenden Vorbeugungs- und Heilverfahren wurden in der Folgezeit von Autoren unterschiedlichster Bildungsstufen zur Anwendung empfohlen und behielten bis in die Gegenwart einen herausragenden Stellenwert in der medizinischen Versorgung der chinesischen Bevölkerung.[14]
Religiöse Medizin
Während der zweiten Han-Dynastie (25 bis 220) entstanden verschiedene religiöse Heilsysteme als Teilaspekte von Bemühungen, gesellschaftspolitische Organisationsformen auf theokratischer Grundlage durchzusetzen. So hatte sich der General Zhang Xiu (Chang Hsiu) als erfolgreicher Kriegsherr in einem Gebiet Sichuans etabliert und begonnen, eine sowohl auf religiöser wie militärischer Grundlage ruhende neue soziale Hierarchie aufzubauen. Die zunächst als Heilkult erscheinende Bewegung (vgl. Fünf Scheffel Reis) vertrat die Idee, dass Krankheit die gerechtfertigte Strafe für vergangenes Missverhalten sei. Für die Vergeltung seien aber nicht die Totengeister verstorbener Ahnen verantwortlich, sondern bestimmte Gottheiten. Diesen gegenüber sei vor allem Reue angebracht. Daher ließ Chang Hsiu die Kranken einkerkern. Die Zeit im Gefängnis sollten sie darauf verwenden, ihre vergangenen Sünden zu erkennen. Die Heilung sei nur dadurch möglich, dass der Kranke seine Sünden auf drei Blatt Papier schrieb, die für die Drei Herrscher Himmel, Erde und Wasser auf einem Berggipfel hinterlegt oder in der Erde vergraben und in einen Fluss geworfen wurden.[15] Nachdem Chang Hsiu dem Mordanschlag des Generals Zhang Lu zum Opfer gefallen war, baute dieser ebenfalls ein theokratisches Herrschaftsgebilde auf. Zhang Lu folgte auch dem Konzept, dass menschliches Fehlverhalten von den Göttern durch Krankheit geahndet werde. Daher ließ er Verbrecher so lange ungestraft, bis sie zum dritten Mal rückfällig wurden. Ein weiterer Kult entstand im 2. Jahrhundert nach unserer Zeitrechnung als Bewegung des Großen Friedens mit Zhang Jiao an der Spitze. Seine Heilungen bestanden in dramatischen öffentlichen Massenritualen, während der die Leidenden ihre Missetaten bekennen mussten. Hunderttausende strömten zu diesen Ritualen. In jahrzehntelangen militärischen Auseinandersetzungen zerschlug die Zentralregierung schließlich die theokratischen Staatswesen. Die Verteidigung der Anhänger Zhang Jiaos ging als Aufstand der Gelben Turbane in die Geschichte ein.[14]
Entsprechungsmedizin
Die Heilsysteme, die als Entsprechungsmedizin bezeichnet werden können, beruhen auf dem Paradigma, dass die Phänomene der sichtbaren und der unsichtbaren Umwelt in gegenseitiger Abhängigkeit stehen. Dabei lassen sich ältere magische Konzepte („Entsprechungsmagie“) von späteren systematischen unterscheiden. Letztere wurden zu einem zunehmend detaillierten System entwickelt unter Zuhilfenahme der Yin-Yang-Lehre und der Theorie der Fünf-Elemente-Wandlungsphasen. Ihre Grundlagen entsprechen wiederum den in derselben Epoche konzipierten gesellschaftspolitischen Vorstellungen der konfuzianischen Staatsideologie.[16]
- Zwei Beispiele zur Veranschaulichung der Entsprechungsmagie (aus: Shanhaijing (Shan-hai ching), „Klassiker der Berge und Meere“, niedergeschrieben im Zeitraum 8. bis 1. Jahrhundert vor unserer Zeitrechnung): „Es gibt dort ein Kraut, das keine Früchte hervorbringt. Sein Name ist ku-jung. Isst man davon, so bekommt man keine Kinder.“ – „Bogen- und Armbrustsehnen helfen bei schwierigen Geburten, wenn die Nachgeburt ausbleibt.“
Schien zuvor der Einfluss von Dämonen allgegenwärtig, so waren in der sich entwickelnden entsprechungssystematischen Medizin Einflüsse und Ausstrahlungen aller nur erdenklichen Naturphänomene zu berücksichtigen: Himmelsrichtungen, Gestirne, Lebensmittel, Himmel und Erde, Regen und Wind, Hitze und Kälte. Es wurde weniger eine exakte Anatomie in diesem Heilsystem entwickelt, sondern eher ein hoch kompliziertes spekulatives System physiologischer Vorgänge, das die Wirkungen und Wandlungen der vielfältigen Einflüsse und Ausstrahlungen mit den weltanschaulichen Konzepten der Yin-Yang-Lehre und der Lehre von den Fünf-Elemente-Wandlungsphasen zu verbinden suchte.
- „Die von außen aufgenommenen und körpereigenen Einflüsse werden in einem komplizierten Leitbahnsystem durch den Organismus geleitet. Diese Leitbahnen können von Stauungen und Verstopfungen betroffen werden, die es gegebenenfalls zu durchstoßen gilt. (…) In metaphorischer Anlehnung an staatswirtschaftliche Organisationsformen enthält der Organismus u. a. so genannte „Kornspeicher“ (zàng, 臟 / 脏, tsang) und „Paläste“ (fǔ, 腑, fu), zwischen denen ein geregelter Austausch von Einflüssen stattfinden muss.“[17]
Vorbeugungs- und Heilmaßnahmen wurden entsprechend dieser Systematik entwickelt. Grundsätzlich ging es darum, Überflusserscheinungen „abzuleiten“ und Mangelerscheinungen „aufzufüllen“. Ziel war eine Harmonisierung der Strömungen und Wandlungen im Organismus. Dies entsprach den Vorstellungen der Konfuzianer zur sozialen Ordnung. So lange der Konfuzianismus in China bestimmend war, schützte die herrschende Schicht die entsprechende Medizin als die offiziell einzig zulässige. Dadurch wurde ein archaisches Heilsystem bis in die Neuzeit hinübergerettet. Das klassische schriftliche Zeugnis Huang-ti nei-ching oder Huangdi Neijing stammt etwa aus dem 3. Jahrhundert vor unserer Zeitrechnung. An Heiltechniken werden hier vor allem die wahrscheinlich der Dämonenmedizin entlehnten Verfahren des Nadelns und Brennens dargelegt. Einige Passagen enthalten Hinweise auf Massage, Waschungen und heiße Pressungen. Es werden auch einige Arzneidrogen erwähnt. Deren Anwendung war jedoch offensichtlich noch nicht gemäß den theoretischen Grundlagen der entsprechungssystematischen Medizin vorgesehen. Die versuchsweise systematische Integration bestimmter Arzneidrogen in dieses Heilsystem erfolgte erst anderthalb Jahrtausende später.
Zu den „Vier Herausragenden Ärzten“ der Jin- und Yuan-Dynastien zählen im 12. Jahrhundert Liu Wansu und sein Schüler Zhang Yuansu[18] sowie dessen Schüler Li Gao (1180–1251)[19] und im 15./16. Jahrhundert Zhu Zhenheng (1563–1640).[20]
Naturkundliche Medizin
Die ältesten medizinischen Grundlagenwerke, die noch heute im Gebrauch sind, werden Kaisern zugeschrieben, die mehrere Jahrtausende v. Chr. gelebt haben sollen. Das sind jedoch Legenden. Bekannt sind das Shennong ben cao jing, eine Pflanzenheilkunde, und das Huangdi Neijing, eine ausführliche Darstellung sowohl der Diagnose- und Therapieverfahren als auch der Akupunktur. Etwa um 100 n. Chr.[21] entstanden das Shang Han Lun und das Jinkui Yaolue. Sie gelten als die ältesten klinische Abhandlungen der Medizingeschichte überhaupt. Aus der Zeit der Ming-Dynastie (1368 bis 1644) stammt eine Reihe berühmter Schriften, darunter das Ben Cao Gang Mu, ein Kompendium der Materia Medica.[22]
Mit Beginn der jesuitischen Mission in Fernost nahm auch der medizinische Austausch zwischen Europa und Ostasien einen Aufschwung. In Japan hatten Jesuiten bereits in der zweiten Hälfte des 16. Jahrhunderts die einheimische Medizin beobachtet, wie eine Fülle von Bemerkungen in ihren Briefen, die Aufnahme sinojapanischer Fachbegriffe in ihre Wörterbücher und ein Vergleich von westlicher und japanischer Medizin durch Luís Fróis zeigt.[23] Im 17. Jahrhundert bewirkte in China der Jesuit Johannes Schreck um 1625 einen weitern Austausch chinesischen und westlichen Wissens im Bereich von Technik und Anatomie.[24] Ab Beginn der Qing-Dynastie (1644–1912), zu deren berühmtesten Ärzten und Medizinschriftstellern der auch unter dem Namen Ye Tianshi bekannte Ye Gui (1667–1746)[25] gehörte, wirkten Jesuiten auch in China am kaiserlichen Hof als Astronomen, Geographen, Maler, Architekten oder Mathematiker. Neben kürzeren Ausführungen in einigen ihrer Briefe findet man hier umfangreiche Übersetzungen chinesischer Texte, die durch den deutschen Arzt und VOC-Kaufmann Andreas Cleyer als Specimen Medicinae Sinicae, sive, Opuscula medica ad mentem sinensium (Frankfurt, 1682) publiziert wurden. Ebenso wichtig war der Druck von Clavis medica ad Chinarum doctrinam de pulsibus aus der Feder Michael Boyms.[26] Die erste längere Abhandlung über die Moxa verfasste der in Batavia lebende niederländische Pfarrer Hermann Buschoff. Durch seine auch ins Deutsche und Englische übersetzte Schrift Het Podagra, Nader als oyt nagevorst en uytgevonden, Midsgaders Des selfs sekere Genesingh of ontlastend Hulp-Mittel (1674) wurde das japanische Wort mogusa (chinesisch ai) als Moxa in Europa etabliert.[27] Der von Buschoff stimulierte niederländische Arzt Willem ten Rhijne (1647–1700) ging der Brenntherapie in der Niederlassung Dejima (Nagasaki, Japan) der Ostindien-Kompanie weiter nach. Sein 1683 in London gedrucktes Sammelwerk enthält die erste ausführliche Abhandlung zur Nadelung, der er den Namen acupunctura gab.[28] Durch ten Rhijne stimuliert, sammelte der deutsche Arzt Engelbert Kaempfer (1651–1716) ebenfalls in Japan weitere Informationen und Materialien, die er 1712 publizierte. Seine langen Aufsätze zur Akupunktur und Moxa wurden im Anhang seines in viele Sprachen übersetzten Japanbuches weit verbreitet. Während die Moxatherapie auf reges Interesse stieß, reagierten Autoritäten wie Georg Ernst Stahl oder Lorenz Heister auf ten Rhijnes und Kaempfers Beschreibungen der Akupunktur ablehnend – nicht zuletzt, weil beide mit dem Terminus Qi nicht zurechtkamen, so dass man den Eindruck gewinnen konnte, die Ärzte in Ostasien würden in den Bauch stechen, um Darmgase abzuleiten.
In einer neuen Lage befand sich China in der zweiten Hälfte des 19. Jahrhunderts. Westliche Mächte hatten mit Waffengewalt den Zugang zu den chinesischen Märkten erzwungen und den ersten (1839–1842) und zweiten Opiumkrieg (1856 bis 1860) geführt. Westliche Technik und Wissenschaft drang in der Folge ungehindert in den Alltag der städtischen Bevölkerung ein. In den Städten wuchs die Zahl derer, die ihre Krankheiten nach den importierten westlichen Methoden behandelt haben wollten, nicht mehr nach den hergebrachten. Diejenigen, die nach altem Handwerk zu heilen versprachen, wurden in die Enge getrieben. Es gab Überlegungen, diese zu verbieten, da sie als Hemmschuh für eine reibungslose Transformation in den westlichen Stil der Effektivität durch Rationalität gesehen wurden. So gerieten die traditionellen Diagnose- und Therapie-Verfahren Ostasiens zunehmend in Bedrängnis.
Nach der Gründung der Volksrepublik China kam es unter Mao Zedong zu einer staatlich vorangetriebenen Gegenbewegung. Es galt nun, die ländliche Bevölkerung eines riesigen Reiches bei begrenzten Mitteln ärztlich zu versorgen. Die Lösung sah man in der Pflege und Kontrolle der althergebrachten Heilkunst, die gerade in der ländlichen Bevölkerung verbreitet war. Neue Hochschulen für die chinesische Medizin wurden gegründet, alte Klassiker neu entdeckt und für die Moderne aufbereitet. Mit den „Barfußärzten“ – in Kurzlehrgängen ausgebildeten TCM-Ärzten – wurde die medizinische Versorgung flächendeckend organisiert.
Erst jetzt verbreitete sich die Bezeichnung „chinesische Medizin / chinesische Heilkunde“ (中醫學 / 中医学), in der englischen Übersetzung mit dem Zusatz „traditional“ und der Abkürzung „TCM“. In China bezog sich der Begriff oft weniger auf die traditionelle Medizin im umfassenden Sinn als auf das neu geschaffene Gesundheitswesen.
Die TCM ist ein vollständig institutionalisierter Teil des chinesischen Gesundheitswesens. Im Jahr 2006 versorgte der TCM-Sektor über 200 Millionen ambulante und etwa 7 Millionen stationäre Patienten, was 10 % bis 20 % der Gesundheitsversorgung in China ausmacht.[29]
Außerhalb Zentralchinas
In Korea, Japan und Vietnam wurde der Begriff der „chinesischen Medizin“ nicht übernommen. Dort hat sich für die chinesische Medizintradition die Bezeichnung Oriental Medicine (jap. 東洋医学 – dt.: ostasiatische Medizin)[30][31] durchgesetzt. Kampō (Kanpō) (jap. 漢方)[32][33] bedeutet ursprünglich allerdings die Rezeptur (方 jap. pō; chin. fāng) der Chinesen (漢, jap. kan; chin. hàn), da sie von dort vorwiegend im 6. Jh. übernommen wurde.[34]
In Europa reicht die älteste Beschäftigung mit chinesischer Medizin – mit Akupunktur und Moxibustion – in die Zeit des ausgehenden 17. Jahrhunderts zurück. Neues Interesse kam im Westen in der ersten Hälfte des 20. Jahrhunderts auf und mit der Öffnung der Volksrepublik China in den 1970er Jahren begann der Transfer der Methoden nach Nordamerika und Europa unter dem Begriff der TCM.
Taiwan
In Taiwan konnte sich die traditionelle Medizin trotz Modernisierung halten und wird heute ergänzend praktiziert. Taiwan hat seine eigene TCM-Tradition, die stärker durch alte Ärztefamilien geprägt ist, traditioneller und somit weniger standardisiert ist, mehr spirituelle Elemente beibehielt. Taiwan bildet kaum Ausländer in der TCM aus. Nicht unerwähnt sollte jedoch bleiben, dass der Durchschnittstaiwaner im Zweifelsfall eher auf Behandlungsmethoden der modernen Medizin vertraut. TCM findet vor allem bei chronischen Erkrankungen, als Zusatzbehandlung, oder zur Versorgung von Patienten im Rahmen der palliativen Versorgung Anwendung. Großer Beliebtheit erfreuen sich in Taiwan Restaurants, die medizinale Gerichte entsprechend der Ernährungslehre der CM anbieten. Hierbei werden die Nahrungsmittel nach den fünf „Elementen“ Erde, Holz, Wasser, Feuer und Metall zugeordnet.
Japan
Der Import chinesischer Medizin nach Japan setzte zu Beginn des 7. Jahrhunderts ein.[35] Ein frühes Zeugnis der Beschäftigung mit dieser Heilkunst ist die medizinische Schrift Ishimpō von 982, die heute auch geschätzt wird, weil sie Teile chinesischer Texte enthält, die in China verloren gegangen sind.
Seit der Entstehung staatlicher Strukturen in Japan wurde die Medizin des Archipels stets von chinesischen Quellen stimuliert, doch blieb es nicht bei der bloßen Übernahme. Seit etwa dem 16. Jahrhundert zeigten japanische Mediziner eine immer deutlicher werdende Selbstständigkeit, verwarfen oder veränderten chinesische Konzepte und entwickelten eigene Therapien wie die „Hammernadelung“ (uchibari) nach Mubun oder Instrumente wie die „Röhrennadel“ (kudabari) nach Sugiyama Wa’ichi.[36]


Zu folgenreichen Auseinandersetzungen unter den Ärzten kam es im 17. Jahrhundert. Eine Ärztegruppierung wandte sich gegen den Import jüngerer chinesischer Konzepte, die man als zu schematisch und starr betrachtete, und griff auf das damals schon über 1500 Jahre alte Werk Shang Han Lun (jap. Shōkan ron) zurück, eine Abhandlung, die durch Kälte verursachte fiebrige Erkrankungen unter klinische Beobachtung gestellt hatte. Diese Erneuerung durch Rückgriff auf Altes führte zur Ausprägung einer eigenständigen „Alten Schule“ (ko-ihō-ha, 古医方派).
Mit dem Eindringen westlicher Medizin seit der zweiten Hälfte des 16. Jahrhunderts und besonders nach der Gründung der niederländischen Handelsstation Dejima entstand unter den japanischen Ärzten eine Gruppe, die im Rahmen der Hollandkunde (Rangaku) die Grundlagen für die rasche Modernisierung nach der Öffnung des Landes leisteten. Aber auch die Traditionalisten der „Alten Schule“ der Medizin reagierten erstaunlich flexibel auf europäische Einflüsse. So versuchte der Hofarzt des Tenno in Kyoto, Ogino Gengai (1737–1806), den westlichen Aderlass mit chinesischen und japanischen Konzepten zu verbinden. Ishizaka Sōtetsu (1770–1841), ein Akupunkturarzt am Hof des Shōgun in Edo, strebte eine Integration der westlichen Anatomie an. Ogino nahm Kontakt zum VOC-Arzt Carl Peter Thunberg auf, Ishizaka übergab Dr. Philipp Franz von Siebold, von dem er sich eine Kooperation erhoffte, gar lange schriftliche Ausführungen hierzu.
Die Bezeichnung Kampo-Medizin (漢方医学) kam im 19. Jahrhundert auf, um die chinesische gegen die westliche Medizin abzugrenzen. Kampō bedeutet so viel wie „chinesische Verfahren“, „chinesische Richtung“. Das Begriffsfeld ist nicht präzise abgegrenzt. Manchmal schließt es das ganze Arsenal an Verfahren, das zur Anwendung kommt, auch Massage, Akupunktur und Diätetik ein. Häufig aber beschränkt es sich auf die Therapie mit Arzneimitteln.
Mit der Öffnung Japans seit Mitte des 19. Jahrhunderts griffen staatliche Instanzen immer mehr in die bis dahin freie Welt der medizinischen Ausbildung und Praxis ein. Mit Beginn der Meiji-Zeit mussten die Ärzte den Nachweis erbringen, dass sie sich im Handwerk der westlichen Medizin auskannten. 1870 wurde per Dekret die deutsche Medizin in den neu gegründeten Universitäten und den Kliniken des Landes als Grundmodell durchgesetzt. Wer nur Erfahrungen mit hergebrachten Methoden vorweisen konnte, war zum Heilen nicht mehr berechtigt und wurde aus dem Verband staatlich anerkannter Ärzte ausgeschlossen. Dies führte jedoch nicht zum Absterben der Kampo-Medizin. Seit der zweiten Hälfte des zwanzigsten Jahrhunderts mehrt sich die Zahl der Ärzte, die nach ihrer Approbation in wissenschaftlicher Medizin eine Zusatzausbildung in Kampo-Medizin absolvieren. 1976 wurden Kampo-Produkte kassenfähig. 1979 wurde die erste Abteilung für Kampo-Medizin an der medizinischen Fakultät einer staatlichen Universität gegründet.[37] Mittlerweile gibt es ähnliche Abteilungen in einer Reihe von staatlichen und privaten Institutionen. In vielen pharmazeutischen Fakultäten des Landes werden traditionelle Heilmittel im Hinblick auf ihre Wirkstoffe erforscht. In größeren Städten findet man Kampo-Apotheken, aber auch „westliche“ Apotheken bieten bisweilen Kampo-Präparate an.
Eine eigene Welt bildet die Akupunktur. Personell und institutionell ist sie von der Kampo-Medizin getrennt. Die Behandlung mit Arzneidrogen liegt in den Händen approbierter Ärzte, diejenige mit Nadeln hingegen in denen von Therapeuten, die sich auch auf die Techniken des Massierens und weiterer manueller Verfahren verstehen. Entsprechende Praxen – oft im Stil einer kleinen Klinik mit einem oder zwei Dutzend Mitarbeitern ausgestattet – sind flächendeckend vorhanden und in das Gesundheitswesen integriert. Auch als Patient einer Pflichtkasse kann man mit direktem Gang zum Therapeuten, ohne sich zuerst bei einem Arzt ein Überweisungsschreiben holen zu müssen, Leistungen in Akupunktur oder Massage in Anspruch nehmen.
Aktueller TCM-Boom im Westen
Ab den 1950er-Jahren fand die TCM zunehmendes Interesse im westlichen Kulturkreis.[38] In Deutschland hatten naturheilkundlich ausgerichtete Ärzte und Heilpraktiker wie Gerhard Bachmann, August Brodde, Heribert Schmidt, Erich Stiefvater Teile von ihr rezipiert. Die Heilpraktiker Hörner und Korn waren als Ausbilder in den ersten Kursen tätig, die Anfang der 1950er Jahre unter Leitung von Stiefvater stattfanden. Ihre Kenntnisse bezogen sie aus Vietnam und Japan und inkorporierten neue Erkenntnisse von Sinologen. Zur Verbreitung der TCM haben unter anderem die Werke von Manfred Porkert beigetragen. Seine „Klinische Chinesische Pharmakologie“ von 1978 zum Beispiel bot zum ersten Mal eine umfassende Beschreibung von chinesischen Arzneien in einer westlichen Sprache.
Mit der politischen Öffnung Chinas und den damit einhergehenden Reiseerleichterungen erlebte vor allem die Akupunktur seit den 1970er-Jahren einen regelrechten Boom. Als Auslöser gilt der Bericht eines amerikanischen Journalisten über die erfolgreiche Akupunktur-Schmerzbehandlung nach seiner eigenen Blinddarm-Operation während eines Chinabesuchs im Jahr 1971.[39] Einer der großen Protagonisten der TCM unter den damaligen China-Reisenden war der Nordamerikaner Ted J. Kaptchuk, dessen 1983 erschienenes Buch „The Web That Has No Weaver“ (dt.: Das große Buch der chinesischen Medizin 1988) wesentlich zur Popularität der TCM beigetragen hat.
Die TCM wird in 100 Mitgliedsstaaten der WHO als die am häufigsten genutzte alternative Therapieform angegeben.[40] In 13 Mitgliedsstaaten der WHO wird die TCM von der staatlichen Krankenversicherung bezahlt.[41]
Grundlagen – der Begriff des Qi
Eine Schlüsselrolle im medizinischen Diskurs der chinesischen Tradition spielt der Begriff „Qi“. Der Organismus erscheint als außerordentlich komplexes Gefüge dynamischer Qi-Strukturen.[42] Es ist eine auf Gleichgewicht aufgebaute Dynamik. Ist das Gleichgewicht empfindlich gestört, braucht es den Arzt, der mit seinem erfahrenen Blick und im Gespräch mit dem Patienten die Ursache der Störungen zu ermitteln sucht. Es ist dann etwa von „Leber-Qi“ die Rede, von „Herz-Qi“, von „aufsteigendem Qi“, von „Qi-Schwäche“ usw.
Das Qi in der Spannung von Yin und Yang
Das Gleichgewicht der Qi-Dynamik besteht in einem Ausgleich von Gegensätzen, die nach Mustern gebildet werden wie: beschienen und schattig, männlich und weiblich, oben und unten, außen und innen, tätig und leidend etc. Der Form ihrer Gegensätzlichkeit nach werden sie unter das Begriffspaar Yin und Yang gebracht. Das eine hat nicht – wie etwa im Gegensatz von gut und böse – den Sieg über das andere davonzutragen, sondern findet seine Bestimmung nur in der Anerkennung und Förderung des Anderen. Der Gedanke, dass allem Geschehen in der Natur und in der Gesellschaft eine Spannung nach Yin und Yang innewohnt, ist nicht nur in der chinesischen Medizin zu finden. Er ist im „Yijing“ zu finden, einem der „Klassiker“, die lange vor dem Erscheinen von Konfuzianismus und Daoismus niedergeschrieben wurden, und ist tief in der chinesischen Kultur verankert. Der Sinologe Wolfgang Bauer wies darauf hin, dass auch der die chinesische Geschichte prägende Widerstreit von Konfuzianismus und Daoismus in seiner Dynamik vom Denken nach Yin- und Yang-Gegensätzen mitgetragen wurde.[43]
Das Qi in den fünf Wandlungsphasen
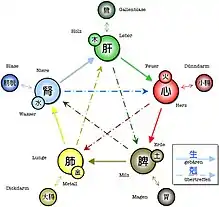
An zweiter Stelle ist die Qi-Dynamik in einen Kreislauf eingebunden, der nach dem Muster von fünf Jahreszeiten verläuft. Jeder Kreis (Funktionskreis (TCM) oder Orbis) geht aus einem vorherigen hervor und in den nächsten über. Es entstehen Gegensätze und Paare etwa nach dem Muster des Verhältnisses zwischen Großmutter und Enkel. Den Jahreszeiten sind fünf Elemente zugeordnet: Holz, Feuer, Erde, Metall und Wasser. Der menschliche Organismus schließlich wird als ein Zusammenwirken von fünf „Organen“ (Funktionskreisen) begriffen, von denen jedes seinen besonderen Bezug zu einem der fünf Elemente und einer der fünf Jahreszeiten hat. Die fünf Organe/Funktionskreise sind im Modus des Auseinander-Entstehens miteinander verbunden: Leber, Herz, Milz, Lunge und Nieren. Diese Organe/Funktionskreise decken sich nur teilweise mit dem uns vertrauten Begriff. Im „Herz“ zum Beispiel ist neben dem Organ als Pumpe das Vermögen zur treffenden Form eingeschlossen. Physisches und Psychisches gehen oft ununterscheidbar ineinander über. Der wichtigste Unterschied zum wissenschaftlichen Verständnis ist: Die fünf Organe/Funktionskreise sind ein sich selbst erfüllendes Ganzes, ein Mikrokosmos als Abbild eines Makrokosmos, der mit seinen Jahreszeiten und Elementen mit dem individuellen Organismus verknüpft ist. Die Organe/Funktionskreise verhalten sich zum Organismus wie die fünf Jahreszeiten zum Zyklus des Entstehens und Vergehens und die fünf Elemente (fünf Wandlungsphasen) zum Ganzen des materiellen Seins.
Qi
Qi wird oft als „Kraft“ oder „Energie“ übersetzt. In klassischen chinesischen und japanischen Quellen findet man aber auch Beschreibungen, die ein stoffliches Konzept andeuten. Ähnlichen dem Pneuma der griechischen Medizin durchzieht dieses Qi in vielfältigen Ausformungen sowohl den Körper als auch die Außenwelt. Deswegen findet man auch in der modernen Alltagssprache unzählige Begriffe, die die Wortkomponente Qi enthalten. Qi wird auch im medizinischen Kontext benutzt. Mit „Wei-Qi“ wird die Fähigkeit bezeichnet, schädlichen Witterungseinflüssen standzuhalten und Verletzungen und Infekte zu bewältigen. Es soll im wachen Organismus anders anwesend sein als im schlafenden und sich beim Einschlafen von der Oberfläche des Körpers ins Körperinnere zurückziehen. „Qigong“ bezeichnet dagegen „Arbeiten am Qi“.
Häufige Verwendung findet das Konzept im Zusammenhang mit den „Meridianen“, auf denen 365 Therapiepunkte liegen. Durch das Reizen der Punkte mittels Nadeln wird das „De-Qi“(-Gefühl) hervorgerufen – „Ankunft des Qi“. Für den Therapeuten ist es durch eine Zunahme des Gewebswiderstandes spürbar, für den sensiblen Patienten durch eine ausstrahlende Empfindung entlang des betroffenen Meridians.
Meridiane und Therapiepunkte
Der aus der Geographie entlehnte Begriff Meridian trifft eigentlich nicht die ursprüngliche Bedeutung der chinesischen Bezeichnung jingluo (經絡 / 经络, jīngluò), treffender ist der Begriff Leitbahn, genauer: Leitbahnennetz bzw. Leitbahnengeflecht. Es handelte sich nicht um projizierte Linien auf der Oberfläche des Körpers, sondern um ein System von Bahnen (jīng, 經 / 经) und Netzgeflecht (luò, 絡 / 络), durch die das Qi pulsiert. Besonders in alten Texten ist der Begriff Qi zudem oft mit Begriff Blut (xuè, 血) vergesellschaftet (xuèqì, 血氣 / 血气), was dazu führte, dass Europäer des 17. Jahrhunderts wie Willem ten Rhijne oder Engelbert Kaempfer die Meridiane als Blutgefäße missverstanden. Die Zahl der Therapiepunkte nahm im Laufe der Entwicklung der chinesischen Medizin zu. Die Lage der Punkte war nicht immer stabil. Manche werden nur zum Nadeln (Akupunktur) genutzt, andere nur zum Brennen (Moxibustion). Ein Großteil dient je nach Indikation beiden Therapieverfahren.[44]
Diagnose und Therapie
Nach chinesischer Krankheitslehre kommen die inneren Störungen im Äußeren auf differenzierte Art zum Vorschein. Entsprechend gibt es diagnostische Verfahren, die sich auf die sinnlich wahrnehmbare Beschaffenheit der Körperaußenseite und von Ausscheidungen richten. Beispiele dafür sind die Puls- und die Zungendiagnose, die keine Entsprechung zu wissenschaftlichen Diagnosetechniken haben.
Zur Behandlung werden verschiedene Methoden in Kombination angewandt. Die fünf wichtigsten Methoden sind:
- Akupunktur und Moxibustion
- Bestimmte Punkte, die entlang von Meridianen angeordnet sind, werden bei der Akupunktur mit Nadeln, und bei der Moxibustion mit brennendem Beifuß (Moxa) gereizt. Die „Aku-Moxi-Therapie“ beispielsweise wird auch bei der Behandlung der Lungenentzündung bei COVID-19 eingesetzt.[45]
- Arzneimitteltherapie
- Sie besteht in der Verordnung von Rezepturen aus Rohdrogen und ist im Hinblick auf die therapeutische Reichweite die bedeutendste der Methoden.
- Diätetik
- Lebensmittel haben nach dem Vorbild der Arzneimittel ein bestimmtes Wirkprofil. Diesem entsprechend lassen sich die gängigen Lebensmittel therapiebegleitend und vorbeugend einsetzen.
- Massage
- Tuina, Shiatsu in Japan: Sie orientiert sich an den Meridianen/Leitbahnen.
- Bewegungsübungen
- wie Qigong oder die inneren Kampfkünste (beispielsweise Taijiquan): Unter Betätigung der Vorstellungskraft, die sich auf den Körper und dessen Umgebung richtet und oft auf die Nachahmung von Bildern, etwa Tierbildern zielt, wird in langsamen und fließenden Bewegungen der Organismus beruhigt und belebt.
Arzneimittel
In einer umfangreichen Untersuchung beschreibt Manfred Porkert insgesamt 515 Einzelsubstanzen,.[46] die in der traditionellen chinesischen Medizin Verwendung finden. Demnach sind davon weniger als fünf Prozent Präparate oder Teile von Wirbeltieren, darunter zum Beispiel die Knochen des Tigers, aber auch fossile Knochen voreiszeitlicher Tiere. Jeweils gut fünf Prozent sind mineralischer Art oder setzen sich aus Exkrementen, Sekreten, Würmern, Insekten und Teilen von Weichtieren zusammen und 85 Prozent sind pflanzlicher Herkunft. Die einzigen offiziell in Europa verwendeten Arzneistoffe tierischen Ursprungs sind verschiedene Muschelschalen (z. B. der Chinesischen Auster oder Arkamuschelschalen).
In der TCM werden jeder dieser Einzelsubstanzen spezifische Profil zugeordnet, die sich aus dem "Temperaturverhalten" (siebenstufige Skala) und der "Geschmacksrichtung" (sauer, bitter, süß, scharf, salzig und neutral) ergibt. Diese stünden in einem direkten Zusammenhang mit bestimmten Wirktendenzen. Im Ergebnis werden für jedes Mittel Indikationen und Kontraindikationen angegeben. Zur weiteren Bestimmung gehören Kombinierbarkeit und Unverträglichkeit mit anderen Drogen, die Toxizität und die Dosierung entsprechend der Verabreichungsform. Die dem Patienten verabreichte Arznei besteht meist aus einer Komposition verschiedener Einzelmittel. Die klassische Verabreichungsform ist meist das Dekokt, seltener ein mittels Aufguss gewonnener Extrakt. Neben anderen Formen der Verabreichung sind für häufige Indikationen standardisierte Wirkstoffkombinationen in Form von Pillen und Granulaten in Gebrauch. Eine weitere Verabreichungsform ist der Sirup, so zum Beispiel Pei Pa Koa (Loquat-Sirup) welcher in der TCM gegen Pharyngitis, Husten und Heiserkeit eingesetzt wird.
TCM im deutschsprachigen Raum
Die traditionelle chinesische Medizin ist mittlerweile auch im deutschsprachigen Raum verbreitet. Sie hat eine Reihe von ärztlichen Gesellschaften hervorgebracht.
- Die „Deutsche Ärztegesellschaft für Akupunktur“ (DÄGfA e.V., gegründet 1951) ist eine der größten Fachgesellschaften auf dem Gebiet der Naturheilkunde und die älteste deutsche Akupunkturgesellschaft.
- Die „Deutsche Gesellschaft für Akupunktur und Neuraltherapie“ (DGfAN e.V., gegründet 1971), hervorgegangen aus der Arbeitsgemeinschaft Reflexmedizin der DDR integriert die chinesische Medizin in ihr reflextherapeutisches Gesamtkonzept.
- Das gesamte Feld chinesischer Therapien, insbesondere auch die Phytotherapie, deckt die Societas medicinae Sinensis ab (SMS – Internationale Gesellschaft für Chinesische Medizin e.V.).
- Der Schwerpunkt der wissenschaftlichen Fachgesellschaft „Forschungsgruppe Akupunktur“ ist die fachärztliche Fort- und Weiterbildung auf dem Gebiet der Akupunktur und die Entwicklung und Durchführung großer klinischer Studien.[47] So war die Forschungsgruppe maßgeblich an der Konzeption und Durchführung der GERAC-Studien beteiligt.[48]
TCM ist in Deutschland gesundheitspolitisch nur begrenzt anerkannt, eine Ausnahme bildet hier die TCM-Klinik Bad Kötzting, diese ist die erste deutsche Klinik für traditionelle chinesische Medizin, die Kosten für einen stationären Aufenthalt in dieser Klinik werden in der Regel von gesetzlichen und privaten Krankenkassen übernommen.[49] Im Anschluss an die Modellversuche zur Überprüfung der Wirksamkeit von Akupunktur wurde Akupunktur seit dem 1. Januar 2007 bei chronischen Schmerzen der Lendenwirbelsäule oder des Kniegelenks als Kassenleistung anerkannt. Der abrechnende Arzt muss die Vorgaben der Qualitätssicherungsvereinbarung Akupunktur einhalten.[50] Andere Leistungen der TCM werden nicht erstattet.
In der Schweiz werden die Behandlungskosten von EMR-anerkannten, nicht-ärztlichen TCM-Therapeuten weitgehend durch die Zusatzversicherungen gedeckt. Die Zulassung für TCM-Therapeuten ist föderalistisch geregelt, hauptsächlich gelten die Anforderungen des Schweizerischen Berufsverbandes für TCM (SBO-TCM), welcher sich wiederum nach den Standards der NCCAOM und ETCMA richtet. Diverse Schulen sind vom SBO-TCM empfohlen und bieten mehrjährige, umfangreiche Vollzeitausbildungen an. Von den ärztlichen Behandlungsmethoden aus der TCM kann seit 2006 nur noch Akupunktur über die Grundversicherung abgerechnet werden, alle übrigen Therapiemethoden der TCM können durch eine allenfalls abgeschlossene Zusatzversicherung rückvergütet werden. Die Standards für ärztliche Fähigkeitsausweise für TCM werden hauptsächlich durch den Dachverband der schweizerischen ärztlichen TCM-Verbände (ASA) gesetzt. Ab 2012 wird die traditionelle chinesische Therapie sowie die Homöopathie, die anthroposophische Medizin, die Phytotherapie und die Neuraltherapie unter bestimmten Voraussetzungen wieder von der obligatorischen Krankenpflegeversicherung bezahlt. Diese Regelung gilt provisorisch bis Ende 2017. In dieser Zeit gelten Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit der fünf komplementärmedizinischen Methoden als teilweise umstritten und werden hinsichtlich dieser Kriterien evaluiert.[51]
In Österreich können Ärzte ein Diplom für „Chinesische Diagnostik und Arzneitherapie“ der Österreichischen Ärztekammer erwerben. Diese Ausbildung dauert mindestens zwei Jahre und umfasst mindestens 500 Ausbildungsstunden.[52] In Wien gab es eine Privatuniversität, die sich der Forschungs- und Lehrarbeit im Bereich der traditionellen chinesischen Medizin verschrieben hatte, die TCM Privatuniversität Li Shi Zhen. Die Akkreditierung der Universität erlosch 2009.
Wissenschaftliche Beurteilung und Kritik
Von wissenschaftlicher Seite der evidenzbasierten Medizin wird die Wirksamkeit vieler Behandlungsmethoden der TCM negiert. Die Grundkonzepte der TCM widersprächen demnach naturwissenschaftlichen Prinzipien, und empirische Belege fehlten ebenfalls.
Die Kritik an der TCM betrifft verschiedene Teilaspekte. Einer ist die der „Meridiane“, die einer Vielzahl von Verfahren wie Akupunktur, Massage, Bewegungsübungen usw. zu Grunde liegt. Die angenommenen Meridiane sind naturwissenschaftlich nicht belegbar. Für die Behauptung, dass man über spezifische Punkte an der Körperoberfläche auf innere Zustände und Organe Einfluss nehmen kann, gibt es keinen wissenschaftlich stichhaltigen Beweis oder plausiblen Wirkungsmechanismus. Die Vertreter der TCM führten an, dass es nicht eine Vielzahl von Meridianlehren gibt, sondern im großen Ganzen eine Lehre. Dies widerspricht jedoch der Tatsache, dass diese sich im Laufe der Zeit mehrfach verändert und abgewandelt wurde. Außerdem lassen auch Uniformität oder Verbreitung einer Theorie keinen Schluss auf ihren Wahrheitsgehalt zu.
Systematische Reviews von Studien zur Wirksamkeit der Akupunktur zeigen uneinheitliche Ergebnisse. Eine kleine Zahl von Reviews kommt zu dem Schluss, dass Akupunktur bei einer sehr begrenzten Zahl von Indikationen hilfreich ist.[53]
Bezüglich Akupunktur konnte gezeigt werden, dass es für die Wirkung keinerlei Rolle spielt, wo gestochen wurde. Die Wirkung bei Beachtung von „klassischen“ Akupunkturpunkten und die vorsätzliche Missachtung dieser Punkte und von Meridianen machte in Studien keinen Unterschied.[54]
Auch die chinesische Phytotherapie wurde in wissenschaftlichen Studien untersucht. Eine Gruppe von Wissenschaftlern der Universität Bern hatte Untersuchungen zur chinesischen Phytotherapie mit solchen der herkömmlichen Medizin verglichen.[55] Verglichen wurden 136 Doppel-Blind-Studien. Die Autoren des Vergleichs ziehen den Schluss, dass die Voreingenommenheit bei den chinesischen Studien stärker ausgeprägt sei und es auf Grund der geringen Zahl hochwertiger Veröffentlichungen nicht möglich sei, über die Wirksamkeit der chinesischen Phytotherapie verbindlich zu urteilen.[56]
Als Argument für die Wirksamkeit von TCM wird häufig deren Jahrtausende alte Tradition angebracht. Das Alter eines Heilverfahrens lässt jedoch keinerlei Rückschlüsse auf dessen Wirksamkeit zu.[57] Die chinesische Regierung unterstützt die Verbreitung von TCM in Europa, da sich dort ein großer Markt für chinesische Hersteller öffnet.[58]
Nebenwirkungen und Qualitätskontrolle
Es gab Berichte von Vergiftungsfällen bei der Anwendung von chinesischen Arzneien (z. B. durch Aristolochiasäuren). In Deutschland gelten aufgrund eines Stufenplanverfahrens von 1981 Aristolochiasäure-haltige Arzneimittel als bedenklich, ihr Inverkehrbringen ist gemäß § 5 AMG verboten.[59] Seit 1999 läuft an der Bayerischen Landesanstalt für Landwirtschaft ein interdisziplinäres Projekt zur Anbauforschung von 16 ausgewählten chinesischen Heilpflanzenarten. Laut der Landesanstalt könnte der kontrollierte Anbau einen wesentlichen Beitrag zur Sicherheit der Arzneimittel und auch zur Versorgungssicherheit in diesem Bereich leisten.[60]
Von einigen Kritikern wurden Bedenken erhoben, dass die chinesischen Arzneien, auch kunstgerecht gehandhabt, zu Leberschäden führen könnten. Eine „Langzeitstudie über mögliche Nebenwirkungen der chinesischen Kräuter“ vom Förderverein Chinesische Medizin in Deutschland e.V. kommt allerdings zu dem Schluss, dass sie den „oft erhobenen Vorwurf der Lebertoxizität chinesischer Kräuter“ widerlegen konnte.[61] Dem entgegen steht eine Untersuchung durch eine Gruppe um Rolf Teschke vom Klinikum Hanau, die bei der Auswertung der wissenschaftlichen Literatur von 2011 bis 2014 zu dem Ergebnis kam, dass 18 der in der TCM verwendeten, klassifizierten Kräutermischungen, einige unklassifizierbare Mischungen und 39 individuelle TCM-Kräuter zu Leberschäden führen können. In den meisten der Fälle konnten sich die Betroffenen zwar erholen, allerdings wurden auch einige Fälle erfasst, bei denen die Leber dauerhaft geschädigt wurde und eine Transplantation des Organs erforderlich machte. In seltenen Fällen kam es sogar zum Tod des Patienten.[62]
2013 wurde bei einer Untersuchung von Chinesischen Heilkräutern in 17 von 36 Proben Pestizidrückstände festgestellt, die von der Weltgesundheitsorganisation als extrem gefährlich oder gefährlich eingestuft werden. 26 der 36 Proben wiesen Rückstände oberhalb der in der EU zugelassenen Höchstmengen auf.[63]
Das Centrum für Therapiesicherheit in der Chinesischen Arzneitherapie (CTCA), ein Zusammenschluss der wesentlichen Fachgesellschaften für Chinesische Arzneitherapie in Deutschland sowie von Einzelpersonen, bemüht sich um eine sichere Therapie mit chinesischen Heilmitteln.[64]
Eine Reihe von chinesischen Arzneidrogen ist im Europäischen Arzneibuch und im Deutschen Arzneibuch bereits spezifiziert.[65]
Zur Weiterbildung in TCM werden verschiedene Qualifikationen und Fortbildungen angeboten, die wegen fehlender Standards nicht miteinander vergleichbar sind. Die Akupunktur ist eine durch die jeweiligen Landesärztekammern anerkannte Zusatzbezeichnung. Auf dem Deutschen Ärztetag 2003 wurde die Zusatzbezeichnung Akupunktur neu in die Weiterbildungsordnung eingeführt. Ziel der Zusatzweiterbildung ist die Erlangung der fachlichen Kompetenz und der praktischen Fähigkeiten in Akupunktur nach Ableistung der vorgeschriebenen Weiterbildungszeit und Weiterbildungsinhalte sowie der Weiterbildungskurse.[66]
Artenschutz und Tierschutz
.JPG.webp)
.JPG.webp)
In der TCM werden auch geschützte und seltene Pflanzen verwendet. In Deutschland sind zum Beispiel Schlüsselblume und Arnika in ihrem Bestand gefährdet.[67]
Ähnliches gilt für Tiere. In der Arzneimittelliste der TCM stehen auch Extrakte von gefährdeten Tierarten, wie beispielsweise Tiger, Schneeleopard, Asiatischer Schwarzbär, Nashorn, Saiga-Antilope (wurde vom WWF in den 1990er-Jahren als Substitut für das Nashorn empfohlen), bestimmte Schuppentierarten, Sägerochen, einige Seepferdchenarten sowie verschiedene Schildkrötenarten.
Der Handel mit diesen Produkten erfolgt häufig über den Schwarzmarkt.[68] Heilkräuter und andere Arzneien werden in Asien von alters her ohne jede Kontrolle auf Straßenmärkten und in Shops angeboten. Der Verkauf von Schuppentieren auf einem Wet market von Wuhan steht als mögliche Ursache für den Ausbruch von SARS-CoV-2 in Diskussion.[69] Der treffende Begriff für diesen Sektor ist der „Volksmedizin“, die nur zum Teil auf Erkenntnissen der TCM, zum Teil auf Aberglauben beruht. Auch südafrikanische Löwenfarmen sind aufgrund schlechter hygienischer Verhältnisse eine potentielle Quelle für Zoonosen. Die Bekämpfung ist schwierig, da Nebeneffekte eine an sich gutgemeinte Absicht ins Gegenteil verkehren können.[70]
Die Industrie, die diesen Sektor bedient, drängt auf die Märkte des Westens, seit dort die TCM in Mode ist. Deutsche Apotheken führen TCM-Arzneien, die Bestandteile geschützter Arten enthalten, nicht im Angebot.
Siehe auch
Literatur
- Dan Bensky, Andrew Gamble: Chinese Herbal Medicine. Materia Medica. Eastland Press, Seattle 1993, ISBN 0-939616-15-7 (Standardwerk).
- Claudia Focks (Hrsg.), Norman Hillenbrand: Leitfaden Chinesische Medizin. 4. Auflage. Urban & Fischer, München/ Jena 2003, ISBN 3-437-56481-1.
- Fritz Friedl: Einführung in die Chinesische Medizin. In: E. A. Stöger, F. Friedl (Hrsg.): Arzneibuch der chinesischen Medizin. 2. Auflage. Deutscher Apotheker-Verlag, Stuttgart 2005, ISBN 3-7692-1965-1.
- Jochen Gleditsch: Traditionelle Chinesische Medizin II. In: Zentrum zur Dokumentation für Naturheilverfahren: Dokumentation der besonderen Therapierichtungen und natürlichen Heilweisen in Europa. Band 1.2, Essen 1991, ISBN 3-88699-025-7, S. 905ff.
- Johannes Greten: Kursbuch traditionelle chinesische Medizin: TCM verstehen und richtig anwenden. Thieme, Stuttgart/ New York 2003, ISBN 3-13-121661-1.
- Carl-Hermann Hempen: Die Medizin der Chinesen. Bertelsmann, München 1988, ISBN 3-570-03877-7. (Taschenbuch-Ausgabe: Goldmann, München 1991, ISBN 3-442-12309-7)
- Ted J. Kaptchuk: Das große Buch der chinesischen Medizin. Fischer, Frankfurt am Main 2006, ISBN 3-596-17123-7.
- Giovanni Maciocia: Die Grundlagen der chinesischen Medizin. Ein Lehrbuch für Akupunkteure und Arzneimitteltherapeuten. Verlag für traditionelle chinesische Medizin Dr. Erich Wühr, Kötzting 1994, ISBN 3-927344-07-9.
- Thomas Ots: Traditionelle Chinesische Medizin I. In: Zentrum zur Dokumentation für Naturheilverfahren: Dokumentation der besonderen Therapierichtungen und natürlichen Heilweisen in Europa. Band 1.2. Essen 1991, ISBN 3-88699-025-7, S. 891ff.
- Manfred Porkert: Die theoretischen Grundlagen der chinesischen Medizin. 2. Auflage. Hirzel, Stuttgart 1982, ISBN 3-7776-0369-4.
- Manfred Porkert (unter Mitarbeit von Christian Ullmann): Die chinesische Medizin. Econ, Düsseldorf/ Wien 1982, ISBN 3-430-17603-4.
- Christian Schmincke: Chinesische Medizin für die westliche Welt. Springer, Heidelberg 2004, ISBN 3-540-00058-5.
- Claus C. Schnorrenberger: Lehrbuch der chinesischen Medizin für westliche Ärzte. Die theoretischen Grundlagen der chinesischen Akupunktur und Arzneiverordnung. 3. Auflage. Hippokrates, Stuttgart 1985, ISBN 3-7773-0730-0.
- Paul U. Unschuld: Medizin in China. Eine Ideengeschichte. Beck, München 1980, ISBN 3-406-07599-1.
- Paul U. Unschuld: Chinesische Medizin. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. de Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 243–250.
- Paul U. Unschuld: Traditionelle Chinesische Medizin. Beck, München 2013, ISBN 978-3-406-65602-6.
- John Zhou: Chinesische Medizin, Kompendium: mit 3 Registern; [Heilverfahren, Geschichte, Philosophie]. 1. Auflage. OZV, Bad Pyrmont/ Beijing 2004, ISBN 3-9809443-0-1.
- Zuo Yanfu: Surgery of Traditional Chinese Medicine. Shanghai 2002, ISBN 7-81010-656-2.
Weblinks
Einzelnachweise
- Begriff "zhongyi (中醫 / 中医)" – chinesisch: zdic.net - Abgerufen am 28. Mai 2017 - zdic.net - Online
- Begriff "zhongyi (中醫 / 中医)" – chinesisch / deutsch: dict.leo.org - Abgerufen am 28. Mai 2017 – zdic.net – Online
- Paul U. Unschuld: Chinesische Medizin. 2005, S. 243 f.
- World Health Organization: Legal Status of Traditional Medicine and Complementary/ Alternative Medicine: A Worldwide Review. 2001, S. 2 Dokument als PDF.
- Richard Friebe: Das Reich der Mittel. In: Zeit online. 6. April 2010, abgerufen 6. Mai 2020
- Richard Stone: Lifting the Veil on Traditional Chinese Medicine. In: Science. Vol. 319, Issue 5864, 8. Februar 2008, S. 709–710, abgerufen 10. März 2017.
- Hard to swallow. In: Nature. Band 448, Nr. 7150, 2007, S. 105–106, doi:10.1038/448106a: „But it seems problematic to apply a brand new technique, largely untested in the clinic, to test the veracity of traditional Chinese medicine, when the field is so fraught with pseudoscience.“
- Why is ivory so popular in China? In: BBC. 19. Januar 2015, abgerufen am 31. Juli 2021 (englisch).
- Dan Levin: From Elephants’ Mouths, an Illicit Trail to China. In: The New York Times. 2. März 2013, abgerufen am 31. Juli 2021 (englisch).
- David Cyranoski: China to roll back regulations for traditional medicine despite safety concerns. In: Nature. Nr. 551, November 2017, S. 552–553, doi:10.1038/nature.2017.23038 (englisch).
- Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildung und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 16.
- Paul U. Unschuld: China. In: Heinrich Schipperges, Eduard Seidler, Paul U. Unschuld (Hrsg.): Krankheit, Heilkunst, Heilung. Alber, Freiburg (Breisgau)/ München 1978, ISBN 3-495-47388-2, S. 193–227.
- P. U. Unschuld: China. München 1978, S. 201.
- P. U. Unschuld: China. München 1978.
- P. U. Unschuld: China. München 1978.
- P. U. Unschuld: China. München 1978, S. 207.
- P. U. Unschuld: China. München 1978, S. 210 ff.
- Paul U. Unschuld: Medizin in China. Eine Ideengeschichte. München 1980, S. 134–144.
- Paul U. Unschuld: Li Gao. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 849; siehe auch Bencao Gangmu#Die Quellen des Bencao Gangmu.
- Paul U. Unschuld: Zhu Zhenheng. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. 2005, S. 1529.
- Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildung und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 16.
- Siehe zum Beispiel die Onlineversion einer Ausstellung der US National Library of Medicine vom Oktober 2000: Classics of Traditional Chinese Medicine. (Memento vom 1. Oktober 2009 im Internet Archive)
- W. Michel: Frühe westliche Beobachtungen zur Akupunktur und Moxibustion. In: Sudhoffs Archiv. Band 77, Nr. 2, Stuttgart 1993, S. 194–222 (Dokument als PDF (Memento vom 30. Januar 2012 im Internet Archive))
- Benedikt Ignatzek: über Paul U. Unschuld: Huichun - Chinesische Heilkunde in historischen Objekten und Bildern. Prestel, München und New York 1995. In: Würzburger medizinhistorische Mitteilungen. 23, 2004, S. 594 f.
- Paul U. Unschuld: Ye Gui. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. de Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 1511 f.
- W. Michel: Far Eastern Medicine in Seventeenth and Early Eighteenth Century Germany. In: Studies in Languages and Cultures. (Faculty of Languages and Cultures, Kyushu University), Nr. 20, 2004, S. 67–82 (Dokument als PDF (Memento vom 30. Januar 2012 im Internet Archive)).
- Deutsche Ausgabe von 1676: Hermann Buschof - Das genau untersuchte und auserfundene Podagra, Vermittelst selbst sicher=eigenen Genäsung und erlösenden Huelff=Mittels. (W. Michel hrsg.) Haug Verlag, Heidelberg 1993, S. 148 f.
- Wilhelmi ten Rhyjne u. a.: Transisalano-Daventriensis Dissertatio de arthritide: Mantissa schematica: De acupunctura: et Orationes tres. London 1683. Siehe Website der Groupe d’Etude et de Recherche en Acupuncture. Dort auch Auszüge aus der Schrift auf Englisch als PDF. Deutsche Übersetzung der Mantissa Schematica im Kyushu University Institutional Repository. (Wolfgang Michel: Willem ten Rhijne und die japanische Medizin (II). (Memento vom 30. Januar 2012 im Internet Archive))
- Traditional Chinese medicine. (PDF; 794 kB) In: who.int. 20. Oktober 2008, abgerufen am 28. Juli 2020 (englisch).
- Begriff "Oriental Medicine (東洋医学)" – englisch / japanisch: tangorin.com - Abgerufen am 28. Mai 2017 – tangorin.com – online
- Begriff "Oriental Medicine (東洋医学)" – deutsch / japanisch: wadoku.de – Abgerufen am 28. Mai 2017 – wadoku.de – online
- Begriff "kampo/kanpo (漢方)" – englisch / japanisch: tangorin.com – Abgerufen am 28. Mai 2017 – tangorin.com – online
- Begriff "kampo/kanpo (漢方)" – deutsch / japanisch: wadoku.de – Abgerufen am 28. Mai 2017 – wadoku.de - online
- Siehe zum Beispiel den Sprachgebrauch beim 14th International Congress of Oriental Medicine. (Memento vom 22. April 2007 im Webarchiv archive.today) in Taiwan, 2.–4. Dezember 2007.
- Die Ausführungen zur Tradition der chinesischen Medizin in Japan beruhen auf den Artikeln der japanischsprachigen Wikipedia zu den Themen: „Traditionelle chinesische Medizin“ – 伝統中国医学, „Chinesische Medizin“ – 中医学, „Koreanische Medizin“ – 韓医学 und „Kampo-Medizin“ (auch Kanpō-Medizin) – 漢方医学.
- Wolfgang Michel: Japans Rolle in der frühen Vermittlung der Akupunktur nach Europa. In: Deutsche Zeitschrift für Akupunktur. Band 36, Nr. 2. Haug-Verlag, 1993, ISSN 0415-6412, S. 40–46 (wolfgangmichel.web.fc2.com [abgerufen am 25. Februar 2021] knapper Überblick zu den Besonderheiten der japanischen Akupunktur).
- Department of Oriental Japanese Medicine. In: med.u-toyama.ac.jp. Universität Toyama, abgerufen am 24. April 2019 (englisch).
- Thomas E. Heise: Chinas Medizin bei uns. Zur Rezeption der traditionellen chinesischen Medizin in der Bundesrepublik Deutschland 1950–1982. Medizinische Dissertation, Bochum 1984.
- J. Reston: Now about my operation in Peking. In: New York Times. 1, 1971, S. 6.
- WHO global report on traditional and complementary medicine 2019. WHO, 2019, ISBN 978-92-4151543-6, S. 47 (englisch, apps.who.int [PDF; 5,9 MB; abgerufen am 12. Juni 2020]).
- WHO global report on traditional and complementary medicine 2019. WHO, 2019, ISBN 978-92-4151543-6, S. 54 (englisch, apps.who.int [PDF; 5,9 MB; abgerufen am 12. Juni 2020]).
- Dazu die in der Literaturliste aufgeführten Bücher von: Ted J. Kaptchuk: Das große Buch der chinesischen Medizin; Giovanni Maciocia: Die Grundlagen der chinesischen Medizin; Manfred Porkert: Die theoretischen Grundlagen der chinesischen Medizin. Eine kompakte Darstellung des Begriffs Qi gibt: Christian Schmincke: Der Energiebegriff in der chinesischen Medizin – Wie das Qi die Welt bewegt. In: Naturarzt. Heft 08/2005, S. 39–41. (Manuskript als PDF (Memento vom 1. Januar 2007 im Internet Archive)).
- Wolfgang Bauer: Geschichte der chinesischen Philosophie. Beck, München 2001, ISBN 3-406-47157-9, S. 95.
- Zum historischen Hintergrund des Systems der Trakte und Kanäle siehe Lu Gwei-Djen, Joseph Needham: Celestial Lancets. S. 13ff.
- Fanrong Liang: Akupunktur und Moxibustion bei Pneumonie durch Infektion mit dem Corona-Virus (SARS-CoV-2). In: Chinese Medicine. Nr. 35, 2020, S. 79–88, doi:10.1007/s00052-020-0261-z (englisch: Acupuncture and moxibustion to treat pneumonia arising from Coronavirus (SARS-CoV-2) infection. 2020. Übersetzt von Gerlinde Wislsperger).
- Manfred Porkert: Klinische Chinesische Pharmakologie. Fischer, Heidelberg 1978, ISBN 3-85597-002-5, S. 52–59.
- A. F. Molsberger, J. Mau u. a.: Does acupuncture improve the orthopedic management of chronic low back pain – a randomized, blinded, controlled trial with 3 months follow up. In: Pain. Band 99, Nr. 3, Okt. 2002, S. 579–587.
- H. G. Endres u. a.: German Acupuncture Trials (gerac) address problems of methodology associated with acupuncture studies. In: Schmerz. Band 19, Nr. 3, Juni 2005, S. 201–204, 206, 208–210.
- Vertragssituation. In: TCM Klinik Bad Kötzting. 12. Januar 2020, abgerufen am 22. August 2021.
- Qualitätssicherung der Akupunktur. In: kbv.de. 2006, abgerufen am 24. Mai 2020.
- Fünf Methoden der Komplementärmedizin werden unter bestimmten Bedingungen während sechs Jahren provisorisch vergütet. In: admin.ch. 12. Januar 2011, abgerufen am 16. November 2019.
- ÖÄK-Diplomrichtlinie: Komplementäre Medizin – Chinesische Diagnostik und Arzneitherapie. (PDF; 47,1 kB) In Kraft getreten laut Beschluss des Vorstandes der Österreichischen Ärztekammer am 20. September 2006. Die Übergangsbestimmungen sind laut Beschluss des Vorstands der Österreichischen Ärztekammer in Kraft getreten mit 24. November 2004. In: arztakademie.at. Österreichische Akademie der Ärzte, abgerufen am 9. Dezember 2019.
- Edzard Ernst: Acupuncture: what does the most reliable evidence tell us? In: J Pain Symptom Manage. April 2009, Band 37, Nr. 4, S. 709–714. PMID 18789644.
- Matias Vested Madsen, Peter C Gøtzsche, Asbjørn Hróbjartsson: Acupuncture treatment for pain: systematic review of randomised clinical trials with acupuncture, placebo acupuncture, and no acupuncture groups. In: BMJ. 2009, Nr. 338, Artikel: a3115.
- A. Shang, K. Huwiler, L. Nartey, P. Jüni, M. Egger: Placebo-controlled trials of Chinese herbal medicine and conventional medicine comparative study. In: International Journal of Epidemiology. 2007, Band 36, Nr. 5.
- A. Shang, K. Huwiler, L. Nartey, P. Jüni, M. Egger: Placebo-controlled trials of Chinese herbal medicine and conventional medicine comparative study. In: International journal of epidemiology. Band 36, Nummer 5, Oktober 2007, S. 1086–1092, doi:10.1093/ije/dym119. PMID 17602184 (Review).
- Richard Dawkins: The Enemies of Reason.
- Yunfang Liu, Zhiping Yang, Jing Cheng, Daiming Fan: Barriers and countermeasures in developing traditional Chinese medicine in Europe. (PDF) Higher Education Press and Springer-Verlag, Berlin/ Heidelberg, 2016, abgerufen am 21. September 2016 (englisch).
- Bedenkliche Rezepturarzneimittel. (PDF; 187 kB) In: akdae.de. Arzneimittelkommission der deutschen Apotheker, Mai 2018, abgerufen am 28. September 2021.
- Chinas Heilpflanzen bereichern Bayerns Anbaupalette. (Nicht mehr online verfügbar.) In: lfl.bayern.de. August 2005, archiviert vom Original am 20. Oktober 2005; abgerufen am 16. April 2020.
- Langzeitstudie über mögliche Nebenwirkungen der chinesischen Kräuter. In: tcm-forschung.de. Abgerufen am 26. Mai 2020.
- R. Teschke, A. Wolff, C. Frenzel, J. Schulze: Review article: herbal hepatotoxicity – an update on traditional Chinese medicine preparations. In: Alimentary Pharmacology & Therapeutics. Volume 40, 2014, S. 32–50, doi:10.1111/apt.12798.
- Greenpeace-Stichprobe – Chinesische Heilkräuter oft mit Pestiziden belastet. In: derstandard.at. 2. Juli 2013, abgerufen am 17. November 2020
- Allgemeine Ziele. In: ctca.center. Abgerufen am 23. März 2021.
- Ergänzungslieferung: Erste DAC-Monographie für die TCM, pharmazeutische-zeitung.de, 11. Juli 2018.
- (Muster-)Kursbuch Akupunktur – Methodische Empfehlungen, Lehr- und Lerninhalte für den Grund- und Aufbaukurs der Zusatz-Weiterbildung „Akupunktur“ gemäß der (Muster-)Weiterbildungsordnung 2003, Stand 25.06.2010, und den (Muster-)Richtlinien, Stand 18.02.2011, der Bundesärztekammer. (PDF; 61,4 kB) In: bundesaerztekammer.de. 1. Juli 2011, abgerufen am 12. November 2019.
- Wer schützt die Heilpflanzen? Securvita kooperiert mit dem WWF. (Nicht mehr online verfügbar.) In: securvita.de. 13. März 2003, archiviert vom Original am 29. September 2007; abgerufen am 21. November 2020.
- Dazu der Abschnitt Dem Tod verschrieben – Die (Über)nutzung von wildlebenden Arten für TCM im Artikel Traditionelle Chinesische Medizin. (Memento vom 19. Oktober 2013 im Internet Archive) auf der Website des NABU.
- David Cyranoski: Did pangolins spread the China coronavirus to people? In: nature.com. 7. Februar 2020, abgerufen am 15. Mai 2020 (englisch)
- Roman Goergen: Südafrikas Löwenfarmen – Nur Häute für Trophäen und Knochen für den Markt. In: spektrum.de. 26. Juli 2020, abgerufen am 23. November 2020.