Frühsommer-Meningoenzephalitis
Die Frühsommer-Meningoenzephalitis (FSME; englisch tick-borne encephalitis, TBE) ist eine durch das FSME-Virus ausgelöste Erkrankung, die mit grippeähnlichen Symptomen, Fieber und bei einem Teil der Patienten mit einer Meningoenzephalitis, der Entzündung von Gehirn und Hirnhäuten, verläuft. Beim Großteil der infizierten Personen treten jedoch keine Krankheitsanzeichen auf.
| Klassifikation nach ICD-10 | |
|---|---|
| A84 | Virusenzephalitis, durch Zecken übertragen |
| A84.1 | Mitteleuropäische Enzephalitis, durch Zecken übertragen |
| ICD-10 online (WHO-Version 2019) | |
Übertragen wird die Krankheit durch den Stich (Zeckenstich) einer infizierten Zecke, hauptsächlich durch den Gemeinen Holzbock (Ixodes ricinus); seltener durch den Konsum von Rohmilch eines infizierten Tiers. Eine ursächliche Behandlung der FSME ist nicht möglich. Neben allgemeinen Schutzmaßnahmen wie körperbedeckender Kleidung und dem Absuchen des Körpers nach einem Waldbesuch kommt die aktive Impfung als vorbeugende Maßnahme in Frage. National etwas unterschiedlich wird sie von verschiedenen Behörden für alle Personen empfohlen, die sich in „Risiko“- oder Endemiegebieten aufhalten. Der Nachweis einer Infektion eines Menschen mit dem FSME-Virus ist in Deutschland (seitens des Labors gemäß § 7 (1),15 IfSG), Österreich[1] und der Schweiz[2] meldepflichtig.
Erreger und Übertragung
Der Verursacher der Frühsommer-Meningoenzephalitis ist das FSME-Virus, ein humanpathogenes Virus aus der Familie der Flaviviridae und Gattung Flavivirus.[3] Dieses Virus ist ein behülltes Einzelstrang-RNA-Virus [ss(+)RNA], von dem derzeit drei Subtypen (Western, Siberian, Far Eastern Subtype) bekannt sind.

Der in Europa hauptsächlich vorkommende Western Subtype des FSME-Virus wird durch den Stich einer infizierten Zecke übertragen. Die Hauptkrankheitsüberträger in Mitteleuropa sind die Arten der Gattung Ixodes mit der häufigsten einheimischen Art, dem Gemeinen Holzbock (Ixodes ricinus), sowie die Taigazecke (Ixodes persulcatus), darüber hinaus die Auwaldzecke (Dermacentor reticulatus),[4] seltener auch andere Vertreter der Gattung Rhipicephalus sowie Vertreter der Gattungen Dermacentor, Haemaphysalis, Amblyomma und aus der Familie der Lederzecken die Gattungen Argas und Ornithodorus.
Das FSME-Virus wird beim Einstich aus der Speicheldrüse der Zecke übertragen. Im Gebüsch, an Waldrändern oder in hohem Gras auf Wiesen besteht das größte Risiko eines Zeckenstiches, weil dort Kleinsäugetiere (Mäuse), Vögel und Wild als Hauptwirte (primäres Erregerreservoir) der Zecken leben. In Höhen oberhalb von 1000 Metern kommen keine mit FSME infizierten Zecken vor, obwohl der Gemeine Holzbock in den Alpen mittlerweile in Höhen bis 2000 m. ü. M. vorgestoßen ist. Diese Differenz hängt mit den spezifischen Überlebensbedingungen des Virus zusammen. In Risikogebieten liegt der Anteil der FSME-infizierten Zecken bei etwa 0,1 % bis 5 %.[5]
Die Übertragung durch virusinfizierte Milchprodukte („biphasisches Milchfieber“) tritt in Deutschland, Österreich und der Schweiz selten auf,[6] da diese nur durch Rohmilch von Ziegen, Schafen oder Kühen möglich ist.[7] In baltischen Ländern wird eine höhere Prävalenz von Antikörpern gegen das FSME-Virus mit dem häufigen Genuss von Ziegenmilch in Verbindung gebracht.[8] Eine Übertragung von Mensch zu Mensch ist nicht möglich. Das Virus wird durch Pasteurisierung der Milch zuverlässig inaktiviert.
Zecken können auch Borreliose übertragen. Die Borreliose wird durch Bakterien (Borrelien) verursacht und ist wesentlich häufiger als die FSME (pro 100.000 Einwohnern werden in Bundesländern mit Meldepflicht zwischen 20 und 90 Borreliosefälle pro Jahr gemeldet,[9] bei FSME beträgt diese Zahl nur 1,3; s. u.[10]). Gegen Borreliose existiert bisher keine Impfung, allerdings kann die Infektion im Gegensatz zur FSME mit Antibiotika behandelt werden. Während die FSME in Deutschland nur in bestimmten Risikogebieten auftritt, ist bei der Borreliose von einer Infektionsgefährdung in allen Landesteilen auszugehen.
Häufigkeit
Deutschland
In Deutschland ist die Frühsommer-Meningoenzephalitis seit 2001 nach § 7 Abs. 1 Infektionsschutzgesetz durch den Leiter des diagnostizierenden Labors meldepflichtig. Im Jahr 2004 wurden insgesamt 274, im Jahr 2005 432 und 2006 546 Fälle gemeldet, die den Falldefinitionen des Robert Koch-Institutes (RKI) entsprachen. Im Jahr 2007 war entgegen den Prognosen des RKI mit 238 Fällen ein deutlicher Rückgang zu verzeichnen, 2012 wurden 195 Fälle gemeldet, 2013 dagegen 420, 2014 waren es 260 und 2015 wurden 223 Fälle verzeichnet. 2016 stieg die Fallzahl auf 344 an, 2017 auf 486 und 2018 auf 584. 2019 sank sie auf 445, 2020 erhöhte sie sich wieder auf 712. 2021 ging die Zahl der Fälle auf 390 zurück. Als „Fall“ wird hierbei bezeichnet, wenn bei einer Person, die:
Schweiz
In der Schweiz erkranken pro Jahr etwa 100 Personen an FSME, wobei 2005 (204 Fälle) und 2006 (249 Fälle) ein starker Anstieg zu verzeichnen war. In der Folge lag die Zahl bis 2013 bei 100 bis 170 Fälle pro Jahr.[13]
Österreich[14]
| Jahr | Erkrankungsfälle | Todesfälle |
|---|---|---|
| 2020 | 250 | 4 |
| 2019 | 106 | 2 |
| 2018 | 171 | 5 |
| 2017 | 123 | 0 |
| 2016 | 95 | 1 |
| 2015 | 79 | 0 |
| 2014 | 81 | 1 |
| 2013 | 100 | 2 |
| 2012 | 49 | 2 |
| 2011 | 103 | 3 |
| 2010 | 67 | 2 |
| 2009 | 60 | 2 |
| 2008 | 65 | 3 |
| 2007 | 33 | 0 |
| 2006 | 53 | 0 |
| 2005 | 62 | 3 |
| 2004 | 32 | 0 |
| 2003 | 52 | 1 |
| 2002 | 36 | 0 |
| 2001 | 23 | 1 |
| 2000 | 12 | 0 |
| 1999 | 6 | 0 |
| 1998 | 10 | 0 |
| 1997 | 17 | 0 |
| 1996 | 29 | 0 |
Laut Medienberichten wurde im Jahr 2020 ein neuer Negativrekord von 215 Erkrankungen und 3 Todesfällen verzeichnet. Grund dafür sollen Impffaulheit, Angst vor einer COVID-19-Erkrankung sowie Reisebeschränkungen und die damit verbundenen Urlaube innerhalb Österreichs gewesen sein.[15]
Aufgrund der grippeähnlichen, oft unspezifischen Symptomatik ist eine hohe Dunkelziffer von Erkrankungen möglich (die dann aber harmlos verlaufen).
Risikogebiete
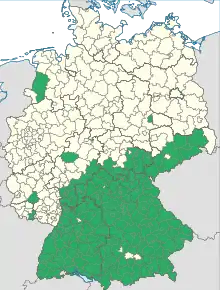
In Deutschland galten bis 2006 Land- oder Stadtkreise als FSME-Risikogebiete, in denen in einem Jahr mindestens zwei oder in fünf Jahren mindestens fünf Erkrankungen auftraten – aufgrund einer Ansteckung im selben Gebiet. Als Hochrisikogebiete galten bis 2006 jene Risikogebiete, in denen in fünf Jahren mindestens 25 Krankheitsfälle auftraten. Dies waren der Schwarzwald in Südbaden, der südhessische Odenwald, die Bergstraße sowie die Region um Passau.[17] Dabei ist ein Zecken-Hot-Spot oft nicht größer als ein Fußballfeld oder nur halb so groß – und über Jahre räumlich stabil.[18]
Seit 2007 gilt ein (Land-)Kreis in Deutschland als Risikogebiet, wenn die Anzahl übermittelter FSME-Erkrankungen zuvor in fünf aufeinanderfolgenden Jahren im Kreis oder in der Kreisregion (im Kreis und allen Nachbarkreisen) signifikant höher liegt als die bei einer Fünfjahresinzidenz von einer Erkrankung pro 100.000 Einwohner erwartete Fallzahl (die deutschlandweite Inzidenz für FSME liegt bei 1,3 Erkrankten pro 100.000 Einwohnern jährlich).[19] Durch die Neudefinitionen wurden 33 neue Kreise in Deutschland zum FSME-Risikogebiet erklärt, eine Zunahme um 34 % (siehe Karten unter Weblinks). Außerdem entfiel trotz großer Streuung der Inzidenzen (bis über 30 pro 100.000 Einwohner[20]) die Differenzierung in Risiko- und Hochrisikogebiete. Der Zuwachs an neuen Stadt- und Landkreisen entstand nicht durch mehr FSME-Infektionen, sondern weil diese Landkreise von Risikogebieten umgeben sind. In 80 Kreisen wurde eine Fünfjahresinzidenz berechnet, die signifikant höher lag als eine Erkrankung pro 100.000 Einwohner, in weiteren 51 Kreisen lag sie darunter.[21] Die durch diese Ausweitung erhöhte Impfstoff-Nachfrage führte – und führt auch heute – immer wieder zu Lieferengpässen.
Eine reguläre FSME-Impfung empfiehlt die Ständige Impfkommission nur für die Landkreise der vom Robert Koch-Institut (RKI) erstellten FSME-Karte.[22][16] Das RKI[19] kritisiert Karten anderer Urheber, die zum Teil Risikogebiete weiter fassen.
Wegen stark gestiegener Fallzahlen in der Schweiz hat das Bundesamt für Gesundheit (BAG) im Februar 2019 eine Impfempfehlung für die ganze Schweiz mit Ausnahme der Kantone Genf und Tessin ausgesprochen.[23] FSME-Impfungen werden von den Krankenkassen bezahlt.[24] Oberhalb 1500 m ü. M. kommen Zecken nicht vor und oberhalb von 1000 m ü. M. ist (Stand 2012) auch in der Schweiz kein FSME-Gebiet bekannt. Beides kann sich aufgrund der zunehmenden globalen Erwärmung ändern.[25]
Österreich gilt als ein Kernland der FSME-Virusverbreitung in Europa. Das gesamte Bundesgebiet ist Zecken-Endemiegebiet. Aus Höhenlagen über 1000 Meter sind (Stand 2007) keine Fälle von FSME durch Zeckenstiche bekannt.[26] Die meisten Erkrankungen gab es 2005 in der Steiermark, Oberösterreich und Tirol, jedoch gab es in allen Bundesländern FSME-Fälle.[27] Die Hochrisikogebiete befinden sich entlang der Donau in Wien, in der Wachau, im Gebiet von St. Pölten sowie zwischen Passau und Linz. Auch große Teile des Burgenlandes, Kärntens und der Steiermark sowie das Tiroler Inntal sind Gebiete mit hohem Risiko; auch dazwischen gibt es Risikogebiete. In Österreich erkrankten um 2004 trotz der weiten Verbreitung verhältnismäßig wenige Menschen an FSME, weil rund 90 % von ihnen geimpft waren.[28]
| Jahre | Altersgruppe 1–20 Jahre | Altersgruppe 21–50 Jahre | Altersgruppe > 50 Jahre | Gesamt |
|---|---|---|---|---|
| 1971–1981 | 779 | 1077 | 522 | 2378 |
| 1986–1994 | 158 | 607 | 523 | 1288 |
| 1994–2002 | 43 | 278 | 466 | 787 |
Auffällig ist der starke Rückgang der Gesamtzahlen, vor allem bei Menschen unter 50 Jahren. Der Rückgang der Erkrankungszahlen gilt als Folge der hohen Durchimpfungsrate. Seit 1981 gibt es die FSME-Schutzimpfung in Österreich.[29] Seit 2010 wird die Impfung auch Reisenden und Urlaubern offiziell empfohlen.[30]
Ein hohes Erkrankungsrisiko besteht in Russland und Tschechien. Es ist europaweit am höchsten in Litauen, Estland und Lettland. Eine nicht unerhebliche Bedeutung besitzt die FSME neben Deutschland, Österreich und der Schweiz vor allem in Polen, Ungarn, Slowenien, Kroatien, Schweden, Finnland und der Slowakei. Nur selten wird ein Vorkommen in Frankreich, Italien, Dänemark[31] und Griechenland beobachtet, überhaupt keines im Vereinigten Königreich, den Benelux-Ländern und auf der iberischen Halbinsel.[28]
Symptome und Krankheitsverlauf
Nur etwa 10–30 % der Infizierten zeigen Symptome, bei den restlichen verläuft die Krankheit asymptomatisch. Bei dem sogenannten biphasischen Verlauf treten zwei bis 20 Tage nach der Infektion grippeähnliche Symptome mit Fieber und Kopf- und Gliederschmerzen auf, die sich nach wenigen Tagen wieder zurückbilden. Diese Symptome können beim monophasischen Verlauf, verursacht durch die beiden weiteren FSME-Stämme, fehlen.
Bei 70 % der symptomatischen Patienten kommt es nach etwa einer Woche zur Entfieberung und wenige Tage später zu einem zweiten Fiebergipfel[32] mit bis zu 40 °C Körpertemperatur. Auch Zeichen der Gehirn- und Hirnhautbeteiligung treten in diesem Stadium auf: Kopfschmerzen, Erbrechen sowie Hirnhautzeichen (meningeale Reizzeichen). Die Symptome können mehrere Monate anhalten, es kann selbst nach schweren Verläufen zur völligen Ausheilung kommen.[33] In dieser zweiten Krankheitsphase kommt es bei ca. 50 % zu einer Meningitis. Bei 40 % der Patienten kommt es zu einer Meningoenzephalitis mit schweren Bewusstseinsstörungen und Lähmungen bis hin zur Atemlähmung. Bei 10 % der Fälle kommt es zu einer Myelitis mit schlaffen Arm- und Beinparesen, oft zusammen mit einer Hirnstammenzephalitis, oft innerhalb von Stunden, mit Befall der motorischen Hirnnervenkerne und der Vorderhörner im Rückenmark. Diese schweren Formen heilen selten und meist nur unvollständig aus. Kinder und Jugendliche haben insgesamt eine bessere Prognose als Erwachsene.[34]
Diagnostik
Ein erinnerlicher Zeckenstich in der Krankheitsgeschichte und die neurologische Untersuchung geben Hinweise auf eine Erkrankung. Wird eine Lumbalpunktion durchgeführt, zeigen sich eine Zellvermehrung (Pleozytose) und eine Eiweißerhöhung in der Hirnflüssigkeit (Liquor cerebrospinalis) ab dem zweiten Fiebergipfel.
Beweisend für eine FSME ist der Nachweis von IgM- und IgG-Antikörpern gegen das Virus in Serum oder Liquor mittels eines ELISA-Testes oder Immunfluoreszenz. Auch dieser Nachweis ist erst mit Beginn der zweiten Fieberphase möglich. Zu beachten ist, dass eine FSME-Impfung zu positiven Antikörpertitern führt. Spezialverfahren zum direkten Virusnachweis ist die PCR (in der ersten Krankheitsphase).[5]
Die weltweit umfangreichste Virusstammsammlung besitzt das Institut für Mikrobiologie der Bundeswehr. Bei der Rickettsien-Forschung gehört das Labor zu den weltweit führenden. Mit einem Sonderprogramm sollen mögliche Gesundheitsgefahren durch afrikanische Zecken erforscht werden.[35]
Behandlung und Prognose
Es bestehen keine Möglichkeiten der ursächlichen (kausalen) Therapie, spezifische antivirale Medikamente existieren nicht. Ist die Krankheit einmal ausgebrochen, ist nur eine symptomatische, auf die Linderung einzelner Symptome konzentrierte Therapie möglich. Das therapeutische Spektrum umfasst Bettruhe und Schmerzmittel (Analgetika). Vom vermeidbaren Einsatz von fiebersenkenden Mitteln (Antipyretika) sowie Glukokortikoiden wird abgeraten. In schweren Fällen ist eine intensivmedizinische Behandlung mit parenteraler Ernährung und Flüssigkeitsersatz, eventuell auch Intubation und kontrollierter Beatmung notwendig.[33]
Im Rahmen einer Rehabilitation nach der akuten Phase der Erkrankung kommen Methoden wie die Physiotherapie, Logopädie und neurophysiologisches Training zum Einsatz.
Die Prognose der schweren Verläufe ist ungünstig, bei Kindern und Jugendlichen besser als bei Erwachsenen. Bei fast 60 % der über 15-Jährigen zeigen sich nach einem schwerwiegenden Verlauf langwierige, teils dauerhafte Funktionsstörungen. Es kann zu einem monatelangen neurasthenischen Syndrom mit emotionaler Instabilität und Stressintoleranz kommen. Nach einer Studie erholten sich nur 20 % der Patienten vollständig, über 50 % behielten neurologische Funktionsstörungen und 30 % starben im Zeitraum bis zu zehn Jahren an den Folgen der FSME.[34] Nach einer überstandenen Infektion besteht eine langjährige Immunität, auch gegen die anderen Typen des FSME-Virus. Das Robert Koch-Institut empfiehlt, dass der Immunschutz nach drei bis fünf Jahren durch eine Dosis eines FSME-Impfstoffs wieder aufgefrischt wird.
Vorbeugung
Allgemeine vorbeugende Schutzmaßnahmen (Expositionsprophylaxe) sind die Grundlage der Vorbeugung. Im Gegensatz zur Borreliose kann eine Frühsommer-Meningoenzephalitis durch eine aktive Impfung („Zeckenimpfung“) häufig verhindert werden. Der Wirkstoff für eine passive Impfung nach einem Zeckenstich (postexpositionelle Immunprophylaxe) wird in Deutschland seit 2003 nicht mehr vertrieben.[5]
Allgemeine vorbeugende Maßnahmen
Um FSME und auch der Borreliose vorzubeugen, sollten Zeckenstiche nach Möglichkeit vermieden werden. Kleidung, die möglichst viel Körperoberfläche bedeckt (z. B. lange Hosen, langärmelige Hemden und festes Schuhwerk), reduzieren das Risiko eines Zeckenbefalls deutlich. Repellents wirken in gewissem Umfang auch gegen Zecken; nach etwa zwei Stunden lässt ihre Wirkung allerdings nach. Nach naturnahem Aufenthalt in zeckengefährdeten Gebieten sollte ein sorgfältiges Absuchen von Körper und Kleidung erfolgen. Gefundene Zecken sollten sorgfältig entfernt und verwahrt, die Stelle des Stichs desinfiziert und der Zeitpunkt sowie Befallsort notiert werden. Die Zecke sollte dabei möglichst nicht gedreht werden, und auf keinen Fall vor dem Entfernen mit Öl oder Klebstoff beträufelt werden, da dies das Tier unnötig reizen und dazu führen könnte, dass es seinen Speichel und somit mögliche Infektionserreger abgibt.[5]
Impfung
Der FSME-Impfstoff enthält für eine aktive Immunisierung inaktivierte, nicht vermehrungsfähige FSME-Viren sowie als Hilfsmittel (Adjuvans) Aluminiumhydroxid, das die Wirksamkeit des Impfstoffs verstärkt. Der Impfstoff wird intramuskulär gespritzt. Es gibt mehrere Impfstoffhersteller, die unterschiedliche Dosierungen ihrer Produkte für Erwachsene und Kinder anbieten. Der Impfstoff gegen FSME ist sehr effektiv. Basierend auf Angaben zur Durchimpfung und zur Häufigkeit von Erkrankungen bei geimpften Personen wurde bei einer Untersuchung in Österreich die Wirksamkeit nach dreimaliger Gabe auf 96–99 % geschätzt. Das Erkrankungsrisiko wird von etwa 1:18.000 bei Nicht-Geimpften auf 1:840.000 reduziert. In Österreich erkrankten von 1995 bis 2004 insgesamt nur zwei Geimpfte mit eindeutigen Erkrankungszeichen.[36]
Die Impfung wird oft fälschlich als „Zeckenschutzimpfung“ bezeichnet, ist aber irreführend. Auch nach einer FSME-Impfung sind weitere präventive Maßnahmen notwendig, mit denen die Wahrscheinlichkeit der Übertragung anderer durch Zecken übertragbarer Erkrankungen – z. B. der weitaus häufiger als die FSME auftretenden Lyme-Borreliose – reduziert werden kann. Dies sind das Tragen von heller, geschlossener Kleidung, die Anwendung von Repellents, das Vermeiden von unwegsamem Gelände und Unterholz, das zeitnahe Absuchen des Körpers nach Zecken und deren sofortige Entfernung.
Durchführung
Für einen langjährigen Schutz ist eine Grundimmunisierung notwendig, die aus drei Impfungen besteht. Nach der ersten Impfung wird ein bis drei Monate darauf erneut geimpft (ab hier ist die Impfung zu 98 % wirksam), abgeschlossen wird mit einer dritten Impfung 5 bis 12 bzw. 9 bis 12 Monate nach der zweiten Impfung.[37]
Eine Auffrischungsimpfung wird nach drei bis fünf Jahren empfohlen. In Österreich wird die erste Auffrischungsimpfung nach drei Jahren durchgeführt, die weiteren erfolgen jeweils im Abstand von fünf Jahren. Verschiedene neuere Publikationen mit Bestimmung der Antikörpertiter zeigen jedoch, dass vermutlich ein wesentlich längerer Impfschutz vorhanden ist.[38][39] Das Schweizerische Bundesamt für Gesundheit empfiehlt eine Auffrischungsimpfung alle zehn Jahre.[40]
Bei kurzfristigem Bedarf können die Impfungen in einem Schnellschema verabreicht werden. Dabei werden drei Dosen innerhalb von drei Wochen gegeben (zweite und dritte Dosis am 7. und am 21. Tag). Für einen langfristigen Schutz ist dann eine einmalige Wiederholungsimpfung nach einem Jahr notwendig.
Eine Impfung nach erfolgtem Zeckenstich kann Ungeimpfte nicht mehr vor einer FSME-Infektion durch die gerade entfernte Zecke schützen. Um die Diagnose einer FSME nicht zu verzögern, soll eine Grundimmunisierung frühestens vier Wochen nach dem Stich erfolgen. Eine passive Immunisierung durch Gabe von Antikörpern gegen FSME wird nicht mehr empfohlen.
Impfempfehlungen
Deutschland: Nach den Impfempfehlungen der Ständigen Impfkommission (STIKO)[41] am Robert Koch-Institut besteht eine Indikation zur aktiven Impfung für Personen, „die in FSME-Risikogebieten Zecken-exponiert sind, oder Personen, die durch FSME beruflich gefährdet sind (exponiertes Laborpersonal sowie in Risikogebieten z. B. Forstarbeiter und Exponierte in der Landwirtschaft)“. Dabei ist zu beachten, dass die Zecken-Hauptsaison sich auf die Monate April bis November begrenzt, Zecken jedoch, vor allem in eher milden Wintern, ganzjährig aktiv sein können und ein entsprechendes Infektionsrisiko besteht.
Bei Kindern im Vorschulalter verläuft die Krankheit milde. (Bei unter sechsjährigen Kindern treten nur zu 2 % Defektheilungen auf und diese ausschließlich bei Kindern, die mit Dexamethason oder einer passiven Immunisierung nach Zeckenstich behandelt wurden.) Wegen des milden Verlaufs und der deutlich erhöhten Impfnebenwirkungsraten in diesem Alter (siehe unten verlinkte Fachinformationen der Impfstoffe) sollte die Impfung zurückhaltend erfolgen. Bei einer Erhebung des Paul-Ehrlich-Institutes (PEI) konnte im Zeitraum 1997/98 kein Fall einer schwer verlaufenden FSME-Erkrankung bei Kindern und Jugendlichen bis 16 Jahren eruiert werden.[42]
Schweiz: Die Eidgenössische Kommission für Impffragen der Schweiz empfiehlt Impfungen für alle Personen in Endemiegebieten (seit 2019 die gesamte Schweiz außer der Kantone Genf und Tessin), allerdings erst ab einem Alter von sechs Jahren.[40]
Österreich: Der oberste Sanitätsrat, ein beratendes Gremium des Bundesministeriums für Gesundheit, empfiehlt im Impfplan 2014 FSME-Schutzimpfungen für Kinder ab dem zweiten Lebensjahr.[43]
Gegenanzeigen zur Impfung stellen allgemeine Impfhindernisse wie fieberhafte Erkrankungen (über 38 °C), Allergien gegen Impfbestandteile sowie bevorstehende große körperliche Anstrengungen dar. Chronische Erkrankungen sind hingegen kein Impfhindernis; im Gegenteil profitiert dieser Personenkreis besonders von Schutzimpfungen. Auch banale Infekte mit leichtem Fieber (bis 38 °C) stellen kein Impfhindernis dar. Während einer Schwangerschaft ist eine sorgfältige Abwägung der Risiken und Vorteile vorzunehmen. Erfahrungen zur Impfung von schwangeren Frauen liegen nicht vor.
Nebenwirkungen
Als Nebenwirkung können innerhalb der ersten vier Tage – insbesondere nach der ersten Teilimpfung – Allgemeinsymptome wie Temperaturerhöhung, Kopfschmerzen, Mattigkeit, Unwohlsein oder Magen-Darm-Beschwerden auftreten.[37] Begleitsymptome wie vorübergehende Arthralgien und Myalgien sind beschrieben. Die Lokal- und Allgemeinreaktionen sind vorübergehend und klingen in der Regel schnell und folgenlos wieder ab.
Lokalreaktion wie Schmerzen und eine gerötete Einstichstelle wurden am häufigsten (bis zu 45 %) beschrieben, Fieber als Allgemeinreaktion trat bei ca. 5–6 % der Fälle auf.[37] Letzteres wurde bei Kinder unter 3 Jahren häufiger beobachtet (ca. 15 %).
Meldepflicht
In Deutschland ist der direkte oder indirekte Nachweis vom FSME-Virus namentlich meldepflichtig nach § 7 des Infektionsschutzgesetzes (IfSG), soweit der Nachweis auf eine akute Infektion hinweist. Meldepflichtig sind die Labore usw. (§ 8 IfSG).
In Österreich sind virusbedingte Meningoenzephalitiden anzeigepflichtige Krankheiten gemäß § 1 Abs. 1 Epidemiegesetz 1950 (also auch FMSE[44]). Die Meldepflicht bezieht sich auf Erkrankungs- und Todesfälle. Zur Anzeige verpflichtet sind unter anderen Ärzte und Labore (§ 3 Epidemiegesetz).
In der Schweiz ist der positive laboranalytischer Befund der Krankheit Frühsommer-Meningo-Enzephalitis (FSME) für Ärzte, Spitäler usw. meldepflichtig und zwar nach dem Epidemiengesetz (EpG) in Verbindung mit der Epidemienverordnung und Anhang 1 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen.
FSME bei Tieren
Rot- und Rehwild zeigen in Endemiegebieten hohe Antikörpertiter (Maß der Konzentration von Antikörpern), erkranken aber nicht klinisch. Bei Haushunden sind Einzelfälle mit Fieber, Bewusstseinstrübung, Lähmungen und Ausfällen der Hirnnerven beschrieben, insgesamt scheinen sie aber wenig empfänglich, und selbst experimentelle Infektionen an Welpen führten zu keiner klinischen Symptomatik.[45]
Namensherkunft
Die Bezeichnung Frühsommer kommt von der russischen Taigazecke, die nur im Frühjahr und Frühsommer aktiv ist. In Mitteleuropa sind Zecken ganzjährig (außer in kalten Wintern) aktiv.[46]
Literatur
- Peter Kimmig, Dieter Hassler, Rüdiger Braun: Zecken. Trias, 2001, ISBN 3-431-04018-7.
- Patrick Oschmann, Peter Kraiczy: Lyme-Borreliose und Frühsommer-Meningoenzephalitis. UNI-MED, Bremen 1998, ISBN 3-89599-408-1.
- Hans-Peter Wirtz: Zecken als Krankheitsüberträger: Was tun bei einem Stich? In: Biologie in unserer Zeit, 31(4), 2001, S. 229–238, ISSN 0045-205X.
- Jochen Süss: Zecken – Was man über FSME und Borreliose wissen muss. Irisiana-Hugendubel, 2006, ISBN 3-7205-5006-0.
- Ralph Peters: Zecken und Zeckenerkrankungen. Borreliose und FSME Bund Deutschland e. V., 2006, www.borreliose-bund.de
Weblinks
Allgemeine Links
- Frühsommer-Meningoenzephalitis – Informationen des Robert Koch-Instituts
- S1-Leitlinie Frühsommer-Meningoenzephalitis (FSME) der Deutschen Gesellschaft für Neurologie. In: AWMF online (Stand 2012)
- Bundesamt für Gesundheit der Schweiz Vorbeugung, Stand April 2017, abgerufen am 9. Juni 2017.
- Labor Spiez: Factsheet Frühsommer-Meningo-Encephalitits (FSME) (PDF, 84 KB)
- So schütze ich mich vor Zecken! – Das Kurzvideo für Kinder und Jugendliche, mit Merkzettel
Karten der Risikogebiete
- Europaweite Risikogebiete für FSME (Informationen der Universität Rouen) (Memento vom 19. April 2015 im Internet Archive)
- FSME: Risikogebiete in Deutschland (Stand: Januar 2021) (PDF; 3,6 MB) Robert Koch-Institut, Epidemiologisches Bulletin, Nr. 9/2021, 4. März 2021; abgerufen am 16. März 2021
- FSME-Verbreitungskarte Österreich und Europa des Verein zur Förderung der Impfaufklärung (unterstützt von Pfizer), abgerufen am 27. November 2017
- Gebiete in der Schweiz mit FSME-Impfempfehlung des Bundesamts für Gesundheit, abgerufen am 27. November 2017
Einzelnachweise
- Anzeigenpflichtige Krankheiten in Österreich (PDF) Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz, Stand: Jänner 2020 (PDF, 4 Seiten, tabellarische Darstellung).
- Meldepflichtige übertragbare Krankheiten und Erreger. (PDF; 4 MB) Leitfaden zur Meldepflicht 2020. Bundesamt für Gesundheit BAG, Abteilung Übertragbare Krankheiten, 23. Februar 2020, abgerufen am 8. März 2020 (Ausführliche Broschüre).
- U. Dumpis, D. Crook, J. Oksi: Tick-borne encephalitis (review). In: Clin Inf Dis. 1999; 28, S. 882–890 PMID 10825054
- Neue FSME-Infektionsquellen, In: Dt. TÄBl. Band 65, Heft 5 2017, S. 592.
- RKI-Ratgeber - Frühsommer-Meningoenzephalitis (FSME) und verwandte Virusenzephalitiden (TBE, tick-borne encephalitis). In: RKI. 9. April 2021, abgerufen am 31. Juli 2021.
- Heidemarie Holzmann, Franz X. Heinz: FSME-Ausbruch durch Konsum von Frischkäse aus nichtpasteurisierter Ziegenmilch. In: ImpfDialog, 3/2008; Volltext (Memento vom 10. März 2012 im Internet Archive)
- Roman Herzig et al.: An uncommon severe clinical course of European tick-borne encephalitis. In: Biomedical Papers of the Medical Faculty of the University Palacky, Olomouc, Czechoslovakia. Band 146, Nr. 2, Dezember 2002, S. 63–67, doi:10.5507/bp.2002.013, PMID 12572899.
- Aurita Juceviciene et al.: Prevalence of tick-borne-encephalitis virus antibodies in Lithuania. In: Journal of Clinical Virology: The Official Publication of the Pan American Society for Clinical Virology. Band 25, Nr. 1, Juli 2002, S. 23–27, doi:10.1016/s1386-6532(01)00215-3, PMID 12126718.
- Epidemiologisches Bulletin. Robert Koch-Institut, Nr. 38, 21. September 2007, S. 351–355; rki.de (PDF; 1,4 MB).
- Dabei ist jedoch zu berücksichtigen, dass grippeähnliche Symptome nach einem Zeckenstich (welche als FSME-Fall gemeldet werden müssen) ebenso durch eine Borrelieninfektion (bei der eine Wanderröte nur in ca. 50 % der Fälle auftritt) ausgelöst werden können!
- Infektionsepidemiologisches Jahrbuch meldepflichtiger Krankheiten für 2012. RKI; rki.de (PDF; 5,9 MB) abgerufen am 25. Februar 2014.
- Epidemiologisches Bulletin des RKI (PDF; 307 kB) 19. Januar 2015
- Bundesamt für Gesundheit der Schweiz (Memento des Originals vom 9. Februar 2017 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. Frühsommer-Meningoenzephalitis (FSME) / Zeckenenzephalitis, Stand April 2017, abgerufen am 9. Juni 2017.
- Statistiken und Fallzahlen: Epidemiologie übertragbarer Krankheiten in Österreich. In: sozialministerium.at. Abgerufen am 2. April 2021.
- Julia Palmai: Rekordhoch bei FSME-Erkrankungen. In: standard.at. 17. März 2021, abgerufen am 2. April 2021.
- FSME: Risikogebiete in Deutschland (Stand: Januar 2021). (PDF) In: Epidemiologisches Bulletin. Nr. 9/2021 vom 4. März 2021. Robert Koch-Institut, abgerufen am 8. März 2021.
- FSME: Zum aktuellen Vorkommen in Deutschland. Bewertung des örtlichen Erkrankungsrisikos – Karte der Risikogebiete. (PDF; 112 kB) Epidemiologisches Bulletin 9. Dezember 2004, Nr. 21, S. 171–172.
- Florian Klebs: Zecken: Neue Arten & FSME-Hot-Spots könnten Krankheits-Risiko erhöhen. In: idw-online.de. 6. März 2018, abgerufen am 10. März 2018.
- FSME: Risikogebiete in Deutschland. Bewertung des örtlichen Erkrankungsrisikos. In: Epidemiologisches Bulletin. Nr. 18 vom 29. Mai 2012. Robert Koch-Institut, abgerufen am 12. Januar 2013.
- Fünfjahresinzidenz der Frühsommer-Meningoenzephalitis in Kreisen und Kreisregionen, Deutschland, 2002–2010 (PDF, 167 kB) Robert Koch-Institut, Anlage zum Epidemiologischen Bulletin, 17/2011, 2. Mai 2011; abgerufen am 3. Mai 2012.
- FSME: Risikogebiete in Deutschland, Aktuelle Änderungen (PDF; 1,5 MB) Robert Koch-Institut, Epidemiologisches Bulletin, Nr. 15, 13. April 2007, S. 131; abgerufen am 3. Mai 2012.
- Empfehlungen der Ständigen Impfkommission beim Robert Koch-Institut 2020/2021. (PDF) In: Epidemiologisches Bulletin. Nr. 34/2020 vom 20. August 2020. Robert Koch-Institut, abgerufen am 16. März 2021.
- FSME: Ausweitung der Risikogebiete (PDF; 1,4 MB)
- Vorsicht, Zecken! NZZ.ch, 2. Mai 2019:
- Zeckenübertragene Krankheiten. (Nicht mehr online verfügbar.) Schweizerisches Bundesamt für Gesundheit, archiviert vom Original am 13. März 2013; abgerufen am 12. Januar 2013.
- Wie gefährlich sind Zecken wirklich? Der Standard, 12. April 2007.
- F.X. Heinz: Bilanz der FSME 2005: Epidemiologische Situation in Österreich und im internationalen Vergleich. Österreichische Apothekerkammer, 22. Februar 2006.
- Zur FSME in Europa. Epidemiologisches Bulletin, 16/2005. (Memento vom 3. Mai 2008 im Internet Archive) RKI
- reisemed.at
- zecken.at abgerufen am 7. Mai 2019
- name: New cases of TBE in Tisvilde Hegn and on the island of Falster. Abgerufen am 22. September 2020 (englisch).
- Leitlinie Frühsommer-Meningoenzephalitis (FSME) (Memento vom 22. Dezember 2015 im Internet Archive)
- Gleixner, Müller, Wirth: Neurologie und Psychiatrie. 4. Auflage. 2004/5, ISBN 3-929851-53-9, S. 116.
- R. Kaiser: Frühsommer-Meningoenzephalitis. In: Münchener Medizinische Wochenzeitschrift. Jg. 156, Februar 2014.
- „Der Zeckenaufklärer“. Homepage des Sanitätsdienstes der Bundeswehr
- C. Kunz: TBE vaccination and the Austrian experience. In: Vaccine. 2003 Apr 1;21 Suppl 1, S. S50–S55. PMID 12628814
- FSME - Antworten auf häufig gestellte Fragen zur FSME-Impfung. In: RKI. 23. März 2021, abgerufen am 31. Juli 2021.
- Pamela Rendi-Wagner et al.: Immunogenicity and safety of a booster vaccination against tick-borne encephalitis more than 3 years following the last immunisation. In: Vaccine. Band 23, Nr. 4, 9. Dezember 2004, S. 427–434, doi:10.1016/j.vaccine.2004.07.002, PMID 15530690.
- Pamela Rendi-Wagner et al.: Persistence of protective immunity following vaccination against tick-borne encephalitis – longer than expected? In: Vaccine. Band 22, Nr. 21-22, 29. Juli 2004, S. 2743–2749, doi:10.1016/j.vaccine.2004.01.041, PMID 15246606.
- Schweizerischer Impfplan. Schweizerischer Impfplan. In: Bundesamt für Gesundheit. 15. April 2021, abgerufen am 31. Juli 2021.
- Empfehlungen der Ständigen Impfkommission. Robert Koch-Institut
- Paul-Ehrlich-Institut, Information für Ärzte und Apotheker, 28. März 2001.
- Impfplan 2014 für Säuglinge und Kleinkinder. (PDF) aerztezeitung.at
- FSME-Krankheit (Frühsommer-Meningoenzephalitis). In: gesundheit.gv.at. Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (BMSGPK), 10. Mai 2019, abgerufen am 26. März 2020.
- Bärbel Reiner, Andrea Fischer: Frühsommer-Meningoenzephalitis (FSME) beim Hund in Deutschland: Zwei Fallberichte. In: Kleintierpraxis, 43, 1998, S. 255–268.
- zeckenwetter.de