Chlorhexidin
Chlorhexidin (CHX) ist ein Antiseptikum, das vor allem in der Zahnmedizin verwendet wird. Chlorhexidin wird aufgrund seiner unspezifischen antibakteriellen Wirkung sowohl als Mundspüllösung verwendet als auch als ein auf die Zähne aufgetragener Lack, der den Wirkstoff über einen längeren Zeitraum abgibt. Außerhalb der Zahnmedizin findet es in der topischen Wundheilpflege Verwendung als Desinfektionsmittel auf Pflastern, Wundheilsalben und in Pudern, beispielsweise in der Bauchnabelpflege von Neugeborenen.
| Strukturformel | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
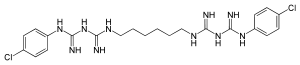 | ||||||||||||||||||||||
| Allgemeines | ||||||||||||||||||||||
| Freiname | Chlorhexidin | |||||||||||||||||||||
| Andere Namen | ||||||||||||||||||||||
| Summenformel | C22H30Cl2N10 | |||||||||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||||||||
| ATC-Code | ||||||||||||||||||||||
| Wirkstoffklasse | ||||||||||||||||||||||
| Eigenschaften | ||||||||||||||||||||||
| Molare Masse | 505,45 g·mol−1 | |||||||||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||||||||
| Schmelzpunkt | ||||||||||||||||||||||
| pKS-Wert |
10,78 (25 °C)[3] | |||||||||||||||||||||
| Löslichkeit |
schlecht in Wasser (800 mg·l−1 bei 20 °C)[3] | |||||||||||||||||||||
| Sicherheitshinweise | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Toxikologische Daten | ||||||||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. | ||||||||||||||||||||||
Eigenschaften
Das Molekül liegt in neutraler wässriger Lösung zweifach positiv geladen vor. Es kommt als Chlorid oder Acetat in den Handel, für medizinische Anwendungen wird zumeist Chlorhexidindigluconat verwendet [Chlorhexidinbis(D-gluconat)]. Das Molekül ist spiegelsymmetrisch und enthält zwei Benzolringe. Chlorhexidin ist schlecht löslich in Wasser, jedoch gut in organischen Lösungsmitteln wie Dichlormethan. Im Gegensatz dazu ist das Gluconat gut wasserlöslich.
Inaktiviert wird es durch Natriumlaurylsulfat und Triclosan, beides oft Bestandteile von Zahnpasten. Darum sollte während einer oralen Behandlung mit Chlorhexidin eine natriumlaurylsulfat- und triclosanfreie Zahncreme genutzt werden. Alternativ sollte ein zeitlicher Abstand von mindestens einer Stunde zwischen dem Zähneputzen und der Verwendung von Chlorhexidin eingehalten werden.
Antibakterielle Wirkung
Chlorhexidin dringt in die bakterielle Zellmembran ein und verändert sie. Bei hoher Konzentration wirkt es bakterizid durch strukturelle Beschädigung der Membran, bei geringer Konzentration führt es zum Verlust kleiner Moleküle und zur Ausfällung cytoplasmatischer Proteine, was bakteriostatisch wirkt. Höchste Aktivität zeigt sich gegen grampositive Kokken wie z. B. Streptococcus mutans, einen der Hauptverursacher der Zahnkaries, geringere gegen grampositive und -negative Stäbchen. Säurefeste Stäbchen (Erreger von Tuberkulose (Mycobacterium tuberculosis), Lepra (Mycobacterium leprae) und Diphtherie (Corynebacterium diphtheriae)) sowie Sporen sind resistent. Moderate Wirkung kann bei behüllten Viren beobachtet werden, unbehüllte sind nicht betroffen.
Chlorhexidin haftet lange auf Zähnen und Mundschleimhaut, ohne durch die Schleimhäute in den Körper einzudringen, was für einen langanhaltenden Effekt spricht. Nach dem Verschlucken wird es in extrem geringen Mengen metabolisiert.
Verwendung
Chlorhexidin wird aufgrund seiner unspezifischen antibakteriellen Wirkung sowohl als Mundspüllösung verwendet als auch als ein auf die Zähne aufgetragener Lack, der den Wirkstoff über einen längeren Zeitraum (zirka drei bis vier Monate) abgibt. Außerdem gibt es Chlorhexidin-Sprays, -Gele und -Chips.[5] In der Zahnmedizin wird Chlorhexidin in Konzentrationen von 0,03 bis 2 % (als Chip bis zu 36 %) bei folgenden Indikationen eingesetzt:
- präoperativ (vor oralchirurgischen Eingriffen), um eine relative Bakterienfreiheit zu erreichen und einer Bakteriämie vorzubeugen
- postoperativ, um der beeinträchtigten Mundhygiene im Operationsgebiet entgegenzuwirken
- zum Spülen von Wurzelkanälen im Rahmen einer endodontischen Behandlung (2 %)
- als Erstversorgung oder unterstützend im Rahmen einer Parodontaltherapie:
- bei bakteriell bedingter Gingivitis oder Parodontitis im Sinne einer Rundumdesinfektion
- bei ulzerierend-nekrotisierenden Verläufen von Gingivitis (NUG) oder Parodontitis (NUP)
- als CHX-Gel (1,5 %) und CHX-Chip (30–36 %) zum Einbringen in parodontale Taschen
- zur Hemmung der Neubildung von Zahnplaques (Kariesprävention)
- bei Mundgeruch (Halitosis)
- bei Mundtrockenheit
- im Rahmen der „Full-mouth disinfection“, zum Bürsten des Zungenrückens (1 %) und zum Spülen (0,2 %)
- als Dentalspray (1,5 %) zur Desinfektion von Zahnbürste und Zahnprothese
Die klinische Wirksamkeit von Chlorhexidin als Bestandteil einer Mundspüllösung geht aus einer Reihe von Studien hervor, die in Übersichtsartikeln zusammengefasst wurden.[6] Im direkten Vergleich mit anderen antibakteriell wirksamen Verbindungen erweist sich Chlorhexidin als überlegen, was auf die gute Schleimhauthaftung des Wirkstoffs zurückgeführt wird.[7]
Chlorhexidinhaltige Mundspüllösungen enthalten zur Erhöhung von Wirksamkeit und Haltbarkeit sowie zur Konservierung trotz möglicher Gesundheitsrisiken wie Krebs[8][9][10] häufig 6–7 % Ethanol;[11] allerdings gibt es auch wirksame chlorhexidinhaltige Mundspüllösungen ohne Ethanol.[12]
Außerhalb der Zahnmedizin findet es in der topischen Wundheilpflege Verwendung als Desinfektionsmittel, wie z. B. auf Pflastern, Wundheilsalben und in Pudern. So findet Chlorhexidinpuder Anwendung in der Nabelpflege von Neugeborenen. In einer 2009 veröffentlichten Studie hat sich die Nabelpflege mit Chlorhexidinpuder der Trockenpflege als überlegen erwiesen.[13] Die Ergebnisse zeigten auf, „dass durch die Nabelpflege mit Chlorhexidin Puder (1 %) die nabelassoziierten unerwünschten Ereignisse signifikant reduziert wurden im Vergleich zur Trockenpflege.“[14]
Außerdem wird Chlorhexidin zur Hautdesinfektion verwendet und hat sich in einer Studie (in Kombination mit einer 70%igen 2-Propanol-Lösung) als PVP-Iod überlegen gezeigt.[15] Zusammen mit Mupirocin wird es auch zur Eliminierung von MRSA im Nasenvorhof eingesetzt.[16]
Seit Oktober 2014 sollen laut dem Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) die Produktinformationen um folgenden Risikohinweis ergänzt werden:[17]
„Das Risiko für Verätzungen nach Anwendung von alkoholischen wie auch wässrigen Chlorhexidinlösungen zur Hautdesinfektion vor invasiven Eingriffen scheint nach Analyse von Fallberichten und Veröffentlichungen bei Neugeborenen erhöht.“[18]
Nebenwirkungen
Die Anwendung von Chlorhexidin verursacht nach längerem Gebrauch wenige, zumeist vollständig reversible Nebenwirkungen:
- Störung der Geschmacksempfindung (Dysgeusie)
- Bräunliche Ablagerungen an Zähnen, Zahnfleisch und Zunge (je nach Produkt in unterschiedlichem Maße[19])
- Desquamation der Epithelzellschicht (selten)
- Anaphylaktische Reaktion[20]
Bei dauerhafter häuslicher Anwendung wird empfohlen, im wöchentlichen Rhythmus abwechselnd Chlorhexidin und eine nicht chlorhexidinhaltige Mundspüllösung zu verwenden, um die genannten Nebenwirkungen zu verringern. Die bräunlichen Ablagerungen an Zähnen und Zunge rühren daher, dass bei der Zerstörung der bakteriellen Zellmembranen bakterielle Proteine denaturiert[21] werden und dabei Disulfidfunktionen zu Thiolfunktionen reduziert[22] werden, die mit den Eisen(III)-Ionen des Speichels dunkel gefärbte Komplexe[23] bilden. Andere Verfärbungen könnten dadurch entstehen, dass im Speichel gelöste Monosaccharide wie Glucose und Fructose mit den Aminfunktionen bakterieller Proteine[24] reagieren (Maillard-Reaktion).
Die ursprüngliche Annahme, dass das Ausmaß der Verfärbungen proportional zur Wirksamkeit chlorhexidinhaltiger Produkte ist,[25][26][27] muss aus verschiedenen Gründen in Zweifel gezogen werden. Solange sich nämlich Chlorhexidin in die bakterielle Membran einlagern kann und auch die Substantivität des Chlorhexidins nicht beeinträchtigt wird, sollten chlorhexidinhaltige Produkte ihre Wirksamkeit nicht einbüßen. Versuche, die bräunlichen Ablagerungen durch Reduktionsmittel wie Ascorbinsäure, welche mit Eisen(III)-Ionen reagieren, und durch Nukleophile wie Sulfit-Ionen, welche mit Glucose und Fructose reagieren, zu verhindern, waren dann auch erfolgreich.[28]
So geht aus klinischen Studien mit Parodontitis-Patienten hervor, dass die nachoperative, siebentägige, adjuvante Behandlung mit chlorhexidinhaltigen (0,2 %), ethanolfreien Mundspüllösungen durch Zusatz von Ascorbinsäure und Sulfit nicht beeinträchtigt wird, während das Ausmaß der Verfärbungen durch diesen Zusatz deutlich verringert werden kann (kommerziell eingesetzt als so genanntes „Anti Discoloration System“).
Eine klinische Studie mit gesunden Probanden,[29] welche nicht den Zahnfleischstatus, sondern diverse Plaqueparameter untersuchte, kam dagegen zum Schluss, dass es einen Wirkungsunterschied zugunsten der herkömmlichen Formulierung gibt. Die Autoren[30] führten diesen Unterschied nicht nur auf das fehlende Ethanol, sondern auch darauf zurück, dass die Ascorbinsäure und das Sulfit in der ethanolfreien Mundspüllösung die gewünschte Anhaftung des Chlorhexidins an Zähnen und Zahnfleisch verhindern könnten. Wieso aber die ungeladene Ascorbinsäure oder das negativ geladene Ascorbat oder das negativ geladene Sulfit die Anhaftung des zweifach positiv geladenen Chlorhexidins an Zähnen und Zahnfleisch verhindern soll, erklären die Autoren nicht. Die denkbare Kombination im Sinne einer elektrostatischen Anziehung (Coulomb-Gesetz) zwischen negativ geladenem Sulfit oder Ascorbat und positiv geladenem Chlorhexidin zu möglicherweise unlöslichem Chlorhexidin-Sulfit oder Chlorhexidin-Ascorbat findet nicht statt. Die Substantivität des Chlorhexidins sollte also durch Zusatz von Sulfit oder Ascorbinsäure erhalten bleiben.
Die vordergründige Widersprüchlichkeit der Zahnfleischstatus-Studie[31] und der Plaque-Studie[32] liegt wahrscheinlich darin begründet, dass unterschiedliche Studienparameter gewählt wurden. Zwar ist Plaque eine notwendige Voraussetzung für Zahnfleischentzündungen (Gingivitis), doch lässt die Plaque-Studie mit gesunden Probanden streng genommen keine Rückschlüsse auf die Auswirkung eines Produkts auf den Zahnfleischstatus von Parodontitis-Patienten zu.
Die potentielle Ototoxizität der Hautdesinfektionsmittel, auch des Chlorhexidins, ist bereits seit 1971 bekannt. In der Zwischenzeit wurde durch wiederholte tierexperimentelle Studien bestätigt, dass Chlorhexidin – wenn es ins Mittelohr gelangt, z. B. beim Vorliegen einer Trommelfellperforation – bleibende Hörschäden verursachen kann.[33]
Handelsnamen
Antebor (CH), anti-infect Dentalspray (D, A), Bepanthen Antiseptische Wundcreme (D), Bepanthen Plus (CH), Cervitec Gel / liquid / Plus (FL), Chlorhexamed (D, A, CH), ChloSite Gel (EU, CH), Cidegol C (D), Collu-Blache (CH), Collunosol (CH), Corsodyl (A, CH), Curasept ADS (EU, CH), Cristalmina (ES), Dentohexin (CH), DermaPlast (CH), Dynexan Proaktiv (D), Eludril (CH), Hexal-Lösung (D), Hibidil Sterile Lösung (CH), Hibiscrub (CH), Hibital alkoholische Lösung/ -Tinktur (CH), Hibitane Konzentrat (CH), Instillagel (D), Lifo-Scrub (CH), Lindosan Wund- und Heilsalbe (A), Luuf Halspastillen/ -Rachenspray (A), Merfen (CH), meridol med CHX 0,2 % (D, CH), Neo-Angin Spray (CH), Nystalocal (D, CH), Paroex (D, F, CH, I), Paroguard (EU, CH), Perio-Aid (A, D, CH, E, NL, IT, UK), PerioChip (D, A, NL, CH, IT, UK), PlacAway (GR), Skinsept F/ -mucosa (D), Uro-Tainer (CH), Vitaderm (A), Vita-Hexin (CH), Vita-Merfen (CH), Vitawund (A)[34][35][36]
Weblinks
- Nicole B. Arweiler: Die Anwendung von Chlorhexidin zur Prophylaxe und Therapie. (PDF; 6 MB) Der wirksamste antibakterielle Wirkstoff in der Zahnmedizin. In: http://www.izz-on.de/. Udo Lenke, Ute Maier, Mai 2009, S. 26–31, abgerufen am 29. März 2016.
Einzelnachweise
- Eintrag zu CHLORHEXIDINE in der CosIng-Datenbank der EU-Kommission, abgerufen am 28. Dezember 2019.
- Eintrag zu Chlorhexidin in der GESTIS-Stoffdatenbank des IFA, abgerufen am 23. Juli 2016. (JavaScript erforderlich)
- Eintrag zu Chlorhexidine in der ChemIDplus-Datenbank der United States National Library of Medicine (NLM), abgerufen am 17. August 2021.
- Datenblatt Chlorhexidine bei Sigma-Aldrich, abgerufen am 17. März 2011 (PDF).
- G. De Lissovoy, A. M. Rentz, E. M. Dukes, C. A. Eaton, M. K. Jeffcoat, W. J. Killoy, R. D. Finkelman: The cost-effectiveness of a new chlorhexidine delivery system in the treatment of adult periodontitis. In: J Am Dent Assoc. Band 130, Nummer 6, Juni 1999, S. 855–862, PMID 10377645.
- N. P. Lang, M. Brecx: Chlorhexidine digluconate: an agent for chemical plaque control and preventions. In: J Periodontal Res. 21 (Suppl. 16), 1986, S. 74–89. doi:10.1111/j.1600-0765.1986.tb01517.x
- A. Gaffar, J. Afflitto, N. Nabi: Chemical agents for the control of plaque and plaque microflora: an overview. In: Eur J Oral Sci. 14, 1997, S. 502–507. PMID 9395116.
- J. G. Elmore, R. I. Horwitz: Oral cancer and mouthwash use: evaluation of the epidemiologic evidence. In: Otolaryngology – Head and Neck Surgery. 113, 1995, S. 253–261. PMID 7675486.
- D. M. Winn, W. J. Blot, J. K. McLaughlin, D. F. Austin, R. S. Greenberg, S. Preston-Martin, J. B. Schoenberg, Fraumeni JF: Mouthwash use and oral conditions in the risk of oral and pharyngeal cancer. In: Cancer Research. 51, 1991, S. 3044–3047. PMID 2032242.
- J. Llewelyn: Oral squamous cell carcinoma. Mouthwashes may increase risk. In: Br Med J. 308, 1994, S. 1508. PMID 8019293.
- N. B. Arweiler, N. Boehnke, A. Sculean, E. Hellwig, T. M. Auschill: Differences in efficacy of two commercial 0.2 % chlorhexidine mouthrinse solutions: a 4-day plaque re-growth study. In: J Clin Periodontol. 33, 2006, S. 334–339. PMID 16634954.
- F. Bernardi, M. R. Pincelli, S. Carloni, M. R. Gatto, L. Montebugloni: Chlorhexidine with an anti discoloration system. A comparative study. In: Int J Dent Hyg. 2, 2004, S. 122–126. PMID 16451475.
- T. M. Kapellen, C. M. Gebauer, O. Brosteanu, B. Labitzke, C. Vogtmann, W. Kiess: Higher Rate of Cord-Related Adverse Events in Neonates with Dry Umbilical Cord Care Compared to Chlorhexidine Powder. In: Neonatology. 96, 2009, S. 13–18, doi:10.1159/000200165.
- T. M. Kapellen, C. Gebauer, O. Brosteanu, B. Labitzke, W. Kiess, C. Vogtmann: Nabelpflege: Vergleich von Chlorhexidinpuder mit Trockenpflege. In: Hebamme. 22(3), 2009, S. 174–177, doi:10.1055/s-0029-1239958.
- R. O. Darouiche, M. J. Wall Jr, K. M. Itani, M. F. Otterson, A. L. Webb: Chlorhexidine-Alcohol versus Povidone-Iodine for Surgical-Site Antisepsis. In: N Engl J Med. 362(1), 7. Jan 2010, S. 18–26. PMID 20054046.
- L. G. Bode, J. A. Kluytmans, H. F. Wertheim, D. Bogaers, C. M. Vandenbroucke-Grauls: Preventing surgical-site infections in nasal carriers of Staphylococcus aureus. In: N Engl J Med. 362(1), 7. Jan 2010, S. 9–17. PMID 20054045.
- BfArM: Chlorhexidin-haltige Lösungen zur Hautdesinfektion: Hautverätzungen bei Neugeborenen. www.bfarm.de, Arzneimittel, Pharmakovigilanz, Risikoinformationen, Aufforderung zur Textanpassung (23. Oktober 2014) (Memento vom 10. November 2014 im Internet Archive).
- EMA; PRAC recommendations on signals: Chlorhexidine cutaneous solutions – Chemical injury including burns when used in skin disinfection in premature infants. www.ema.europa.eu (25. September 2014).
- P. Cortellini, A. Labriola, R. Zambelli, G. P. Prato, M. Nieri, M. S. Tonetti: Chlorhexidine with an anti discoloration system after peiodontal flap surgery: a cross-over, randomized, triple-blind clinical trial. In: J Clin Periodontol. 35, 2008, S. 614–620. PMID 18422695.
- Faber u. a.: Allergy to chlorhexidine: beware of the central venous catheter. In: Acta Anaesthesiol Belg. 63(4), 2012, S. 191–194.
- L. G. Hjeljord, G. Rølla, P. Bonesvoll: Chlorhexidine-protein interactions. In: J Periodont Res. 8 (Suppl 12), 1973, S. 11–16. PMID 4269593.
- H. F. Gilbert: Molecular and Cellular Aspects of Thiol-Disulfide Exchange. In: Advances in Enzymology and Related Areas of Molecular Biology. 63, 1990, S. 69–172. doi:10.1002/9780470123096.ch2
- P. C. Jocelyn: Biochemistry of the SH Group. Academic Press, London/ New York 1972, ISBN 0-12-385350-8, S. 82.
- S. K. Grandhee, V. M. Monnier: Mechanism of formation of the Maillard protein cross-link pentosidine. In: J Biol Chem. 266(18), 1991, S. 11649–11653. PMID 4269593.
- M. Addy, W. R. Roberts: Comparison of the bisbiguanide antiseptics alexidine and chlorhexidine. II. Clinical and in vivo staining properties. In: J Clin Periodontol. 8, 1981, S. 220–230. PMID 6947988
- M. Addy, W. G. Wade, S. Jenkins, S. Goodfield: Comparison of two commercially available chlorhexidine mouthrinses: I. Staining and antimicrobial effects in vitro. In: Clin Prev Dent. 11, 1989, S. 10–14. PMID 2638949.
- S. Jenkins, M. Addy, R. Newcombe: Comparison of two commercially available chlorhexidine mouthrinses: II. Effects on plaque reformation, gingivitis, and tooth staining. In: Clin Prev Dent. 11, 1989, S. 12–16. PMID 2638954.
- P. Cortellini, A. Labriola, R. Zambelli, G. P. Prato, M. Nieri, M. S. Tonetti: Chlorhexidine with an anti discoloration system after periodontal flap surgery: a cross-over, randomized, triple-blind clinical trial. In: J Clin Periodontol. 35, 2008, S. 614–620. PMID 18422695.
- N. B. Arweiler, N. Boehnke, A. Sculean, E. Hellwig, T. M. Auschill: Differences in efficacy of two commercial 0.2 % chlorhexidine mouthrinse solutions: a 4-day plaque re-growth study. In: J Clin Periodontol. 33, 2006, S. 334–339. PMID 16634954.
- N. B. Arweiler, N. Boehnke, A. Sculean, E. Hellwig, T. M. Auschill: Differences in efficacy of two commercial 0.2 % chlorhexidine mouthrinse solutions: a 4-day plaque re-growth study. In: J Clin Periodontol. 33, 2006, S. 334–339. PMID 16634954.
- P. Cortellini, A. Labriola, R. Zambelli, G. P. Prato, M. Nieri, M. S. Tonetti: Chlorhexidine with an anti discoloration system after periodontal flap surgery: a cross-over, randomized, triple-blind clinical trial. In: J Clin Periodontol. 35, 2008, S. 614–620. PMID 18422695.
- N. B. Arweiler, N. Boehnke, A. Sculean, E. Hellwig, T. M. Auschill: Differences in efficacy of two commercial 0.2 % chlorhexidine mouthrinse solutions: a 4-day plaque re-growth study. In: J Clin Periodontol. 33, 2006, S. 334–339. PMID 16634954.
- P. S. Roland, J. A. Rutka: Ototoxicity. BC Decker, Hamilton, Ontario 2004, ISBN 1-55009-263-4.
- Rote Liste, Stand: August 2009.
- AM-Komp. d. Schweiz, Stand: August 2009.
- AGES-PharmMed, Stand: August 2009.