Nierentransplantation
Als Nierentransplantation (NTx, NTPL) bezeichnet man die operative Übertragung einer Niere in einen anderen Organismus. Früher verstand man dagegen unter einer Nierentransplantation die „Verlagerung einer Niere an eine andere Stelle des Körpers“ beim selben Patienten,[1] damals wie heute ohne operative Nervenanastomose.
Sie ist neben der Dialyse (Hämodialyse und Peritonealdialyse) eine Behandlungsmöglichkeit in der Nierenersatztherapie und wird durchgeführt bei terminaler Niereninsuffizienz (endgültigem Nierenversagen) beziehungsweise beim Verlust beider Nieren.
Eine Nierentransplantation ist bei Patienten mit Niereninsuffizienz – soweit individuell möglich und gewünscht – meist das erstrebenswerte Ziel, da sie gegenüber der Dialyse deutlich stärker zur Wiederherstellung der körperlichen Leistungsfähigkeit, Lebensqualität und sozialen Integration der Betroffenen beiträgt. Transplantiert werden Organe von hirntoten Organspendern und von Lebendspendern. Die Lebendspende findet im Idealfall präemptiv, das heißt noch vor einer Dialyse statt.
Die Erfolgsaussichten einer Nierentransplantation sind in den letzten Jahren deutlich gestiegen. Die Operation ist inzwischen ein häufiger Eingriff; z. B. werden jährlich in den USA 25.000 Nieren und in Deutschland über 2000 transplantiert. Die durchschnittliche Funktionszeit einer transplantierten Niere liegt bei etwa neun Jahren, es gibt aber auch Nieren, die nach 20 oder mehr Jahren noch eine gute Funktion aufweisen. Die Überlebenszeiten der transplantierten Patienten sind heute deutlich größer als die der Dialysepatienten. Nierentransplantierte Menschen müssen – sofern das Spenderorgan nicht das gleiche genetische Material besitzt (Spende an eineiigen Zwilling) – ein Leben lang Medikamente nehmen, die die Abstoßung verhindern (Immunsuppression).
Zuletzt ist die Nierentransplantation auch aus wirtschaftlichen Gesichtspunkten zurzeit die günstigste Lösung: Eine erfolgreiche Nierentransplantation kostet inkl. der Nachsorge im ersten Jahr etwa so viel wie zwei Jahre Dialyse.
Postmortale Organvergabe
In den Benelux-Staaten, Deutschland, Kroatien, Österreich und Slowenien werden die Nieren nach den Kriterien der Organisation Eurotransplant vergeben. Kriterien für die Organvergabe sind dabei unter anderem die Wartezeit (ab Beginn der Dialyse) sowie die Übereinstimmung der Gewebsverträglichkeitsmerkmale (HLA-Merkmale) von Spender und Empfänger. Darüber hinaus werden das Herkunftsland von Spender und Empfänger sowie die Entfernung zwischen dem Ort der Organentnahme und dem Transplantationszentrum berücksichtigt. Die Wartezeit für eine postmortale Spender-Niere beträgt in Deutschland etwa 6 bis 10 Jahre.[2] Allein auf der Warteliste des Universitätsklinikums Freiburg waren im November 2021 rund 320 Patienten für eine Nierentransplantation bei Eurotransplant angemeldet.[3]
Lebendspende
→ Näheres zur Lebendspende im Allgemeinen im Artikel Organspende
Rechtliches
Eine Alternative zur Listung bei Eurotransplant für eine postmortale Spender-Niere ist die Lebendnierenspende (Lebendorganspende), welche an einige Voraussetzungen gebunden ist: Zunächst sollten in der Regel die Blutgruppen von Spender und Empfänger verträglich und die Kreuzprobe negativ sein, d. h., es sind auf Seiten des Empfängers keine Antikörper gegen Zellen des Spenders vorhanden. Es werden jedoch inzwischen auch Nierentransplantationen trotz Blutgruppenunverträglichkeit und trotz positiver Kreuzprobe durchgeführt.[4] Daneben werden bei verschiedenen Voruntersuchungen Ansprüche an den Gesundheitszustand des Spenders gestellt. Der Spender muss außerdem ein naher Angehöriger sein (er spendet eine sogenannte Verwandtenniere[5]) oder zumindest in einer besonderen Beziehung zum Empfänger stehen. Um dies zu gewährleisten und um etwaige finanzielle Interessen auszuschließen, muss in Deutschland der Spender vor der Operation vor einer Ethikkommission vorsprechen.[6] Ringtäusche (Ringspende) in Tauschringen oder Spenden an einen Organpool (Poolspende) werden derzeit nicht von Eurotransplant vermittelt; das deutsche Transplantationsgesetz verbietet einen solchen „Organtausch“ ebenso wie den Organhandel. Dagegen werden Überkreuzspenden (Cross-over-Spenden, Überkreuz-Lebendnierenspenden[7]) inzwischen vereinzelt in Deutschland durchgeführt. Voraussetzung ist, dass eine besondere persönliche Verbundenheit zwischen den beteiligten Paaren nachgewiesen wird.[8] Das Bundessozialgericht hat in einem Fall der Klage auf Kostenerstattung durch die Krankenkasse stattgegeben (BSG 2003 – B 9 VS 1/01 R). Dennoch wird die Cross-over-Spende kritisiert, da die geforderte „persönliche Verbundenheit“ künstlich herbeigeführt wird.[9] Im November 2021 hat sich der 125. Deutsche Ärztetag (DÄT) mehrheitlich dafür ausgesprochen, die Cross-over-Lebendspende auch ohne das Erfordernis einer persönlichen Verbundenheit zu ermöglichen.[10]
Die Langzeitergebnisse einer Lebendspende sind besser als bei postmortaler Spende.[11] Der Verlust einer Niere beim Spender berechtigt zu einem Grad der Behinderung nach SGB IX von mindestens 25 vom Hundert; in Abhängigkeit von Vorschäden seiner nunmehrigen Restniere sind sogar jeweils bis zu 100 Prozent gerechtfertigt. Eine Minderung der Erwerbsfähigkeit nach SGB VII allein wegen des Verlustes der Niere kann nicht vergeben werden, da die Nierenentnahme Ziel des Eingriffs ist. Erst wenn es zu einem Gesundheitsschaden, der über die regelmäßig entstehenden Beeinträchtigungen hinausgeht, kommt, kann es zur Anerkennung eines Unfallschadens mit entsprechender Vergabe eines MdE kommen (§12 a SGB VII). Vorschäden an der verbleibenden Niere werden nur beim GdB berücksichtigt. Folgeschäden der Nierenentnahme auch an der Restniere hingegen können bei der MdE Berücksichtigung finden.
Risiken
Für den Spender ist die Lebendnierenspende nicht risikolos. Sie schadet dem Spender und gefährdet seine Gesundheit. Beschrieben werden ein postoperatives Fatigue-Syndrom[12], deutliche Leistungseinschränkungen und eine Niereninsuffizienz[13] beim Organspender.[14] Dies kann zu körperlichen und kognitiven Einschränkungen führen.[15][16] Außerdem werden beim Nierenspender Lymphfisteln, Wundheilungsstörungen, Hämatome und Fasziendehiszenzen beschrieben.[17] Ca. 1/5 der Spender entwickelt einen behandlungsbedürftigen Bluthochdruck.[18] Bei männlichen Spendern kommt es in ca. 32 % der Fälle zu Hodenschmerzen bzw. Hodenschwellungen (16 %).[19] Auch muss an die psychologische Belastung für den Spender und seine Familie gedacht werden.[20] Darüber muss vor der Explantation gründlich aufgeklärt werden (Transplantationsgesetz, Patientenrechtegesetz).[21][22] Die glomerulären Filtrationsraten (GFR) der beiden Nieren des Spenders sind verschieden. Es muss also abgeklärt werden, ob die bessere oder die schlechtere[23] Niere gespendet wird (Seitenwahl der Donornephrektomie). Üblich ist die Entnahme derjenigen Niere mit der schlechteren Leistung.
Niereninsuffizienz
Nach der Organentnahme reduziert sich die Gesamt-GFR des Spenders um die GFR der gespendeten Niere, meistens also auf etwa die Hälfte. Mittelfristig vergrößert die Restniere des Spenders (Solitärniere[24]) ihre Filtrationsrate (durch eine Nierenhypertrophie,[25] eine Durchblutungsverbesserung, eine Trinkmengenerhöhung und einen Blutdruckanstieg) auf maximal 70 Prozent des Ausgangswertes (Summe der GFR beider Nieren).[26] Man bezeichnet eine Niere als vikariierend,[27] wenn sie ihre Tätigkeit bei Verlust oder Schrumpfung der anderen Niere vergrößert.[28] Man geht also von einer postoperativen Einschränkung der GFR um etwa 30 % aus.[29] Eine schwere Niereninsuffizienz ist also eine Kontraindikation für eine Lebendspende. Andererseits kann die gespendete Niere beim Empfänger sogar eine bessere GFR als beim Spender haben, dann nämlich, wenn das Herzzeitvolumen oder die tägliche Trinkmenge beim Empfänger größer als beim Spender sind. Die Gesamt-GFR beim Empfänger ist die Summe (und nicht etwa der Mittelwert) der glomerulären Filtrationsraten seiner jetzt drei einzelnen Nieren (siehe Abbildung). Transplantatempfänger haben eine größere Gesamtlebensqualität als Dialysepatienten.[30] Allerdings ist die Transplantation wie jede Operation auch für den Empfänger nicht risikolos.
Komplikationen
Die Lebensqualität der Spender ist im Vergleich zur Allgemeinbevölkerung je nach Studie häufig besser, allerdings muss hierbei berücksichtigt werden, dass Spender vor der Spende gesünder als der Durchschnitt der Allgemeinbevölkerung sind.[31] Im Vergleich mit gesunden Nichtspendern oder im Vorher-Nachher-Vergleich sinkt die Lebensqualität vieler Spender durch die Spende.[32]
Das mit der Nierenlebendspende verbundene perioperative Sterblichkeitsrisiko liegt bei 0,03 Prozent.[33][34] Früher wurde das Mortalitätsrisiko nach Nephrektomie auf 0,1 bis 0,2 Prozent geschätzt.[35] 1 bis 5 Promille aller Lebendnierenspender[36] werden in den ersten 15 Jahren nach der Organentnahme selbst dialysepflichtig. Die Sterblichkeit der Lebendnierenspender steigt um 30 % bzw. 40 % bei kardiovaskulären Ereignissen gegenüber einer gesunden Vergleichsgruppe.[37] Ihre individuelle fernere Lebenserwartung reduziert sich um sechs bis zwölf Monate. Die postoperative Komplikationsrate bei der roboterassistierten Nierenlebendspende am Universitätsklinikum Leipzig betrug 2018 9,25 % (also bei 4 von 27 Patienten, das wären allerdings 14,8 %). Zuständig für solche Komplikationen ist in Deutschland die gesetzliche Unfallversicherung.
Statistik
Die mittlere Operationszeit betrug in Leipzig 151 Minuten. Der mediane Krankenhausaufenthalt dauerte 7,3 Tage. In Deutschland führen nur 37 Krankenhäuser Nierenlebendspenden durch. 2018 wurden 39 % aller Nierentransplantationen als Lebendspende realisiert. Angegeben wurden für 2018 1653 Leichenspenden und 638 Lebendspenden; rechnerisch sind 638 von insgesamt 2291 Nierentransplantationen allerdings nur etwa 36 %.[38] Innerhalb von 40 Jahren transplantierte das Universitätsklinikum Schleswig-Holstein, Campus Lübeck, bis Mitte November 2020 2258 Nieren.[39]
Kosten
Eine Nierentransplantation kostete 2012 im Durchschnitt zwischen 50.000 und 65.000 Euro. Für die Krankenkassen sind besonders die medikamentösen Nachbehandlungen teuer. Die Folgekosten für einen Nierenpatienten liegen im Jahr bei etwa 14.000 Euro.[40] Darin sind die Kosten für die Explantation enthalten.
Für eine entsprechende „Beratung über Organ- und Gewebespenden gemäß § 2 Absatz 1a Transplantationsgesetz“ bekommen Haus- und Kinderärzte ab März 2022 von der Krankenkasse des eventuellen Organspenders 7,32 Euro.[41][42]
Operationsverfahren
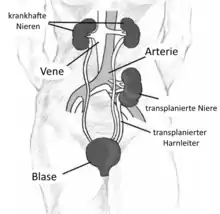
Im Gegensatz zur Herztransplantation oder zur Lungentransplantation und Lebertransplantation wird die Nierentransplantation in der Regel heterotop durchgeführt, das heißt, das Spenderorgan wird nicht an die Stelle einer eigenen Niere transplantiert, sondern außerhalb des Peritoneums im Bereich des Beckens. Die Blutgefäße der Spenderniere werden dabei in der Regel an die Beckengefäße angenäht, während der Transplantatharnleiter direkt mit der Blase verbunden wird. Die eigenen Nieren können daher zumeist im Körper verbleiben, nur bei speziellen Indikationen muss eine Eigenniere oder müssen sogar beide Eigennieren vor oder nach der Transplantation entfernt werden. In den meisten Fällen nimmt das Transplantat noch während der Operation die Funktion auf, in einigen Fällen sind allerdings postoperativ noch einige Dialysen notwendig. Operative Komplikationen sind unter anderem Infektionen, Blutungen, die Ausbildung einer Lymphozele, eine Verengung des Transplantatharnleiters sowie die Ausbildung von Narbenbrüchen nach der Operation.
Immunsuppression nach Nierentransplantation
Um eine Abstoßungsreaktion zu verhindern, müssen nach erfolgter Transplantation Medikamente eingenommen werden, die das Immunsystem des Empfängers so dämpfen, dass das Spenderorgan nicht vom Immunsystem des Empfängers angegriffen wird. Diese Medikamente bezeichnet man als Immunsuppressiva. Üblicherweise wird bei der Nierentransplantation eine Kombination aus einem sogenannten Calcineurin-Inhibitor (z. B. Ciclosporin oder Tacrolimus), einem Proliferationshemmer (Mycophenolat-Mofetil oder Azathioprin) und (zumindest in der Anfangsphase) einem Glucocorticoid (beispielsweise Prednisolon) verwendet.[43]
Während der ersten Phase nach der Transplantation werden die Medikamente in hoher Dosierung verabreicht, später kann in aller Regel die Dosis reduziert werden. Typische Nebenwirkungen der Immunsuppression sind eine erhöhte Infektionsanfälligkeit, ein erhöhtes Risiko für bösartige Erkrankungen der Haut und des Blutes sowie eine erhöhte Rate von Stoffwechselerkrankungen (wie Diabetes mellitus und Fettstoffwechselstörungen). Schließlich wirken Tacrolimus und Ciclosporin auch nephrotoxisch, das heißt, sie haben einen schädigenden Einfluss auf die Nierenfunktion und dürfen daher nicht überdosiert werden. Die beiden Calcineurin-Inhibitoren sind die Hauptursache für die Entstehung einer chronischen Transplantatnephropathie,[44][45][46] die die häufigste Ursache für den Verlust der Spenderniere ist. Die Umstellung auf ein anderes Immunsuppressivum, das nicht über die Hemmung von Calcineurin wirkt, kann die statistische Wahrscheinlichkeit des Erhaltes der Nierenfunktion nachhaltig erhöhen. Die Einnahme von Sirolimus (Rapamycin), das die Proliferation von T-Lymphozyten durch die Blockade des von Interleukin-2 induzierten Signals unterdrückt, ist dabei eine Option.[47][48] Sirolimus ist in der Monotherapie nicht nierentoxisch.[49] Eine Reihe von Studien konnte zeigen, dass die Funktionsdauer transplantierter Nieren bei Patienten, die mit Sirolimus behandelt wurden, signifikant höher als bei Patienten mit den „klassischen“ Immunsuppressiva ist.[50][51][52][53][54][55] Das sonst um den Faktor drei bis fünf erhöhte Risiko einer Krebserkrankung nach einer Nierentransplantation mit „klassischer“ Immunsuppression[56] wird durch Sirolimus deutlich gesenkt.[57][58][59]
Geschichtliche Entwicklung der Organtransplantation, insbesondere Nierentransplantation
- 1902 – weltweit erste experimentelle autologe (vom ursprünglichen Sitz an den Hals)[60] Nierentransplantationen durch den Österreicher Emerich Ullmann (1861–1937) bei einem Hund in Wien[61] (zeitgleich führt Alexis Carrel (1873–1944) ähnliche experimentelle Operationen an Hunden durch).
- 1936 erfolgte die erste Transplantation einer menschlichen Leichenniere durch den ukrainischen Chirurgen Juri J. Woronoi. Jedoch überlebte die Patientin nur wenige Tage, und das Spenderorgan funktionierte zu keinem Zeitpunkt aufgrund von Ischämie.[62]
- 1947 scheiterte David M. Hume in Boston mit der ersten Nierentransplantation an einer jungen Frau aufgrund der folgenden Abstoßungsreaktionen.
- 1953 – die weltweit erste erfolgreiche Nierentransplantation von einem Lebendspender führt der Chirurg Jean Hamburger in Paris durch. Der 16-jährige Patient, der die Niere seiner Mutter erhält, überlebt jedoch nur kurz.
- 1954 – die erste längerfristig erfolgreiche Transplantation findet zwischen den Zwillingsbrüdern (Richard und Ronald Herrick; Überlebensdauer acht Jahre) in Boston am Peter Bent Brigham Hospital statt. Der Operateur, Joseph Murray, erhielt 1990 den Nobelpreis für Medizin. Leiter des interdisziplinären Teams war der Nephrologe John P. Merrill.[63]
- 1962 gelang ihm die Transplantation durch Immunsuppression (vgl. Brian Medawar) auch bei genetisch nicht identischen Personen.
- 1963 wurde die erste Nierentransplantation in Deutschland durch Reinhard Nagel und Wilhelm Brosig durchgeführt, und zwar im Berliner Universitätsklinikum Charlottenburg (heute DRK Kliniken | Berlin Westend der DRK-Schwesternschaft Berlin)[64]
- 1967 – Christiaan Barnard führt am 3. Dezember 1967 in Capetown in Südafrika die erste Herztransplantation durch, weil die US-Behörden keine Genehmigung zur Durchführung der Transplantation gegeben hatten. Wichtige Erkenntnisse für die Operation trugen die Amerikaner Norman Shumway und Richard Lower bei. Jon van Rood und seine Mitarbeiter in Leiden in den Niederlanden zeigten, dass die Übereinstimmung der Gewebemerkmale (HLA, Human Leucocyte Antigen = menschliches Leukozytenantigen) zwischen dem Patienten und dem transplantierten Organ für das Langzeitüberleben des Organs und des Patienten von Bedeutung ist. Sie gründeten die erste internationale Organisation für die Patienten-orientierte Organvergabe – Eurotransplant.
- 1968 – Erste Herz-Lungen-Transplantation durch Denton Cooley in Houston in den USA.
- 1979 – Erste Pankreastransplantation in der Bundesrepublik am Münchner Klinikum Großhadern.
- 1989 – weltweit wurde die 100.000ste Nierentransplantation durchgeführt.
- 1997 – Am 25. Juni 1997 verabschiedet der Bundestag mit großer Mehrheit das Transplantationsgesetz. Es gilt die erweiterte Zustimmungslösung. Der Bundesrat bestätigt am 26. September die Gesetzesvorlage, so dass das Gesetz seit dem 1. Dezember 1997 gültig ist.[65]
- 2004 – Erste Erfolgreiche Lebendnierenspendentransplantation in Deutschland durch ein Team des Universitätsklinikums Freiburg unter Leitung von Günter Kirste, obwohl die Blutgruppen von Spender und Empfänger inkompatibel waren.
- 2019 – Erfolgreiche Implantation von künstliche Nieren an lebende Schweine für einen dreitägigen Probebetrieb.[66]
- 2021 – Erfolgreiche Transplantation einer Schweineniere an eine hirntote Patientin.[67]
Filme
- Die Nierentransplantation, Komplett-Media, 2014, ISBN 978-3-8312-8152-7, © Südwestrundfunk, 2013
Siehe auch
Literatur
- Thomas Schlich: Nierentransplantation. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 1049 f.
- Ein vergessener Pionier – Emerich Ullmann – Spurensuche im Alten Medizinischen Wien. Ärzte Woche, 18. Jahrgang Nr. 33, 2004
- Angelika M. Vollmar, Alexander L. Gerbes: Historie und Status quo der Transplantationsmedizin: 50 Jahre Organtransplantation haben die Medizin nachhaltig verändert. In: Pharmazie in unserer Zeit. 34, 2005, S. 262, doi:10.1002/pauz.200500125.
Weblinks
- G. Offermann: Nieren-Allokation (ETKAS – Eurotransplant-kidney-allocation system). UK Halle (Saale), April 1999
- Nierentelefon. Verband Deutsche Nierenzentren (DN) e. V.
- Leitlinien Nierentransplantation der Deutschen Gesellschaft für Urologie (Memento vom 4. Juni 2007 im Internet Archive) (AWMF-Leitlinien-Register Nr. 043/023; Letzte Überarbeitung: 15. Januar 2003)
- Deutsche Stiftung für Organtransplantation
- KDIGO-Leitlinie Nierentransplantation (Deutsche Übersetzung) (PDF; 644 kB)
Studien:
- Transplantationsergebnisse: In einer kollektiven Studie (Collaborative Transplant Study) werden die Ergebnisse aus 400 Transplantationszentren in 45 Ländern zur Transplantation von Niere, Herz, Lunge, Leber und Bauchspeicheldrüse zusammengefasst und ständig aktualisiert.
Zur Geschichte der Nierentransplantation:
Einzelnachweise
- Maxim Zetkin, Herbert Schaldach: Wörterbuch der Medizin. 1. Auflage. Verlag Volk und Gesundheit, Berlin 1956, S. 622.
- Zahlen zur Nierentransplantation (Memento vom 25. September 2008 im Internet Archive) auf der Homepage der Uniklinik Gießen und Marburg
- 4.000ste Nierentransplantation am Universitätsklinikum Freiburg. Abgerufen am 11. November 2021.
- Neues Verfahren: Nierentransplantation trotz Blutgruppenunverträglichkeit und positiver Kreuzprobe. In: JournalMed vom 28. November 2006.
- Rudolf Gross, Paul Schölmerich (Hrsg.): 1000 Merksätze Innere Medizin, 2. Auflage, Schattauer Verlag, Stuttgart, New York 1978, ISBN 3-7945-0511-5, S. 160.
- Sabine Wöhlke: Geschenkte Organe? Ethische und kulturelle Herausforderungen bei der familiären Lebendnierenspende. Campus, Frankfurt am Main / New York 2015, ISBN 978-3-593-50279-3.
- Diatra: Überkreuz-Lebendnierenspende für zwei Patientinnen mit Zystennieren, Die Crossover-Spende: Ein Überblick, 31. Jahrgang, Nummer 4/2021, S. 26–29.
- Crossover: Spender/Empfänger-Paare lernen sich kennen. Abgerufen am 1. Oktober 2021.
- Interessengemeinschaft Nierenlebendspende e.V. | Unsere Forderungen. Abgerufen am 1. Oktober 2021.
- Deutsches Ärzteblatt: aerzteblatt.de: "Ärztetag spricht sich für Cross-over-Lebendspende aus." Meldung vom 3. November 2021, abgerufen am 4. November 2021.
- Willibald Pschyrembel: Klinisches Wörterbuch. 267. Auflage. Walter de Gruyter Verlag, Berlin / Boston 2017, ISBN 978-3-11-049497-6, S. 1024.
- Interessengemeinschaft Nierenlebendspende e.V. | Lebensqualität von Spendern. Abgerufen am 1. Oktober 2021.
- Beate Schumacher: Nierenspende: Jeder dritte Donor entwickelt Niereninsuffizienz. In: Ärztezeitung, Nummer 32-54D, 20. März 2019, S. 8.
- dpa-Meldung, Westfalen-Blatt, Herforder Kreisblatt, 175. Jahrgang, 30. Januar 2019, S. 2.
- Gregg et al.: Fatigue in Non-Dialysis Chronic Kidney Disease: Correlates and Association with Kidney Outcomes. 2019.
- Berger et al.: Cognition in chronic kidney disease: a systematic review and meta-analysis. 2016.
- Maximilian Brunotte et al.: Roboter-assistierte Nierenlebendspende. In: connexi-Magazin Nephrologie, The paideia Group, Heft 2/2019, S. 32 f.
- Holscher et al.: Self-Reported Incident Hypertension and Long-Term Kidney Function in Living Kidney Donors Compared with Healthy Nondonors. 2019.
- Pinar et al.: Persistent orchialgia after laparoscopic living-donor nephrectomy: an underestimated complication requiring information adjustment. 2020.
- Ingeborg A. Hauser: Nierentransplantation, in: Helmut Geiger, Dietger Jonas, Tomas Lenz, Wolfgang Kramer (Hrsg.): Nierenerkrankungen, Schattauer Verlag, Stuttgart, New York 2003, ISBN 3-7945-2177-3, S. 280.
- Dietmar Hipp: Nie wieder erholt. In: Der Spiegel. Nr. 46, 2018, S. 48–49 (online).
- Leif Steinecke: Bundesgerichtshof zu den Aufklärungspflichten nach dem Transplantationsgesetz. In: Diatra, 29. Jahrgang, Heft 1/2019, S. 78 f.
- Ulrich Kunzendorf: Nierentransplantation. In: Ulrich Kuhlmann et al. (Hrsg.): Nephrologie. 6. Auflage. Georg Thieme Verlag, Stuttgart / New York 2015, ISBN 978-3-13-700206-2, S. 764.
- John P. Merrill: Die Behandlung der Niereninsuffizienz, Verlag von Urban & Schwarzenberg, München / Berlin 1959, S. 177.
- Maxim Zetkin, Herbert Schaldach: Wörterbuch der Medizin. 1. Auflage. Verlag Volk und Gesundheit, Berlin 1956, S. 622.
- Andere Angabe: „circa 80 % der Ausgangsleistung“. Quelle: Jörg Dötsch, Lutz T. Weber (Hrsg.): Nierenerkrankungen im Kindes- und Jugendalter. Springer-Verlag, Berlin 2017, ISBN 978-3-662-48788-4, S. 250.
- vicarians, vicarius = "stellvertretend"; Quelle: Ludwig August Kraus: Kritisch-etymologisches medicinisches Lexikon, 3. Auflage, Verlag der Deuerlich- und Dieterichschen Buchhandlung, Göttingen 1844, S. 1085.
- Wilhelm Kühn: Neues medizinisches Fremdwörterbuch, 3. Auflage, Verlag von Krüger & Co., Leipzig 1913, S. 122.
- Rüdiger Zart: Transplantationsnachsorge im nephrologischen Alltag. In: connexi-Magazin Nephrologie, The paideia Group, Heft 2/2019, S. 37.
- Hans Eduard Franz, Walter H. Hörl (Hrsg.): Blutreinigungsverfahren. 5. Auflage. Georg Thieme Verlag, Stuttgart / New York 1997, ISBN 3-13-497705-2, S. 461 f.
- D. Zecher, B. Banas: Wie machen wir es richtig? Patientenmanagement vor und nach Nierenlebendspende. In: Nieren- und Hochdruckkrankheiten. Band 48, Nr. 02, 1. Februar 2019, ISSN 0300-5224, S. 51–57, doi:10.5414/NHX02009 (dustri.com [abgerufen am 1. Oktober 2021]).
- Ralf Zietz: „Gesundheitsrisiko Nierenlebendspende — Aufklärung und Evaluation aus Sicht des Spenders“. Abgerufen am 1. Oktober 2021.
- Jörg Dötsch, Lutz T. Weber (Hrsg.): Nierenerkrankungen im Kindes- und Jugendalter. Springer-Verlag, Berlin 2017, ISBN 978-3-662-48788-4, S. 250. Dabei darf aber nicht vergessen werden, dass die allgemeine Mortalität von jungen Erwachsenen (p= 0,002 = 0,2 % pro Jahr) für einen Siebenwochenbereich ebenfalls bei 0,03 % liegt.
- Ingeborg A. Hauser: Nierentransplantation, in: Helmut Geiger, Dietger Jonas, Tomas Lenz, Wolfgang Kramer (Hrsg.): Nierenerkrankungen, Schattauer Verlag, Stuttgart, New York 2003, ISBN 3-7945-2177-3, S. 279. Aber auf der Folgeseite gibt sie die perioperative Mortalität mit etwa 0,05 % an.
- Hans Joachim Sarre: Nierenkrankheiten, 4. Auflage, Georg Thieme Verlag, Stuttgart 1976, ISBN 3-13-392804-X, S. 640.
- Andere Angabe: „Absolutes Risiko circa 0,8 %“. Quelle: Jörg Dötsch, Lutz T. Weber (Hrsg.): Nierenerkrankungen im Kindes- und Jugendalter. Springer-Verlag, Berlin 2017, ISBN 978-3-662-48788-4, S. 250.
- Mjøen et al.: Long-term risks for kidney donors. 2014.
- Maximilian Brunotte et al.: Roboter-assistierte Nierenlebendspende. In: connexi-Magazin Nephrologie, The paideia Group, Heft 2/2019, S. 32–34.
- Schleswig-Holsteinisches Ärzteblatt 12/2020. 7. Dezember 2020, abgerufen am 18. Dezember 2020.
- Christian Schwerdtfeger: Serie Organspende (Teil 4) – So teuer ist eine Transplantation. In: Rheinische Post: rp-online vom 8. August 2012.
- Ärzte-Zeitung: Abrechnung 7,23 Euro für Beratung zur Transplantation. Meldung vom 17. Dezember 2021.
- Kassenärztliche Bundesvereinigung: Organspende: Ab 1. März neue Beratungsleistung für Hausärzte. Online-Meldung vom 23. Dezember 2021.
- Wolfgang Albert Eisenhauer: Einfluß einer Therapie mit ACE-Hemmern auf die Proteinurie nierentransplantierter Patienten Dissertation, Universität Münster, 2007
- A. Benigni u. a.: Nature and mediators of renal lesions in kidney transplant patients given cyclosporine for more than one year. In: Kidney Int. 55, 1999, S. 674–685. PMID 9987092
- W. M. Bennett u. a.: Chronic cyclosporine nephropathy: the Achilles’ heel if immunosuppressive therapy. In: Kidney Int 50, 1996, S. 1089–1100. PMID 8887265 (Review)
- W. M. Bennett: Insights into chronic cyclosporine nephrotoxicity. In: Int J Clin Pharmacol Ther 34, 1996, S. 515–519. PMID 8937936 (Review)
- V. W. Lee und J. R. Chapman: Sirolimus: its role in nephrology. In: Nephrology (Carlton) 10, 2005, S. 606–614. PMID 16354246 (Review)
- K. Budde, M. Giessing, L. Liefeldt, H.H. Neumayer, P. Glander: Modern immunosuppression following renal transplantation. Standard or tailor made? In: Urologe A 45,1, S. 7–19, PMID 16328215
- J. J. Augustine u. a.: Use of sirolimus in solid organ transplantation. In: Drugs 67, 2007, S. 369–391. PMID 17335296 (Review)
- W. Arns: Langzeitschutz für transplantierte Nieren. (PDF; 1,1 MB) 2004, S. 1–8.
- Umstellung der Abstoßungsprophylaxe auf Sirolimus – Chance auf längeren Erhalt der Nierentransplantatfunktion. In: Dialyse aktuell 12, 2008, S. 526–528. doi:10.1055/s-0028-1104662
- C. Plank u. a.: Reduzierung der Calcineurin-Inhibitoren in der Langzeitimmunsuppression nach Nierentransplantation im Kindes- und Jugendalter – Weniger Nephrotoxizität, bessere Transplantatfunktion? (Memento vom 19. Januar 2012 im Internet Archive) (PDF; 324 kB) In: Transplantationsmedizin 16, 2004, S. 81.
- R. K. Wali und M. R. Weir: Chronic allograft dysfunction: can we use mammalian target of rapamycin inhibitors to replace calcineurin inhibitors to preserve graft function? In: Curr Opin Organ Transplant 13, 2008, S. 614–621. PMID 19060552 (Review)
- C. Morath u. a.: Sirolimus in renal transplantation. In: Nephrol Dial Transplant 22, 2007, S. 61–65. PMID 17890266 (Review)
- G. Stallone u. a.: There is a choice for immunosuppressive drug nephrotoxicity: Is it time to change? In: J Nephrol 22, 2009, S. 326–332. PMID 19557709 (Review)
- J. Dantal, E. Pohanka: Malignancies in renal transplantation: an unmet medical need. In: Nephrology Dialysis Transplantation. 2007, Band 22 Suppl 1: S. i4–10. doi:10.1093/ndt/gfm085. PMID 17456618. (Review).
- B. K. Law: Rapamycin: an anti-cancer immunosuppressant? In: Critical Reviews in Oncology Hematology. Band 56, Nummer 1, Oktober 2005, S. 47–60, ISSN 1040-8428. doi:10.1016/j.critrevonc.2004.09.009. PMID 16039868. (Review).
- R. Marcén: Immunosuppressive drugs in kidney transplantation: impact on patient survival, and incidence of cardiovascular disease, malignancy and infection. In: Drugs. Band 69, Nummer 16, November 2009, S. 2227–2243, ISSN 0012-6667. doi:10.2165/11319260-000000000-00000. PMID 19852526. (Review).
- J. Alberú: Clinical insights for cancer outcomes in renal transplant patients. In: Transplantation proceedings. Band 42, Nummer 9 Suppl, November 2010, S. S36–S40, ISSN 1873-2623. doi:10.1016/j.transproceed.2010.07.006. PMID 21095450. (Review).
- Thomas Schlich: Nierentransplantation. 2005, S. 1049.
- Andere Schreibweise: Emmerich Ullmann, Privatdozent aus Wien, am 7. März 1902. Quelle: Rudolf Pichlmayr, B. Grotelüschen: Entwicklung und heutiger Stand der Nierentransplantation, in: Hans Erhard Bock, Karl-Heinz Hildebrand, Hans Joachim Sarre (Hrsg.): Franz Volhard – Erinnerungen, Schattauer Verlag, Stuttgart 1982, ISBN 3-7845-0898-X, S. 251. Deren Quelle: Emmerich Ullmann in der Wiener klinischen Wochenschrift, 15. Jahrgang, 1902, Seite 281.
- Andere Angabe: Lawler führte 1950 [sic] in den USA die erste Nierentransplantation beim Menschen durch. Quelle: Gill Davies (Hrsg.): Zeittafel der Medizingeschichte, Könemann Verlagsgesellschaft, Köln 2000, ISBN 3-8290-2831-8, S. 35.
- Andere Angabe: John Putnam Merrill et alii führten 1956 [sic] in den USA die erste Nierentransplantation zwischen zwei eineiigen Zwillingen durch. Quelle: Gill Davies (Hrsg.): Zeittafel der Medizingeschichte, Könemann Verlagsgesellschaft, Köln 2000, ISBN 3-8290-2831-8, S. 36.
- Geschichte der Nierentransplantation
- Historie der Nierentransplantation (Memento vom 16. Februar 2015 im Internet Archive)
- Rüdiger Meier: Forscher implantierten künstliche Nieren bei Schweinen, in: Deutsches Ärzteblatt online vom 8. November 2019 mit der Quellenangabe: Tagungsbericht der Kidney Week 2019 der American Society of Nephrology.
- Transplantationsmedizin: Erstmals Schweineniere erfolgreich an klinisch toter Patientin getestet. In: Der Spiegel. 21. Oktober 2021, ISSN 2195-1349 (spiegel.de [abgerufen am 21. Oktober 2021]).