Blutdruck
Der Blutdruck ist der Druck (Kraft pro Fläche) des Blutes in einem Blutgefäß. Er ist direkt abhängig vom Herzzeitvolumen und vom Gefäßwiderstand. Er ist in der Aorta am größten und sinkt auf dem Weg des Blutes durch den Blutkreislauf über Arterien, Kapillaren und Venen immer weiter ab, bis wieder das Herz erreicht ist. Üblicherweise ist mit „dem Blutdruck“ der Druck in den größeren Arterien gemeint. In einem gesunden Körper regelt sich der Blutdruck von selbst. Erhöhter Blutdruck wirkt sich nachteilig auf Gesundheit und Lebenserwartung aus, wird aber oft subjektiv nicht wahrgenommen. Der Blutdruck sollte daher von Zeit zu Zeit gemessen werden. Der Blutdruck wird meist in mmHg (Millimeter Quecksilbersäule) angegeben;[1] innerhalb der EU ist dies auch die gesetzliche Maßeinheit.[2]
Allgemeines
In verschiedenen Bereichen des Blutkreislaufs herrschen unterschiedliche Druckverhältnisse. Spricht man ohne näheren Zusatz vom Blutdruck, dann meint man in der Regel den arteriellen Druck in den großen Schlagadern auf Herzhöhe (BD oder BP, gebräuchlich ist auch RR für Riva-Rocci), der meistens an der Brachialarterie des Oberarmes gemessen wird. Daneben ist auch der zentralvenöse Druck von medizinischem Interesse.
Die Blutdruckmesswerte sind Überdrucke gegenüber der Atmosphäre und werden üblicherweise nicht in der an sich korrekten SI-Einheit Pascal (Pa), sondern in der traditionellen Einheit mmHg (Millimeter Quecksilbersäule) angegeben, weil früher für die Druckmessung üblicherweise Quecksilbermanometer verwendet wurden.
Die Angabe des arteriellen Drucks erfolgt konventionell als Zahlenpaar aus systolischem (maximaler Wert, ist unter anderem abhängig von der Herzauswurfleistung) und diastolischem Druck (minimaler Wert, in der Herzfüllungsphase und deshalb unter anderem auch abhängig von der Elastizität und dem Füllungszustand der großen Gefäße). Man sagt bei einem Blutdruck von beispielsweise 105 mmHg während der Systole und 70 mmHg in der Diastole dann „105 zu 70“, geschrieben „105/70 mmHg“.
Der Blutdruck beträgt unter Normalbedingungen und ohne Berücksichtigung individueller Abweichungen beim erwachsenen Menschen etwa 120/80 mmHg. In Ruhe beträgt der normale systolische arterielle Druck 13,3–17,4 kPa (100–130 mmHg) und der diastolische Wert 8,0–11,3 kPa (60–85 mmHg). Darüber hinaus sind der mittlere arterielle Druck und die Pulsamplitude (Differenz zwischen systolischem und diastolischem arteriellen Druckwert) von Bedeutung. Die mittleren Blutdruckangaben entsprechen denen im Liegen. Im Sitzen und im Stehen ist der Blutdruck aufgrund der Schwerkraft in der unteren Körperhälfte höher als im Liegen, während er oberhalb der hydrostatischen Indifferenzebene niedriger ist als im Liegen.
Ab 140/90 mmHg (früher ab 160/95 mmHg[3]) spricht man beim erwachsenen Menschen international definiert von Bluthochdruck (arterielle Hypertonie), der sich nachteilig auf Gesundheit und Lebenserwartung auswirkt. Dieser Wert wird auch in den gemeinsamen Leitlinien der europäischen Gesellschaften für Hypertonie und Kardiologie in der Fassung von 2013 als Maximalwert für fast alle Patienten empfohlen.[4] Ein hoher Blutdruck, der mitunter lange Zeit ohne Beschwerden verlaufen kann, gilt als Risikofaktor für Arteriosklerose und Herz-Kreislauf-Erkrankungen – im Speziellen Herzinfarkt und Schlaganfall. Bei systolischen Werten unter 100 bzw. 90 spricht man hingegen von Blutunterdruck (arterielle Hypotonie). Ein niedriger Blutdruck ist allerdings in der Regel nur behandlungsbedürftig, falls er mit symptomatischen Beschwerden für den Betroffenen einhergeht.
Der Blutdruck eines einjährigen Menschen beträgt normalerweise etwa 80–105/55–70, ein Neugeborenes weist Werte von 65–85/35–45 mmHg auf, Frühgeborene zeigen Werte von 55–75/35–45, sechs- bis zwölfjährige Kinder 95–110/60–75 mmHg. Nach dem zwölften Lebensjahr sind dann Blutdruckwerte von 110–135/65–85 normal.[5]
Physiologie des arteriellen Drucks
Zur Vereinfachung soll zunächst nicht der in der Frequenz des Herzschlags schwankende Augenblickswert des arteriellen Blutdrucks, sondern der mittlere arterielle Druck betrachtet werden. Die Differenz zwischen mittlerem arteriellen Blutdruck und zentralem Venendruck wird auch als arteriovenöse Druckdifferenz bezeichnet; sie ist der Antrieb für den Blutstrom durch den Körperkreislauf, so wie die elektrische Spannung der Antrieb für den Strom ist. Der Stromstärke entspricht im Blutkreislauf das pro Zeiteinheit vom Herzen gepumpte Volumen , das als Herzzeitvolumen bezeichnet wird. Schließlich gibt es auch einen Widerstand für den Blutstrom, den totalen peripheren Widerstand. Zwischen diesen Größen besteht ein Zusammenhang, der dem ohmschen Gesetz entspricht:
Die Gleichung gilt im Prinzip auch, wenn man statt des Herzzeitvolumens (als mittlerem Volumenstrom) Augenblickswerte des Blutstroms einsetzt. Aus dem inkonstanten Blutauswurf des Herzens erklärt sich dann die periodische Schwankung des arteriellen Blutdrucks um den Mitteldruck: Der systolische Blutdruck resultiert aus dem Blutstrom, den das Herz während der Austreibungsphase erzeugt. Die herznahen Arterien sind vom elastischen Typ; sie werden während der Systole gedehnt und entziehen dem Blutstrom damit Volumen, wodurch der systolische Druck geringer ausfällt. Angetrieben von der Wandspannung wird das zwischengespeicherte Blut während der Diastole wieder abgegeben (Windkesseleffekt), woraus sich der diastolische Blutdruck ergibt. Die Dehnbarkeit wird durch die Größe Compliance (Volumenänderung pro Druckänderung) quantifiziert.
Kenngrößen des arteriellen Drucks sind demnach der systolische Druck (Maximaldruck), der diastolische Druck (Minimaldruck) und der Pulsdruck (Differenz systolischer/diastolischer Druck). Sie werden folgendermaßen beeinflusst:
- Eine Verminderung der Compliance (wie sie als Arteriosklerose bei fast jedem alternden Menschen auftritt) vergrößert den Pulsdruck: Der systolische Druck steigt, der diastolische Druck sinkt, der mittlere arterielle Druck bleibt (ceteris paribus) unverändert.
- Systolischer Druck, diastolischer Druck und Pulsdruck sind proportional zum Herzzeitvolumen, bei einer Erhöhung steigt der systolische Druck also stärker als der diastolische. Die Erhöhung des Herzzeitvolumens bei dynamischer körperlicher Arbeit ist von einer Senkung des peripheren Widerstands begleitet, so dass unter diesen Umständen eine isolierte Erhöhung des systolischen Drucks beobachtet werden kann.
- Eine Erhöhung des peripheren Widerstands steigert systolischen und diastolischen Blutdruck etwa um den gleichen Betrag, der Pulsdruck bleibt also im Idealfall unverändert. Findet gleichzeitig eine Senkung des Herzzeitvolumens statt, kann sich ein isolierter Anstieg des diastolischen Blutdrucks ergeben; ein Beispiel hierfür ist die Kreislaufregulation bei Kälte.
Messung des arteriellen Drucks


Man unterscheidet die direkte (invasive, blutige) arterielle Druckmessung mittels eines Druckfühlers in einem Blutgefäß von der indirekten (nichtinvasiven, unblutigen) Messung, die mit Hilfe einer Blutdruckmanschette an einer Extremität durchgeführt wird.
Die direkte arterielle Druckmessung wird vor allem von Anästhesisten zur Überwachung während einer Operation und auf Intensivstationen eingesetzt.
Die indirekte arterielle Druckmessung ist aufgrund der schnellen und ungefährlichen Durchführung heute Mittel der Wahl in den meisten medizinischen Bereichen. Man unterscheidet die manuelle Messung von der automatischen mittels eines digitalen Gerätes (siehe Blutdruckmessgerät). Die manuelle Messung kann auskultatorisch, palpatorisch oder oszillatorisch durchgeführt werden.
Systolisch
Bei der Herzarbeit handelt es sich um einen wellenartigen Pumpvorgang: Jedes Mal wenn sich die linke Herzkammer zusammenzieht, wird das Blut stoßartig in die Hauptschlagader (Aorta) gepumpt, was den Blutdruck in den Gefäßen kurz ansteigen lässt. Der dabei erreichte maximale Druck wird als oberer Blutdruckwert oder auch als systolischer Blutdruck bezeichnet („Systole“ = medizinischer Fachbegriff für die Phase des Pumpvorgangs, in der sich das Herz zusammenzieht und Blut auswirft. Systole (griechisch) = das Zusammenziehen).[6]
Diastolisch
Nachdem sich die linke Herzkammer beim Pumpvorgang zusammengezogen hat, muss sich die Herzkammer für den nächsten Pumpstoß erst wieder mit Blut füllen. Dafür entspannt sich die Kammer. In dieser Entspannungsphase, in der kein weiteres Blut in die Hauptschlagader gepumpt wird, fällt der Druck in den Blutgefäßen langsam ab (bis der nächste Blutstoß aus dem Herzen kommt). Der dabei erreichte niedrigste Druck wird als unterer Wert oder auch als diastolischer Blutdruck bezeichnet (von altgriechisch διαστολή diastolḗ „Ausdehnung“). Bei einem Blutdruck von 120 zu 80 mmHg beim erwachsenen Menschen pulsiert also der Druck ständig wellenförmig zwischen 120 und 80 mmHg hin und her.[6]
Bedeutung
Der arterielle Druck ist kein feststehender Wert und schwankt je nachdem, welche Aktivität gerade ausgeübt wird. Bei körperlicher Anstrengung, Stress und Aufregung steigt er an, in körperlichen und seelischen Ruhephasen sinkt er ab. Normalerweise sinkt der Blutdruck nachts um 10–20 % (Dipping).
Leidet ein Mensch hingegen unter arterieller Hypertonie (Bluthochdruck), bleibt der Druck in den Blutgefäßen auch im Ruhezustand erhöht: Das Herz muss unablässig mit erhöhter Anstrengung pumpen. Dies belastet Herz- und Gefäßwände. Ein arterieller Hochdruck liegt vor, wenn bei wiederholter Messung ein Wert von über 140/90 mmHg erreicht wird.
Bluthochdruck ist als Risikofaktor für die Entwicklung kardiovaskulärer Erkrankungen anerkannt. Kommen zum Risikofaktor arteriellen Hochdruckes noch Übergewicht bzw. Adipositas (starkes Übergewicht) sowie ein weiterer Risikofaktor, etwa Diabetes (Zuckerkrankheit), Rauchen oder Fettstoffwechselstörungen (erhöhtes Cholesterin bzw. LDL) hinzu, besteht eine deutlich erhöhte Gefahr, im Laufe des Lebens eine Herz-Kreislauf-Erkrankung zu erleiden. Man spricht daher auch von den kardiometabolischen Risikofaktoren.
Auch eine erhöhte Phosphatzufuhr über die Nahrung spielt eine Rolle. Bei Probanden ist der Blutdruck bei einer zusätzlichen täglichen Dosis Natriumphosphat im Mittel um 4,1 bzw. 3,2 Millimeter Quecksilbersäule angestiegen. Zwei Monate nach dem Absetzen hatten sich die Werte wieder normalisiert.[7][8]
Einteilung der Bluthochdruck-Werte nach WHO/ISH
Die Weltgesundheitsorganisation (WHO) veröffentlichte 1999 zusammen mit der International Society of Hypertension (ISH) die 2003 überarbeiteten WHO/ISH Hypertension guidelines[9] (deutsch WHO/ISH Leitfaden Bluthochdruck) mit der folgenden Einteilung für erwachsene Menschen.
| systolisch (mmHg) | diastolisch (mmHg) | ||
|---|---|---|---|
| Hypertonie Grad 1 | 140–159 | oder | 90–99 |
| Hypertonie Grad 2 | 160–179 | oder | 100–109 |
| Hypertonie Grad 3 | ≥ 180 | oder | ≥ 110 |
Europäische Leitlinien der ESH/ESC
2013 wurden die neuen Leitlinien für das Management der arteriellen Hypertonie[10] (ISBN 978-3-89862-948-5) European Society of Hypertension (ESH)/European Society of Cardiology (ESC) veröffentlicht, welche auch von der Deutschen Gesellschaft für Kardiologie und der Deutschen Hochdruckliga e. V. mitgetragen werden. Inhaltlich decken sich die Einstufungen mit den o. g. der WHO (Stand 11/2015). Es gab, neben anderen Empfehlungen, eine Änderung in Bezug auf den Beginn der Medikation. Diese sollte erst bei Hypertonie Grad 1 beginnen und nicht, wie bis dahin, schon bei Werten im hochnormalen Bereich.
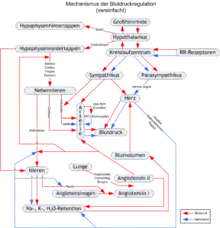
Arterielle Druckregulation
Der arterielle Druck muss sich in gewissen Bandbreiten bewegen, denn sowohl ein zu hoher als auch ein zu niedriger arterieller Druck schädigen den Organismus bzw. einzelne Organe. Gleichzeitig muss der arterielle Druck aber auch bei wechselnden Belastungen (z. B. einem anstrengenden Dauerlauf oder Ruhe, Schlaf) angepasst werden. Der Blutdruck wird
- kurzfristig über Gefäßweite und Herzaktivität (→ Hauptartikel: Blutkreislauf) und
- langfristig über das Blutvolumen (→ Hauptartikel: Volumenhaushalt) reguliert.
Grundvoraussetzung jeder arteriellen Druckregulation ist, dass der Körper den arteriellen Druck in den Gefäßen selbst messen kann. In Aorta, Halsschlagadern sowie anderen großen Arterien in Brustkorb und Hals messen druckempfindliche Sinneszellen, die Barorezeptoren, die Dehnung der Arterienwand.
Kurzfristige arterielle Druckregulation
Die Mechanismen der kurzfristigen arteriellen Druckregulation greifen innerhalb von Sekunden. Wichtigster Mechanismus dabei ist der Barorezeptorenreflex. Dehnt ein höherer Druck die Arterienwand, so senden die Barorezeptoren in höherer Frequenz Impulse an das Kreislaufzentrum in der Medulla oblongata, das daraufhin die sympathische Innervation von Herz (Herzzeitvolumen) und Gefäßen (peripherer Widerstand) hemmt, wodurch der Blutdruck gesenkt und der Regelkreis somit negativ rückgekoppelt geschlossen wird.
Andersherum führt erniedrigter arterieller Druck zur erniedrigten Reizung der Barorezeptoren und damit zur Stimulation des Sympathikus in der Medulla oblongata. Durch eine Abnahme der Hemmung wird das vom Herzen ausgeworfene Blutvolumen somit gesteigert, zusätzlich kommt es eventuell zur Gefäßverengung im Körperkreislauf, wodurch der Blutdruck wieder erhöht wird. Im rechten und linken Herzvorhof befinden sich Dehnungsrezeptoren, die auf vergleichbare Weise reagieren.
Mittelfristige arterielle Druckregulation
Hier ist insbesondere das Renin-Angiotensin-Aldosteron-System zu nennen. Sinkt die Nierendurchblutung ab (z. B. durch einen generalisierten arteriellen Druckabfall oder eine Nierenarterienverengung), führt dies zu erhöhter Reninfreisetzung in der Niere und damit letztlich zu einer Konzentrationserhöhung von Angiotensin II, das sofort gefäßverengend wirkt und langfristig das Blutvolumen erhöht, was über den Frank-Starling-Mechanismus ebenfalls den arteriellen Blutdruck erhöht. Die Reninfreisetzung wird außerdem durch den Sympathikus gesteigert, dessen Aktivität von den Signalen der oben genannten Rezeptoren (insbesondere auch der aus dem Niederdrucksystem) abhängt.
Langfristige arterielle Druckregulation
Über die Regulation des Blutvolumens und somit des Blutdrucks ist hierbei insbesondere die Niere beteiligt. Der wesentliche Regelkreis ist das Renin-Angiotensin-Aldosteron-System, dessen volumensteigernde Effekte nicht nur vom Angiotensin II, sondern auch von Aldosteron ausgehen. Beide steigern die Rückresorption von Natrium und (indirekt) Wasser in der Niere. Manche Autoren nennen zudem die Druckdiurese, wobei die Flüssigkeitsausscheidung direkt durch erhöhte Nierendurchblutung steigen soll.
Wenn das Blutvolumen erhöhten Druck auf die Herzvorhöfe ausübt, werden dort Hormone wie ANP freigesetzt, die die Flüssigkeitsausscheidung in der Niere erhöhen.
Organspezifische Druckregulation
Um eine gleichmäßige Blutversorgung sicherzustellen, sind einige Organe in der Lage, direkt auf Blutdruckschwankungen zu reagieren. Dieser Mechanismus wird als Bayliss-Effekt oder auch myogene Autoregulation bezeichnet, da die Gefäßmuskulatur selbst dabei die Regulation übernimmt.
Pathologie
- Hoher arterieller Druck siehe arterielle Hypertonie, pulmonale Hypertonie, portale Hypertension, Hypertensive Krise.
- Zu niedriger Blutdruck siehe Hypotonie.
- Zu hoher venöser Blutdruck siehe venöse Hypertonie (peripher) und zentral venöser Blutdruck.
Statischer Blutdruck
Unter dem statischen Blutdruck versteht man bei Menschen einen Druck von ca. 6 bis 7 mmHg, der sich bei einem Stillstand des Herzens im Liegen in den Gefäßen einstellt. Der statische Blutdruck ermöglicht eine Aussage über den Füllungszustand der Gefäße. Er ist abhängig vom Blutvolumen und von der Gefäßkapazität.
Weblinks
Einzelnachweise
- Christoff Zalpour (Hrsg.): Anatomie und Physiologie (Für die Physiotherapie). 3. Auflage. 2010, S. 431.
- Richtlinie 80/181/EWG
- Susanne Hahn: Blutdruck. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 193.
- Vera Zylka-Menhorn: Arterielle Hypertonie: Höhere Flexibilität bei der Therapie, stärkere Einbindung der Patienten. In: Deutsches Ärzteblatt, 28. Juni 2013, 110(26), S. A-1316/ B-1152/ C-1139; abgerufen am 28. Juni 2013.
- J. Kaufmann, M. Laschat, F. Wappler: Präklinische Versorgung von Kindernotfällen. In: Anästhesiologie & Intensivmedizin. Band 61, 2020, S. 26–37, hier: S. 29.
- Deutsche Herzstiftung
- Erhöhte Phosphatzufuhr steigert den Blutdruck bei gesunden Erwachsenen. In: unibas.ch. 23. August 2018, abgerufen am 30. März 2019.
- Jaber Mohammad, Roberto Scanni, Lukas Bestmann, Henry N. Hulter, Reto Krapf: A Controlled Increase in Dietary Phosphate Elevates BP in Healthy Human Subjects. In: Journal of the American Society of Nephrology. 29, 2018, S. 2089, doi:10.1681/ASN.2017121254.
- WHO/ISH Hypertension guidelines
- Leitlinien für das Management der arteriellen Hypertonie (PDF; 2,8 MB)