Bakterielle Infektionskrankheit
Bakterielle Infektionskrankheiten sind Erkrankungen, die durch das Eindringen und Vermehren von Bakterien in einen Wirtsorganismus verursacht werden können, wenn der Erreger über besondere krankmachende Eigenschaften (Pathogenität) verfügt oder die Abwehrmechanismen des Wirtes beeinträchtigt sind. Die Wechselwirkung zwischen Bakterium und Wirtsorganismus bestimmt das Auftreten und die Schwere einer Infektionskrankheit. So vielgestaltig die Gruppe der bakteriellen Erreger ist, so zahlreich und unterschiedlich sind auch die hervorgerufenen Erkrankungen bei Tieren und Menschen. Nur ein sehr kleiner Teil aller bekannten Bakterienspezies sind tier- oder humanpathogen. Der überwiegende Teil der in der Umwelt vorkommenden Bakterien ist apathogen. Bakterielle Infektionskrankheiten sind weltweit die häufigste Ursache für Todesfälle. Seit den bakteriologischen Entdeckungen des 19. Jahrhunderts, dass Bakterien eine Vielzahl von Erkrankungen bei Menschen und Tieren hervorrufen, ist die Vermeidung bakterieller Infektionen durch Hygiene und ihre Behandlung durch Antibiose ein zentrales Problem der Medizin. Bis zur Entwicklung spezifischer antibakterieller Therapien und Hygienemaßnahmen waren vor allem die „klassischen“ bakteriellen Epidemien wie Pest, Diphtherie, Cholera oder Fleckfieber als tödliche Seuchenzüge gefürchtet. Gegenwärtig stehen bakterielle Durchfallerkrankungen in Ländern mit schlechten hygienischen Bedingungen und nosokomiale Infektionen mit hochresistenten Bakterien in Industrieländern im Vordergrund.
.jpg.webp)
Bakterielle Infektionskrankheiten von Pflanzen sind bezüglich des Erregerspektrums, der Infektionsstrategien, Verbreitung und der Abwehrmechanismen von denen der animalen Infektionen sehr verschieden (siehe hierzu Pflanzenkrankheit). Gleiches gilt auch für die spezifischen bakteriellen Infektionen bei Gliederfüßern, wie beispielsweise den Insekten.
Abgrenzung des Begriffes
Der Begriff der Infektion ist auf das Eindringen und die Vermehrung des Erregers beschränkt. Als bakterielle Infektionskrankheit wird hingegen die direkte Schädigung des Wirtes durch den Erreger und die darauf folgenden Abwehrreaktionen des Wirtes bei einer Infektion definiert. Eine krankhafte, selbstschädigende Abwehrreaktionen des Wirtes nach einer bakteriellen Infektion, also nach der Elimination des Erregers, wird nicht als bakterielle Infektionskrankheit angesprochen, obwohl die Ursache in der ursprünglichen Infektion liegt. Diese Folgeerkrankungen bezeichnet man als post- oder parainfektiöse Syndrome. Vermehrt sich das Bakterium, dringt jedoch wie beispielsweise bei den meisten Bakterien auf der Haut oder in der Mundhöhle nicht in das Gewebe ein, so spricht man von bakterieller Besiedelung. Dies gilt auch für Bakterien, die als Kommensalen oder Symbionten im Magen-Darm-Trakt als sogenannte Darmflora vorkommen, da der Magen-Darm-Trakt anatomisch als „außen“ betrachtet wird. Gelangen bei einer solchen Besiedelung schädigende bakterielle Stoffwechselprodukte (Exotoxine) in den Wirt, so ist dies eine bakterielle Intoxikation.
Umgangssprachlich werden akute bakterielle Infektionskrankheiten der Atemwege auch verkürzt als bakterielle Infekte bezeichnet.
Wechselwirkung zwischen Wirt und bakteriellem Erreger
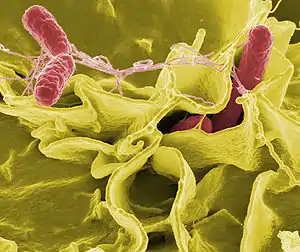
Eine Infektionskrankheit entsteht durch die krankheitsauslösenden Eigenschaften eines Erregers und den Reaktionen des Wirtes auf das Eindringen und Vermehren des Erregers. Dabei verursacht ein Erreger nicht in jedem Fall eine Erkrankung, vielmehr sind Verlauf und Symptome einer bakteriellen Infektionskrankheit das Ergebnis eines sehr komplexen und dynamischen Zusammenspiels zwischen Wirt und Erreger. Im Verlauf der Jahrmillionen andauernden Koevolution von beiden entwickelten Wirtsorganismen immer spezifischere Abwehrmechanismen, beginnend mit der einfachen Phagozytose des Erregers (Aufnahme in die Zelle und Zerstörung durch intrazellulären Verdau), mechanische und enzymatische Barrieren, Entwicklung eines unspezifischen Abwehrsystems mithilfe von Plasmaproteinen (Komplementsystem), bis hin zum spezifischen zellulären System der T-Lymphozyten und nicht-zellulärer (humoraler), spezifischer Antikörper. Die bakteriellen Erreger ihrerseits entwickelten immer neue molekulare und biochemische Mechanismen, um diese einzelnen Abwehrbarrieren zu unterlaufen. Aufgrund der sehr kurzen Generationszeit von Bakterien im Vergleich zu den Wirtsorganismen (20 Minuten bis wenige Stunden im Vergleich zu mehreren Jahren), können bakterielle Erreger sehr viel schneller Varianten hervorbringen und auf neue Abwehrmechanismen reagieren. Diese evolutionären Mechanismen spielen nicht nur in der stammesgeschichtlichen Evolution eine Rolle, sondern auch im Einzelnen Wirtsorganismus im Verlauf einer Infektion. Solch eine schnelle Mikroevolution der Bakterienpopulation ist auch ein Grund für die Entstehung von Resistenzen gegen antibakterielle Therapien.
Unspezifische Abwehrmechanismen gegen bakterielle Erreger
Die ersten Schritte zur Infektion sind das Anhaften und der Eintritt der bakteriellen Erreger in den Wirtsorganismus. Der Eintritt wird durch anatomische Barrieren wie die intakte Haut verhindert, daher können Verletzungen der Haut beispielsweise durch Schnittwunden, Verbrennungen oder medizinische Eingriffe zu Eintrittspforten werden. Hautanhangsgebilde wie Haarfollikel, Talgdrüsen oder Schweißdrüsen sind Orte, die bereits anatomisch Einsenkungen in die Haut bilden und damit Stellen mit geringerer Abwehr bilden (Locus minoris resistentiae) und dadurch bevorzugte Eintrittstellen darstellen. Die Anhaftung von Bakterien an Oberflächengewebe des Wirtes wird sehr effektiv durch die Abschilferung der obersten Schichten (Haut, Schleimhaut) und durch Wegschwemmen erschwert. Letzteres wird beispielsweise durch einen korrekten Urinabfluss im Harnleiter, intakten Tränenfluss und Lidschlag, ausreichenden Schleimtransport durch das Flimmerepithel der Luftröhre oder eine regelrechte Darmbewegung ermöglicht.
Neben diesen unspezifischen physikalischen Barrieren existieren auch unspezifische chemische und enzymatische Abwehrmechanismen gegen Bakterien. Als chemische Barrieren gelten der saure pH-Wert des Magensaftes oder der antibakteriell wirkende Harnstoff im Urin. Zahlreiche antimikrobielle Lipide und Peptide verhindern auf der Haut und den Schleimhäuten das Wachstum bestimmter Bakterien oder töten diese ab.[1] Hier spielen besonders die sogenannten β-Defensine eine wichtige Rolle.[2] In verschiedenen Körpersekreten wie Speichel, Nasensekret, Tränenflüssigkeit, Schweiß, Ohrenschmalz und Muttermilch liegt das Enzym Lysozym vor, das Zellwandbestandteile von Bakterien spalten und die Erreger dadurch abtöten kann.
Diagnostik bakterieller Infektionen
Klinische Diagnostik
Die spezifischen bakteriellen Infektionskrankheiten sind oft an ihren jeweils typischen Symptomen, Verläufen und Organmanifestationen zu erkennen, die beispielsweise mit bildgebenden Verfahren erkannt werden können. Hierzu zählt unter anderem die Röntgenuntersuchung der Lunge bei bakteriellen Pneumonien oder die Computertomographie bei Abszessen innerer Organe. Daneben gibt es klassische klinische Anzeichen, die bei der Mehrzahl auch der unspezifischen bakteriellen Infektionskrankheiten beobachtbar sind. Zu diesen Symptomen gehören umschriebene, lokal begrenzte Veränderungen im Rahmen einer Entzündung, also die sogenannten Kardinalsymptome einer Entzündung: Rötung, lokale Überwärmung, Schwellung, Schmerz und eingeschränkte Funktion des betroffenen Gewebes. Bei lokalen Infektionen ist das Auftreten von Eiter ein fast sicherer Hinweis auf eine bakterielle Infektion.
Neben den lokalen, unspezifischen Symptomen treten auch Reaktionen des gesamten Organismus, sogenannte systemische Reaktionen hinzu. Dies sind neben den klinisch erkennbaren Zeichen des Fiebers, einer Erhöhung der Herzfrequenz und einem allgemeinen Krankheitsgefühl auch klinisch-chemische Laborparameter wie ein verändertes Blutbild mit einer Erhöhung der Leukozytenzahl (Leukozytose), ein Anstieg des C-reaktiven Proteins (CRP) im Blutserum, beschleunigte Blutsenkungsreaktion und ein Anstieg des Procalcitonins. Insbesondere hohe CRP-Werte sind häufig richtungsweisend für die Diagnostik einer akuten bakteriellen Infektion und einer Abgrenzung zu anderen Infektionskrankheiten oder Entzündungsursachen. Als Parameter für die Aktivität einer Erkrankung dient es dabei unter anderem der Unterscheidung zwischen akuten oder chronischen Geschehen: Akute Geschehen bedingen im Gegensatz zu chronischen Erkrankungen einen stärkeren Anstieg des CRPs, der in der Regel dem Ausmaß der Entzündung entspricht. Die CRP-Konzentration im Serum entspricht Bei akuten bakteriellen Entzündungen (40–200 mg/l), ernsthaften bakteriellen Entzündungen und Verbrennungen (> 200 mg/l), über 100 mg/l: schwere Erkrankungen, bakterielle Infektionen, Blutvergiftung: systemische Reaktion über ein Systemisches inflammatorisches Response-Syndrom (SIRS) bis hin zur (Sepsis), bakterielle Hirnhautentzündung oder Lungenentzündung, komplizierte Bauchspeicheldrüsenentzündung (Pankreatitis), schwere Operationen, schwere rheumatische Erkrankungen im aktiven Stadium, aktiver Morbus Crohn, manche ausgedehnte Tumoren, schwere akute Osteomyelitis.
Auch bei leichteren entzündlichen Prozessen kann CRP leicht ansteigen. Gegenüber einem anderen Akute-Phase-Protein, dem Procalcitonin, ist CRP empfindlicher. CRP kann daher benutzt werden, um den Verlauf einer Erkrankung zu verfolgen.
Literatur
- C. Mims, H. M. Dockrell et al.: Medizinische Mikrobiologie / Infektiologie. Elsevier, München 2006, ISBN 3-437-41272-8
- N. Suttorp, M. Mielke, W. Kiehl und B. Stück: Infektionskrankheiten. Stuttgart 2004, ISBN 313-131691-8
- Betty A. Forbes, Daniel F. Sahm und Alice S. Weissfeld (Hrsg.): Bailey & Scott´s Diagnostic Microbiology. 12. Auflage, ISBN 0-323-03065-3
- J. Hacker und J. Heesemann (Hrsg.): Molekulare Infektionsbiologie: Interaktion zwischen Mikroorganismen und Zellen. Heidelberg, Berlin 2000, ISBN 3-86025-368-9
- B. B. Finlay und S. Falkow: Common themes in microbial pathogenicity. In: Microbiological Reviews. Band 53, Heft 2, 1989, S. 210–230, PMID 2569162, PMC 372728 (freier Volltext)
Einzelnachweise
- B. Schittek, M. Paulmann et al.: The role of antimicrobial peptides in human skin and in skin infectious diseases. In: Infect Disord Drug Targets. Band 8, Heft 3, 2008, S. 135–143 (Review), PMID 18782030
- Y. Abiko et al.: Role of beta-defensins in oral epithelial health and disease. In: Med Mol Morphol. Band 40, Heft 4, 2007, S. 179–184 (Review), PMID 18085375