Untersuchung der Schilddrüse
Die Untersuchung der Schilddrüse des Menschen umfasst je nach Anlass und Fragestellung sowie je nach durchführender Fachdisziplin (Allgemeinmediziner, allgemeiner Internist, Endokrinologe, Radiologe oder Nuklearmediziner) verschiedene medizinische Untersuchungsmethoden der Schilddrüse.
In der gezielten Anamnese werden typische Beschwerden erfasst sowie im Zusammenhang mit der Schilddrüse stehende Vorerkrankungen und Medikamenteneinnahmen abgefragt. In der körperlichen Untersuchung wird einerseits der Hals abgetastet (Palpation), andererseits sollen allgemeine körperliche Zeichen von Schilddrüsenerkrankungen erkannt werden. Wichtigstes und in aller Regel erstes bildgebendes Verfahren ist die Sonografie der Schilddrüse. Mit ihr können viele strukturelle Veränderungen des Organs erfasst werden. Unter Umständen vervollständigt die Schilddrüsenszintigrafie mit ihrer bildlichen Darstellung der regionalen Schilddrüsenfunktion die Bildgebung. Wichtigster Laborparameter zur Erfassung von Schilddrüsenfunktionsstörungen ist das Thyreotropin (TSH). Ein normaler TSH-Wert schließt bedeutsame Funktionsstörungen der Schilddrüse weitgehend aus. Die Schilddrüsenhormone fT3 und fT4 müssen bestimmt werden, um eine Schilddrüsenüberfunktion (Hyperthyreose) oder -unterfunktion (Hypothyreose) zu diagnostizieren. Die Bestimmung von Schilddrüsenautoantikörpern und Tumormarkern ist nur bei bestimmten Erkrankungen notwendig. Einige weitere Untersuchungen können in Sonderfällen zur Diagnosestellung beitragen.
Anamnese
Am Anfang der Schilddrüsen-Untersuchung steht die gezielte Anamnese.
Hierbei werden einerseits die für den Patienten im Vordergrund stehenden Beschwerden aufgenommen. Es wird aber auch gezielt nach Beschwerden gefragt, die für eine Vergrößerung der Schilddrüse (Struma) sprechen (Druckgefühl im Halsbereich, Kloß- und Fremdkörpergefühl (Globussyndrom), Schluckstörungen, Abneigung gegen engen Kragen, Luftnot). Typische Beschwerden einer Über- beziehungsweise Unterfunktion werden abgefragt: für eine Überfunktion sprechen zum Beispiel Nervosität, Herzrasen, ungewollte Gewichtsabnahme, Wärmeintoleranz, vermehrtes Schwitzen und Durchfälle; für eine Unterfunktion sprechen trockene Haut, Müdigkeit, verminderte Leistungsfähigkeit, Kälteintoleranz, ungewollte Gewichtszunahme, Verstopfung, eine raue und heisere Stimme sowie Depressionen. Plötzlich aufgetretene Schwellungen im Zusammenhang mit sportlichen Aktivitäten können für eine eingeblutete Zyste der Schilddrüse sprechen. Einseitige Schmerzen der Schilddrüse mit Ausstrahlung zum gleichseitigen Ohr kommen bei der subakuten Thyreoiditis de Quervain vor. Knoten mit Wachstumstendenz können ein Hinweis auf ein Schilddrüsenkarzinom sein. Bei Patienten mit Morbus Basedow werden Beschwerden der endokrinen Orbitopathie erfragt: Druckgefühl hinter den Augen und Kopfschmerzen, Lichtempfindlichkeit, Fremdkörpergefühl, Tränen der Augen, Doppelbilder.
Es wird üblicherweise nach vorangegangenen Schilddrüsen-Krankheiten und -Behandlungen (Thyreostatika, Schilddrüsen-Operation, Radiojodtherapie) gefragt. Eine eventuelle frühere Strahlentherapie der Halsregion sollte erfragt werden, da sie mit einem erhöhten Risiko einerseits für ein Malignom der Schilddrüse und andererseits für die Entwicklung einer Hypothyreose einhergeht. Die Angabe von familiär gehäuften Erkrankungen der Schilddrüse (Struma, Autoimmunthyreoiditis, medulläres Schilddrüsenkarzinom) kann dem Arzt wichtige Hinweise auf die aktuelle Erkrankung des Patienten geben.
Die Einnahme bestimmter Medikamente ist von Belang für die weitere Diagnostik. Jodhaltige Medikamente (zum Beispiel Amiodaron) und Kontrastmittel reduzieren die Aufnahme der Tracer im Szintigramm. Orale Kontrazeptiva und andere Östrogenpräparate verändern die Plasmaeiweißbindung der Schilddrüsenhormone Trijodthyronin und Thyroxin. Gleiches gilt für eine bestehende Schwangerschaft. Außerdem verbietet sich in der Schwangerschaft die Schilddrüsenszintigrafie mit radioaktiven Tracern. Die Einnahme von Antikoagulanzien kann gegen die Durchführung einer Punktion sprechen.
Körperliche Untersuchung

Erkrankungen der Schilddrüse können oft bereits mittels körperlicher Untersuchung erkannt werden. Eine ausgeprägte Struma oder eine obere Einflussstauung sind meist sichtbar (Inspektion). Narben im Halsbereich können Anlass sein, die Anamnese bezüglich Voroperationen zu ergänzen. Beim Morbus Basedow ist auf Zeichen einer endokrinen Orbitopathie zu achten: Exophthalmus, Rötung und Schwellung der Lider und Bindehäute.
Die Schilddrüse kann durch Abtasten (Palpation)[1] untersucht werden. Hierzu wird der Hals des Patienten – meist im Sitzen – von vorne oder von hinten mit beiden Händen abgetastet. Neben der Größe beider Schilddrüsenlappen und des Isthmus (der Gewebebrücke zwischen beiden Lappen) interessiert auch ihre jeweilige Beschaffenheit. Eine harte Schilddrüse findet sich bei der Riedel-Struma und bei bösartig verändertem Organ. Druckschmerzhaftigkeit spricht für eine subakute granulomatöse Thyreoiditis oder einen Abszess. Größe und Lage von Schilddrüsenknoten sollen erfasst werden. Fehlende Verschieblichkeit der Gesamtschilddrüse oder von Schilddrüsenknoten beim Schlucken weist auf bösartige Veränderungen hin. Bei der Palpation der übrigen Halsweichteile können vergrößerte Halslymphknoten ein Hinweis wiederum auf ein Malignom oder aber auf eine Entzündung der Schilddrüse sein.
Die Weltgesundheitsorganisation (WHO) unterscheidet folgende Struma-Grade nach Größe, die jeweils mit minimalen Unterschieden zitiert werden:
| Einteilungen der Struma-Grade | |||
| nach Hotze und Schumm-Dräger[2] | nach AWMF-Leitlinie[3] | ||
| Grad 0a | Keine Struma | Stadium 0 | Keine Struma |
| Grad 0b | Tastbare, aber nicht sichtbare Struma | Stadium 1a | Palpatorische, aber nicht sichtbare Vergrößerung |
| Grad I | Tastbare und bei zurückgebeugtem Kopf eben sichtbare Struma | Stadium 1b | Bei maximaler Halsreklination sichtbare Vergrößerung |
| Grad II | Sichtbare Struma | Stadium 2 | Bei normaler Kopfhaltung sichtbare Schilddrüse |
| Grad III | Große sichtbare Struma | Stadium 3 | Stark vergrößerte Schilddrüse |
Die Einstufung eines Patienten in diese Grade hängt einerseits von subjektiven Faktoren beim Untersucher ab, andererseits vom Ernährungszustand des Patienten und der Ausprägung der Halsmuskulatur. Daher kann sie nur zur orientierenden Beschreibung des Befundes dienen, nicht zur exakten Größenangabe der Schilddrüse.
Die übrige allgemeine körperliche Untersuchung kann Hinweise auf eine Über- oder Unterfunktion der Schilddrüse geben. Für eine Hyperthyreose sprechen: hoher Puls (Tachykardie), erhöhte Differenz zwischen systolischem und diastolischem Blutdruck, warme und feuchte Haut, feinschlägiger Tremor und beschleunigte Muskeleigenreflexe. Für eine Hypothyreose sprechen eine allgemeine Verlangsamung des Patienten, eine trockene, raue und blasse Haut, heisere Stimme und kloßige Sprache, Schwellung von Augenlidern und Händen, niedriger Puls (Bradykardie), verlangsamte Muskeleigenreflexe und Zeichen einer Myopathie.
Bildgebende Verfahren
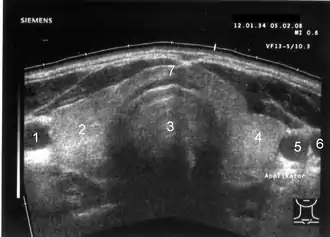
1 Arteria carotis communis rechts, 2 rechter Schilddrüsenlappen, 3 Trachea, 4 linker Schilddrüsenlappen, 5 Arteria carotis communis links, 6 Vena jugularis interna links, 7 Isthmus (Gewebebrücke zwischen rechtem und linkem Schilddrüsenlappen)
Bildgebende Verfahren gehören zur In-vivo-Diagnostik, da sie im lebendigen Organismus ablaufen.
Sonografie
In der bildgebenden Diagnostik wird zunächst der Ultraschall eingesetzt. Es wird für die Schilddrüse der Einsatz von Realtime-Geräten empfohlen. Die Sendefrequenz des Schallkopfes sollte eine Mittenfrequenz 7,5 MHz nicht unterschreiten; eine bessere Detailauflösung insbesondere in oberflächennahen Strukturen bieten Schallköpfe mit einer höheren Sendefrequenz von bis zu 13,5 MHz. Neue Geräte bieten zum Teil höhere Sendefrequenzen bis 17 MHz (Stand 2010). Eine Bildbreite von etwa 6 cm erlaubt in der Mehrzahl der Fälle von vergrößerter Schilddrüse die Bestimmung des Gesamtdurchmessers; Linearschallköpfe mit größerer Bildbreite können die Untersuchung bei Patienten mit kurzem Hals erschweren.
Lateral der Schilddrüse sind die Arteria carotis communis (rund, pulsierend und kaum komprimierbar) und die Vena jugularis interna (sichelförmig, leicht komprimierbar) erkennbar. Links hinter der Schilddrüse lässt sich die Speiseröhre abgrenzen. Weitere Orientierungsstrukturen sind rechts und links der Musculus sternocleidomastoideus sowie die Vorderkante der Wirbelkörper der Halswirbelsäule.
Mit der Sonografie kann die Ausdehnung der Schilddrüse in den drei Raumachsen gemessen und daraus das Volumen berechnet werden (Ellipsoid: Länge mal Höhe mal Breite mal 4/3 mal Pi geteilt durch 8; näherungsweise beträgt das Volumen (in ml) Länge mal Höhe mal Breite (jeweils in cm) geteilt durch 2). Die Schilddrüse hat bei der Frau ein normales Volumen von etwa 6 bis 18 ml, beim Mann von etwa 9 bis 25 ml. Eine vergrößerte Schilddrüse wird als Struma bezeichnet. Beim Morbus Basedow ist das Organ meist vergrößert, bei der Hashimoto-Thyreoiditis in der hypertrophen Form normal groß oder vergrößert, in der atrophen Form (Ord-Thyreoiditis) verkleinert. Eine Zungengrundstruma sowie eine mediane Halszyste, die versprengtes Schilddrüsengewebe enthalten kann, können oft dargestellt werden. Auch eine teilweise hinter dem Brustbein gelegene (retrosternale) Struma kann oft zumindest teilweise in ihrer Größe erfasst werden. Die Messabweichung des Schilddrüsenvolumens liegt zwischen 10 und 30 %. Je größer die Schilddrüse ist, desto weniger genau lässt sich das Messergebnis reproduzieren.
Abweichungen im sonografischen Grundmuster finden sich bei den Autoimmunerkrankungen der Schilddrüse; das Organ erscheint oft inhomogen oder echoarm. Herdbefunde (Knoten, Zysten) werden in ihrer Größe, Lage und Art der Randbegrenzung beschrieben. Autonome Adenome haben oft einen echoarmen Randsaum. Ein inhomogen-echoarmer und unscharf begrenzter Knoten ist verdächtig auf das Vorliegen eines Schilddrüsenkarzinoms, zusätzliche Verkalkungen in diesem Knoten können ein Hinweis auf ein medulläres Schilddrüsenkarzinom sein. Zysten sind echofrei und zeigen auf ihrer Schallkopf-abgewandten Seite eine (scheinbare) Schallverstärkung.
Die farbcodierte Doppler-Sonografie gibt zusätzliche Hinweise auf die Art der Schilddrüsenerkrankung. Eine diffus vermehrte Durchblutung findet sich beim Morbus Basedow, oft auch bei der Hashimoto-Thyreoiditis. Der echoarme Randsaum des autonomen Adenoms entspricht im Doppler-Sonogramm einer randständig vermehrten Durchblutung. Eine Differenzierung zwischen gutartigen und bösartigen Knoten gelingt auch mit dieser Methode nicht mit Sicherheit; gleiches gilt für die Szintigrafie.
Ein neueres aussichtsreiches Verfahren ist die Elastografie, mit der die Komprimierbarkeit von Schilddrüsenknoten beurteilt werden kann. Eine festere Struktur geht mit einem erhöhten Risiko für Bösartigkeit einher. Der Stellenwert dieser Methode ist noch nicht abschließend beurteilt.
Der 3D-Ultraschall spielt für die Schilddrüsendiagnostik keine Rolle.
Szintigrafie
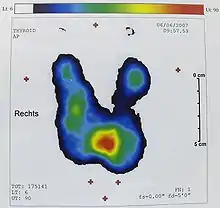
Die Schilddrüsenszintigrafie erlaubt die Beurteilung der regionalen und globalen Funktion der Schilddrüse.
Szintigrafie mit Technetium
Der am häufigsten verwendete Tracer ist 99mTc (Natriumpertechnetat, Na99mTcO4). Er steht in allen nuklearmedizinischen Praxen zur Verfügung und hat günstige physikalische Eigenschaften bezüglich Strahlungsart (reiner Gamma-Strahler), Strahlungsenergie (140 keV) und Halbwertszeit (6 Stunden). Der Tracer wird zwar analog zu Jod in die Schilddrüse aufgenommen („Jodination“), aber nicht in Schilddrüsenhormone eingebaut („Jodisation“). Die Aufnahme des Technetiums in die Schilddrüse (Uptake) ist aber proportional zur Aufnahme von Jodid. Die Strahlen-Dosis für die Schilddrüse beim Schilddrüsenszintigramm beträgt etwa 0,12 cGy, die effektive Äquivalentdosis für den ganzen Körper bei einer verwendeten Aktivität von 75 MBq beträgt etwa 0,9 mSv.[4] Technetium wird auch in die Speicheldrüsen und in die Magenschleimhaut aufgenommen.
Der 99mTc-Uptake beträgt normalerweise etwa 0,5 bis 2 % des intravenös verabreichten Technetiums. Ein global erhöhter Uptake findet sich bei Jodmangel, unter Therapie mit Thyreostatika sowie beim Morbus Basedow; ein regional erhöhter Uptake bei autonomen Adenomen. Ein global verminderter Uptake lässt sich nach Jodexposition (zum Beispiel Kontrastmittel oder Amiodaron), unter der Einnahme von Natriumperchlorat oder Schilddrüsenhormonen sowie bei Autoimmunthyreoiditis, Thyreoiditis de Quervain und bei sekundären Hypothyreosen nachweisen. Ein regional verminderter Uptake findet sich bei der Thyreoiditis de Quervain und bei kalten Knoten.
Suppressionsszintigrafie
Zum Nachweis einer Schilddrüsenautonomie, die sich bei normaler Stoffwechsellage szintigrafisch nicht nachweisen lässt, kann die Szintigrafie unter Suppression dienen. Hierzu nimmt der Patient vorübergehend nach vorgegebenem Schema Schilddrüsenhormone ein, die über den thyreotropen Regelkreis zur Verminderung des TSH-Werts führen („Suppression“). Im Szintigramm unter Suppressionsbedingungen nimmt nicht-autonomes Schilddrüsengewebe keinen Tracer auf, so dass sich autonome Areale besser demarkieren. Ein Gesamt-Tc-Uptake in der Schilddrüse über 3 % unter Suppressionsbedingungen weist auf ein hohes Risiko zur Entwicklung einer Hyperthyreose nach Jodexposition hin.

- Szintigrafie mit Jod
Die Szintigrafie mit 131I ist wegen ungünstiger physikalischer Eigenschaften bezüglich Strahlungsart (überwiegender Betastrahler), Strahlungsenergie (364 keV) und Halbwertszeit (rund 8 Tage) der Nachsorge beim differenzierten Schilddrüsenkarzinom und der Voruntersuchung vor Radiojodtherapie (Radiojodtest) vorbehalten. 123I (reiner Gamma-Strahler, Strahlungsenergie 159 keV, Halbwertszeit 13 Stunden) wäre das ideale Nuklid für die Schilddrüsenszintigrafie, da es im Gegensatz zum Technetium auch der Jodisation unterliegt. Es muss aber aufwändiger als bei Technetium-Generatoren im Zyklotron hergestellt werden und ist für die Routinediagnostik zu teuer. Es findet seinen Einsatz vor allem in der Diagnostik der dystopen Struma (Zungengrundstruma, mediastinale Struma, Struma ovarii) und der fehlenden Schilddrüse (Athyreose).
Szintigrafie mit MIBI
Bei einem kalten Knoten der Schilddrüse kann zusätzlich ein Schilddrüsen-Szintigramm mit Methoxy-isobutyl-isonitril (MIBI) angefertigt werden. Zeigt der Knoten hier eine vermehrte Anreicherung, besteht der dringende Verdacht auf ein Schilddrüsenkarzinom. Bei bekanntem Schilddrüsenkarzinom kann ein Ganzkörper-Szintigramm mit MIBI Metastasen finden, die die Fähigkeit zur Jodspeicherung verloren haben.
Andere bildgebende Verfahren
Im Röntgen-Thorax kann eine vergrößerte Schilddrüse auffallen. Die Röntgen-Zielaufnahme der Luftröhre und der Speiseröhre (gegebenenfalls mit Kontrastmittel) sind weitgehend durch den Ultraschall verdrängt. Bei bestimmten Fragestellungen – insbesondere bei intrathorakaler Struma und in der Nachsorge des Schilddrüsenkarzinoms – kommen auch andere bildgebende Verfahren zum Einsatz: die Computertomographie (CT) und die Kernspintomografie (MRT), beim Schilddrüsenkarzinom die Skelettszintigrafie und die Positronen-Emissions-Tomographie (PET). Bei bestehendem Verdacht auf ein Malignom der Schilddrüse darf kein jodhaltiges Kontrastmittel verwendet werden.
Bei endokriner Orbitopathie lassen sich die Strukturen der Orbita mit Ultraschall oder Computertomografie beurteilen; Verfahren der ersten Wahl ist allerdings die Kernspintomografie.
Laborwerte
Die Laboruntersuchungen werden auch als In-vitro-Diagnostik bezeichnet, da sie außerhalb eines lebenden Organismus stattfinden. Andererseits erlauben die Laboruntersuchungen ergänzend zur Szintigrafie die Bestimmung der Schilddrüsenfunktion.
TSH
Der wichtigste Parameter zur Beurteilung der Schilddrüsenfunktion ist das Thyreotropin (oder Thyreoidea-stimulierendes Hormon, TSH). Ein normwertiger TSH-Wert (Normbereich abhängig vom Labor meist zwischen 0,4 und 4,0 mU/l)[5] schließt eine wesentliche Funktionsstörung der Schilddrüse weitgehend aus. Der obere Wert des TSH-Normalbereichs nimmt bei Erwachsenen mit dem Alter stetig zu, und zwar – nach einer Analyse einer umfangreichen Datensammlung in den USA – zwischen den Altersklassen 20–29 und 80+ von 3,5 auf 7,5 mU/l.[6][7][8]
Eine besondere Bedeutung zur Früherkennung von angeborenen Schilddrüsen-Unterfunktionen spielt der TSH-Test im Rahmen des Neugeborenen-Screenings. Moderne TSH-Tests haben eine untere Nachweisgrenze im Bereich von 0,005 bis 0,01 mU/l. Der TRH-Test zum Nachweis latenter Funktionsstörungen ist damit in der Mehrzahl der Fälle obsolet geworden, nur bei grenzwertig erniedrigtem oder erhöhtem TSH-Wert und unklarer klinischer Situation wird der Test noch gelegentlich verwendet, außerdem kann er bei der Non-thyroidal illness, einer Veränderung der Schilddrüsenhormonwerte ohne eigenen Krankheitswert bei schwerer Allgemeinerkrankung angewendet werden sowie bei bestimmten Störungen der Hypophyse und des Hypothalamus.
Den Test zur TSH-Bestimmung für Menschen ohne Beschwerden hat der IGeL-Monitor des MDS (Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen) 2017 mit „tendenziell negativ“ bewertet.[9] Wichtigste Quelle ist eine Übersichtsarbeit von 2015.[10] Die Wissenschaftler fanden keine Studien zur Frage nach Nutzen und Schaden eines Schilddrüsen-Checks für nicht-schwangere Erwachsene ohne Beschwerden. Studien zur Frage, ob eine Behandlung von Menschen ohne Beschwerden, aber mit TSH-Werten außerhalb der Norm einen Nutzen bringt, zeigten keinen Vorteil einer frühen Behandlung, etwa auf Lebensqualität, Blutdruck, Body-Mass-Index, Knochendichte, geistige Fitness oder Blutfettwerte. Dagegen seien Schäden möglich, da die Medikamente Nebenwirkungen haben und nur ein Bruchteil der Menschen mit auffälligen TSH-Werten später Beschwerden bekommt.[11] Von drei hochwertigen internationalen Leitlinien empfiehlt nur eine ein Screening für Menschen (ab 60) ohne Beschwerden.[12]
fT3 und fT4, rT3
Die Normwerte für die Schilddrüsenhormone sind altersabhängig: bei Kindern sind die Spiegel höher, bei älteren Menschen niedriger.
Bei erniedrigtem oder erhöhtem TSH ist die Bestimmung der Schilddrüsenhormon-Parameter Trijodthyronin (T3) und Thyroxin (T4) notwendig, um manifeste Schilddrüsenfunktionsstörungen zu erkennen. Eine alleinige Bestimmung von T4 reicht nicht aus, da eine isolierte T3-Hyperthyreose übersehen werden könnte. Da die Schilddrüsenhormone im Serum weit überwiegend an Proteine gebunden vorliegen, aber nur der nicht-gebundene Anteil biologisch wirksam ist, werden meist die freien Hormone fT3 und fT4 bestimmt. Wenn ein Test für fT4 nicht zur Verfügung steht, wird empfohlen, zusätzlich Thyroxin-bindendes Globulin (TBG) zu bestimmen, um die Eiweißbindung abschätzen zu können.
Bei der Non-thyroidal-illness findet sich ein erniedrigter fT3-Spiegel, während das strukturisomere, aber biologisch inaktive rT3 (reverse T3) erhöht ist. Dieser Parameter gehört nicht zur Routine-Diagnostik.
| Funktionslage / Erkrankung | TSH | T3 | T4 | Anmerkung |
|---|---|---|---|---|
| manifeste Hyperthyreose | meist < 0,1 mU/l | n oder ↑ | n oder ↑ | T3 und/oder T4 ↑ |
| latente Hyperthyreose | ↓ | n | n | |
| Euthyreose | n | n | n | |
| latente Hypothyreose | ↑ | n | n | |
| manifeste Hypothyreose | meist > 10 mU/l | n oder ↓ | n oder ↓ | T3 und/oder T4 ↓ |
| sekundäre Hypothyreose meist Hypophyseninsuffizienz | n oder ↓ | ↓ | ↓ | selten |
| sekundäre Hyperthyreose meist TSH-produzierendes Hypophysenadenom | n oder ↑ | ↑ | ↑ | selten |
| periphere Schilddrüsenhormonresistenz | verschiedene Konstellationen | selten | ||
| ausgeprägter Jodmangel | n | ↑ | ↓ | keine thyreostatische Behandlung[13] |
| n: normal – ↑: erhöht – ↓: erniedrigt | ||||
Für spezielle Fragestellungen können weitere Schilddrüsenfunktionstests erforderlich werden.
Autoantikörper
Bei bestimmten Autoimmunerkrankungen der Schilddrüse kann die Bestimmung der Schilddrüsenautoantikörper sinnvoll sein: erhöhte Antikörper gegen den TSH-Rezeptor (TRAK) sind beweisend für einen Morbus Basedow, negative Antikörper schließen ihn aber nicht mit Sicherheit aus. Hohe TRAK-Werte sprechen bei Patienten mit Morbus Basedow in Remission dafür, dass mit hoher Wahrscheinlichkeit ein Rezidiv eintreten wird. Antikörper gegen die Thyreoperoxidase (TPO-AK) finden sich bei etwa 90 % der Patienten mit Hashimoto-Thyreoiditis und noch bei etwa 70 % der Patienten mit Morbus Basedow, aber auch bei etwa 20 % der Patienten mit nicht-immunogen bedingten Schilddrüsenerkrankungen. Jährlich entwickeln etwa 5 % der TPO-AK-positiven Personen mit zunächst normaler Schilddrüsenfunktion eine Hypothyreose. Der Nachweis von Antikörpern gegen Thyreoglobulin (Tg-AK) kann die Diagnose Autoimmunthyreoiditis bei denjenigen Patienten sichern, die TPO-AK-negativ sind.
Tumormarker
Thyreoglobulin
Thyreoglobulin (Tg) dient als Tumormarker in der Nachsorge des differenzierten Schilddrüsenkarzinoms (genauer: des papillären oder follikulären Schilddrüsenkarzinoms) nach Thyreoidektomie und gegebenenfalls Radiojodtherapie. Moderne Tests erreichen eine Sensitivität von 0,2 ng/ml. Bei noch vorhandener Schilddrüse können hohe Tg-Spiegel nachweisbar sein, ohne dass ein Tumor vorliegt. In Anwesenheit von Thyreoglobulin-Antikörpern (Tg-AK) kann der Messwert falsch-niedrig bestimmt werden; um solche Störeinflüsse zu erkennen, ist es üblich, zusätzlich einen sogenannten Wiederfindungstest durchzuführen: zur Probe wird nach der Messung eine definierte Menge Tg hinzugegeben; wenn die erneute Messung dem ersten Ergebnis plus der Zugabe entspricht, liegt eine Wiederfindung von 100 % („korrekte Wiederfindung“: 70 – 130 %) vor. Bei fehlender Schilddrüse (Athyreose) ist Tg nicht nachweisbar, bei Hyperthyreosis factitia meist zumindest erniedrigt. Die Sensitivität des Tg ist bei erhöhtem TSH verbessert. Um ein hinreichend hohes TSH zu erzielen, muss der Patient für wenige Wochen seine Medikation mit Schilddrüsenhormonen pausieren, wodurch aber eine tiefe Hypothyreose mit allen negativen Wirkungen für den Patienten entsteht. Alternativ wird rekombinantes TSH (rTSH) intramuskulär gegeben, was wiederum mit erheblichen Kosten verbunden ist.
Calcitonin und Pentagastrintest
Calcitonin dient als Tumormarker in der Nachsorge und Verlaufskontrolle beim medullären Schilddrüsenkarzinom. Leicht erhöhte Werte finden sich selten beim kleinzelligen Bronchialkarzinom, Karzinoid, Brust- oder Magenkrebs. Einen Anstieg des Calcitonin im Pentagastrin-Test zeigt aber nur das medulläre Schilddrüsenkarzinom. Besondere Bedeutung haben die Bestimmung des Calcitonin und der Pentagastrin-Test bei Familienuntersuchungen von Angehörigen von Patienten mit multipler endokriner Neoplasie Typ MEN 2.
CEA
Das carcinoembryonale Antigen (CEA) ist bei drei Viertel der Patienten mit einem medullären Schilddrüsenkarzinom positiv. Bei fortgeschrittener Erkrankung beziehungsweise sehr aggressivem Tumorwachstum steigt der Calcitonin-Spiegel nicht ausreichend an. Hier kann der CEA-Anstieg einen Progress der Tumorerkrankung anzeigen.[14]
Gentest
Für die familiäre Form des medullären Schilddrüsenkarzinoms steht ein Gentest zur Verfügung, mit dem Mutationen im RET-Protoonkogen nachgewiesen werden können. Ein Nachweis von Mutationen geht mit einer nahezu hundertprozentigen Wahrscheinlichkeit einher, im Laufe des Lebens an einem medullären Schilddrüsenkarzinom zu erkranken.
Die Durchführung des Tests ist indiziert bei Patienten mit nachgewiesenem medullären Schilddrüsenkarzinom, mit beidseitigem Phäochromozytom sowie bei Vorliegen einer multiplen endokrinen Neoplasie vom Typ IIa und IIb. Ebenfalls indiziert ist der Gentest als Screening-Verfahren bei allen Familienangehörigen von Patienten mit nachgewiesener Mutation im RET-Protoonkogen. Bei diesen Personen kann eine präventive Thyreoidektomie durchgeführt werden.[15]
Jodbestimmung im Urin
Bei Hyperthyreose-Patienten, deren Erkrankung besonders schwer verläuft (z. B. Thyreotoxische Krise) oder sich mit einer thyreostatischen Behandlung in normaler Dosierung nicht in den Griff bekommen lässt, kann eine Bestimmung des Jodgehalts im Urin Aufschluss darüber geben, ob eventuell ursächlich eine Exposition mit Jod – zum Beispiel durch jodhaltige Kontrastmittel oder Amiodaron – vorliegt (Jodkontamination). Bei Kindern mit angeborener Unterfunktion könnte ursächlich ein schwerer Jodmangel vorliegen. Insbesondere Patienten mit Schilddrüsenkarzinom, aber auch solche mit gutartiger Schilddrüsenerkrankung, sollen vor der Therapie oder Diagnostik mit Radiojod Jod meiden (Jodkarenz).
In Jodmangelgebieten liegt der Jodgehalt im Urin meistens unter 100 µg/l beziehungsweise unter 100 µg/g Kreatinin. Bei Werten über 300 µg/l beziehungsweise über 300 µg/g Kreatinin besteht der Verdacht auf eine Jodkontamination.
Andere Untersuchungen
- Feinnadelpunktion
- Eine meist Ultraschall-gesteuerte Feinnadelpunktion der Schilddrüse dient der Gewinnung von Proben für eine zytopathologische Untersuchung. Die wichtigste Indikation ist ein Knoten mit Malignitätsverdacht, selten diagnostische Probleme bei der Einordnung einer Entzündung der Schilddrüse. Therapeutisch werden Schilddrüsen-Zysten mit mechanischen Komplikationen durch eine Punktion entlastet. Die Punktion ist kontraindiziert bei einer bekannten hämorrhagischen Diathese oder der Einnahme von gerinnungshemmenden Mitteln.
- HNO-Ärztliche Untersuchung
- Falls eine Operation geplant ist, erfolgt meist eine Vorstellung beim Hals-Nasen-Ohren-Arzt, um bereits bestehende Störungen der Stimmbandbeweglichkeit oder eine Lähmung des Stimmbandnerven (Rekurrensparese) auszuschließen.
- Perchlorat-Depletions-Test
- Der Perchlorat-Depletions-Test ist ein Verfahren zum Nachweis eines Pendred-Syndroms, einer seltenen Schallempfindungsschwerhörigkeit, und anderer Jodverwertungsstörungen.[16]
Literatur
- F. A. Verburg, T. Krohn: Schilddrüsendiagnostik in der guten klinischen Praxis. In: Der Nuklearmediziner. Band 35, 2012, S. 12–21 doi:10.1055/s-0031-1301349.
- Lothar-Andreas Hotze, Petra-Maria Schumm-Draeger: Schilddrüsenkrankheiten. Diagnose und Therapie. Berlin 2003, ISBN 3-88040-002-4.
- Torsten Kuwert: Schilddrüse. In: Torsten Kuwert, Frank Grünwald, Uwe Haberkorn, Thomas Krause: Nuklearmedizin. Stuttgart / New York 2008, ISBN 978-3-13-118504-4.
- Schilddrüse. In: Gerd Herold: Innere Medizin. Köln 2005.
Weblinks
- Schilddrüsendiagnostik bei laborlexikon.de
- Schilddrüsendiagnostik. (Memento vom 6. Juni 2008 im Internet Archive) Leitlinie der Deutschen Gesellschaft für Nuklearmedizin
- Practice Guideline for the Performance of a Thyroid and Parathyroid Ultrasound Examinations. (PDF; 351 kB) Leitlinie des American College of Radiology (englisch, Stand 2007)
Einzelnachweise
- Klaus Holldack, Klaus Gahl: Auskultation und Perkussion. Inspektion und Palpation. Thieme, Stuttgart 1955; 10., neubearbeitete Auflage ebenda 1986, ISBN 3-13-352410-0, S. 47 f.
- Lothar-Andreas Hotze, Petra-Maria Schumm-Draeger. Schilddrüsenkrankheiten. Diagnose und Therapie. Berlin 2003 ISBN 3-88040-002-4, S. 152
- Veraltete Leitlinie der Deutschen Gesellschaft für Kinderchirurgie: Struma (Memento vom 31. März 2008 im Internet Archive)
- Chr. Reiners, J. Rendl. Schilddrüse. in: U. Büll et al. (Hrsg.) Nuklearmedizin. Stuttgart, New York 2001, ISBN 3-13-128123-5, S. 149
- Thyroid Function Tests. British Thyroid Foundation; abgerufen am 20. Mai 2019.
- M. I. Surks, J. G. Hollowell: Age-specific distribution of serum thyrotropin and antithyroid antibodies in the US population: implications for the prevalence of subclinical hypothyroidism. In: The Journal of clinical endocrinology and metabolism. Band 92, Nummer 12, Dezember 2007, S. 4575–4582, doi:10.1210/jc.2007-1499, PMID 17911171 (freier Volltext).
- N. Aggarwal, S. Razvi: Thyroid and aging or the aging thyroid? An evidence-based analysis of the literature. In: Journal of thyroid research. Band 2013, 2013, S. 481287, doi:10.1155/2013/481287, PMID 24106641, PMC 3782841 (freier Volltext) (Review).
- J. V. Hennessey, R. Espaillat: Diagnosis and Management of Subclinical Hypothyroidism in Elderly Adults: A Review of the Literature. In: Journal of the American Geriatrics Society. Band 63, Nummer 8, August 2015, S. 1663–1673, doi:10.1111/jgs.13532, PMID 26200184 (Review) (freier Volltext: PDF).
- TSH-Bestimmung zum Schilddrüsen-Check. IGeL-Monitor; abgerufen am 15. März 2019. Mehr zur Bewertung: Evidenz ausführlich. (PDF; 895 kB) abgerufen am 15. März 2019.
- J. B. Rugge, C. Bougatsos, R. Chou: Screening and treatment of thyroid dysfunction: an evidence review for the U.S. Preventive Services Task Force. In: Annals of internal medicine. Band 162, Nummer 1, Januar 2015, S. 35–45, doi:10.7326/M14-1456, PMID 25347444 (Review).
- Ärzte Zeitung online: Schilddrüsenfunktion. MDK lässt kein gutes Haar am TSH-Test. 5. Mai 2017, sowie Deutsches Ärzteblatt: Schilddrüsen-Test: IGeL-Monitor bewertet Selbstzahlerleistung als „tendenziell negativ“. 8. Mai 2017.
- M.L. Lefevre: Screening for thyroid dysfunction: U.S. Preventive Services Task Force recommendation statement. In: Ann Intern Med, 2015; 162 (9), S. 641–650, PMID 25798805. J.R. Garber et al.: Clinical practice guidelines for hypothyroidism in adults. (PDF): cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. In: Thyroid, 2012; 22 (12), S. 1200–1235. G. Brenta et al.: Clinical practice guidelines for the management of hypothyroidism. In: Arq Bras Endocrinol Metabol, 2013; 57 (4), S. 265–291, PMID 23828433.
- Gerd Herold. Innere Medizin. Köln 2005, S. 640
- Karl Jürgen Schmidt. Tumoren der Schilddrüse. In: Wieland Meng. Schilddrüsenerkrankungen. Gustav Fischer Verlag Jena, Stuttgart 1992, ISBN 3-334-60392-X, S. 307
- R. Hörmann: Schilddrüsenkrankheiten. ABW-Wissenschaftsverlag, 4. Auflage 2005, Seite 128ff. ISBN 3-936072-27-2
- K. Hahn, S. Fischer. Der Depletionstest mit 123Iod zur Diagnose des Pendred-Syndroms bei Kindern. Nuklearmediziner 2009; 32: 17–18. doi:10.1055/s-0028-1119389