Mitralklappeninsuffizienz
Mitralklappeninsuffizienz (auch Mitralinsuffizienz, Abk.: MI; nicht zu verwechseln mit MI = Myokardinfarkt) ist in der Medizin ein beim Menschen und zumindest einigen Tierarten häufiger Herzklappenfehler. Es handelt sich um eine Schlussunfähigkeit oder „Undichtigkeit“ der Mitralklappe des Herzens, die während der Auswurfphase (Systole) zu einem Rückfluss von Blut aus der linken Herzkammer in den linken Vorhof (vgl. Aufbau des Herzens) führt.
| Klassifikation nach ICD-10 | |
|---|---|
| I34.0 | Mitralklappeninsuffizienz (nichtrheumatisch) |
| I05.1 | Rheumatische Mitralklappeninsuffizienz |
| Q23.3 | Angeborene Mitralklappeninsuffizienz |
| ICD-10 online (WHO-Version 2019) | |
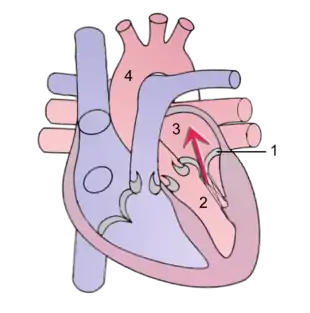
Während der Systole strömt Blut „rückwärts“ (Pfeil) durch die Mitralklappe vom linken Ventrikel in den linken Vorhof.
1 Mitralklappe
2 Linker Ventrikel
3 Linker Vorhof
4 Aorta
Leichte Formen der Mitralinsuffizienz werden bei Ultraschalluntersuchungen des Herzens (Echokardiografie) recht häufig entdeckt und sind in der Regel harmlos. Schwere Formen erfordern eine genaue Abklärung, da unter bestimmten Voraussetzungen eine operative Behandlung sinnvoll ist.
Früher war die Mitralinsuffizienz meist Folge eines rheumatischen Fiebers, das jedoch infolge der konsequenteren Behandlung von bakteriellen Infektionen außerhalb von Entwicklungsländern selten geworden ist. In den Industrieländern überwiegen heute als Ursachen die koronare Herzkrankheit, Kardiomyopathien und das Mitralklappenprolapssyndrom. Eine Mitralinsuffizienz kommt darüber hinaus als einzelner angeborener Herzfehler vor oder tritt häufiger in Begleitung anderer angeborener Herzfehler oder als Folge von anderen angeborenen Krankheiten des Bindegewebes auf.
Die akute schwere Mitralinsuffizienz als Komplikation eines Herzinfarktes oder einer Herzklappenentzündung ist ein seltenes, meist aber dramatisches Krankheitsbild, welches einer intensivmedizinischen Behandlung bedarf und häufig nur durch eine notfallmäßige Klappenoperation beherrschbar ist.
Epidemiologie
Obgleich sie zu den am häufigsten diagnostizierten Klappenfehlern beim Menschen zählt, kann die Häufigkeit der Mitralinsuffizienz nur geschätzt werden. Es liegen nur wenige fundierte Statistiken auf der Basis größerer Studien an gesunden Menschen vor. Folgende Angaben erlauben aber eine Abschätzung der Größenordnung, mit der zu rechnen ist:
- 8,6 % herzgesunder türkischer Kinder im Alter von 0–18 Jahren zeigten echokardiografisch eine Mitralinsuffizienz.[1]
- Bei den rheumatischen Herzerkrankungen im Kindes- und Jugendalter in Entwicklungsländern ist die Mitralinsuffizienz die häufigste Schädigung des Herzens.[2]
- Eine prospektive Untersuchung in Großbritannien ermittelte bei Kindern und Jugendlichen im Alter von 3–18 Jahren eine Prävalenz von 1,82 %. Keines der erkrankten Kinder war jünger als 7 Jahre.[3] Andere Untersuchungen (USA) ermittelten eine Prävalenz von 2,4 % bei ansonsten herzgesunden Kindern und Jugendlichen im Alter von 0–14 Jahren[4]
- Fast ein Fünftel von insgesamt 3589 Personen, die im Rahmen der Framingham-Studie untersucht wurden, hatte eine Mitralinsuffizienz. Ein Unterschied zwischen den Geschlechtern bestand nicht: Bei 19 % der Männer und 19,1 % der Frauen zeigte sich echokardiografisch mindestens eine leichte Insuffizienz der Klappe.[5]
- Bei 11–59 % aller Patienten nach einem Herzinfarkt wurde in verschiedenen Studien eine Mitralinsuffizienz nachgewiesen.[6]
- Bei 89 % der über 70-jährigen Patienten mit einer Herzinsuffizienz (Ejektionsfraktion < 40 %) wurde eine Mitralinsuffizienz festgestellt, die bei 20 % ein bedeutsames Ausmaß erreichte (Schweregrad III oder IV).[7]
- Mit 31 % aller Herzklappenoperationen ist die Mitralinsuffizienz in Deutschland der am zweithäufigsten operierte Herzklappenfehler.
- Eine japanische Untersuchung an 211 gesunden Freiwilligen im Alter von 6–49 Jahren zeigte eine Prävalenz der Mitralinsuffizienz von 38–45 % in jeder untersuchten Altersgruppe ohne Unterscheidung nach Schweregrad und physiologisch gegenüber krankhaft.[8]
Pathophysiologie
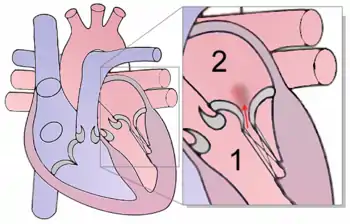
Die Farbwolke symbolisiert den Blutrückstrom
1 Linker Ventrikel – 2 Linker Vorhof
Die Mitralklappe funktioniert wie ein Ventil zwischen dem linken Vorhof und dem linken Ventrikel des Herzens. Sie öffnet sich in der Füllungsphase des Ventrikels (Diastole) und ermöglicht so den Einstrom von Blut aus dem Vorhof. Zu Beginn der Auswurfphase (Systole) führt der plötzlich ansteigende Druck im Ventrikel zum Schluss der Klappe und damit zur „Abdichtung“ des Vorhofs. Auf diese Weise herrscht im Vorhof nur ein Druck von etwa 8 mmHg (11 mbar), während gleichzeitig im Ventrikel der systolische Druck von etwa 120 mmHg (160 mbar) das Blut auf seinem üblichen Weg in die Hauptschlagader (Aorta) treibt.
Bei einer leichten Mitralinsuffizienz sind diese physiologischen Vorgänge nur geringfügig verändert. Weder die Größe der Undichtigkeit (Regurgitationsöffnung) noch die Menge zurückströmenden Blutes (Regurgitationsvolumen, Pendelvolumen, Rückflussvolumen) erreichen bedeutsame Ausmaße, so dass die Drücke im linken Vorhof und in den Lungenvenen ebenso normal bleiben wie die Förderleistung des Herzens.
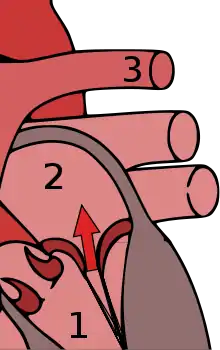
Die Farbwolke symbolisiert den Blutrückstrom
1 Linker Ventrikel – 2 Linker Vorhof – 3 Lungenvene
Bei der schweren Mitralinsuffizienz hingegen betragen die Regurgitationsöffnung mehr als 40 mm² und das Regurgitationsvolumen mehr als 60 ml, was insbesondere bei kleiner Herzfrequenz, verminderter Kontraktilität sowie bei großen peripheren und pulmonalen Gefäßwiderständen[9] zu schwerwiegenden und zum Teil lebensbedrohlichen Veränderungen führen kann.
Im akuten Stadium, bei normaler Größe von linkem Ventrikel und linkem Vorhof, kommt es zu einem erheblichen Anstieg des Drucks im Vorhof und damit auch in den Lungenvenen. Dieser kann bis zu 100 mmHg (130 mbar) betragen, was bei einer normalen Beschaffenheit der Lungengefäße zum sofortigen Lungenödem führt. Darüber hinaus kann der dann überwiegende Blutrückstrom eine mangelhafte Auswurfleistung in die Aorta und damit eine Mangeldurchblutung aller Organe nach sich ziehen.
Ist das Akutstadium überstanden oder entwickelt sich die Mitralinsuffizienz über einen längeren Zeitraum, so kommt es chronisch zu einer Reihe von Anpassungsvorgängen (Kompensationsmechanismen) am Herzen und an den Lungengefäßen. Zunächst führt die anhaltende Druck- und Volumenbelastung des Vorhofes zu dessen Vergrößerung (Dilatation, Dilatatio cordis), wobei das Vorhofvolumen innerhalb von Monaten und Jahren oft auf das Drei- bis Vierfache zunehmen kann. Diese Dilatation mindert im Laufe der Zeit auch den drucksteigernden Effekt des Regurgitationsvolumens im Lungenkreislauf. Zusätzlich bewirkt die Volumenbelastung auch eine Vergrößerung des linken Ventrikels, der jetzt mit jedem Herzschlag zusätzlich zur eigentlich benötigten Blutmenge auch das Regurgitationsvolumen fördern muss. Diese Dilatation kann zwar einerseits über den Frank-Starling-Mechanismus auch das Schlagvolumen erhöhen, leitet aber andererseits in einen Teufelskreis, wenn mit der Erweiterung des Ventrikels auch die Geometrie der Mitralklappe gestört und deren Insuffizienz auf diesem Weg noch verstärkt wird.
Einteilung und Nomenklatur
Die Klassifikation der Mitralklappeninsuffizienzen wird aufgrund ständig neuer Überlegungen und Erkenntnisse nicht einheitlich vorgenommen, so dass die daraus abgeleitete Nomenklatur im Einzelfall missverständlich sein kann. Im letzten Jahrzehnt hat besonders die Unterscheidung zwischen funktioneller und organischer Mitralklappeninsuffizienz an Bedeutung gewonnen.[10] Als organisch (oder valvulär) wird die Mitralklappeninsuffizienz dann bezeichnet, wenn Veränderungen der Klappe selbst als Ursache identifiziert wurden. Eine funktionelle (oder sekundäre) Mitralklappeninsuffizienz hingegen ist Folge von Veränderungen der umgebenden Strukturen, hauptsächlich des linken Ventrikels. Dabei sind die Klappensegel und die Cordae, also die Haltefäden der Segel, völlig normal. Durch die Erweiterung der linken Herzkammer im Rahmen einer Herzinsuffizienz können die Klappensegel nicht mehr vollständig schließen und das Blut strömt in der Systole von der linken Kammer zurück in den linken Vorhof. Dadurch vermindert sich die linksventrikuläre Ejektionsfraktion (und damit das Herzzeitvolumen) weiter und verschlechtert die Prognose der Herzinsuffizienz.[11][12]
Eine geringe Undichtigkeit der Mitralklappe, die keinen Krankheitswert hat, kann mit Hilfe empfindlicher Untersuchungsverfahren bei bis zu 90 % aller herzgesunden Erwachsenen festgestellt werden. Sie wird oft als physiologische Mitralinsuffizienz oder minimale Mitralregurgitation bezeichnet. Im Kindes- und Jugendalter wird die Unterscheidung durch den Zeitpunkt der Regurgitation (Rückstrom) getroffen: Die echte Mitralinsuffizienz wird als Rückstrom nach Klappenschluss angesehen, der Rückstrom während des Klappenschlusses als physiologisch. Problematisch bei dieser Einteilung ist, dass auch der Rückstrom während des Klappenschlusses der Mitralklappe Krankheitswert haben kann.
„Echte“ Mitralinsuffizienzen werden üblicherweise in Schweregrade eingeteilt, wobei heutzutage meist drei (leicht, mittelschwer und schwer), gelegentlich auch noch vier (Grad I bis Grad IV) Ausprägungen unterschieden werden. Nach Reinhard Larsen spricht man bei einer Regurgitationsfraktion (Anteil des Pendelvolumens am gesamten Schlagvolumen) von unter 0,3 (30 %) von einer leichten, von 0,3 bis 0,6 von einer mäßigen und von über 0,6 von einer schweren Insuffizienz.[13]
Ursachen
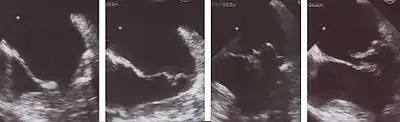
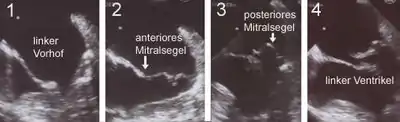
1 Diastole: Beide Mitralsegel weit geöffnet
2 Frühe Systole: Beginnender Klappenschluss
3 Das posteriore Segel prolabiert in den linken Vorhof
4 Beginn der Klappenöffnung
Die erworbene Mitralinsuffizienz (wie bei der Spaltung des vorderen Mitralklappensegels, bei Thoraxtrauma, bei degenerativen Verkalkungen oder entzündlichen Destruktionen des Mitralringes, bei Sehnenfadenruptur unterschiedlicher Ursache und Funktionsstörungen der Papillarmuskeln) und die rheumatische Mitralinsuffizienz (Klappenschädigung als Folge eines rheumatischen Fiebers) sind in den Industrieländern mittlerweile selten, in Entwicklungsländern weiter häufig vorkommend. Im Vordergrund stehen heute
- die postinfarzielle Mitralinsuffizienz nach Herzinfarkt,
- die ischämische Mitralinsuffizienz auf Grund von Durchblutungsstörungen des Herzmuskels,
- die relative Mitralinsuffizienz als Folge einer Vergrößerung des linken Ventrikels und
- die Mitralinsuffizienz bei Prolapssyndrom im Zusammenhang mit einem meist angeborenen Mitralklappenprolaps.
Weiterhin können eine bakterielle und auch eine nicht-bakterielle Endokarditis (etwa durch Lupus erythematodes visceralis) zu einer Zerstörung oder narbigen Schrumpfung von Klappengewebe und so zu einer Mitralinsuffizienz führen. Ein weiterer Sonderfall ist das Auftreten infolge einer systolischen Ansaugung des der Herzscheidewand nahegelegenen (septalen) Mitralklappensegels aufgrund einer Kardiomyopathie-Sonderform (HOCM).
Die angeborene Mitralklappeninsuffizienz wird entweder isoliert als Folge einer Spaltung des vorderen (anterioren) Mitralsegels oder bei einer Fehlanlage (Dysplasie) der Mitralsegel oder häufiger als sogenanntes „komplexes Vitium“ im Zusammenhang mit anderen Herzfehlern wie einer Transposition der großen Arterien, einer korrigierten Transposition, einem Double outlet right ventricle, Atriumseptumdefekt oder einem Ventrikelseptumdefekt beobachtet.[14] Akzessorische Sehnenfäden (Chordae tendinae) können zu einer Verlagerung der Mitralklappensegel in Richtung des Ventrikels führen und so eine Mitralinsuffizienz bedingen.
Eine Mitralinsuffizienz kommt auch als Folge von angeborenen Erkrankungen des Bindegewebes wie dem Marfan-Syndrom und dem Ehlers-Danlos-Syndrom vor.[15] Auch angeborene Stoffwechselerkrankungen (Morbus Hurler, Mucopolysaccharidose I) können zu einer Mitralinsuffizienz führen.[16] Ein weiteres Syndrom mit angeborener Mitralinsuffizienz ist das Forney-Robinson-Pascoe-Syndrom.
Eine besondere Form der Mitralinsuffizienz hinsichtlich der Ursache wird durch kardiotoxische Medikamente bedingt. Der primäre Schaden am Herzen ist die Kardiomyopathie, beispielsweise durch Chemotherapie bei Krebserkrankungen unter Verwendung von Anthracyclinen wie Doxorubicin oder Daunorubicin. Echokardiografisch ist die Mitralinsuffizienz oftmals als erstes Zeichen einer Myokardschädigung zu diagnostizieren: 11,6 % der mit Anthracyclinen behandelten Kinder und Jugendlichen entwickeln eine Mitralinsuffizienz (nicht behandelte 1,8 %) ohne klinische Symptome. Alle Betroffenen hatten eine normale linksventrikuläre Funktion zum Untersuchungszeitpunkt; im Verlauf wiesen jedoch 4 von 34 Betroffenen eine manifeste Linksherzinsuffizienz auf (5–27 Monate nach Diagnose der Mitralinsuffizienz).[17] Auch mediastinale Bestrahlungen beispielsweise im Rahmen der Therapie eines Morbus Hodgkin können zur Mitralinsuffizienz führen.[18]
Eine syndromale Form ist die Makrothrombozytopenie mit Mitralklappeninsuffizienz.
Krankheitsbild
Symptome und klinische Zeichen
Leichtere Formen werden vom Betroffenen nicht bemerkt. Die typischen Symptome der schweren Mitralinsuffizienz sind leichte Erschöpfbarkeit („Leistungsknick“) und Atemnot (Dyspnoe). Herzrhythmusstörungen, die bei der Mitralinsuffizienz häufiger auftreten, können sich in Form von Herzstolpern oder Herzrasen bemerkbar machen.
Der wichtigste und wegweisende Befund bei der körperlichen Untersuchung ist ein in unmittelbarem Anschluss an den je nach Schweregrad der Klappeninsuffizienz meist abgeschwächten 1. Herzton hörbares hochfrequentes bandförmiges, „gießendes“ systolisches (Decrescendo-)Geräusch, das meist über der Herzspitze am lautesten zu vernehmen ist und in die linke Achsel fortgeleitet wird. Der 2. Herzton links vom Brustbein ist häufig lauter. Auch kann ein 3. Herzton hörbar sein. Bei der Perkussion zeigt sich eine nach links verbreiterte Herzdämpfung. Daneben können gelegentlich bei linksventrikulärer Dilatation ein nach links außen verlagerter und verbreiteter, bei der Palpation tastbarer Herzspitzenstoß, bei Lungenstauung pulmonale Rasselgeräusche und bei sekundärer Rechtsherzinsuffizienz eine Halsvenenstauung und Ödeme festgestellt werden.
Bei Kindern und Jugendlichen unterscheiden sich die Symptome der Mitralinsuffizienz nicht von den Symptomen im Erwachsenenalter. Die Symptome der Mitralinsuffizienz sind umso schwerwiegender und schneller auftretend, je jünger das Kind ist. Bei kleinen Kindern und Neugeborenen sind die Symptome Entwicklungsverzögerung bzw. Wachstumsstillstand hervorzuheben: Trotz ausreichender Nahrungsaufnahme steigt bei Kindern mit bedeutsamer Mitralinsuffizienz das Gewicht nicht an, auch die erwartete Größenzunahme bleibt aus. Des Weiteren sind häufige Infekte der unteren Luftwege (insbesondere linksseitige Lungenentzündung bzw. obstruktive Bronchitis) ein möglicher Hinweis auf eine Mitralinsuffizienz, da der linke Hauptbronchus durch den erweiterten linken Vorhof eingeengt und somit die Belüftung der linken Lunge reduziert wird. Ansonsten korreliert auch bei Kindern der Schweregrad der Mitralinsuffizienz mit dem Schweregrad der Symptomatik.
Technische Befunde
Neben der körperlichen Untersuchung wird heute für die Beurteilung einer Mitralinsuffizienz in der Regel nur noch eine Ultraschalluntersuchung des Herzens (Echokardiografie) benötigt (die frühere Phonokardiographie ersetzend), in Zweifelsfällen auch in Form der transösophagealen Echokardiografie („Schluckecho“, Abk. TEE). Weitere Untersuchungsverfahren sind nur in speziellen Fällen oder vor einer geplanten Operation zum Ausschluss von Begleiterkrankungen erforderlich. Die Diagnostik der Mitralinsuffizienz unterscheidet sich bei Kindern nicht von der des Erwachsenenalters. Die TEE ist bei Kleinkindern, Säuglingen und Neugeborenen nur sehr schwer durchführbar.
 |
 |
| Schwere MI | Legende |
| 1 Linker Vorhof (LA) – 2 MI-Jet LV Linke Herzkammer – RV Rechte Herzkammer – RA Rechter Vorhof | |
Echokardiografie
Die Echokardiografie ist als Standardverfahren unverzichtbar: Sie erlaubt eine Bestätigung der Diagnose, eine Feststellung des Schweregrades und der wahrscheinlichen Ursache sowie eine Beurteilung des Verlaufs. Infolge der verbesserten Darstellungsqualität der Ultraschallbilder ist eine TEE heute nur noch bei weniger als fünf Prozent der Patienten zwingend erforderlich.[19]
Die Farbdoppler-Echokardiografie (s. Abb.) zeigt eine vorhandene Mitralinsuffizienz als (meist blau dargestellte) Farbwolke im linken Vorhof, die als Insuffizienzjet oder Regurgitationsjet bezeichnet wird. Breite und Ausdehnung dieser Farbwolke erlauben bereits eine grobe Abschätzung des Schweregrades der Insuffizienz. Darüber hinaus können meist bei der Echokardiografie bereits der zugrundeliegende Mechanismus (Ringdilatation, inkompletter Klappenschluss, Endokarditis, Prolaps, flail leaflet, „unklar“) und die Lokalisation eventueller Klappenveränderungen dokumentiert werden.[20]
Auch die Größe und Pumpfunktion des linken Ventrikels können mit Hilfe der Echokardiografie zuverlässig ermittelt werden. Diese wichtigen Kenngrößen der Herzfunktion sind für die Beurteilung einer schweren Mitralinsuffizienz wichtig, da sie Aufschluss über den optimalen Zeitpunkt einer Klappenoperation geben.
| leicht | mittelschwer | schwer | |
| Vorhof-Größe | ≤ 4,0 cm | > 4,0 cm | > 4,0 cm |
| Jet-Fläche | < 4,0 cm² | 4,0–8,0 cm² | > 8,0 cm² |
| Jet-Fläche/Vorhof-Größe | < 0,2 | 0,2–0,4 | > 0,4 |
| Jet-Länge/Vorhof-Länge | < 1/3 | 1/3–2/3 | > 2/3 |
| proximale Jet-Breite | < 0,3 cm | 0,3–0,69 cm | ≥ 0,7 cm |
| Regurgitationsvolumen | < 30 ml | 30–59 ml | ≥ 60 ml |
| Regurgitationsöffnung | < 0,2 cm² | 0,2–0,39 cm² | ≥ 0,4 cm² |
| Echokardiografische Schweregradbeurteilung[21] | |||
Die Festlegung des Schweregrades einer Mitralinsuffizienz mit Hilfe der Echokardiografie hat in den vergangenen 20 Jahren erheblich an Zuverlässigkeit gewonnen. Dabei werden heute in der Regel verschiedene Parameter gemessen, die anfangs kontrovers beurteilt wurden. Der Schweregrad wird dann in einer Zusammenschau der ermittelten Werte abgeschätzt. Bei organischen Insuffizienzen, insbesondere beim Mitralklappenprolaps, wird deren Ausmaß mit der proximalen Konvergenzmethode regelmäßig überschätzt.[22]
Auch bei Kindern ist die Echokardiografie das diagnostische Mittel der Wahl. Im Unterschied zum Erwachsenenalter ist die Schweregradeinteilung anhand echokardiografisch ermittelter Parameter nicht vergleichbar gut validiert.
Andere Verfahren
Andere Untersuchungsverfahren sind nur noch zur Erkennung etwaiger Komplikationen oder zur unmittelbaren Operationsvorbereitung erforderlich. So können EKG und ggf. Langzeit-EKG zur Diagnostik von begleitenden Herzrhythmusstörungen und die Röntgenaufnahme der Thoraxorgane zur Frage einer möglichen Lungenstauung hilfreich sein.
Bei der Herzkatheteruntersuchung wird zwar die Mitralinsuffizienz auch diagnostiziert und quantifiziert, notwendig ist die Untersuchung aber nur bei älteren Patienten vor einer geplanten Herzklappenoperation, um bei einer begleitenden koronaren Herzkrankheit gleichzeitig eine Bypass-Operation vorzunehmen.
Verlauf
Der Verlauf einer Mitralinsuffizienz ist außerordentlich variabel und nur selten vorhersehbar. So kann selbst eine schwere Mitralklappeninsuffizienz über viele Jahre vollkommen „stabil“ (unverändert) bleiben, bei leichten Insuffizienzen ist dies sogar die Regel. Regelmäßige Kontrolluntersuchungen, beispielsweise in jährlichen Intervallen, können über den individuellen Verlauf Aufschluss geben. Dabei wird besonders auf den Schweregrad der Insuffizienz, die Größe und Pumpfunktion des linken Ventrikels und andere Zeichen einer drohenden Überlastung des Herzens geachtet, um eine bevorstehende Verschlechterung frühzeitig zu erkennen. Diese „Verlaufsparameter“ sind wichtige Anhaltspunkte für eine optimale Planung der Therapie.
Bei Kindern, insbesondere Kleinkindern und Neugeborenen, verläuft die Mitralinsuffizienz schwerer und schneller als beim Erwachsenen oder Jugendlichen. Zumeist resultiert bei kleinen Kindern binnen dreier Jahre nach Diagnose einer Mitralinsuffizienz eine manifeste Herzinsuffizienz.
Prophylaxe und Therapie
Grundsätzlich gilt, dass alle Patienten mit einer „echten“ (nicht nur „physiologischen“) Mitralinsuffizienz ein erhöhtes Risiko tragen, an einer bakteriellen Endokarditis zu erkranken. Aus diesem Grund wird von den ärztlichen Fachgesellschaften seit Jahrzehnten eine konsequente Endokarditisprophylaxe vor allen Eingriffen wie Darmspiegelung und Zahnextraktion empfohlen, bei denen Bakterien in die Blutbahn gelangen können. Während europäische und deutsche Leitlinien diese Empfehlung vorsehen, wird sie von der American Heart Association (AHA) seit April 2007 auf Hochrisikopatienten mit einer künstlichen Herzklappe oder nach einer überstandenen Endokarditis beschränkt.[23]
Bei einer leichten Mitralinsuffizienz ist darüber hinaus keine Therapie erforderlich. Es sollten aber normale Blutdruckwerte eingehalten werden, da ein Bluthochdruck die Druckdifferenz zwischen linkem Ventrikel und linkem Vorhof und damit das Regurgitationsvolumen und die Druckbelastung des Vorhofes erhöht.
Im Kindesalter sind regelmäßige Kontrolluntersuchungen mittels Echokardiografie im Abstand von 6 bis 12 Monaten angezeigt.
Medikamentöse Therapie
Bei einer schweren Mitralklappeninsuffizienz mit Zeichen einer Herzinsuffizienz richtet sich die Therapie nach den Prinzipien der Herzinsuffizienztherapie, wobei die Verbesserung der Kontraktilität (durch Digitalis), die Verminderung der Vorlast (durch Diuretika und Nitrate) sowie die Senkung der Nachlast oder des peripheren Gefäßwiderstandes (durch Vasodilatatoren wie ACE-Hemmer, Prazosin und Nitroprussid) im Vordergrund stehen.[24] Ob eine medikamentöse Langzeittherapie mit ACE-Hemmern die Prognose auch bei beschwerdefreien Patienten ohne Herzinsuffizienz verbessert, ist noch umstritten. Bei gleichzeitig vorhandenen Herzrhythmusstörungen wie Vorhofflimmern kann der Einsatz von Antiarrhythmika notwendig sein.
Bei gegebener Indikation wie bei nicht valvulärem Vorhofflimmern (abhängig vom CHA2DS2-VASc Score und vom HAS-BLED-Score) erfolgt der Einsatz von Blutgerinnungshemmern (wie Phenprocoumon oder Warfarin) zur Prophylaxe einer Thrombus-Bildung innerhalb des (erweiterten) linken Vorhofes und hier besonders des linken Vorhofohres. Die neuen oralen Antikoagulanzien wie Rivaroxaban (Xarelto), Dabigatran (Pradaxa), Apixaban (Eliquis) sowie Edoxaban (Lixiana) verdrängen nach und nach Vitamin-K-Antagonisten wie Phenprocoumon oder Warfarin aufgrund der geringeren Blutungskomplikation bei der Schlaganfallprophylaxe.
Bei der akuten schweren Mitralinsuffizienz muss die Behandlung meist auf der Intensivstation erfolgen. Ziel der medikamentösen Therapie ist in diesem Fall eine Minderung des Regurgitationsvolumens, um einerseits den Vorwärtsfluss zu steigern und andererseits die Lungenstauung zu vermindern. Bei Patienten mit normalem Blutdruck kann dieses Ziel mit Nitroprussid-Natrium erreicht werden, bei niedrigem Blutdruck ist die zusätzliche Gabe von Katecholaminen wie Dobutamin sinnvoll. Diese Patienten profitieren oft auch von der Anwendung der intraaortalen Ballonpumpe, die zu einer Stabilisierung in der Vorbereitungsphase zur erforderlichen Klappenoperation beitragen kann.
Bei Kindern werden die leichten Verlaufsformen der Mitralinsuffizienz ebenfalls medikamentös behandelt. Der Beginn der medikamentösen Therapie hängt dabei vom Schweregrad selbst bzw. dem Verlauf der echokardiografischen Kontrollen ab. Primäres therapeutisches Ziel ist die Senkung der Nachlast (afterload). Wie beim Erwachsenen werden hauptsächlich ACE-Hemmer eingesetzt; zusätzlich werden Diuretika und Digitalis-Präparate (Digoxin, Digitoxin) verwendet.
Operative Therapie
Bei allen Patienten mit einer schweren Mitralinsuffizienz ist die Indikation für eine Herzklappenoperation zu prüfen. Dabei wird entweder
- eine Rekonstruktion der Herzklappe im Sinne einer offenen Operation vorgenommen,
- eine künstliche Herzklappe eingesetzt oder
- eine minimalinvasive perkutane Mitralklappenrekonstruktion, durchgeführt, bei der mittels eines kathetergestützten Verfahrens an der natürlichen Klappe ein Clip[25] platziert wird.
Grundsätzlich wird die Klappenrekonstruktion bevorzugt, da sie zu einer geringeren Beeinträchtigung der Herzfunktion führt und bei erhaltenem Sinusrhythmus keine dauerhafte Hemmung der Blutgerinnung (Antikoagulation) erfordert. Sie ist aber insbesondere bei stark geschrumpften, verkalkten oder gar zerstörten Klappensegeln nicht möglich, so dass dann nur ein Klappenersatz in Frage kommt. Die Chancen für eine Klappenrekonstruktion lassen sich mit Hilfe der Echokardiografie bereits vorher zuverlässig abschätzen, in Einzelfällen wird die Notwendigkeit einer künstlichen Klappe erst während der Operation deutlich.
Das minimalinvasive, kathetergestützte Mitralsegel-Clipping bietet sich vor allem bei Patienten an, die durch Alter oder Nebenerkrankungen ein stark erhöhtes Operationsrisiko haben. Es handelt sich um eine perkutane Mitralklappenrekonstruktion, bei der aus dem zu großen Lumen zwei kleine gemacht werden. Es sieht so aus, als wenn man aus einer 0 durch den Clip eine 8 macht. Der Patient hat jetzt an seiner Mitralklappe zwei kleine Klappenöffnungsflächen (KÖF) statt einer großen. Ihre Summe ist kleiner als die KÖF vor der Intervention. Bei stark erkrankten Patienten können auch mehrere Clips nebeneinander platziert werden. Durch intraoperative Messungen mittels Echokardiografie wird sichergestellt, dass es trotz der reduzierten Klappenöffnungsfläche keine Stenose entsteht. Der Rückfluss (also die Regurgitation) wird kleiner; das Herzzeitvolumen wird größer. Die bislang größte Studie zum Mitralsegel-Clipping (COAPT) zeigte bei Clip-Patienten ein signifikant reduziertes Sterberisiko und eine Verbesserung der Lebensqualität.[26]
Eine Klappenoperation ist sinnvoll, wenn eindeutig durch die Mitralinsuffizienz verursachte Beschwerden sich durch Medikamente nicht beseitigen lassen, solange die Pumpfunktion des linken Ventrikels nicht allzu schwer eingeschränkt ist (Ejektionsfraktion [EF] > 30 %).
Bei asymptomatischen Patienten (ohne Beschwerden) mit schwerer Mitralinsuffizienz wird eine Operation empfohlen, wenn Hinweise auf eine Überlastung des Herzens vorliegen. Dies ist der Fall bei eingeschränkter Pumpfunktion (EF < 60 %) oder erheblicher Vergrößerung (endsystolischer Durchmesser [LVESD] > 45 mm oder LVESD-Index > 26 mm/m²) des linken Ventrikels, gleichfalls beim Nachweis einer pulmonalen Hypertonie (systolischer Pulmonalarteriendruck > 50 mmHg (67 mbar) in Ruhe oder > 60 mmHg (80 mbar) bei Belastung). Bei einer rekonstruierbaren Mitralklappe wird die Indikation großzügiger gestellt, weil die erwartete Verbesserung durch die Operation höher einzuschätzen ist.
In Zweifelsfällen kann die Belastungshämodynamik, also die Veränderungen der Druckwerte und der Pumpfunktion des Herzens unter körperlicher Belastung, für die initiale Beurteilung der Operationsindikation hilfreich sein. Eine amerikanische Studie aus dem Jahr 2013 weist nun darauf hin, dass durch eine frühe operative Behandlung der Mitralklappe die Rate an Herzinsuffizienz-Erkrankungen gesenkt und die Lebenszeit der Betroffenen verlängert werden kann.[27]
Postoperativ sind Patienten mit einer rekonstruierten Klappe in der Regel nach einigen Wochen als „herzgesund“ zu betrachten. Wenn keine anderen Erkrankungen vorliegen, ist ihre Belastbarkeit nicht nennenswert eingeschränkt und eine besondere herzwirksame Therapie nicht erforderlich. Patienten mit einer künstlichen Herzklappe benötigen oftmals eine dauerhafte Blutgerinnungshemmung (Antikoagulation) durch Medikamente wie Marcumar®. Bei ihnen ist die Herzfunktion unter Belastung gelegentlich messbar eingeschränkt, in Abhängigkeit vom Durchmesser der eingesetzten Klappenprothese. Bei einer sonst normalen Herzfunktion ist diese Abweichung allerdings so gering, dass im Alltag keine Beschränkungen zu spüren sind.
Besonderheiten bei Kindern
Infolge des zumeist schnelleren Fortschreitens der Mitralinsuffizienz ist bei Kindern häufiger eine operative Therapie erforderlich. Sie ist im Vergleich zum Erwachsenenalter mit besonderen Problemen behaftet. Zum einen ist der Einsatz von Klappenprothesen bei Kindern vor Erreichen der Endgröße im Rahmen der Pubertät immer mit der Notwendigkeit einer oder mehrerer erneuter Operationen verbunden, um die Prothesengröße der Herzgröße anzupassen. Dies ist nicht unbegrenzt möglich. Zum anderen bedingt der zwingend erforderliche Einsatz von gerinnungshemmenden Medikamenten bei Vorhandensein einer Klappenprothese im Kindesalter vor der Pubertät deutliche Schwierigkeiten hinsichtlich Blutungskomplikationen. Insbesondere kleine Kinder halten sich nur eingeschränkt an die Verhaltensregeln zur Vermeidung von Blutungskomplikationen bei der langfristigen Einnahme von Gerinnungshemmern. Da die Gerinnungshemmung bei Einsatz einer Klappenprothese in jungen Lebensjahren auch über lange Zeiträume durchgeführt werden muss, wird die Indikation zum Einsatz einer Klappenprothese möglichst zurückhaltend gestellt. Dennoch ist bei Kindern mit einer operationsbedürftigen Mitralinsuffizienz langfristig in vielen Fällen mit einem Herzklappenersatz zu rechnen. Die kurz- und mittelfristige Prognose nach einem operativen Klappenersatz ist bei Kindern gut.[14] Die langfristige Prognose eines mechanischen oder bioprothetischen Klappenersatzes ist aufgrund des gehäuften Auftretens von behandlungsbedürftigen Herzrhythmusstörungen und linksventrikulärer Insuffizienz nur mäßig mit entsprechenden Morbiditäts- und Mortalitätsraten.[28]
Daher wird – wenn immer möglich – zunächst eine Klappenrekonstruktion ohne Einsatz einer Prothese versucht (Annuloplastie, Valvuloplastie).[29][30] Sichere und unzweifelhafte Kriterien zum Zeitpunkt des Einsatzes einer Klappenprothese gibt es im Kindesalter gegenwärtig nicht.
Prognose
Aufgrund des individuell sehr unterschiedlichen Verlaufs der Mitralinsuffizienz ist auch die Prognose der Patienten sehr verschieden. Man geht heute davon aus, dass Menschen mit einer leichten Mitralinsuffizienz ohne sonstige Herzerkrankung eine normale Lebenserwartung haben.
Patienten, bei denen die Indikation zur Operation nach den gegenwärtigen Leitlinien gestellt wurde, hatten eine 8-Jahres-Überlebensrate von 89 %. Zahlen aus den Jahren 1980 bis 1989 zeigen eine deutliche Abhängigkeit der Prognose von der Pumpfunktion des linken Ventrikels vor der Operation: Die 10-Jahres-Überlebensrate jener Patienten mit einer normalen Ventrikelfunktion (EF ≥ 60 %) lag bei 72 % und entsprach damit der Überlebensrate Gleichaltriger ohne Herzoperation, während sie mit 32 % bei einer EF von weniger als 50 % und 53 % bei einer EF zwischen 50 und 60 % signifikant geringer war.[31]
Plötzliche Todesfälle sind bei Patienten mit Mitralinsuffizienz selten, sie treten bei Patienten mit Sehnenfadenabriss mit einer Häufigkeit von 0,8 %, bei gleichzeitigem Vorhofflimmern allerdings mit einer Wahrscheinlichkeit von 4,8 % pro Jahr auf.
Mitralklappeninsuffizienz bei Tieren
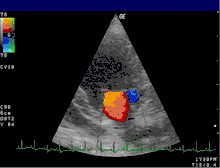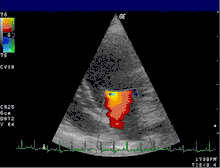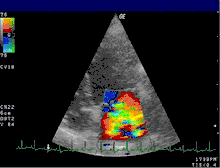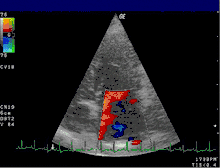
Bei Hunden und Katzen zählt die Mitralklappeninsuffizienz zu den häufigsten erworbenen Herzerkrankungen, bei Hunden ist die organische Mitralklappeninsuffizienz infolge einer degenerativen Veränderung der kollagenen Grundstruktur der Klappe (sog. Mitralklappenendokardiose) mit einem Anteil von knapp 40 Prozent sogar die am häufigsten diagnostizierte Herzerkrankung. Daneben kommt das Krankheitsbild als Begleiterscheinung einer Kardiomyopathie bei Hunden und Katzen regelmäßig vor und kann hier der Auslöser schwerwiegender Komplikationen wie Vorhofflimmern beim Hund und Thrombembolien bei Katzen sein.
Hunde
Vor allem Vertreter kleinerer Hunderassen sind für chronisch degenerative Mitralklappenerkrankungen empfänglich. Häufig hiervon betroffene Rassen sind unter anderem Cavalier King Charles Spaniel, Pudel, Chihuahua, Pekinese, Foxterrier und Cocker Spaniel. Die Prävalenz der Erkrankung liegt innerhalb einer Hundepopulation bei etwa 10 % bei fünf- bis achtjährigen Tieren und nimmt mit zunehmendem Alter zu, so dass mit 13 Jahren 30 bis 35 % der Tiere betroffen sind.[32] Für die Häufigkeit des Auftretens als sekundäres Krankheitsbild bei Kardiomyopathien liegen keine Daten vor, die Klappeninsuffizienz wird aber durch die krankheitsbedingte Erweiterung des Aufhängeapparates der Klappe häufig festgestellt. In seltenen Fällen kommt es zu Infektionen der Mitralklappe durch Bakterien, welche ebenfalls eine Klappeninsuffizienz zur Folge haben.
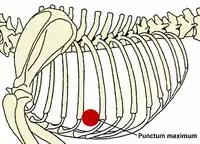
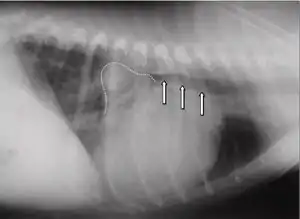
Die häufigsten Anzeichen einer verschlechterten Herzfähigkeit sind: abnehmende Leistungsfähigkeit, Husten, nächtliche Unruhe und Dyspnoe. In der Auskultation sind in den meisten Fällen holosystolische Herzgeräusche konstanter Intensität in verschiedensten Lautstärken (Grad 1 bis Grad 6) wahrnehmbar. Das lauteste Geräusch (Punctum maximum) der Mitralklappe liegt beim Hund im 5. Interkostalraum auf Höhe der Herzspitze. Im Röntgenbild ist häufig ein vergrößertes Herz feststellbar. Der linke Vorhof kann hierbei in Form eines Dreieckes („Mitralisdreieck“) nach kaudo-dorsal hervortreten. Die häufig feststellbare Abwinkelung zwischen Luftröhre und Wirbelsäule kann einem parallelen Verlauf gewichen sein, teilweise kann der Vorhof sogar die Luftröhre komprimieren und infolge der hierdurch verursachten mechanischen Reizung die Hustensymptome noch verstärken. In fortgeschrittenen Fällen liegt ein Lungenödem vor. Das Elektrokardiogramm ist häufig wenig spezifisch, teils sind Hinweise auf einen vergrößerten Vorhof (verlängerte P-Welle, über 0,04 Sekunden) oder eine vergrößerte Hauptkammer (QRS-Komplex länger als 0,06 Sekunden) erkennbar. Daneben kann es zur Ausbildung von Vorhof- oder Kammerextrasystolen kommen, in einigen Fällen wird ein Vorhofflimmern beobachtet. Dieses Symptom ist bei Hunden mit funktionellen Mitralinsuffizienzen aufgrund einer dilatativen Kardiomyopathie häufig. Echokardiografisch ist eine Mitralklappeninsuffizienz anhand einer Doppleruntersuchung leicht erkennbar. Daneben treten als Effekte auf: erweiterte Hauptkammer aufgrund der Volumenüberlastung, häufig Hyperkontraktilität aufgrund von Kompensationsmechanismen, deutlich vergrößerter Vorhof.
Entsprechend dem Schweregrad der Erkrankung bestehen verschiedene Verlaufsformen. Neben jahrelang symptomlosen oder symptomarmen Hunden kann sich die Erkrankung innerhalb weniger Monate immer weiter verstärken. Als Maß hierfür wird die NYHA-Klassifikation oder die ISACHC-Klassifikation verwendet. Die medikamentelle Therapie setzt üblicherweise erst mit dem Auftreten erster klinischer Symptome (siehe oben) ein.
Bei schwerer Erkrankung der Mitralklappe kann das Blut unter hohem Druck zurück fließen und die Vorhofwand am Punkt des Auftreffens des Jets so stark überlasten, dass ihre Zerreißung erfolgt. Daneben kann das Krankheitsbild dadurch akut verstärkt werden, dass Sehnenfäden reißen, die die Klappe während der Herzkontraktion fixieren, so dass ein Klappenvorfall eintritt.
Die derzeit übliche Therapie der Mitralklappeninsuffizienz beruht je nach Schweregrad der Erkrankung auf dem Einsatz von Pimobendan,[33] ACE-Hemmern und entwässernden Medikamenten.[34] Anders als beim Menschen konnte sich die chirurgische Therapie von degenerativen Klappenerkrankungen noch nicht durchsetzen, da neben einem hohen finanziellen und technischen Aufwand eine hohe operationsbedingte Sterblichkeitsrate der so versorgten Tiere beobachtet wurde.
Andere Tierarten
Bei Katzen werden Mitralklappeninsuffizienzen deutlich seltener als beim Hund beobachtet. Hier sind sie meist mit Erkrankungen des Herzmuskels als funktionelle Klappeninsuffizienz verbunden. Als relativ häufiger Sonderfall tritt eine Undichtigkeit dabei als Folgeerscheinung einer funktionellen Aortenstenose durch eine Verdickung des Herzmuskels im Ausflussbereiches der linken Herzkammer auf. In seltenen Fällen kommt es auch bei Katzen infolge von Endokardfibrosen zu organischen Mitralklappenerkrankungen.
Als weitere Tierart sind Pferde regelmäßig von einer Mitralklappeninsuffizienz betroffen. Bei schätzungsweise 45 % aller Pferde mit einem systolischen Herzgeräusch liegt eine Mitralklappeninsuffizienz vor, deren Ursache häufig eine Endokardiose zu sein scheint. Vermutlich sind zwischen 3 und 4 % aller Pferde von Erkrankungen der Mitralklappe betroffen.[35]
Bei Kaninchen ist das Auftreten des Krankheitsbildes ebenfalls beschrieben.
Literatur
- B. G. Baylen: Congenital mitral insufficiency. In: H. D. Allen, H. P. Gutgesell, E. B. Clark (Hrsg.): Moss and Adams’ Heart Disease in Infants, Children, and Adolescents Including the Fetus and Young Adult. 6. Auflage. November 2000. Lippincott Williams & Wilkins Publishers, ISBN 0-683-30742-8.
- R. O. Bonow, E. Braunwald: Mitral Regurgitation. In: D. P. Zipes et al. (Hrsg.): Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 7. Auflage. W.B. Saunders Company, Philadelphia 2004, ISBN 1-4160-0014-3.
- R. O. Bonow et al.: ACC/AHA Guidelines for the Management of Patients With Valvular Heart Disease. In: J Am Coll Cardiol. 2006 48, S. e1–e148. Leitlinien der US-amerikanischen Fachgesellschaften online (englisch).
- F. A. Flachkampf, W. G. Daniel: Mitralinsuffizienz. In: Internist. Band 47, 2006, S. 275–286.
- Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. (1. Auflage 1986) 5. Auflage. Springer, Berlin / Heidelberg / New York u. a. 1999, ISBN 3-540-65024-5, S. 235–245.
- Klaus Holldack, Klaus Gahl: Auskultation und Perkussion. Inspektion und Palpation. Thieme, Stuttgart 1955; 10., neubearbeitete Auflage ebenda 1986, ISBN 3-13-352410-0, S. 157–163, 170–172 und 178 f.
- W. N. Nelson, C. G. Couto et al.: Innere Medizin der Kleintiere. 1. Auflage. Urban & Fischer, München/ Jena 2006, ISBN 3-437-57040-4.
- S. H. Rahimtoola, M. Enriquez-Sarano, H. V. Schaff, R. L. Frye: Mitral valve disease. In: V. Fuster, R. W. Alexander, R. A. O’Rourke (Hrsg.): Hurst’s The Heart. 10. Auflage. McGraw-Hill Professional, New York 2000, ISBN 0-07-135694-0.
- J. Seeburger et al.: Perkutane und chirurgische Therapie der Mitralklappeninsuffizienz. In: Dtsch Arztebl Int. Nr. 108(48), 2011, S. 816–821 (Übersichtsarbeit).
Weblinks
- Mitralinsuffizienz: Diagnose, Therapie. (Memento vom 17. August 2011 im Internet Archive) Universität Essen
Einzelnachweise
- C. Ayabakan et al.: The Doppler echocardiographic assessment of valvular regurgitation in normal children. In: Turk J Pediatr. (2003); 45, S. 102–107. PMID 12921295.
- K. C. Bahadur et al.: Prevalence of rheumatic and congenital heart disease in schoolchildren of Kathmandu valley in Nepal. In: Indian Heart J. 2003 Nov-Dec;55(6), S. 615–618. PMID 14989511
- J. D. Thomson et al.: Left sided valvar regurgitation in normal children and adolescents. In: Heart. 2000 Feb;83(2), S. 185–187. PMID 10648494.
- A. Brand et al.: The prevalence of valvular regurgitation in children with structurally normal hearts: a color Doppler echocardiographic study. In: Am Heart J. 1992 Jan;123(1), S. 177–180. PMID 1729823
- J. P. Singh et al.: Prevalence and clinical determinants of mitral, tricuspid, and aortic regurgitation (the Framingham Heart Study). In: Am J Cardiol. (1999); 83, S. 897–902. PMID 10190406.
- F. Bursi et al.: Mitral regurgitation after myocardial infarction: a review. In: Am J Med. (2006); 119, S. 103–112. PMID 16443408
- G. Cioffi et al.: Functional mitral regurgitation predicts 1-year mortality in elderly patients with systolic chronic heart failure. In: European Journal of Heart Failure (2005); 7, S. 1112–1117. PMID 15919238.
- K. Yoshida et al.: Color Doppler evaluation of valvular regurgitation in normal subjects. In: Circulation. 1988 Oct;78(4), S. 840–847. PMID 3262454.
- Reinhard Larsen (1999), S. 243 (Hämodynamische Ziele bei Mitralinsuffizienz).
- T. Buck, R. Erbel: Fortschritte in der Diagnostik und Therapie der Mitralklappeninsuffizienz. In: Herz. (2006) Archivlink (Memento vom 27. September 2007 im Internet Archive)
- Georg Goliasch, Philipp E. Bartko, Noemi Pavo, Stephanie Neuhold, Raphael Wurm: Refining the prognostic impact of functional mitral regurgitation in chronic heart failure. In: European Heart Journal. Band 39, Nr. 1, 1. Januar 2018, ISSN 1522-9645, S. 39–46, doi:10.1093/eurheartj/ehx402, PMID 29020337.
- Andrea Rossi, Frank L. Dini, Pompilio Faggiano, Eustachio Agricola, Mariantonietta Cicoira: Independent prognostic value of functional mitral regurgitation in patients with heart failure. A quantitative analysis of 1256 patients with ischaemic and non-ischaemic dilated cardiomyopathy. In: Heart (British Cardiac Society). Band 97, Nr. 20, Oktober 2011, ISSN 1468-201X, S. 1675–1680, doi:10.1136/hrt.2011.225789, PMID 21807656.
- Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. (1. Auflage 1986) 5. Auflage. Springer, Berlin / Heidelberg / New York u. a. 1999, ISBN 3-540-65024-5, S. 235–245 (Mitralinsuffizienz); hier: S. 236.
- G. D. Webb et al.: Congenital Heart Disease. In: D. P. Zipes et al. (Hrsg.): Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 7. Auflage. W.B. Saunders Company, Philadelphia 2004, ISBN 1-4160-0014-3.
- C. D. van Karnebeek et al.: Natural history of cardiovascular manifestations in Marfan syndrome. In: Arch Dis Child. 2001 Feb;84(2), S. 129–137. PMID 11159287.
- C. F. Wippermann et al.: Mitral and aortic regurgitation in 84 patients with mucopolysaccharidoses. In: Eur J Pediatr. 1995 Feb;154(2), S. 98–101. PMID 7720756.
- J. Allen et al.: Mitral regurgitation after anthracycline treatment for childhood malignancy. In: Heart. 2001 Apr;85(4), S. 430–432. PMID 11250971.
- M. B. Lund et al.: Increased risk of heart valve regurgitation after mediastinal radiation for Hodgkin’s disease: an echocardiographic study. In: Heart. 1996 Jun;75(6), S. 591–595. PMID 8697163.
- J. L. Monin et al.: Functional assessment of mitral regurgitation by transthoracic echocardiography using standardized imaging planes diagnostic accuracy and outcome implications. In: J Am Coll Cardiol. (2005); 46, S. 302–309. PMID 16022959.
- W. Voelker: Strukturierter Datensatz zur Befunddokumentation in der Echokardiographie – Version 2004. In: Zeitschrift für Kardiologie (2004); 93, S. 997. doi:10.1007/s00392-004-0151-8.
- T. Buck et al.: Aktuelle Empfehlungen zur echokardiographischen Schweregradbeurteilung der Mitralklappeninsuffizienz. In: Herz. (2006); 31, S. 30–37.
- G. Grossmann et al.: Value of the proximal flow convergence method for quantification of the regurgitant volume in mitral regurgitation. In: Z Kardiol. (2004); 93, S. 944–953. doi:10.1007/s00392-004-0151-8.
- W. Wilson et al.: Prevention of Infective Endocarditis. Guidelines From the American Heart Association. A Guideline From the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group. In: Circulation. (2007) online (Memento des Originals vom 2. März 2008 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.. PMID 17446442
- Reinhard Larsen (1999), S. 240 f.
- Abbott Medical GmbH: Die perkutane Mitralklappenrekonstruktion.
- Clip-Therapie bei Mitralinsuffizienz: Nicht nur länger, sondern auch besser leben, auf kardiologie.org
- Rakesh M. Suri: Association Between Early Surgical Intervention vs Watchful Waiting and Outcomes for Mitral Regurgitation Due to Flail Mitral Valve Leaflets. In: JAMA. 310, 2013, S. 609, doi:10.1001/jama.2013.8643.
- I. Adatia et al.: Clinical course and hemodynamic observations after supraannular mitral valve replacement in infants and children. In: J Am Coll Cardiol. 1997; 29, S. 1089–1094. PMID 9120164
- S. Chavaud et al.: Reconstruction surgery in congenital mitral valve insufficiency (Carpentier’s techniques): long term results. J Thorac Cardiovasc Surg. 1998;115, S. 84–92. PMID 9451050.
- A. S. Aharon et al.: Early and late results of mitral valve repair in children. In: J Thorac Cardiovas Surg. 1994;107, S. 1262–1270. PMID 8176970
- M. Enriquez-Sarano et al.: Echocardiographic prediction of survival after surgical correction of organic mitral regurgitation. In: Circulation. (1994); 90, S. 830–837. PMID 8044955.
- J. W. Buchanan: Prevalence of Cardiovascular Disorders. In: R. F. Fox, D. Sisson, N. S. Moïse: Textbook of Canine an Feline Cardiology: Principles and Clinical Practice. 2. Auflage. Saunders, Philadelphia 1999, ISBN 0-7216-4044-3.
- J. Häggström et al.: Effect of pimobendan or benazepril hydrochloride on survival times in dogs with congestive heart failure caused by naturally occurring myxomatous mitral valve disease: the QUEST study. In: J Vet Intern Med. 2008 Sep-Oct;22(5), S. 1124–1135 PMID 18638016
- IMPROVE Study Group: Acute and short-term hemodynamic, echocardiographic and clinical effects of enalapril maleate in dogs with naturally acquired heart failure:results of the Invasive Multicenter Prospective Veterinary Evaluation of Enalapril study. In: J Vet Intern Med. 1995; 9, S. 234, PMID 8523320.
- A. Michl: Klinische und weiterführende kardiologische Untersuchungen bei Warmblutpferden mit Herzklappeninsuffizienzen. Dissertation. Hannover 2001, S. 20–21. d-nb.info