Weisheitszahn
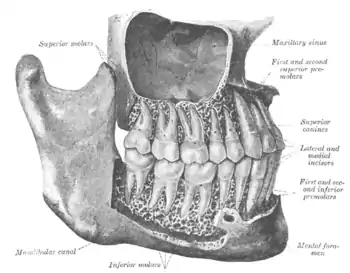
Der Weisheitszahn (Synonyma Dritter Molar, lateinisch Dens sapiens, Dens serotinus ‚spät kommend‘) ist von der Mitte aus gezählt der achte Zahn im menschlichen Gebiss. Normalerweise hat ein Mensch vier Weisheitszähne, in jedem Gebissquadranten einen.
| Klassifikation nach ICD-10 | |
|---|---|
| K00.2 | Abnormitäten in Größe und Form der Zähne |
| K00.4 | Störung der Zahnbildung |
| K00.6 | Störungen des Zahndurchbruchs |
| K00.9 | Störung der Zahnentwicklung, nicht näher bezeichnet |
| K01.0 | Retinierte Zähne |
| K01.01 | Impaktierte Zähne |
| K03.3 | Pathologische Zahnresorption |
| K03.5 | Ankylose der Zähne |
| ICD-10 online (WHO-Version 2019) | |
Allgemein
Besonderheiten und Name
Der Zahnwechsel endet zunächst mit dem Durchbruch der zweiten Molaren im Alter von 12 Jahren. Weisheitszähne entwickeln sich erst später. Bei manchen Menschen ist eine Mineralisation des Weisheitszahnkeimes im Röntgenbild erst mit 14 Jahren nachweisbar. Sie brechen meist erst im Erwachsenenalter, teilweise gar nicht durch. Von diesem späten Durchbruch leitet sich der Name „Weisheitszahn“ im Deutschen ab. Die Bezeichnung stammt ursprünglich vom persischen Arzt Avicenna (980–1037) aus dem Qānūn fī ṭ-Ṭibb (القانون في الطب ‚Kanon der Medizin‘), die in der Übersetzerschule von Toledo ins Lateinische als dentes intellectus übersetzt wurden. Im Griechischen wurden sie von Kleanthes Sophronisteres genannt.[1] In anderen Sprachen weist der Name ebenfalls einen Bezug zu Weisheit oder Verständigkeit auf, z. B. im Japanischen (知恵歯 chieba). Es gibt jedoch auch andere sprachliche Ableitungen, so etwa „kauernder Zahn“ im Thai, „jüngster Zahn“ im Indonesischen oder „den Eltern unbekannt“ (親知らず oyashirazu) im Japanischen, nach der Annahme, dass die Zähne erst auftreten, wenn die Kinder aus dem Elternhaus bereits ausgezogen sind. Arabisch heißen sie ضرس العقل / ḍirs al-ʿaql /‚Zahn des Geistes‘, im Französischen dent de sagesse, im Italienisch dente del giudizio.
Form und Aussehen
Weisheitszähne weichen häufiger als andere Zähne von ihrer charakteristischen anatomischen Form ab. So treten Weisheitszähne mit drei oder fünf Höckern auf. Auch die Anzahl der Wurzeln ist unterschiedlich. Sie können miteinander verwachsen oder hakenförmig gebogen sein, so dass eine ggf. notwendige Extraktion der Zähne erschwert ist. In seltenen Fällen wachsen hinter den Weisheitszähnen noch überzählige Weisheitszähne, so genannte Distomolaren, auch Neuner genannt.[2]
Evolutionäre Entwicklung
Die erheblichen Unterschiede der Form und des Durchbruchzeitpunkts der Weisheitszähne sowie das gelegentliche völlige Fehlen der Zahnanlagen ist möglicherweise die Folge einer evolutionären Entwicklung. Weitgehend anerkannt ist heute, dass die ursprünglichen Plazentatiere in jeder Kieferhälfte drei Schneidezähne, einen Eckzahn, vier Vorbackenzähne und drei Backenzähne hatten. Ihre Zahnformel lautet demnach 3 · 1 · 4 · 3, ihre Zahnzahl betrug 44.[3] Alle heute lebenden Altweltaffen, darunter die Schimpansen und der Mensch, haben hingegen die Zahnformel 2 · 1 · 2 · 3, damit 32 Zähne. Beim heutigen Menschen können Weisheitszähne also als Rudiment betrachtet werden. Die beim Menschen noch immer anhaltende Reduzierung der Zahnzahl ging – wie das Fossil Ardi belegt – schon vor mehreren Millionen Jahren einher mit einer Verkleinerung der Schnauze und der Eckzähne.
Klassifikation
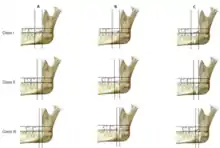
Pell und Gregory
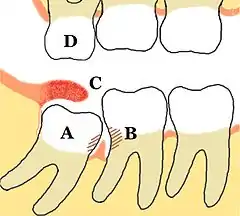
A = Retinierter Weisheitszahn 48 mit mesialer Karies;
B = distale Karies am Zahn 47, dazwischen Gingivitis;
C = entzündete, künstliche Zahnfleischtasche;
D = Elongierter Zahn 18
Die Position des dritten Molaren in Bezug zur Okklusionsebene des zweiten Molaren und zum Abstand zwischen dem Ramus mandibulae (aufsteigender Unterkieferast) und der distalen Seite des zweiten Molaren haben G. J. Pell und B. T. Gregory klassifiziert.[4][5] Daneben gibt es die Klassifikation nach G. B. Winter,[6] die von W. H. Archer[7] und G. O. Kruger[8] modifiziert wurde.[9]
Klassifikation nach Pell und Gregory
- Klasse 1. Es steht ausreichend Platz zur Verfügung zwischen dem vorderen Rand des aufsteigenden Astes und dem distalen Rand des zweiten Molaren nach dem Durchbruch des 3. Molaren.
- Klasse 2. Der zur Verfügung stehende Platz zwischen dem Vorderrand des Ramus mandibulae und dem distalen Rand des zweiten Molaren ist kleiner als die mesio-distale Ausdehnung der Krone des 3. Molaren. Dies bedeutet, dass der distale Abschnitt der Krone des 3. Molaren durch Knochen des aufsteigenden Astes bedeckt ist.
- Klasse 3. Der 3. Molar ist völlig vom Knochen des Vorderrands des aufsteigenden Astes bedeckt. Es steht nicht genügend Platz zur Verfügung.
Gesundheitliche Folgen
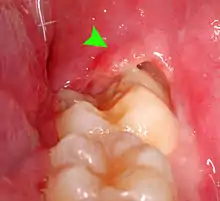
Das Missverhältnis zwischen Kiefergröße und Zahnanzahl führt am Kieferwinkel, dem Übergang vom horizontalen zum aufsteigenden Ast des Unterkiefers dazu, dass sie häufig keinen ausreichenden Platz mehr finden und vollständig retiniert bleiben oder nur unvollständig durchbrechen (Teilretention). Vollständig retinierte Zähne bleiben normalerweise symptomlos, teilretinierte führen hingegen oft zu Entzündungen (siehe: Dentitio difficilis), die sich zu Abszessen entwickeln können. Ursache für eine solche Entzündung ist die Bildung einer kapuzenförmigen Zahnfleischtasche, die nur schwer oder gar nicht gereinigt werden kann. Bakterien können sich in dieser Tasche mit Hilfe von sich zersetzenden Speiseresten schnell vermehren. Infolgedessen müssen die betroffenen Zähne häufig entfernt werden. Auch kann Karies begünstigt werden, wenn Weisheitszähne so an einem Nachbarzahn anliegen, dass dort nur schwer geputzt werden kann.
Im extrem seltenen Fall kann die Entzündung in eine Phlegmone übergehen, die lebensbedrohlich werden kann.
Brechen die Weisheitszähne nur in einem Kiefer durch, fehlt ihnen der Antagonist („Gegenspieler“). In der Folge elongieren sie über die Kauebene, bis sie schließlich auf den Gegenkiefer stoßen. Weisheitszähne können zu „Gleithindernissen“ werden, die zu Zahnschäden, nächtlichem Zähneknirschen (Bruxismus) und Kiefergelenksbeschwerden führen können.
Retinierte Weisheitszähne
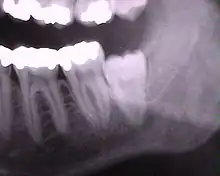
Als „retiniert“ (lateinisch retinere re ‚zurück‘, tenere ‚halten‘) bezeichnet man einen Weisheitszahn, der nicht altersgerecht durchgebrochen ist. Ob ein Weisheitszahn retiniert ist, hängt vom Alter, Geschlecht und Entwicklungsstand des Patienten ab. Die Beurteilung anhand eines Röntgenbildes ist nicht immer eindeutig und bedarf einer Verlaufskontrolle.[10]
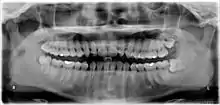
Die folgenden Röntgenbilder sind Ausschnitte aus Orthopantomogrammen (OPG):
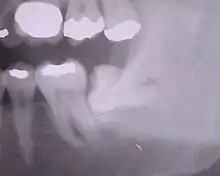 Weisheitszahn 38; retiniert und verlagert; mesiale Kippung um fast 90°
Weisheitszahn 38; retiniert und verlagert; mesiale Kippung um fast 90°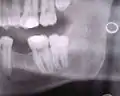 Weisheitszahn 38; fast bis zur Kauebene durchgebrochen; distale Wand vollständig im Knochen; voll ausgebildete Wurzel; Wurzelspitzen projizieren sich auf den Nervus alveolaris inferior
Weisheitszahn 38; fast bis zur Kauebene durchgebrochen; distale Wand vollständig im Knochen; voll ausgebildete Wurzel; Wurzelspitzen projizieren sich auf den Nervus alveolaris inferior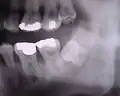 Weisheitszahn 38; retiniert und verlagert – stark nach mesial gekippt; sehr kurze Wurzelspitzen projizieren sich auf den Nervus alveolaris inferior
Weisheitszahn 38; retiniert und verlagert – stark nach mesial gekippt; sehr kurze Wurzelspitzen projizieren sich auf den Nervus alveolaris inferior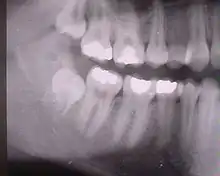 Weisheitszähne 48 und 18; Zahn 48 – keine Kippung, Wurzel nur teilweise ausgebildet, Krone teilweise noch knöchern bedeckt
Weisheitszähne 48 und 18; Zahn 48 – keine Kippung, Wurzel nur teilweise ausgebildet, Krone teilweise noch knöchern bedeckt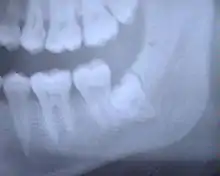 Weisheitszahn 38 angelegt; retiniert – Krone unter Zahn 37 verkeilt; Krone okklusal nicht mehr von Knochen bedeckt; nur eine Wurzel sichtbar – relativ kurz aber voll ausgebildet.
Weisheitszahn 38 angelegt; retiniert – Krone unter Zahn 37 verkeilt; Krone okklusal nicht mehr von Knochen bedeckt; nur eine Wurzel sichtbar – relativ kurz aber voll ausgebildet.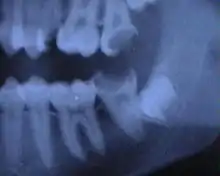 Weisheitszahn 38 angelegt – fast noch keine Wurzel ausgebildet; medial gekippt.
Weisheitszahn 38 angelegt – fast noch keine Wurzel ausgebildet; medial gekippt.
Entfernung von Weisheitszähnen
Die Entfernung eines Zahnes erfolgt durch eine Lockerung des Zahnes in seinem Zahnfach. Hierzu wird der Zahn langsam und mit dosierter Kraft mittels eines Hebels oder einer Zange hin- und her bewegt, wodurch der Alveolarknochen gedehnt und die Alveole erweitert wird. Bei einwurzligen Zähnen kann ergänzend eine Drehbewegung durchgeführt werden, wodurch die Sharpey-Fasern, an denen der Zahn in der Alveole aufgehängt ist, reißen.
Extraktion
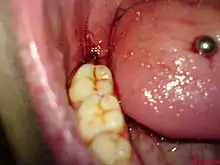
Viele Weisheitszähne stehen regulär in der Zahnreihe. Sie lassen sich erforderlichenfalls wie andere Zähne extrahieren. Im Unterkiefer ist in der Region des Kieferwinkels der Knochen kompakt und bukkal dicker, wodurch sich die Alveole nicht so leicht aufweiten lässt. Im Oberkiefer ist der den Weisheitszahn umgebende Knochen spongiös. Das erleichtert eine Extraktion.
Operative Zahnentfernung
Die Osteotomie (operative Entfernung) eines Weisheitszahnes erfolgt in der Regel unter örtlicher Betäubung durch einen chirurgisch versierten Zahnarzt, einen Oralchirurgen oder einen Kieferchirurgen. Bei sehr ängstlichen Patienten kann auf deren Wunsch in entsprechend ausgerüsteten Arztpraxen eine Analgosedierung durchgeführt werden, die den Patienten beruhigt und dessen Wahrnehmung reduziert.
Ist eine besonders schwierige Zahnentfernung zu erwarten oder kann durch eine Leitungs- oder Infiltrationsanästhesie ein schmerzloser Eingriff nicht gewährleistet werden, kann auch eine Vollnarkose in Betracht gezogen werden. In Fällen, in denen alle vier Weisheitszähne in einer Sitzung entfernt werden sollen, wird eine Vollnarkose erwogen.
Eine operative Entfernung erfolgt durch eine Schnittführung auf dem Kieferkamm, gegebenenfalls mit einem sogenannten Entlastungsschnitt nach bukkal. Nachdem der Knochen beziehungsweise der Zahn ganz oder teilweise durch ein Wegklappen des Zahnfleisches freigelegt worden ist, wird erforderlichenfalls der den Zahn bedeckende Knochen mittels einer Knochenfräse (Lindemannfräse) unter Kühlung mit einer isotonischen Kochsalzlösung weggefräst. Die Öffnung muss so groß sein, dass der Zahn hindurch passt.
Wenn der Zahn sehr fest im Kiefer verankert ist, der Zahn im Kiefer verlagert ist oder die Extraktionsöffnung zu klein ist, kann es erforderlich sein, den Zahn vor seiner Entfernung im Kiefer durchzutrennen. Wird der Weisheitszahn als Zahnkeim schon vor seinem Durchbruch operativ entfernt, so spricht man von einer Germektomie. Die entstandene Wunde wird durch chirurgische Nähte verschlossen.
Mögliche Komplikationen
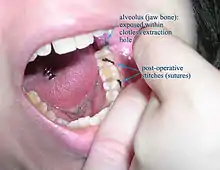
- Schmerzen, Ödem (Schwellung), Hämatom (Bluterguss)
- Schwierigkeiten bei der Mundöffnung bis hin zur Kieferklemme, Schluckbeschwerden
- Alveolitis sicca (trockene Alveole, engl. Dry Socket): Klinisches Bild einer Wundinfektion des Kieferknochens nach einer Zahnentfernung infolge des Zerfalls des Blutkoagulums
- Nachblutung
Seltener treten die folgenden Komplikationen auf:
- Nebenwirkungen des Anästhetikums
- Irritation (Reizung) oder Durchtrennung des Nervus alveolaris inferior[2]
- Irritation oder Durchtrennung des Nervus lingualis
- Fraktur (Bruch) des Unterkiefers
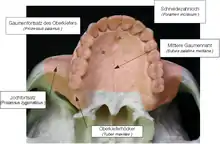
- Abriss des Tuber maxillae (dessen Lage siehe Abbildung).
- Eröffnung der Kieferhöhle
- Eine Zahnwurzel (oder ein Teilstück) gelangt in die Kieferhöhle
- Bruch der Injektionskanüle
Verhalten nach der Operation
Vorsorglich soll ein Schmerzmedikament verordnet werden.[11] Das Schmerzmittel soll keine Acetylsalicylsäure (etwa Aspirin) enthalten, da diese die Blutgerinnung negativ beeinflusst. Patienten mit gerinnungshemmender Behandlung (Phenprocoumon, Marcumar), können vorübergehend auf niedermolekulare Heparinpräparate umgestellt werden, die aktuelle S3-Leitlinie "Zahnärztliche Chirurgie unter oraler Antikoagulation/ Thrombozytenaggregationshemmung" sieht hier allerdings keinen Vorteil und votiert für ein Belassen der originären gerinnungshemmenden Medikation.[12] Die Wunde schließt sich normalerweise im Laufe der ersten Wochen nach der Behandlung. Bei besonders komplizierten Eingriffen oder bei einer vorangegangenen Infektion kann von dem behandelnden Arzt ein Antibiotikum verschrieben werden.
In der ersten Zeit nach der Operation ist das richtige Verhalten für eine gute Wundheilung und die Minderung der unvermeidbaren OP-Folgeerscheinungen wichtig:
- In den ersten 24 Stunden sollte die Wunde im zwanzigminütigen Wechsel gekühlt werden. Dies bewirkt eine geringere Schwellung. Hierzu können Kühlpackungen verwendet werden.
- Spülen behindert den natürlichen Wundheilungsprozess.
- Nach der Extraktion, beziehungsweise Operation sollte auf Koffein (Kaffee, Schwarztee, Energydrinks) verzichtet werden, da hierdurch möglicherweise eine Steigerung des Blutdrucks Nachblutungen verursacht werden könnte. Auf Alkohol sollte wegen seiner gerinnungshemmenden Wirkung ebenfalls verzichtet werden. Tabakrauch erhöht die Gefahr von Wundheilungsstörungen.
- In den ersten Tagen nach der Extraktion/Operation sollte auf Milch verzichtet werden, da die Milchsäurebakterien bei Verzehr möglicherweise in die Wunde eindringen und dort Entzündungen hervorrufen können.
- Am Operationstag empfiehlt es sich, zunächst nur Suppen und breiförmige Speisen zu konsumieren.
- Die Zahnpflege sollte möglichst wie gewohnt fortgeführt werden. In den ersten Tagen können die Zähne im Wundbereich ausgespart werden. Sie sollten aber baldmöglichst mit einer weichen Bürste gereinigt werden.
- Alternativ kann eine chlorhexidinhaltige Mundspülung verwendet werden. Mundspülungen mit mindestens 0,1 % Chlorhexidingehalt wirken antiseptisch und vermindern die Keimzahl in der Mundhöhle. Daher können diese Mundspülungen kurzzeitig das Zähneputzen ersetzen und auch die Behandlung von lokalen Entzündungen in der Mundhöhle unterstützen.
- Sportliche Aktivitäten und körperliche Anstrengungen sind zu vermeiden, da der steigende Blutdruck Nachblutungen hervorrufen kann. Außerdem behindert starke Anstrengung den Körper bei der Regeneration und verzögert die Wundheilung.
- Auf übermäßige Wärmebelastung, wie Sonnenbäder, Solarium und Saunaaufenthalte, sollte verzichtet werden.
Literatur
- S2k-Leitlinie Operative Entfernung von Weisheitszähnen der Deutschen Gesellschaft für Mund-, Kiefer- und Gesichtschirurgie (DGMKG) und der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK). In: AWMF online (Stand August 2019)
Weblinks
- Operative Entfernung von Weisheitszähnen (PDF; 120 kB) Wissenschaftlich abgesicherte Patienteninformation der Bundeszahnärztekammer und der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde
- Studie zum Thema Schmerzen nach der Weisheitszahn OP
Einzelnachweise
- Georg Carabelli von Lunkaszprie: Systematisches Handbuch der Zahnheilkunde. Band 1: Geschichtliche Übersicht der Zahnheilkunde. Braumüller und Seidel, Wien 1831, (Digitalisat)
- Heinz-Theo Lübbers, Karl Dula: Digitale Volumentomographie. 1st ed. 2021. Berlin, Heidelberg 2021, ISBN 978-3-662-57405-8.
- Winfried Henke, Hartmut Rothe: Stammesgeschichte des Menschen. Eine Einführung. Springer, Berlin u. a. 1999, ISBN 3-540-64831-3, S. 33 f.
- Glenn J. Pell, G. Thaddeus Gregory: Report on a ten-year study of a tooth division technique for the removal of impacted teeth. In: American Journal of Orthodontics and Oral Surgery. Band 28, Nr. 11, 1942, S. B660–B666, doi:10.1016/S0096-6347(42)90021-8.
- G. J. Pell, B. T. Gregory: Impacted mandibular third molars: classification and modified techniques for removal. In: Dental Digest. Band 39, 1933, ISSN 0011-8567, S. 330–338.
- George B. Winter: Principles of Exodontia as Applied the Impacted Mandibular Third Molar. A complete Treatise on the Operative Technic with Clinical Diagnoses and Radiographic Interpretations. American Medical Book Co., St. Louis MO 1926.
- W. Harry Archer: Oral and Maxillofacial Surgery. 2 Bände. 5. Auflage. Saunders, Philadelphia PA 1975, ISBN 0-7216-1362-4.
- Gustav O. Kruger (Hrsg.): Oral and Maxillofacial Surgery. 6. Auflage. Mosby, St. Louis MO 1984, ISBN 0-8016-2793-1.
- Impacted Mandibular 3rd Molar Classification. In: Dentistry and Medicine. 2014. Abgerufen am 29. November 2015.
- Frank Schneider: Retinierte Weisheitszähne. (PDF; 576 kB) In: Weisheitszahn eBook. 2012.
- Till S Mutzbauer: Schmerztherapie bei Weisheitszahnentfernung. (PDF; 113 kB) In: Schmerzen nach Weisheitszahn OP. 2016.
- awmf.org