Kniegelenksarthrose
Mit Kniegelenksarthrose oder Gonarthrose (von altgriechisch γόνυ gony, deutsch ‚Knie‘ und altgriechisch ἄρθρον arthron, deutsch ‚Gelenk‘) bezeichnet man einen Verschleiß der knorpeligen Gelenkflächen des Kniegelenks.
| Klassifikation nach ICD-10 | |
|---|---|
| M17 | Gonarthrose (Arthrose des Kniegelenkes) |
| ICD-10 online (WHO-Version 2019) | |
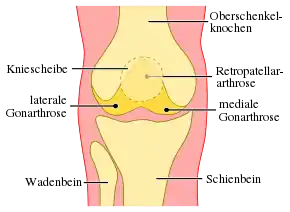
Betroffene Gelenkabschnitte
Das Kniegelenk besteht aus drei Gelenkabschnitten, die allesamt (Pangonarthrose) oder einzeln betroffen sein können. Bei Verschleiß im Kniescheibengelenk (Femoropatellargelenk) wird oft von einer Retropatellararthrose (Arthrose im Kniegelenk, hinter der Kniescheibe[1]) gesprochen. Ist das innere oder mediale Kompartiment des Femorotibialgelenks betroffen, liegt eine mediale Gonarthrose, oder bei oft gleichzeitiger O-Bein-Fehlstellung eine Varus-Gonarthrose vor. Die Arthrose des äußeren oder lateralen femorotibialen Kompartiments ist die laterale Gonarthrose, oder bei gleichzeitiger X-Bein-Fehlstellung die Valgus-Gonarthrose.
Kniescheibengelenk (Femoropatellargelenk)
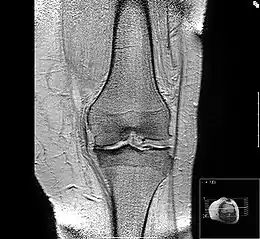
Bei dem Bild rechts handelt sich um ein horizontales Schnittbild durch das Kniescheibengleitlager und dem unteren Ende des Oberschenkels, den Femurkondylen. Das Bild wurde mit einem NMR-Gerät erstellt. Zu sehen sind die dünne Knorpelschicht (die Kniescheibe ist nach außen verschoben), die Kniescheibengleitrinne und die Rückfläche der Kniescheibe. Diese hat mit Knochenausziehungen, den Osteophyten, auf die geänderten Belastungsverhältnisse reagiert: Der an den Knorpel angrenzende Knochen ist verdichtet.
Am Gleitlager der Kniescheibe kommt es vielfach zu einer ungleichmäßigen Lastverteilung in diesem Gelenkabschnitt. Die Streckmuskulatur des Oberschenkels kann innerhalb kurzer Zeit (14 Tage) auf eine eingeschränkte Belastbarkeit des Knies reagieren, der körpermittig gelegene Bauch dieses Muskels (Quadriceps, der Vierköpfige) verliert schnell an Kraft mit der Folge, dass die Last auf die Kniescheibenrückfläche verlagert wird.
Der Knorpel der Kniescheibenrückfläche ist mit bis zu 7 mm die dickste Knorpelschicht im Körper. Dieser Knorpel wird nicht durchblutet, sondern nur über die Gelenkflüssigkeit ernährt. Bei dieser Dicke kann das nicht mehr durch Diffusion allein funktionieren. Hier kommt ein Walkvorgang zum Tragen: Unter Last wird Synovia (Gelenkflüssigkeit) in den Knorpel hinein- und wieder herausgedrückt. Damit ist ein genügender Austausch gegeben, solange die Auflagelast im physiologischen Bereich bleibt. Das System verträgt weder zu viel noch zu wenig Druck. Weicht dieser Druck weit genug vom Idealbereich ab, kommt es zu Knorpelernährungsstörungen. Der Knorpel degeneriert, fasert auf, wird rau: Das Gleitlager der Kniescheibe fängt an zu reiben. Man spricht nun von einer Demaskierung des Knorpels. Das erste Symptom hierbei ist der Schmerz auf der Treppe, beim Aufrichten aus der Hocke oder beim längeren Sitzen. Der Volksmund nennt diese Symptome „Theaterknie“, weil sie früher bei Menschen auftraten, die nach dem ersten Akt eines Stückes mit den Füßen scharrten.
Mediales Kompartiment
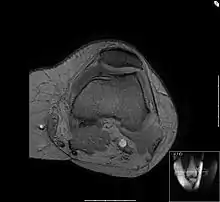
In diesem Bild ist erkennbar, dass der Knorpel im Innenseitigen (medialen) Bereich des Gelenkes aufgebraucht ist und im medialen Bereich des Schienbeinkopfes der unter dem Knorpel gelegene Knochen verdichtet ist. Dies wird „sklerosiert“ oder „eburnisiert“ genannt. Sowohl im seitlichen (lateralen) als auch im medialen Gelenkanteil ist es zu osteophytären Reaktionen gekommen. Der Körper versucht, durch eine Verbreiterung der Auflagefläche den auf den Gelenkknorpel lastenden Druck zu mindern. In der höheren Auflösung sind auf diesem Bild die Muskelzüge um das Knie deutlich zu sehen, in der verkleinerten Abbildung kommt das nicht zur Darstellung. Durch die „Höhenminderung des medialen Gelenkspaltes“ (klinischer Jargon, gemeint ist die Höhenminderung des Knorpels) kommt es zu einer Fehlstellung des Kniegelenkes, das Bein weicht in die Varus- oder O-Fehlstellung ab. Die Lotlinie vom Hüftkopf durch das Sprunggelenk wandert aus dem Zentrum des Knies in Richtung mediales Kompartement aus, der Auflagedruck in dem schon verschlissenen Teil des Gelenkes nimmt weiter zu, das Krankheitsbild verschlimmert sich selbst.
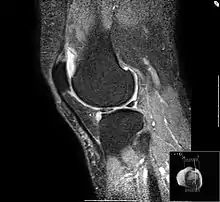
Die Darstellungstechnik ist etwas anders als auf den oberen Bildern, der Reizerguss - im Prinzip Wasser - kommt hier weiß zur Darstellung. Zu sehen ist die Verteilung der Gelenkflüssigkeit (Synovia), dazu zeigen sich, besonders am oberen Pol der Kniescheibe, Osteophyten.
Ein gesundes Knie braucht eine Valgus- oder X-Stellung von 8 Grad. Schäden am Innenmeniskus sind insbesondere bei Leistungssportlern (z. B. Fußballspielern) häufig. Wird der Meniskus verletzt, bietet sich die operative Entfernung des zerrissenen Anteils an. Das ist sinnvoll, weil das Meniskusgewebe die gleiche Oberflächenhärte hat wie der Knorpel des Gelenkes. Bleibt das Fragment im Knie, führt das in kurzer Zeit zu Knorpelschäden.
Wenn dieses Gewebe operativ entfernt wird, verkleinert sich aber die Auflagefläche der Oberschenkelrolle auf dem Schienbeinkopf. Im Zusammenspiel mit dem vorausgegangenen Meniskusschaden bewirkt das einen Knorpelschaden oder Defekt an der Oberschenkelrolle. Diese Abriebsprozesse führen dazu, dass der mediale Gelenkspalt zusammensackt, das Knie verformt sich im Sinne eines O-Beines oder Varus-Fehlstellung. Diese bewirkt, dass die Lotlinie, die vom Zentrum des Hüftkopfes durch das Knie ins Sprunggelenk fällt, weiter in den mittigen Bereich des Knies verlagert wird. Dieser Bereich wird mehr, der äußere Bereich weniger stark belastet. Der Verschleiß in diesem schon geschädigten medialen Anteil des Knies schreitet fort, die Fehlstellung wird stärker, die Lastverteilung verlagert sich weiter, der Kreis schließt sich. Das Endstadium ist die Varusgonarthrose, die oft nur noch operativ zu behandeln ist.
Laterales Kompartiment
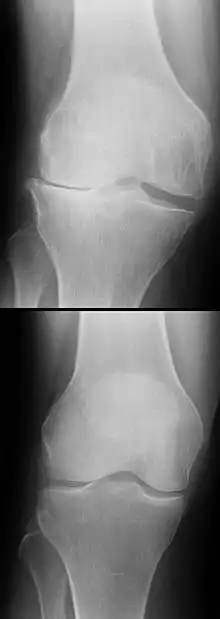
Ebenso wie der innere Bereich des Kniegelenkes kann sich auch der äußere degenerativ verändern. Die Abriebsprozesse führen auch hier zu einer sich selbst verstärkenden Verformung, die Traglinie des Beines wandert diesmal in den äußeren Bereich des Knies, eine X-Bein- oder Valgus-Fehlstellung ist die Folge. Meist ist der Bandapparat bei Valgus-Deformitäten lockerer als bei O-Beinen. Das macht die operative Behandlung schwieriger.
Im Röntgenbild zeigt sich die Verschmälerung des äußeren Kniegelenkspaltes und auch die X-Bein-Stellung. Am Schienbeinkopf ist eine Ausziehung zu sehen. Die Röntgenzeichen der Gonarthrose sind meistens eindeutig, so dass eine Kernspin-Untersuchung in der Regel nicht notwendig ist.
Therapie
Konservative Therapieformen
Das Knie ist häufig von Verletzungen betroffen. Jeder, auch vorübergehende, Schmerzzustand führt zu einer Schwächung der Oberschenkelmuskulatur. Der erste, wesentliche Schritt besteht also darin, durch ein geeignetes Trainingsprogramm die Streckmuskulatur des Oberschenkels wieder aufzubauen. Reizstrom und elektrische Muskelstimulation sind hier brauchbar und schädigen weder das Knie noch den Patienten. Eine weitere wichtige Maßnahme, insbesondere zu Beginn der Erkrankung, kann das Arzt-Patienten-Gespräch sein. Hier kann der Patient durch den behandelnden Arzt über die Krankheit, den Verlauf und die Therapiemöglichkeiten aufgeklärt und können die Möglichkeiten der Mitwirkung an der Therapie besprochen werden. Weitere konservative Therapieformen, deren Kosten in Deutschland von den gesetzlichen Krankenkassen übernommen werden, sind z. B.
- Entlastung in Form von Dämpfung (z. B. Pufferabsätze)
- Gewichtsreduktion und Gehhilfen wie Gehstock, Unterarmgehstütze, Rollator und Rollstuhl
- Akupunktur kann laut Leitlinien-Empfehlungen Schmerzen und Funktionseinschränkungen lindern.[2][3]
Alternative Therapieformen
Andere Therapieformen, deren Kosten von den gesetzlichen Krankenversicherungen in Deutschland in der Regel nicht übernommen werden, da kein wissenschaftlicher Wirkungsnachweis vorliegt, sind z. B.:
- Kinesiotaping
- Low-Level-Lasertherapie
- Pulsierende Magnetfeldtherapie (PMT)
- Blutegeltherapie
Medikamente
Zur Schmerzlinderung und als entzündungshemmendes (antiinflammatorisches) Agens eignen sich nichtsteroidale Antirheumatika (NSAIDs) gemäß WHO I. Gängige orthopädisch-schmerztherapeutische Praxis ist im individuellen Fall auch die Einstellung auf Analgetika der Stufe WHO II und III (also zentral wirksame Stoffe ohne bzw. mit BTM-Pflicht), jeweils alleine oder in Kombination. Alle Medikamente weisen jedoch eine Reihe von Nebenwirkungen auf und sollten daher gezielt und vorsichtig verschrieben werden. Spätestens hier ist die Vorstellung bei einem geeigneten Facharzt/Fachärztin für Orthopädie bzw. Orthopädie und Unfallchirurgie indiziert, ggf. in Kombination mit weiteren Schmerztherapeuten. Gängige Kontraindikationen bzw. eine enge und ggf. zeitlich limitierte Indikationsstellung bei Stufe I bestehen u. a. bei Erkrankungen des Magen-Darm-Traktes wie z. B. Geschwüren am Magen und Zwölffingerdarm, aber auch bei Erkrankungen des Herz-Kreislauf-Systems wie z. B. Bluthochdruck, Herzinfarkt, Thrombosen und Lungenembolie sowie generell bei höherem Lebensalter ab ca. 60 Jahren. In diesem Fall oder auch bei nicht ausreichender Wirkung können Medikamente der Stufe WHO II/III ergänzend oder im Austausch die geeignete Alternative sein. Prinzipiell ist eine medikamentöse Therapie einerseits indiziert bei verbleibenden Beschwerden bei bzw. nach einer fachspezifischen konservativen und/oder operativen Therapie oder für die Fälle, bei denen diese Therapie nicht oder erst später möglich ist, z. B. als Überbrückung bei OP-Wartezeiten oder bei Kontraindikationen für weitere Therapien (z. B. Elektrotherapie bei Herzschrittmacher oder intraartikuläre Injektionen bei Marcumarpatienten).
Injektionen
Es ist technisch relativ einfach, Medikamente in ein Knie zu spritzen. Hierbei ist eine sorgfältige Hautdesinfektion und Hygiene wichtig. Ein in das Knie verschleppter Keim kann zu schwerwiegenden Infektionen – bis zur Sepsis – führen.
Häufig wird für diese intraartikulären Injektionen kristallines Cortison verwendet. Das bringt schnell eine Linderung des Reizzustandes, die Schmerzen und der Erguss werden deutlich weniger. An der prinzipiell schlechten Verfassung des Gelenkes ändert sich allerdings nichts. Dazu kommt der Schmirgeleffekt, den die Kristalle auf den Knorpel ausüben.
Eine weitere Therapie zur Linderung der Schmerzen durch Verbesserung der Gelenkschmierung stellt die Injektion von Hyaluronsäure dar, deren Wirksamkeit in einer Metaanalyse aus dem Jahr 2003 jedoch als bescheiden eingestuft wurde.[4] Der IGeL-Monitor des MDS (Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen) bewertet die IGeL Hyaluronsäure-Injektion bei Kniearthrose mit „tendenziell negativ“. Im Vergleich zu Placebo und keinen Injektionen habe sich gezeigt, dass sich Schmerzen damit etwas reduzieren lassen und sich die Funktion des Gelenks leicht verbessert. Jedoch treten nach einer Hyaluronsäure-Injektion häufig leichte unerwünschte Ereignisse an der Injektionsstelle auf. Auch schwerwiegende Nebenwirkungen kämen vor – deren Häufigkeit sei wegen einer mangelhaften Berichterstattung in den Studien unklar.[5]
Operative Therapieverfahren
Gelenkerhaltende Operationen
Wenn ein Kniegelenk zwar geschädigt ist, aber noch nicht restlos zerstört, wird man immer versuchen, gelenkerhaltend zu operieren. Dazu gibt es eine Reihe von Verfahren wie zum Beispiel
Arthroskopisches Gelenkdébridement
Diese Therapieform wird sehr häufig durchgeführt und dient der Wiederherstellung von glatten Gelenkoberflächen und der Beseitigung von Meniskenschäden. Es wird arthroskopisch, d. h. minimal-invasiv vorgegangen. Allerdings bleibt unklar, ob durch das Gelenkdébridement die Arthrose im Kniegelenk positiv beeinflusst werden kann. In Studien zeigte sich die arthroskopische Therapie der Gonarthrose (Débridement) einer arthroskopischen Placebotherapie (Gelenkspülung)[6] bzw. einer konservativen Therapie, bestehend aus Physiotherapie und Kräftigungsübungen[7], nicht überlegen. Ein Vorteil der Arthroskopie konnte nicht festgestellt werden. Der Eingriff ist nur dann indiziert, wenn neben der Gonarthrose noch weitere Schäden im Kniegelenk bestehen, die arthroskopisch behoben werden können.[8][9]
Umstellungsosteotomie
Bei der Beinachsenkorrektur sollen stärker belastete Anteile entlastet und umgekehrt schwächer belastete Anteile mehr belastet werden. So führt z. B. eine O-Bein-Fehlstellung (Genu varum) zu einer vermehrten Belastung des inneren Kompartments und eine X-Bein-Fehlstellung (Genu valgum) zu einer vermehrten Belastung des äußeren Kompartments. Besteht dann im vermehrt belasteten Kompartment auch ein vermehrter Knorpelschaden, so kann die Indikation für eine operative Belastungsänderung in Form einer Umstellungsosteotomie gestellt werden. So wird z. B. bei einem O-Bein mit Schaden innen die Beinachse in valgischer Richtung korrigiert und so das vermehrt betroffene mediale Kompartment zu Lasten des lateralen Kompartments entlastet. Voraussetzung hierfür sind u. a. neben einem eher jüngeren Alter (sonst eher Endoprothese) ein beginnender oder allenfalls mittelgradiger Knorpelschaden im betreffenden inneren bzw. äußeren Kompartment und eine entsprechende Achsfehlstellung. Die Umstellungen können sowohl am knienahen Ende des Oberschenkels oder auch unter dem Tibiaplateau knienah am Schienbein durchgeführt werden. Nach der Durchtrennung des Knochens (Osteotomie) erfolgt die Korrektur zuklappend mit Entfernung eine Knochenkeils ("closed wedge") oder aufklappend ("open wedge"), die dann z. B. durch eine im Knochen verschraubte Platte fixiert wird (Plattenosteosynthese). Nach knöcherner Heilung wird die Metallplatte später meist wieder operativ entfernt ("Metallentfernung").
Kniegelenksdenervation
Bei einer fortgeschrittenen Kniegelenksarthrose besteht die Möglichkeit, mittels einer Kniegelenksdenervation eine deutliche Schmerzreduktion, in vielen Fällen sogar eine völlige Schmerzfreiheit zu erreichen.[10] Hierbei werden Schmerz leitende Nervenfasern oberhalb und unterhalb des Kniegelenkes mikrochirurgisch ausgeschaltet. Diese Operation stellt eine symptomatische Therapie dar: die Arthrose, also der Verschleiß des Gelenkes, bleibt davon unangetastet. Bei einer erfolgreichen Denervation kann der Einsatz eines künstlichen Gelenkersatzes vermieden oder auch nur verzögert werden, jedoch sind die Erfolgsaussichten und die Wertigkeit des Eingriffes im Vergleich zu anderen Verfahren bisher wissenschaftlich nicht ausreichend evaluiert. In Anbetracht der guten Ergebnisse der Endoprothetik wird dieses Verfahren bisher selten angewandt.
Da partiell und selektiv die afferenten, aus der Gelenkkapsel kommenden Nervenfasern durchtrennt werden, sind Komplikationen gering, Taubheitsgefühl im Kniebereich tritt selten auf. In der Regel erfolgt vorab eine Denervationstestung mittels örtlicher Betäubung, um unnötige Operationen zu vermeiden.
Auch bei chronisch schmerzhaften Kniegelenksprothesen kann eine Denervation nach vorheriger Testung erfolgen, da für postoperative Schmerzzustände bei regelrechter Lage der Prothese postoperative Neurome als Schmerzursache vermutet werden.[11] Eine Denervation erfolgt sehr oft auch rund um die Kniescheibe, wenn im Rahmen einer Kniegelenks-Endoprothese die Kniescheibenrückseite nicht ersetzt wird.
Implantierbare Gelenk-Entlastungsfeder
Seit Ende 2011 ist mit Implantation eines Entlastungsfeder-Systems eine weitere Gelenk-erhaltende Therapieoption in Deutschland verfügbar. Es ist indiziert für Patienten, die unter Schmerzen und Verlust der Kniefunktion aufgrund einer medialen Gonarthrose leiden und bei denen konservative Therapien wie Schmerzmittel und Knieschienen keine Besserung bringen. Je nach Schweregrad der Kniearthrose kann die Entlastungsfeder insbesondere für jüngere Betroffene eine Alternative zum Gelenkersatz sein oder zumindest seine Notwendigkeit deutlich hinauszögern. Eine seitlich am Gelenk ansetzende Entlastungsfeder reduziert das mediale Kompartiment bei jedem Schritt um bis zu 13 kg. Die Feder wird in Streckung komprimiert und übernimmt damit einen Teil der einwirkenden Last. In der Kniebeugungsphase ist die Feder funktionslos und übt keinen Zug aus. Die Reduktion der Gelenkbelastung soll den Arthroseschmerz deutlich lindern und der fortschreitenden Degeneration und dem Funktionsverlust entgegenwirken.[12][13][14][15]
Das System, bestehend aus einer Femur- und einer Tibiabasis sowie der dazwischen platzierten Entlastungsfeder, wird subkutan und extrakapsulär auf der medialen Seite des Knies implantiert und oberhalb des medialen Seitenbandes positioniert. Die Basiskörper werden an Tibia bzw. Femur mit mehreren Knochenschrauben verankert: Die femorale Basis kommt dabei unter dem Muskel Vastus Medialis auf dem Femur, die tibiale Basis anterior auf der medialen Tibia zu liegen. Die Verbindung zur Feder erfolgt jeweils über ein Kugelgelenk, das den normalen Bewegungsumfang des Knies erhalten soll (50° Varus-Valgus, 155° Flexion-Extension, >60° interne-externe Rotation).[16] Der Eingriff erfordert keine Eröffnung der Gelenkkapsel oder Knochenentfernung oder -veränderung und ist daher vollständig reversibel.
Das Knieimplantat-Set ist unter dem Namen KineSpring® System in Europa CE-zertifiziert, der Hersteller gab im Oktober 2013 die 500. Implantation weltweit bekannt.[17] Über Haltbarkeit, Spätkomplikationen und Langzeitergebnisse können noch keine Aussagen getroffen werden. Eine erste Untersuchung an 100 Patienten ergab, dass sich der Schweregrad der Knieschmerzen nach einem Jahr um 60 % verbesserte (p < 0,001), 76 % der Patienten erzielten eine mindestens 30%ige Verbesserung bzgl. Knieschmerzen. Es wurde eine signifikante Verbesserung in allen WOMAC-Kriterien[18] erzielt: eine 56 % Verbesserung bzgl. Schmerz, 57 % Verbesserung bzgl. der Funktion und eine Verbesserung von 39 % bzgl. Steifigkeit (jeweils p < 0,001). Der Prozentsatz der Patienten, die eine mindestens 20%ige Verbesserung der WOMAC-Kriterien erreichten, betrug 74 % bzgl. Schmerz, 83 % bzgl. Funktion, und 67 % bzgl. Steifigkeit. Sechs Patienten wurden innerhalb des Nachbeobachtungszeitraums ein weiteres Mal operiert: Sie erhielten eine Knie-TEP oder eine hohe Tibiaosteotomie.[19] In einer laufenden internationalen Multicenter-Studie (GOAL-Trial) wird aktuell die Effektivität der Entlastungsfeder-Implantation im Vergleich zur hohen Tibiaosteotomie untersucht.
Gelenkersetzende Operationen
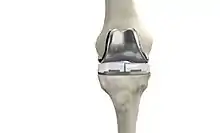
Lässt der Zustand des Knies einen gelenkserhaltenden Eingriff nicht mehr sinnvoll erscheinen, wird man sich für einen Gelenkersatz, eine Knieprothese, entscheiden. Das bedeutet, dass die beschädigten Strukturen im Knie durch eine dem Knie nachempfundene Metalloberfläche ersetzt werden. Es gibt Teilprothesen, die nur einen Bereich des Gelenkes ersetzen, sowie ungekoppelte oder gekoppelte Prothesen, die dann auch den Bandapparat ersetzen.
Berufskrankheit
Die Gonarthrose wird in Deutschland unter bestimmten Bedingungen seit dem 1. Juli 2009 als Berufskrankheit anerkannt und als Nummer 2112 in der Liste der Berufskrankheiten geführt. Voraussetzung ist eine Tätigkeit im Knien oder unter vergleichbarer Kniebelastung, die mindestens 13.000 Stunden im ganzen Arbeitsleben und mindestens eine Stunde pro Arbeitsschicht umfasst. Es wird ein erhöhtes Risiko bei Bergarbeitern, Landarbeitern, Boden- und Fliesenlegern sowie Werftarbeitern angenommen und bei Bauarbeitern und Waldarbeitern nach individueller Einschätzung vermutet.[20]
Es gibt nur wenige wissenschaftliche Studien zur Gonarthrose unter vermehrter beruflicher Kniebelastung. Die einzige Kohortenstudie, die im Rahmen der Framingham-Studie durchgeführt wurde, hat eine Häufung von Gonarthrose bei Männern gezeigt, die selbst eine „mindestens mittelschwere berufliche Tätigkeit mit häufigem Kniebeugen“ angegeben haben. Als Ursache wird eine „erhöhte Druckkraft während der beruflichen Tätigkeit im Knien oder einer vergleichbaren Kniebelastung auf den Gelenkknorpel im Retropatellar- und Tibiofemoralgelenk angenommen“. Daher wird erwartet, dass die Arthrose sich zunächst patellofemoral und erst danach in den rückseitigen (dorsalen) Abschnitten der tibiofemoralen Gelenkanteile manifestiert, mit einem Verschleiß der Hinterhörner von Innen- und Außenmeniskus als mögliches Initialstadium. Eine Arthrose vorwiegend in der Hauptbelastungszone des Kniegelenks gilt hingegen nicht als berufsbedingt.
Die aktuellen klinischen Voraussetzungen sind chronische Beschwerden im Kniegelenk mit eingeschränkter Streckungs- oder Beugungsfähigkeit und radiologisch gesicherter Arthrose (mindestens Grad 2 nach Kellgren). Ein Indiz für die Annahme einer Berufskrankheit ist das beidseitige Auftreten der Gonarthrose, während Übergewicht, gehäuftes Auftreten der Gonarthrose in der Familie, Arthrose auch an anderen Gelenken (Polyarthrose), Achsfehlstellungen und andere Präarthrosen als Hinweise auf konkurrierende Ursachen gelten und somit gegen eine Annahme einer Berufskrankheit sprechen.
Die Einschätzung der Minderung der Erwerbsfähigkeit (MdE) ist abhängig vom Ausmaß der Funktionseinschränkung, bei einseitiger Kniegelenks-Prothese wird von mindestens 20 % ausgegangen.
Darüber hinaus existiert seit Jahren in bestimmten Fällen mit nachgewiesener beruflicher Überlastung eine Berufskrankheit nach Meniskektomie oder Meniskusteilresektion (Nr. 2102).
Grad der Behinderung
Gemäß der Ausgabe 2012 der VersMedV werden Teilendoprothesen einseitig mit einem GdB von mindestens zehn und beidseitig mit mindestens 20 bewertet, bei sogenannten Totalprothesen sind dies 20 bzw. 30. Diese Werte werden bei einem klinisch guten Ergebnis zugeordnet, sonst sind gegebenenfalls auch höhere Bewertungen möglich. Die älteren AHP 2004 und 2008 differenzierten nur zwischen ein- und beidseitiger Versorgung und nicht dem Implantattyp, damals galten noch höhere Sätze von GdB 30 bzw. GdB 50, also mittlerweile eine Herabstufung. Bewegungseinschränkung im Kniegelenk werden je nach Ausmaß der Einschränkung bewertet: leichte Störungen der Beugefähigkeit mit Erreichen des rechten Winkels bei freier Streckung werden einseitig mit 0-10 und beidseitig mit 10-20 bewertet. Mittelgradige Einschränkung (z. B. E/F 0-10-90) erhöhen die Werte auf 20 bzw. 40 (einseitig/beidseitig), bei noch stärkerer Einschränkung 30 bzw. 50. Bei nachgewiesenen Knorpelschäden – auch im Bereich Kniescheibe – Grad II-IV ergibt sich bei anhaltenden Reizerscheinungen (der reine bildgebende Nachweis ohne klinische Symptomatik reicht nicht) einseitig ohne Bewegungseinschränkung ein GdB von 10-30 und mit Bewegungseinschränkung ein GdB von 20-40. In den VersMedV ist hier für einen beidseitigen Befund hier keine explizite Vorgabe vorhanden.
Literatur
- A. Klußmann, Hj. Gebhardt, M. Nübling, L. V. von Engelhardt, E. Quirós Perea, F. Liebers, B. Bouillon, M. A. Rieger: Fall-Kontroll-Studie zur Bewertung von beruflichen Faktoren im Zusammenhang mit Gonarthrosen – die ArGon-Studie. Bundesanstalt für Arbeitsschutz und Arbeitsmedizin, Dortmund 2010, ISBN 978-3-88261-113-7.
- AHP 2004. BMG (Hrsg.)
- AHP 2008. BMG (Hrsg.)
- Joern W.-P. Michael, Klaus U. Schlüter-Brust, Peer Eysel: Epidemiologie, Ätiologie, Diagnostik und Therapie der Gonarthrose. In: Dtsch Arztebl Int. Nr. 107(9), 2010, S. 152–162 (aerzteblatt.de).
Einzelnachweise
- Wolfgang Miehle: Gelenk- und Wirbelsäulenrheuma. Eular Verlag, Basel 1987, ISBN 3-7177-0133-9, S. 175.
- Management of Osteoarthritis of the Knee (Non-Arthroplasty), Evidence-Based Clinical Practice Guideline, AAOS (American Academy of Orthopaedic Surgeons), 31. August 2021
- S2k-Leitlinie Gonarthrose, AWMF Registernummer: 033-004, Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC)
- G.H. Lo u. a.: Intra-articular hyaluronic acid in treatment of knee osteoarthritis: a meta-analysis. In: JAMA. 2003, 290, S. 3115–3121 (Deutsche Zusammenfassung)
- IGeL-Monitor, Bewertung der Hyaluronsäure-Injektion bei Kniearthrose. Abgerufen am 18. Oktober 2018.
- J. B. Moseley, K. O’Malley, N. J. Petersen u. a.: A controlled trial of arthroscopic surgery for osteoarthritis of the knee. In: N. Engl. J. Med. Band 347, Nr. 2, Juli 2002, S. 81–88, doi:10.1056/NEJMoa013259, PMID 12110735.
- A. Kirkley, T. B. Birmingham, R. B. Litchfield u. a.: A Randomized Trial of Arthroscopic Surgery for Osteoarthritis of the Knee. In: N. Engl. J. Med. Band 359, Nr. 11, September 2008, S. 1097–1107, doi:10.1056/NEJMoa0708333, PMID 18784099.
- A. Kirkley, T. B. Birmingham, R. B. Litchfield u. a.: A Randomized Trial of Arthroscopic Surgery for Osteoarthritis of the Knee. In: N. Engl. J. Med. Band 359, Nr. 11, September 2008, S. 1097–1107, doi:10.1056/NEJMoa0708333, PMID 18784099. zitiert nach D. Einecke, MMW
- springerlink.com
- A. L. Dellon: Pain Solutions. Lightning Source, La Vergne 2007.
- A. L. Dellon, M. A. Mont, D. S. Hungerford: Partial denervation for the treatment of painful neuromas complicating total knee arthroplasty. In: J. N. Insall, W. N. Scott (Hrsg.): Surgery of the knee. Saunders, Philadelphia 2000, S. 1772–1786.
- K. D. Brandt u. a.: Etiopathogenesis of osteoarthritis. In: Medical Clinics of North America. 93, 2009, S. 1–24. doi:10.1016/j.mcna.2008.08.009, PMID 19059018
- M. Timothy, Farshid Guilak: The Role of Mechanical Loading in the Onset and Progression of Osteoarthritis. In: Exercise and Sport Science Reviews. 33(4), S. 195–200, 2005.
- D. R. Wilson u. a.: The measurement of joint mechanics and their role in osteoarthritis genesis and progression. In: Rheumatic Disease Clinics of North America. 34, 2008, S. 605–622. doi:10.1016/j.rdc.2008.05.002, PMID 18687275
- Joel A. Block, Najia Shakoor: The biomechanics of osteoarthritis: Implications for therapy. In: Current Rheumatology Reports. 11, 2009, S. 15–22. doi:10.1007/s11926-009-0003-7
- Anton G. Clifford u. a.: The KineSpring® Knee Implant System: an implantable joint-unloading prosthesis for treatment of medial knee osteoarthritis. In: Medical Devices: Evidence and Research. 6, 2013, S. 69–76. doi:10.2147/MDER.S44385, PMC 3663478 (freier Volltext).
- Moximed Announces 500th Implant of KineSpring System for Knee Osteoarthritis. (Memento vom 13. April 2014 im Internet Archive) Pressemeldung Moximed Inc., 15. Oktober 2013.
- Western Ontario and McMaster Universities Osteoarthritis Index (WOMAC) – General Description. American College of Rheumatology (ACR), abgerufen am 9. April 2014 (englisch).
- Nicholas J. London u. a.: Bridging the osteoarthritis treatment gap with the KineSpring Knee Implant System: early evidence in 100 patients with 1-year minimum follow-up. In: Orthopedic Research and Reviews. 2013:5, S. 65–73, doi:10.2147/ORR.S48629
- M. Schiltenwolf: Gonarthrose als Berufskrankheit anerkannt. In: Orthopädie Mitteilungen. 01/2010, S. 44–47.