Renin-Angiotensin-Aldosteron-System
Das Renin-Angiotensin-Aldosteron-System (RAAS) ist ein Regelkreis mit verschiedenen Hormonen und Enzymen, die im Wesentlichen den Volumenhaushalt des Körpers steuern.[1] Zusätzlich ist das RAAS eines der wichtigsten blutdruckregulierenden Systeme des Körpers.[2]
Zunehmend findet sich besonders in Zusammenhang mit den RAS-Blockern auch die synonyme[3] Abkürzung RAS für das Renin-Angiotensin-System.[4] Als Renin-Angiotensin-Hemmstoffe (RAS-Hemmer, RAS-Antagonisten, RAS-Inhibitoren beziehungsweise Renin-Angiotensin-Hemmstoffe) bezeichnet man Antihypertonika der Wirkstoffklassen ACE-Hemmer, AT1-Antagonisten (Sartane) und Renininhibitoren.
Aktivierung
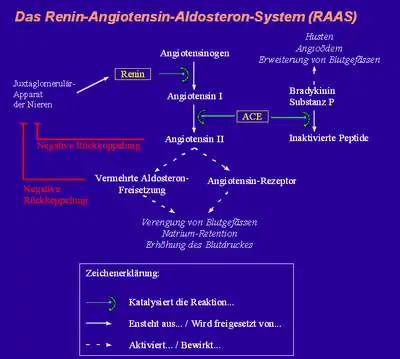
Am Anfang der Renin-Angiotensin-Aldosteron-Kaskade steht die Freisetzung des Enzyms Renin aus spezialisierten Anteilen des Nierengewebes, dem sogenannten juxtaglomerulären Apparat. Dieser besteht
- aus spezialisierten Zellen des Blutgefäßes, welches das Nierenkörperchen (Glomerulus) mit Blut versorgt (Vas afferens oder zuführendes Gefäß),
- aus der sogenannten Macula densa: spezialisierte Zellen des Harnkanälchens, welches in der Nähe des Vas afferens verläuft,
- und aus spezialisierten Zellen des Bindegewebes (Mesangiumzellen).
Der juxtaglomeruläre Apparat misst den Blutdruck im Vas afferens, den Salzgehalt des Harns im Harnkanälchen und reagiert zudem auf Signale des vegetativen Nervensystems und verschiedener Hormone. Myoepithelzellen der Vasa afferentia bilden und speichern die Renin-Granula. Folgende Einflüsse führen zu einer vermehrten Freisetzung von Renin:
- Verminderte Durchblutung des Nierenkörperchens,
- verminderter Blutdruck, gemessen an den Blutdrucksensoren (Barorezeptoren) des Vas afferens,
- Abnahme der Flüssigkeitsmenge, die in den Nierenkörperchen abfiltriert wird (verminderte glomeruläre Filtrationsrate GFR),
- Erniedrigte Konzentration von Kochsalz (genauer von Chlorid-Ionen) im Harn (gemessen an den Salz-Sensoren der Macula densa),
- Aktivierung des sympathischen Nervensystems.
Renin wird also immer dann freigesetzt, wenn der Blutdruck abfällt (z. B. bei einer Stenose der Arteria renalis) und/oder ein Verlust an Kochsalz und Wasser (und damit Blutvolumen) auftritt.
Das in den Nieren freigesetzte Renin wirkt als eiweißspaltendes Enzym (Protease) und spaltet aus dem in der Leber gebildeten Eiweiß Angiotensinogen das Dekapeptid Angiotensin I ab. Dieses wiederum wird von einem weiteren Enzym (Angiotensin Converting Enzyme oder ACE) in das Oktapeptid Angiotensin II umgewandelt. Dieses ist das Endprodukt der Enzymkaskade, welches seine Wirkung im Körper entfaltet.
Wirkung
In erster Linie bewirkt Angiotensin II eine starke Verengung der feinen Blutgefäße (Vasokonstriktion), was direkt zu einer Erhöhung des Blutdruckes führt.
In den Nieren führt Angiotensin II zu einer Verengung vor allem derjenigen Gefäße, die Blut von den Nierenkörperchen (Glomeruli) wegführen, die sogenannten Vasa efferentia. Dadurch erhöht sich der Gefäßwiderstand im Abflussbereich der Glomeruli und damit auch der Blutdruck in den Kapillarschlingen der Nierenkörperchen. Da der Druck in den Kapillarschlingen wiederum die primär treibende Kraft für die Filtration darstellt, kann dank dieses Mechanismus die Filtration in den Nierenkörperchen trotz verminderter Nierendurchblutung aufrechterhalten werden.
In der Nebennierenrinde führt Angiotensin II zu einer Freisetzung des Hormons Aldosteron. Dieses fördert in den Nierenkanälchen den Rücktransport von Natrium und Wasser aus dem Urin ins Blut, wodurch der Kochsalzgehalt des Blutes und das Blutvolumen steigen.
In der Hirnanhangsdrüse (Hypophyse) führt Angiotensin II zu einer vermehrten Freisetzung des antidiuretischen Hormons (auch ADH oder Vasopressin genannt). Dieses Hormon führt zu einer verminderten Wasserausscheidung durch die Nieren und dient somit ebenfalls der Konservierung von Wasser.
Am zentralen Nervensystem (ZNS) führen die verschiedenen Hormone zu einem vermehrten Salzhunger und lösen Durstgefühl aus.
Alle diese Effekte führen in ihrer Gesamtheit zu einer Erhöhung des Kochsalz- und Wassergehaltes des Körpers, damit zu einem größeren Blutvolumen und damit schließlich zu einem höheren Blutdruck. Die Hormone des RAAS helfen also mit, Blutdruckabfälle durch Salz- und Volumenverluste zunächst durch vermehrte Konservierung der verbleibenden Salz- und Wasserreserven zu kompensieren, um sie dann durch vermehrte Zufuhr (über Durst und Salzhunger) zu korrigieren.
Eine überschießende Aktivierung des Systems wird durch negative Rückkopplung vermieden. So hemmen ein höherer Blutdruck, Angiotensin II und auch Aldosteron die Freisetzung von Renin.
Klinische Bedeutung
Das Renin-Angiotensin-Aldosteron-System ist das Ziel verschiedener Medikamente, die u. a. der Behandlung des hohen Blutdruckes dienen:
- Hemmer des Angiotensin-konvertierenden Enzyms (ACE-Hemmer) verhindern die Bildung von Angiotensin II.
- Alternativ kann die Wirkung des Angiotensin II an seinem Wirkungsort, nämlich am Rezeptor blockiert werden (Angiotensin-Rezeptor-Blocker oder AT1-Antagonisten).
- Direkte Hemmer des Enzyms Renin (Reninhemmer).
- Auch die Wirkung der sekundär freigesetzten Hormone (ADH und Aldosteron) kann pharmakologisch beeinflusst werden (Aldosteronantagonisten).
Eine Überaktivierung kann zum sekundären Hyperaldosteronismus führen.
Wird zu viel Renin produziert, kann es zum Hyperreninismus kommen.
Einzelnachweise
- M. Pacurari, R. Kafoury, P. B. Tchounwou, K. Ndebele: The Renin-Angiotensin-aldosterone system in vascular inflammation and remodeling. In: International journal of inflammation. Band 2014, 2014, S. 689360, ISSN 2090-8040. doi:10.1155/2014/689360. PMID 24804145. PMC 3997861 (freier Volltext).
- F. Viazzi, G. Leoncini, R. Pontremoli: Antihypertensive treatment and renal protection: the role of drugs inhibiting the renin-angiotensin-aldosterone system. In: High blood pressure & cardiovascular prevention : the official journal of the Italian Society of Hypertension. Band 20, Nummer 4, Dezember 2013, S. 273–282, ISSN 1179-1985. doi:10.1007/s40292-013-0027-y. PMID 24092648. PMC 3828492 (freier Volltext).
- DocCheck: Flexikon, Sichwort: Reninin-Angiotensin-Aldosteron-System.
- Walter Zidek: Kreatininanstieg bei Therapiebeginn nur unter RAS-Blockern, in: Cardiovasc, Springer-Verlag, 21. Jahrgang, Nummer 2/2021, März 2021, S. 48.