AB0-System
Das AB0-System der Blutgruppen wurde 1901 von Karl Landsteiner entdeckt,[1] wofür er 1930 den Nobelpreis für Medizin erhielt.[2] Es ist das wichtigste Blutgruppenmerkmal bei der Bluttransfusion und umfasst vier verschiedene Hauptgruppen: A, B, AB und 0. Es existieren zum Teil noch Untergruppen (A1, A2; A1B, A2B) und Varianten (z. B. A3, Ax; letztere umfasst A0 und A4).
Geschichte
1900 beschrieb der österreichische Wissenschaftler Karl Landsteiner die Blutgruppen A, B und 0, wobei er letztere als C bezeichnete. 1902 fanden Alfredo von Castello und Adriano Sturli den vierten Typ AB.[3] Unabhängig davon entdeckte auch der tschechische Serologe Jan Janský die vier Blutgruppentypen des AB0-Systems,[4] ebenso William Lorenzo Moss.[5] Die Vererbungsregeln im AB0-System wurden von Ludwik Hirszfeld und Emil von Dungern in den Jahren 1910–1911 erstmals beschrieben. Durch die Vielzahl von Bluttransfusionen im Ersten Weltkrieg zeigte sich sehr schnell, dass es nationale Unterschiede in der Blutgruppenverteilung gab. Hieraus wurde im Sinne des Rassismus geschlossen, dass einzelne Blutgruppen höherwertiger seien als andere. Aus einer Häufung der Blutgruppe A in Deutschland und Skandinavien wurde auf die besondere Bedeutung dieser Blutgruppe für die „Arische Rasse“ geschlossen.[6]
Schwierigkeiten bei der kriminalistischen Blutspurenkunde bereitete zunächst der Nachweis der Blutgruppe 0. Nach dem Zweiten Weltkrieg wurde unter anderem durch den Finnen K. O. Renkonen publiziert, dass Extrakte bestimmter Pflanzen (zum Beispiel Alpiner Goldregen) auf die Gruppe 0 reagieren.[7]
Bezeichnungsweisen

Im deutschsprachigen Raum haben sich die Bezeichnungen A, B, AB und die Ziffer 0 (Null) durchgesetzt. Im angloamerikanischen Sprachraum wird dagegen der Buchstabe O ([ˈoʊ]) verwendet. Ein angehängtes Plus- oder Minuszeichen, beispielsweise A+, verweist auf den Rhesusfaktor D. Diese kompakte Bezeichnung bildete sich infolge der regelmäßigen Bestimmung dieser bedeutenden Faktoren seit den 1940er Jahren heraus.
Nur in der ehemaligen UdSSR setzte sich die von Jan Janský vorgeschlagene Bezeichnungsweise römisch I, II, III und IV (statt 0, A, B und AB) durch.[8]
Eingekästelte Symbole für die Blutgruppen finden sich im Unicodeblock zusätzliche umschlossene alphanumerische Zeichen – 🅰 (U+1F170), 🅱 (U+1F171), 🅾 (U+1F17E) und 🆎 (U+1F18E) – die je nach Browser auch rot hervorgehoben werden.
Funktion und Serologie
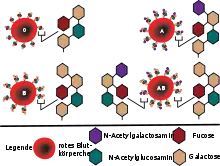

Bei der Blutgruppe A sind Antigene vom Typ A auf den roten Blutkörperchen vorhanden, bei der Blutgruppe B Antigene vom Typ B. Menschen mit der Blutgruppe AB haben beide Arten von Antigenen, bei Blutgruppe 0 sind dagegen keine Antigene vorhanden. Zudem werden Antikörper immer gegen die nicht-vorhandenen Antigene gebildet, bei Blutgruppe A also Antikörper gegen B und umgekehrt, bei Blutgruppe AB keine Antikörper und bei Blutgruppe 0 Antikörper gegen A und B.
Im Gegensatz zu anderen Blutgruppensystemen liegen im AB0-System bei Erwachsenen (außer bei Blutgruppe AB) immer Antikörper vor.[9] Ursächlich sind Sensibilisierungen durch verschiedene Bakterien aus der Umwelt, deren Oberflächenstruktur den Antigenen auf den Erythrozyten sehr ähnlich sind, der Grund dafür ist jedoch (noch) unbekannt. Dadurch entwickelt in der Zeit des 3. bis 6. Lebensmonats[10] der Säugling Antikörper gegen diese Oberflächenstrukturen der Bakterien, falls es nicht selbst Träger der ähnlichen Antigene auf den Erythrozyten ist. Da das Immunsystem in diesem Fall die Oberflächenstrukturen der Bakterien als körpereigene Strukturen erkennt, bildet es keine Antikörper dagegen. Im Fall der Blutgruppe A (Anti-B) ist die Sensibilisierung durch gramnegative Bakterien wie das Darmbakterium Escherichia coli belegt.[11] Für die Blutgruppe B (Anti-A) wird auf ähnliche Proteine der Influenza-Viren verwiesen, deren Epitope dem A-Antigen ähneln.
Die Angriffspunkte der Antikörper werden durch die Glycosylierung der Blutproteine und Lipide bestimmt. Ein Träger der Blutgruppe A besitzt Antikörper, welche die α-Galactose (kurz Galα) in der Glycosidstruktur der Glycoproteine (Blutgruppe B) erkennen und an diese binden. Bei Kontakt agglutinieren (verklumpen) die Erythrozyten. Der Blutgruppe 0 fehlen jedoch diese Antigene, wodurch sie in der Blutgruppe A und B nicht zu Agglutination und Tod führt. Dies macht Träger der Blutgruppe 0 mit Rhesusfaktor negativ (siehe unten) zu Universalspendern, d. h., ihr Blut kann für Träger aller anderen Blutgruppen eingesetzt werden, da heutzutage bei Bluttransfusionen in der Regel nur gereinigte Erythrozytenkonzentrate verwendet werden, die keinerlei Antikörper mehr enthalten.
Genetik und Biochemie
Die Blutgruppen werden durch die Allele A1/A2, B und 0 des Gens ABO bestimmt, das auf dem langen Arm des Chromosoms 9 (9q34) lokalisiert ist (GeneID 28). Die Produkte der A- und B-Allele sind Glycosyltransferasen, die N-Acetylgalactosamin (A-Allel) bzw. Galactose (B-Allel) auf die gemeinsame Vorläufersubstanz übertragen.[12] Ein funktionales Produkt des 0-Allels ist nicht nachweisbar, das heißt, das Gen ist stumm (amorph) und die Vorläufersubstanz wird nicht modifiziert.
Bei der Vorläufersubstanz (Präkursor) der A- und B-Substanzen handelt es sich um die so genannte heterogenetische Substanz „H“, die auf allen Erythrozyten vorhanden ist. Chemisch ist die Spezifität von A gebunden an α-N-Acetyl-D-Galactosamin, von B an D-Galactosid und von H an L-Fucose. Die Anlagerung von L-Fucose an das Blutgruppen-Lipoproteinskelett wird katalysiert durch die in FUT1 enkodierte Fucosyltransferase[12] und ist Voraussetzung für Wirksamwerden der anderen Blutgruppen-Gene. Die Blutgruppensubstanzen sind auch in Zellen anderer Organsysteme nachweisbar, bei Sekretoren auch in Speichel, Schweiß und Harn.
Nachweis der AB0-Blutgruppen
Der Nachweis der Gruppen erfolgt mit Hilfe von Testseren (mit entsprechenden Antikörpern): Untergruppe A1 durch Anti-A1-Seren und Anti-A1-Phytagglutinine (= Lectine); Untergruppe A2: indirekter Nachweis (als nicht mit Anti-A1-Seren reagierendes A); B: durch Anti-B-Seren; siehe auch Tab., Abb. (A-Untergruppen, -Varianten unberücksichtigt). Die H-Substanz wird durch Anti-H-Phytagglutinine nachgewiesen.
Bombay-Typ
Unter den Tests auf seltene Antikörper ist der Bombay-Typ von besonderer Bedeutung. Durch einen Gendefekt fehlt diesen Menschen die Vorläufersubstanz H, sodass der Genotyp im AB0-System keine Wirkung hat. Dementsprechend werden vom Immunsystem Antikörper gegen die H-Substanz gebildet. Unabhängig vom Erbgang des AB0-Typs reagieren Erythrozyten des Bombay-Typs weder mit A- noch B-Antikörpern (phänotypisch Blutgruppe 0). Das Serum reagiert dagegen mit Blutgruppe 0 (phänotypisch Anti-0). Da die Vorläufersubstanz H in jedem Träger von AB0 vorkommt, kann der Bombay-Typ keinerlei Spenderblut von Personen anderer Blutgruppen erhalten.
Bei der Untersuchung auf Blutgruppen erfolgt heute regelmäßig die Untersuchung auf seltene Antikörper. Deren positives Ergebnis muss bei der klinischen Angabe der Blutgruppe jeweils einzeln vermerkt werden. Diesen Patienten kann nur Eigenblut oder Blut von anderen Trägern mit der gleichen Besonderheit gegeben werden. Die Häufigkeit von Anti-H-positiven Merkmalsträgern vom Bombay-Typ beträgt 1:300.000.
Evolution und Wirkung
Zur Entstehung der verschiedenen Blutgruppen des AB0-Systems gibt es nur wenig gesicherte Hinweise. Molekularbiologischen Forschungen zufolge ist die Blutgruppe 0 schon vor mindestens 5 Millionen Jahren als genetische Mutation aus der Blutgruppe A entstanden.[13] Welche weiteren Faktoren die Entstehung und Verbreitung der verschiedenen Blutgruppen beeinflussten, ist noch weitgehend unklar. Führt man die Betrachtung zur Ausbreitung des Menschen und die weltweite Verteilung der AB0-Allele weiter, so ist die Blutgruppe 0 mehrfach entstanden, und die Blutgruppe B bildete sich zuletzt heraus.
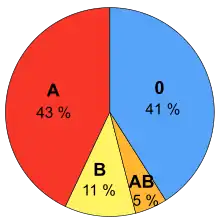
Bei der Untersuchung der Allelfrequenzen wurde zuerst die Unterscheidung von A in A1 und A2 gefunden, da die Antigene von A2 nur ein Viertel so häufig auf den Erythrozyten vorkommen wie bei A1, und sich so in einfachen Labortests schon nachweisen lassen.[14] Es zeigte sich, dass bei Probanden europäischer Herkunft die Häufigkeit gleichmäßig bei etwa 80 % für A1 und 20 % für A2 liegt[14] Eine neuere Untersuchung mit der Sequenzierung der Genorte fand für deutsche Probanden 6 häufige Allele (A1, A2, B1, O1, O2, O3) und 18 seltene Varianten.[15] Eine Untersuchung mit der Sequenzierung der Genorte für japanische Probanden fand insgesamt 13 Allele, davon sind die häufigsten Allele A1 (83 %), B1 (97 %), O1 (43 %) und O2 (53 %).[16] Die Verringerung der Genvarianten ist typisch für den Gründereffekt bei Wanderungsbewegungen.
Beeinflussung von Krankheiten
Epidemische Studien und molekularbiologische Ableitungen verweisen darauf, dass die Träger von Blutgruppe 0 im Fall einer Malaria-Infektion (Plasmodium falciparum) eine erhöhte Überlebenschance haben,[13][17] da die Rosettenbildung infizierter Erythrozyten mit nicht infizierten bei Blutgruppe 0 in viel geringerem Maße stattfindet und somit die gefürchteten Komplikationen deutlich seltener auftreten.[18] Dieser Selektionsvorteil hat demnach dazu beigetragen, dass in den feucht-tropischen Zonen Afrikas und auf dem amerikanischen Kontinent die Blutgruppe 0 häufiger vorkommt als in anderen Weltregionen.[17]
Verschiedenen Forschungen zufolge hat die Blutgruppe einen gewissen Einfluss auf die Prävalenzen von Herz-Kreislauf-Erkrankungen, chronischer Pankreatitis und Gedächtnisverlust im Alter. So stellte eine Studie der University of Vermont bei der Auswertung der Gesundheitsdaten von mehr als 30000 US-Amerikanern eine für Träger der Blutgruppe AB um 80 % erhöhte Wahrscheinlichkeit fest, von Gedächtnisverlust im Alter betroffen zu sein – verglichen mit Trägern der Blutgruppe 0. Aus der Klinik ist der Zusammenhang mit Herz-Kreislauf-Erkrankungen schon länger bekannt, der Verband Deutscher Kardiologen führt bis zu sechs Prozent aller Herzerkrankungen auf eine ungünstige Blutgruppe zurück.[19] Dies ist vermutlich vermittelt durch blutgruppenspezifische Konzentrationen des Von-Willebrand-Faktors, welcher eine wichtige Rolle in der Blutgerinnung spielt und dessen Konzentration bei Trägern der Blutgruppe 0 um 25–35 % niedriger liegt als bei Trägern anderer Blutgruppen, was etwa das Thrombose-Risiko senkt. Zusammenhänge der Blutgruppen bei historischen Epidemien wie der Pest werden zwar vermutet, allerdings gestaltet sich hier die Datenlage eher inadäquat, auch existieren hier Konkurrenzthesen, etwa dass eine Mutation des Chemokinrezeptors (CCR5Δ 32) der eigentliche Schutzfaktor sei.[20]
Epidemiologische Studien deuten darauf hin, dass das AB0-Merkmal einen Einfluss auf die Wahrscheinlichkeit haben könnte, sich mit SARS-CoV-1 und SARS-CoV-2 zu infizieren.[21][22] Auch der Covid-19-Verlauf scheint durch die AB0-Blutgruppe beeinflusst zu werden.[23] Träger der Blutgruppe 0 bspw. sollen demnach ein verringertes Risiko aufweisen, sich mit SARS-CoV-2 zu infizieren und die Infektion soll bei ihnen klinisch abgemilderter verlaufen, als z. B. bei Trägern der Blutgruppe A. Der Einfluss auf die Suszeptibilität soll hierbei größer sein, als auf den Krankheitsverlauf.[24] Ergebnisse einer genomweiten Assoziationsstudie weisen ebenfalls auf eine Relevanz der AB0-Eigenschaften für den Verlauf einer SARS-Coronavirusinfektion hin.[25] Die Ergebnisse lassen jedoch wenn überhaupt nur Rückschlüsse auf eine relative Risikoreduktion bzw. -erhöhung mit einer jeweils geringen Effektstärke zu und konnten nicht in allen Kohorten bestätigt werden.[26] Eine Änderung der Strategie für das Individuum bzgl. der Infektionsprophylaxe bzw. der Covid-19-Therapie lässt sich daher auf Grundlage der AB0-Merkmale nicht ableiten.
Blutgruppenkompatibilität
Bei der Bluttransfusion sind die Blutgruppen des AB0-Systems von besonderer Wichtigkeit. Während in den meisten anderen Blutgruppensystemen Antikörper gegen fremde Merkmale erst nach einer Transfusion oder Schwangerschaft gebildet werden und somit erst frühestens einige Tage später, bei einer erneuten Transfusion, stören würden, werden im AB0-System solche Antikörper grundsätzlich im ersten Lebensjahr gegen alle AB0-Merkmale gebildet, die der Empfänger selbst nicht hat. Es dürfen nur kompatible Blutbestandteile übertragen werden, sonst kommt es zu einer lebensbedrohlichen immunologischen Reaktion auf das fremde Blut. Es gibt Universalspender und Universalempfänger.
Erythrozyten-Übertragung
| Empfänger | Spender | |||||||
|---|---|---|---|---|---|---|---|---|
| 0 | B | A | AB | |||||
| AB | E | E | E | E | ||||
| A | E | E | ||||||
| B | E | E | ||||||
| 0 | E | |||||||
Erhält eine Person Blut einer inkompatiblen Blutgruppe, kann es zu einer hämolytischen Reaktion kommen, welche die Blutbestandteile zerstört. Aufgrund der hierbei aus den Zellen freigesetzten Substanzen ist eine Zerstörung von Erythrozyten nachteilig und kann tödlich enden. Ein Mensch hat Antikörper gegen alle AB0-Merkmale, die er selbst nicht hat.
Lesebeispiel: Eine Person mit Blutgruppe A hat Antikörper gegen B, darf also nur Erythrozyten von einem Spender mit der Blutgruppe A oder 0 erhalten, die das Oberflächenmerkmal B nicht haben.
Lesebeispiel: Eine Person mit Blutgruppe 0 besitzt Antikörper gegen A und B, kann also nur Erythrozyten der Blutgruppe 0 erhalten, welches weder Oberflächenmerkmal A noch B hat.
Plasma-Übertragung
| Empfänger | Spender | |||||||
|---|---|---|---|---|---|---|---|---|
| 0 | B | A | AB | |||||
| AB | P | |||||||
| A | P | P | ||||||
| B | P | P | ||||||
| 0 | P | P | P | P | ||||
Wichtig ist, dass die Blutgruppen-Kompatibilität bei Transfusion von Plasma gerade „umgekehrt“ zu der bei Transfusion von Erythrozyten ist. Dies ergibt sich dadurch, dass im Blutplasma die Antikörper gegen die Proteine auf den roten Blutkörperchen enthalten sind. Die Blutgruppenkompatibilität im AB0-System kann mit einer einfachen Kreuzprobe außerhalb des Organismus geprüft werden, bei der Plasma der einen Seite mit Erythrozyten der anderen Seite zusammengebracht werden. Bei inkompatiblen Blutgruppen kommt es zu einer Verklumpung (Agglutination).
Lesebeispiel: Eine Person mit Blutgruppe A darf nur Plasma von einem Spender mit der Blutgruppe A oder AB erhalten. Er darf kein Plasma eines Spenders der Blutgruppen B oder 0 erhalten, da dieses Antikörper gegen A enthält.
Lesebeispiel: Eine Person mit Blutgruppe 0 kann Plasma jeder Art erhalten, weil keine der übertragenen Antikörper seinem Organismus schaden.
Vererbung
| Blutgruppe der Eltern | Mögliche Blutgruppe des Kindes | |||
|---|---|---|---|---|
| A | B | AB | 0 | |
| A und A | möglich | – | – | möglich |
| A und B | möglich | möglich | möglich | möglich |
| A und AB | möglich | möglich | möglich | – |
| A und 0 | möglich | – | – | möglich |
| B und B | – | möglich | – | möglich |
| B und AB | möglich | möglich | möglich | – |
| B und 0 | – | möglich | – | möglich |
| AB und AB | möglich | möglich | möglich | – |
| AB und 0 | möglich | möglich | – | – |
| 0 und 0 | – | – | – | möglich |
Die Allele für die Blutgruppenfaktoren A und B sind dominant gegenüber dem Allel für den Blutgruppenfaktor 0 und verhalten sich untereinander gleichwertig d. h. kodominant. Das Allel für Blutgruppenfaktor 0 verhält sich rezessiv gegenüber den Allelen für die Blutgruppenfaktoren A und B.
Hierdurch ergibt sich für die Blutgruppe A ein Genotyp von AA oder A0, für Blutgruppe B ein Genotyp von BB oder B0, für Blutgruppe AB ein Genotyp von AB und für Blutgruppe 0 ein Genotyp von 00. Während Blutgruppe A und B sich aus zwei verschiedenen Genotypen herausbilden können, gibt es für Blutgruppe AB und 0 je nur genau einen Genotyp, dadurch ist die Wahrscheinlichkeit kleiner, diese Blutgruppen bei der Vererbung zu erhalten (vergleiche auch Genotyp und Phänotyp).
Der kodominante Erbgang ist monogen, also bildet sich der Genotyp eines Kindes aus je genau einem Allel des Genotyps der Mutter und genau einem Allel des Genotyps des Vaters. Eine volkstümlich angenommene Vererbung der phänotypischen Blutgruppe gibt es dabei nicht, ein Kind von Eltern mit Blutgruppe AB und 0 muss entweder Blutgruppe A (Genotyp A0) oder Blutgruppe B (Genotyp B0) haben.
Esoterische Betrachtungen
- Blutgruppendiät – ist eine umstrittene Empfehlung zur AB0-bezogenen blutgruppen-angepassten Ernährungsweise
- Japanische Blutgruppendeutung – die japanische Esoterik deutet den AB0-Typus als Anzeiger der Charaktereigenschaften
Literatur
- Christian Mueller-Eckhardt, Volker Kiefel (Hrsg.): Transfusionsmedizin. Grundlagen, Therapie, Methodik. 3. Auflage. Springer, Berlin / Heidelberg / New York 2004, ISBN 3-540-00991-4, S. 163 f.
- Reinhold Eckstein: Immunhämatologie und Transfusionsmedizin. 2. Auflage. Gustav Fischer, Stuttgart / Jena / New York 1993, ISBN 3-437-00693-2, S. 20 f.
- Andrea Hennig: Nachweismethoden und Normwerte für Isoagglutinine beim Menschen. Dissertationsschrift, Ludwig-Maximilians-Universität München 2016; edoc.ub.uni-muenchen.de (PDF; 7,0 MB)
Weblinks
- Aus A, B und AB wird 0. Auf: wissenschaft.de vom 2. April 2007
Einzelnachweise
- K. Landsteiner: Zur Kenntnis der antifermentativen, lytischen und agglutinierenden Wirkungen des Blutserums und der Lymphe. (PDF; 275 kB) In: Zentralblatt für Bakteriologie, Parasitenkunde und Infektionskrankheiten, Band 27, 1900, S. 357–362. (Reprint in: Circ. Res., Band 25, S. 500).
- Informationen der Nobelstiftung zur Preisverleihung 1930 an Karl Landsteiner (englisch).
- A. Decastello, A. Sturli: Ueber die Isoagglutinine im Serum gesunder und kranker Menschen. In: Münchener medizinische Wochenschrift, Band 49, 1902, S. 1090–1095.
- J. Jansky: Haematologick studie u. psychotiku. In: Sborn. Klinick., Band 8, 1907, S. 85–139.
- William Lorenzo Moss: Studies on isoagglutinins and isohemolysins. In: Bull. Johns Hopkins Hospital, Band 21, 1910, S. 63–70.
- Arnd Krüger: A Horse Breeder’s Perspective: Scientific Racism in Germany. 1870–1933. In: N. Finzsch, D. Schirmer (Hrsg.): Identity and Intolerance. Nationalism, Racism, and Xenophobia in Germany and the United States. University Press, Cambridge 1998, ISBN 0-521-59158-9, S. 371–396.
- Jürgen Thorwald: Die Stunde der Detektive. Werden und Welten der Kriminalistik. Droemer Knaur, Zürich und München 1966, S. 208 f.
- I. H. Erb: Blood Group Classifications, a Plea for Uniformity. In: Can Med Assoc J., Band 42, 1940, S. 418–421, PMC 537907 (freier Volltext).
- “Natural” Versus Regular Antibodies. (Memento vom 14. Juli 2011 im Internet Archive) In: The Protein Journal, Volume 23, Number 6, August 2004, S. 357. doi:10.1023/B:JOPC.0000039625.56296.6e.
- Development of anti-A and anti-B: Production usually begins during the first few months of life. Babies do not have detectable antibody in their serum until 3 to 6 months of age. Antibody production remains constant through out life and may decrease significantly in the elderly. Complete absence of the expected ABO antibodies is exceedingly rare. (PDF)
- N. Yang, B. Boettcher: Development of human ABO blood group A antigen on Escherichia coli Y1089 and Y1090. In: Immunol Cell Biol. 1992 Dec;70 ( Pt 6), S. 411–416. PMID 1289243.
- Laura Dean: Blood Groups and Red Cell Antigens. National Center for Biotechnology Information, Bethesda (USA) 2005. Online verfügbar.
- Christine M. Cserti, Walter H. Dzik: The ABO blood group system and Plasmodium falciparum malaria. In: Blood. Band 110, Nr. 7, 2007, S. 2250–2258 (hematologylibrary.org [abgerufen am 3. Juni 2013]).
- ABO Blood Group A Subtypes. (Nicht mehr online verfügbar.) Owen Foundation, archiviert vom Original am 2. August 2008; abgerufen am 28. Juni 2013.
- A. Seltsam, M. Hallensleben, A. Kollmann, R. Blasczyk: The nature of diversity and diversification at the ABO locus. In: Blood. Band 102, Nr. 8, 2003, S. 3035–3042, doi:10.1182/blood-2003-03-0955, PMID 12829588.
- K. Ogasawara, M. Bannai, N. Saitou u. a.: Extensive polymorphism of ABO blood group gene: three major lineages of the alleles for the common ABO phenotypes. In: Human Genetics. Band 97, Nr. 6, 1996, S. 777–783, doi:10.1007/BF02346189, PMID 8641696.
- Malaria: Zwei neue Resistenzgene. In: Deutsches Ärzteblatt, 16. August 2012.
- roteskreuz.at
- Loretta Bruhns: Prävention: Die Blutgruppe bestimmt das Krankheitsrisiko mit. In: welt.de. 23. Februar 2015, abgerufen am 7. Oktober 2018.
- roteskreuz.at
- ABO Blood Group and Susceptibility to Severe Acute Respiratory Syndrome. In: JAMA. Band 293, Nr. 12, 23. März 2005, ISSN 0098-7484, S. 1447, doi:10.1001/jama.293.12.1450-c (jamanetwork.com [abgerufen am 11. Juni 2020]).
- Jiao Zhao, Yan Yang, Hanping Huang, Dong Li, Dongfeng Gu: Relationship between the ABO Blood Group and the COVID-19 Susceptibility. In: medRxiv. 27. März 2020, S. 2020.03.11.20031096, doi:10.1101/2020.03.11.20031096 (medrxiv.org [abgerufen am 11. Juni 2020]).
- Michael Zietz, Nicholas P. Tatonetti: Testing the association between blood type and COVID-19 infection, intubation, and death. In: medRxiv. 11. April 2020, S. 2020.04.08.20058073, doi:10.1101/2020.04.08.20058073, PMID 32511586, PMC 7276013 (freier Volltext) – (medrxiv.org [abgerufen am 11. Juni 2020]).
- Fumiichiro Yamamoto, Miyako Yamamoto, Eduardo Muñiz-Diaz: Blood group ABO polymorphism inhibits SARS-CoV-2 infection and affects COVID-19 progression. In: Vox Sanguinis. ISSN 1423-0410, doi:10.1111/vox.13004, PMID 32965025, PMC 7537232 (freier Volltext) – (wiley.com [abgerufen am 18. November 2020]).
- David Ellinghaus, Frauke Degenhardt, Luis Bujanda, Maria Buti, Agustin Albillos: The ABO blood group locus and a chromosome 3 gene cluster associate with SARS-CoV-2 respiratory failure in an Italian-Spanish genome-wide association analysis. In: medRxiv. 2. Juni 2020, S. 2020.05.31.20114991, doi:10.1101/2020.05.31.20114991 (medrxiv.org [abgerufen am 11. Juni 2020]).
- José Eduardo Levi, Paulo Roberto Telles, Hommenig Scrivani, Gustavo Campana: Lack of association between ABO blood groups and susceptibility to SARS-CoV-2 infection. In: Vox Sanguinis. ISSN 1423-0410, doi:10.1111/vox.13015 (wiley.com [abgerufen am 18. November 2020]).