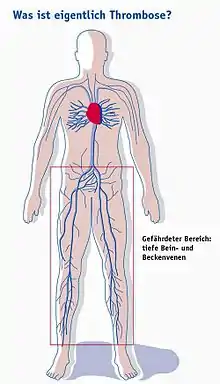
Thrombose
Eine Thrombose (von „Thrombus“ bzw. thrombosis abgeleitet) ist eine Gefäßerkrankung oder Störung des Kreislaufsystems, bei der sich (intravital) ein Blutgerinnsel (Thrombus, Blutpfropf) in einem Blutgefäß bildet. Thrombosen können in allen Gefäßen auftreten. Meistens handelt es sich um eine Thrombose der Venen (Venenthrombose oder Phlebothrombose), speziell eine Thrombose der tiefen Beinvenen (Tiefe Venenthrombose – TVT). Im Gegensatz zu den tiefen, also nicht-oberflächlichen Venenthrombosen haben die oberflächlichen Venenthrombosen ein anderes Erscheinungsbild mit entzündlicher Komponente (siehe Thrombophlebitis).
| Klassifikation nach ICD-10 | |
|---|---|
| I80.– | Thrombose, Phlebitis und Thrombophlebitis |
| ICD-10 online (WHO-Version 2019) | |
In der Schwangerschaft ist eine Beinvenenthrombose eine häufige Komplikation und unterscheidet sich von den anderen Formen (siehe unten).
Nachfolgend werden periphere tiefe Venenthrombosen behandelt. Zu den deutlich selteneren Thrombosen der Arterien siehe arterielle Thrombose, die der Sinusvenen im Gehirn siehe Sinusthrombose.
Der Begriff der „Thrombose“ wurde im 2. Jahrhundert von Galenos geprägt und um 1845 von Rudolf Virchow[1] im deutschen Sprachgebrauch etabliert.[2]
Entstehung
Ein Thrombus entsteht durch Blutgerinnung – ein Vorgang, der eigentlich ein Schutzmechanismus ist: Nach einer Verletzung schützt das Gerinnungssystem den Körper vor dem Verbluten. Dies bedeutet, dass das Blut verklumpt und die Wunde schließt. Anders als in dem Gerinnungssystem sollte das Blut in den unverletzten Blutgefäßen nicht verklumpen, sondern ungehindert fließen. Hier ist ein Gerinnsel ein störendes Hindernis für den Blutstrom, verursacht eine Thromboembolie und ist als Auslöser für eine Lungenembolie gefährlich. Wenn die natürliche Gerinnungsfähigkeit des Blutes krankhaft ansteigt, wird das Risiko einer Thrombose und einer Embolie größer.[3]
Ursachen
Meist gibt es mehrere Faktoren, die in Kombination eine Thrombose verursachen. Dies können sowohl erbliche als auch äußere Faktoren sein.[4]
Ursachen der Entstehung eines venösen Thrombus sind entsprechend der noch heute gültigen Virchowschen Trias:
- Änderung der Blutzusammensetzung:
- Gerinnungsstörungen (Hyperkoagulabilität)[5]
- Erblich bedingte verstärkte Blutgerinnung
- Erblich oder medikamentös verminderte Fähigkeit, Blutgerinnsel aufzulösen (siehe Fibrinolyse), wie zum Beispiel:
- Bestimmte Nahrungsmittel, Medikamente oder Toxine, die Einfluss auf die Blutgerinnung haben, wie zum Beispiel Anti-Baby-Pillen,[4] vor allem Mikropillen der dritten und vierten Generation.[6]
- Schwangerschaft
- Dehydratation (erhöhte Blutviskosität)
- Antiphospholipid-Syndrom[4]
- Herabgesetzte Blutströmungsgeschwindigkeit (Stase, Immobilisation, Hypozirkulation):
- Erweiterte Venen (Varizen) und Krampfadern
- Durch äußeren Druck eingeklemmte Gliedmaßen
- Durch Bettlägerigkeit verursachte Bewegungsunfähigkeit (unter anderem nach Operationen oder im Gipsverband)
- Langes – insbesondere im Knie angewinkeltes – Sitzen mit eingeengter Bewegungsmöglichkeit (zum Beispiel bei Bus- und Flugreisen[7]) bei Vorliegen unten genannter Risikofaktoren
- Schäden der inneren Gefäßwände (Endothel):
- Schäden traumatischer Natur (Verletzungen, Quetschungen, Operationen)
- Degenerative Veränderungen (zum Beispiel altersbedingt)
- Entzündliche Veränderungen der Venen
- Diabetes mellitus
- Durch Kohlenmonoxid (Rauchen) bedingte hypoxische Gefäßwandschädigungen
- Tumorinfiltrate
- Operationen
Risikofaktoren
- Bewegungsmangel, vor allem langes Liegen bei Kranken
- Übergewicht
- Flüssigkeitsmangel (Exsikkose)
- Ungewohnte starke körperliche Anstrengung (Thrombose par effort)
- Hormonelle Empfängnisverhütungsmittel („Pille“), selten Komplikationen,[8] zunehmend bei Übergewicht und Rauchen
- Thrombosen in der Vergangenheit
- Rauchen
- Schwangerschaft[5]
- Krebserkrankungen
- Chemotherapie
- Intravenöser Drogengebrauch (z. B. Heroin) mit Verletzung der Blutgefäße
- Überdurchschnittliche Körpergröße[9]
Klinische Erscheinung
Je nach Lage und Ausdehnung der Thrombose können die Symptome sehr unterschiedlich sein. Viele Thrombosen werden von den Betroffenen nicht bemerkt. Diagnostisch besonders kritisch ist, dass selbst schwere, im späteren Verlauf zu einer lebensgefährlichen Lungenembolie führende Thrombosen im Anfangsstadium fast symptomfrei verlaufen können und dadurch oft unentdeckt bleiben.
Typisch sind zumindest bei ausgeprägten Venenthrombosen:
- Schwellung und Wärmegefühl am Fußknöchel, am Unterschenkel oder am ganzen Bein mit Spannungsgefühl
- Gerötete und gespannte Haut, eventuell Blaufärbung
- Spannungsgefühl und Schmerzen in Fuß, Wade und Kniekehle (Linderung bei Hochlagerung)
- Überwärmung des geschwollenen Beins
Lokalisation
Am häufigsten von tiefen Venenthrombosen betroffen sind die Beine. Man spricht dann von Wadenvenen- oder Beinvenen-Thrombosen. Sind sowohl die Wade, die Kniekehle als auch der Oberschenkel betroffen, spricht man von einer Mehr-Etagen-Thrombose. Eine Beckenvenenthrombose ist demgegenüber seltener, allerdings wegen der Größe des Gefäßes und des höheren Lungenembolie-Risikos gefährlicher. Gefürchtet ist die Beckenvenenthrombose bei Schwangeren, bei der sich ein Gerinnsel nach der Geburt durch die fehlende Kompression der Gebärmutter lösen und zur Lungenembolie führen kann.
Auch in den Hirnvenen kann es zu Venenthrombosen wie den Sinusthrombosen kommen.[10]
Abzugrenzen von der tiefen Venenthrombose ist die oberflächliche Venenentzündung Thrombophlebitis. Auch sie findet sich am häufigsten an den Beinen, muss aber aufgrund ihrer völlig anderen Prognose gesondert betrachtet werden. Thrombosen an den Armen und im Schulterbereich sind deutlich seltener als an der unteren Extremität. Allerdings muss man auch hier zwischen tiefer Thrombose und oberflächlicher Venenentzündung unterscheiden. Thrombosen am Arm werden nicht selten durch Venenkatheter erzeugt, wohingegen die infundierten Lösungen durch direkte Reizung der Venenwand zur Phlebitis führen können.
Wenn alle Venen eines Extremitätenquerschnitts thrombotisch verschlossen werden, spricht man von der Phlegmasia caerulea dolens – einer sehr seltenen und besonders schweren Verlaufsform der Venenthrombose mit der Gefahr des Absterbens der betroffenen Extremität.
Komplikationen
Die wichtigste Komplikation der frischen tiefen Beinvenenthrombose ist die Lungenembolie, die unter Umständen tödlich verlaufen kann. Wegen der Gefahr der Lungenembolie sollte jeder Verdacht auf tiefe Beinvenenthrombose umgehend abgeklärt werden. Die wichtigste Spätkomplikation der tiefen Beinvenenthrombose ist das postthrombotische Syndrom.
Untersuchungsmethoden
Klinischer Befund
Es gibt keine sicheren Indizien für eine Beinvenenthrombose. Viele Patienten klagen lediglich über diffuse, nicht sehr ausgeprägte Beschwerden im betroffenen Bein. Dies gilt vor allem für Thrombosen, die zum Zeitpunkt der Untersuchung (noch) auf den Unterschenkel begrenzt sind, und solche, die (noch) kurzstreckig sind. Bei ausgedehnten Thrombosen kommt es typischerweise (aber auch nicht immer) zu Schmerzen und Schwellungen der betroffenen Extremität mit (deutlicher) Umfangsdifferenz sowie (deutlich) eindrückbarem Ödem. Eine Beckenvenenthrombose kann in sehr seltenen Fällen eine Schwellung beider Beine verursachen.
Weitere Thrombosezeichen, die zwar nicht beweisend, aber doch charakteristisch sind, sind Druckschmerzen an der Fußsohle (Payr-Zeichen) des betroffenen Beines sowie im Venenverlauf.
Ein Score-System, um die Wahrscheinlichkeit der Diagnose zu erhöhen, ist das System nach Wells et al.[11] (siehe Tabelle).
| Klinische Charakteristika | Score |
|---|---|
| aktive Krebserkrankung | 1 |
| Lähmung oder kürzliche Immobilisation der Beine | 1 |
| Bettruhe über drei Tage oder großer chirurgischer Eingriff in den letzten zwölf Wochen | 1 |
| Schmerzen/Verhärtung entlang der tiefen Venen | 1 |
| Schwellung ganzes Bein | 1 |
| Umfangsvermehrung des Unterschenkels zur Gegenseite > 3 cm | 1 |
| Eindrückbares Ödem | 1 |
| sichtbare Kollateralvenen | 1 |
| frühere tiefe Beinvenenthrombose | 1 |
| alternative Diagnose ebenso wahrscheinlich wie TVT | −2 |
| Score > 2: Wahrscheinlichkeit für TVT hoch
Score < 2: Wahrscheinlichkeit für TVT nicht hoch | |
Technische Befunde
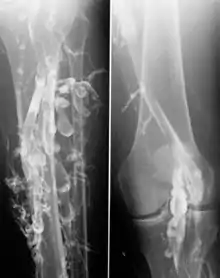
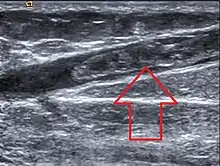
Die Diagnose einer Venenthrombose wird heute üblicherweise mittels Sonographie (Doppler- und Duplex-Sonographie) gestellt. Falls dieser nicht vorhanden ist oder nach der Ultraschalluntersuchung weiter Unklarheiten über das weitere Vorgehen bestehen, kommt die Phlebographie (Röntgenuntersuchung mit Kontrastmittel) zur Anwendung. Ist ein modernes Ultraschallgerät vorhanden und ist der Untersucher ausreichend erfahren, muss die aufwändigere und den Patienten belastendere Phlebographie nur noch selten zum Einsatz kommen.
Laborchemie
Fibrinspaltprodukte als Abbauprodukt von Thromben können mit einem D-Dimer-Test im Blut nachgewiesen werden. Mit einer Sensitivität von 95 % ermöglicht es ein negativer D-Dimer-Test bei gleichzeitig niedrigem oder mittlerem Risikoscore nach Wells,[12] das Vorliegen einer tiefen Beinvenenthrombose mit ausreichender Sicherheit auszuschließen. Die Spezifität[13] hingegen ist gering, so dass erhöhte D-Dimere keinesfalls als Beweis für eine Thrombose ausreichen.
Zur Prophylaxe können die bedeutsamsten angeborenen Gerinnungsstörungen untersucht werden, von denen mehr als 5 % der Bevölkerung betroffen sind. Dazu zählt eine Mutation im Faktor-V- und Faktor-II-Gen, der Protein-C- und Protein-S-Mangel und der Antithrombin-Mangel.[5]
Differentialdiagnose
Verschiedene Erkrankungen haben ein ähnliches Erscheinungsbild und werden als Differentialdiagnose erwogen – so die Thrombophlebitis, die eine Entzündungserkrankung der oberflächlichen Venen ist, Lymphödeme und Ödeme und Zellulitis; aber auch die Baker-Zyste, vergrößerte Lymphknoten oder ein Hämatom können Symptome vergleichbar mit einer Thrombose hervorrufen.[14]
Therapie
Die chirurgische Entfernung venöser Thromben bleibt Spezialfällen vorbehalten.
Medikamente
Um zu verhindern, dass sich der Thrombus vergrößert, wird eine Hemmung der Blutgerinnung (Antikoagulation) angestrebt. Initial kommen Heparinpräparate oder Faktor-Xa-Hemmer zum Einsatz. Ist das Wachstum des Gerinnsels gestoppt, kann der Körper mit dem Aufräumen des Schadens beginnen. Er baut das Gerinnsel ab und versucht, die Venen wieder frei zu bekommen. Das dauert einige Wochen bis Monate – je mehr Abschnitte des Venensystems betroffen waren, desto länger. Bei dem Abbau des Gerinnsels und der Regeneration der Venen werden Stoffe freigesetzt, die die Gerinnbarkeit des Blutes erhöhen. In dieser Zeit ist also die Gefahr einer erneuten Thrombose besonders groß. Deshalb müssen weiter gerinnungshemmende Medikamente eingenommen werden. Dann kommen 4-Hydroxycumarine – wie Phenprocoumon, Warfarin oder Ethylbiscoumacetat – für etwa drei bis sechs Monate zum Einsatz. Die Einnahme von Cumarinen erfordert regelmäßige Blutuntersuchungen und eine besondere Aufmerksamkeit, denn die Medikamente verhindern zwar eine Thrombose, erhöhen aber auch die Blutungsbereitschaft. In den meisten Fällen kann die Tabletteneinnahme nach drei bis sechs Monaten beendet werden. Bleiben die Risikofaktoren bestehen, bleibt auch das Thromboserisiko, erleidet der Patient ferner eine erneute Thrombose oder Gerinnungsstörung; in beiden Fällen müssen die Medikamente unter Umständen auch lebenslang gegeben werden.[15]
In den vergangenen Jahren wurden Medikamente entwickelt, die wie Cumarin-Derivate als Tablette eingenommen werden können, aber keine Kontrolle der Gerinnungswerte erfordern. Sie sind zum Teil bereits zugelassen und werden im Krankenhaus zur Verhütung einer Thrombose oder Lungenembolie eingesetzt. Vielversprechend sind jüngste Studienergebnisse (Re-Cover, Einstein-Extension-Studie, Calisto-Studie), die belegen, dass diese neuen Medikamente auch zur Behandlung einer Beinvenenthrombose oder Lungenembolie eingenommen werden können. Nach Zulassung durch die Behörden werden diese Medikamente das Leben mit Gerinnungshemmern wesentlich vereinfachen, in bestimmten Anwendungsgebieten sogar wirksamer oder sicherer machen.[16]
Die noch in den 1990er Jahren häufiger angewendete medikamentöse Auflösung (Thrombolyse) findet bei venösen Thrombosen nur noch ausnahmsweise Anwendung, weil dabei eine höhere Blutungsgefahr besteht.
Kompression
Ferner werden die Beine mit Kompressionsverbänden gewickelt bzw. im Verlauf durch einen speziellen Medizinischen Kompressionsstrumpf unterstützt, um den Thrombus daran zu hindern, weiter zu wachsen. Die Kompression beschleunigt den Blutstrom in den tiefen Venen und reduziert oder verhindert die Umverteilung des Blutes aus den tiefen Venen in die oberflächlichen Venen. Auch dadurch wird der Blutstrom in den tiefen Venen beschleunigt.
Mobilisation
Aus Angst vor einer Lungenembolie galt die Ruhigstellung des Patienten früher als oberste Pflicht. Die Patienten wurden stationär aufgenommen und mussten meist mindestens 14 Tage völlige Bettruhe halten. Selbst Berührungen des betroffenen Beines wurden vermieden, um den Thrombus nicht mechanisch zu lösen. Heute werden Patienten mit Unter- und Oberschenkelvenenthrombosen in der Regel nicht mehr immobilisiert und auch nicht mehr stationär behandelt. Die Mobilisierung bei adäquater Kompression verhindert die Stase (Stillstand des Blutes im Gefäß), die einen der drei wesentlichen auslösenden Faktoren für die Thrombusentstehung und für das Thrombuswachstum darstellt (siehe Virchowsche Trias). Bei ausgedehnten Beinvenenthrombosen und bei den meisten frischen Beckenvenenthrombosen ist eine Mobilisierung schmerzbedingt nicht möglich. Bei der Beckenvenenthrombose kommt hinzu, dass keine adäquate Kompression möglich ist. In diesen Fällen wird auch heute stationär behandelt. Die Mobilisierung erfolgt nach Maßgabe der Beschwerden.
Nachsorge
Folge einer tiefen Thrombose kann das so genannte postthrombotische Syndrom (PTS) sein. Durch Thromben betroffene Venen können verschlossen bleiben, die sich bildenden meist oberflächennäheren Umgehungskreisläufe können sich krampfaderartig ausweiten. Sehr häufig sind Venenklappen zerstört oder in ihrer Funktion durch Vernarbung eingeschränkt, was zu einem verstärkten Blutrückfluss in Richtung der Schwerkraft führt. Durch den chronischen Blutüberfluss werden die Gefäße in den betroffenen Gliedmaßen übermäßig erweitert. Diese physikalischen Faktoren sind bei einer Untersuchung vom Facharzt (Phlebologen) messbar.
Der Patient kann das Auftreten des PTS verzögern oder seine Auswirkungen vermindern durch:
- Viel Bewegung der betroffenen Gliedmaßen, die durch die Muskelpumpe den Blutrückfluss fördert. Dies kann bei gegebener körperlicher Verfassung durchaus (Leistungs-)Sport sein, wobei Sportarten und -geräte, die eine nichtsenkrechte Körperhaltung ermöglichen, zu bevorzugen sind (Schwimmen, Radfahren, hierbei bes. Liegerad)
- Andauernde Kompression des oder der betroffenen Gliedmaßen mit Hilfe von Kompressionsstrümpfen oder -strumpfhosen, um den erhöhten Flüssigkeitsdruck im Gewebe auszugleichen und um die Fließgeschwindigkeit des Blutes zu erhöhen
- Vermeiden von stundenlangem Sitzen oder Stehen bzw. regelmäßiges Unterbrechen desselben durch „Venengymnastik“
Im Handel angebotene „venenstärkende“ Medikamente – oft auf Rosskastanien-Basis – sind eventuell bei geringen Venenbeschwerden wirksam, jedoch nicht bei bereits bestehenden Krampfadern oder anderen Symptomen des Postthrombotischen Syndroms.[17]
Zur Nachsorge gehören ebenfalls, insbesondere bei erstmaligen Auftreten, zur Abschätzung des Rezidivrisikos der Ausschluss einer Faktor-V-Leiden-Mutation, einer Prothrombinmutation, eines Antithrombin-III-Mangels, die Bestimmung des Methylfolates in den Erythrozyten, sowie eines Protein-C- beziehungsweise Protein-S-Mangels.[18]
Gefäßersatz für verschlossene oder zerstörte Venen ist auf Grund der Gewebestruktur von Venen sehr schwierig und nur in Ausnahmefällen möglich und nötig.
Vorbeugung
Die wichtigste Maßnahme zur Vorbeugung gegen Thrombosen ist Bewegung. Sie kann passiv wie aktiv durchgeführt werden, da die Muskeltätigkeit (etwa der Beine) den venösen Rückfluss unterstützt (Muskelpumpe). Falls keine Bewegung möglich ist (zum Beispiel nach einer Operation), sollten bei Vorliegen von Risikofaktoren Medizinische Thromboseprophylaxestrümpfe angewandt werden. Sie unterstützen die Venen durch erhöhten Gewebedruck von außen, wodurch der Blutrückfluss beschleunigt wird. Gegenanzeigen für vorbeugende Maßnahmen durch Physiotherapie sind ausgeprägte Ödeme (Wassereinlagerungen in den Beinen), eine frische Thrombose oder Embolie sowie ausgeprägte Schmerzsymptomatiken (zum Beispiel plötzlich auftretende, ziehende oder krampfartige Schmerzen, ähnlich wie bei einem Muskelkater).
Auf Fernreisen sollte man so oft wie möglich aufstehen, die Beine bewegen, viel trinken und dabei Kaffee, Tee oder Alkohol meiden („Entwässerung“).[4] Personen mit erhöhtem Risiko von Beinvenenthrombosen können Kompressionsstrümpfe tragen und Gerinnungshemmer verwenden, vor allem Heparin, das nach ärztlicher Verordnung selbst gespritzt werden kann. Einer S3-Leitlinie der AWMF aus dem Jahre 2009 zufolge ist die Einnahme von Acetylsalicylsäure (ASS) nicht sinnvoll.[19] Neuere Studien wie die WARFASA- und die ASPIRE-Studie kommen hier aber teilweise zu einer anderen Bewertung.[20] ASS, das bei arteriellen Erkrankungen sehr wirksam ist, entfaltet auch eine, wenn auch nur geringe, Wirkung im venösen Schenkel des Gefäßsystems. Zudem zeigen diese neueren Studien auch, dass mit ASS nach großen orthopädischen Eingriffen wie Knie- oder Hüftgelenksoperationen oder nach Knochenbrüchen das Risiko venöser Thrombosen signifikant gesenkt werden kann.[21] Zur langfristigen medikamentösen Prophylaxe ist die Gabe oraler Antikoagulanzien vom Cumarin-Typ, z. B. Marcumar, eine weitere Alternative.
Schwangerschaftsassoziierte tiefe Beinvenenthrombose
Diese ist eine Sonderform und eine der häufigsten Komplikationen in der Schwangerschaft.[22] Sie tritt in ein bis zwei Schwangerschaften pro Tausend auf und ist vorwiegend am linken Bein zu finden (85 % gegen ansonsten 55 %), sowie deutlich häufiger proximal, also im kleinen Becken oder Oberschenkel lokalisiert (72 % gegen ansonsten 9 %) statt distal im Unterschenkel, mit entsprechend deutlich erhöhtem Risiko einer Lungenembolie und eines postthrombotischen Syndroms. Mehr als die Hälfte aller schwangerschaftsassoziierten Beinvenenthrombosen tritt innerhalb der ersten zwanzig Schwangerschaftswochen auf, aber ein erhöhtes Risiko besteht bis zwölf Wochen nach der Geburt. Risikofaktoren sind ein erhöhter Body-Mass-Index, Schwangerschaftserbrechen und Bewegungsmangel. Das Risiko einer Beinvenenthrombose im Wochenbett ist nach einem Kaiserschnitt erhöht. Das Rezidivrisiko bei einer erneuten Schwangerschaft beträgt sechs bis neun Prozent.
Da das D-Dimer in der Schwangerschaft regelhaft erhöht ist, eignet es sich nicht zur Diagnostik einer Thrombose.
Zur Therapie werden neben unfraktioniertem Heparin vor allem niedermolekulare Heparine eingesetzt, die nicht plazentagängig sind und auch nicht in die Muttermilch gelangen. Hingegen sind Vitamin-K-Antagonisten wie Marcumar plazentagängig und teratogen mit einer typischen Embryopathie und somit in der Schwangerschaft kontraindiziert. Da sie aber nicht in die Muttermilch gelangen, können sie nach der Geburt verwendet werden.
Welt-Thrombose-Tag
Der 13. Oktober 2014 wurde von der Internationalen Gesellschaft für Thrombose und Hämostaseologie (International Society on Thrombosis and Haemostasis, ISTH)[23] zum ersten Welt-Thrombose-Tag (englisch World Thrombosis Day, WTD)[24] ausgerufen. Die Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin beteiligte sich an der Aktion.[25]
Der Aufklärungstag soll auf die Bedeutung einer rechtzeitigen Diagnose und Behandlung von Thrombosen aufmerksam machen und jährlich am 13. Oktober wiederholt werden. Das Datum wurde zu Ehren von Rudolf Virchow gewählt, der am 13. Oktober 1821 geboren wurde.
Körpergröße als Risikofaktor
Eine große Studie[26] mit zwei Kohorten von mehr als zwei Millionen eingeschlossenen schwedischen Personen deutet darauf hin, dass größere Menschen ein erhöhtes Risiko für die Entwicklung von Blutgerinnseln haben, während kleinere Menschen weniger anfällig dafür sind.
Die Männer wurden von dem Zeitpunkt ihrer Musterung (1969 bis 2010) bis 2012 beobachtet, während die Frauen ab ihrer ersten Schwangerschaft (1982 bis 2012) bis 2012 beobachtet wurden. Männer, deren Körpergröße unter 160 cm lag, hatten ein etwa 65 Prozent niedrigeres Risiko, an venöser Thrombembolie zu erkranken, als Männer, die 190 cm oder größer waren (Hazard ratio 0,35, 95%-Konfidenzintervall 0,22 – 0,55). Frauen, die kleiner als 155 cm waren, hatten ein etwa 69 Prozent geringeres Risiko als Frauen, die 185 cm oder größer waren (Hazard ratio 0,31, 95%-Konfidenzintervall 0,22 – 0,42). Auch im Vergleich zu Geschwistern, die eine unterschiedliche Körpergröße aufwiesen, zeigte sich dieser Effekt, mit einer Hazard Ratio pro 10 cm Unterschied von 0,69 bei Brüdern und 0,65 bei Schwestern. Der Autor spekuliert, dass das an den längeren Beinvenen liegen könne, die eine größere Oberfläche aufwiesen, und dass durch den größeren Druckgradienten das Risiko höher sei, dass der Blutfluss verlangsamt sei oder zwischenzeitlich stoppe.
Siehe auch
- Periphere Arterielle Verschlusskrankheit (pAVK) bzw. Schaufensterkrankheit
- Thromboseneigung: Thrombophilie
- Thrombosestrumpf
Fachverbände
Verschiedene Thrombosearten
- „Armvenenthrombose“: Paget-von-Schroetter-Syndrom
- Hirnvenenthrombose
- Jugularvenenthrombose
- Mesenterialvenenthrombose
- Nierenvenenthrombose
- Oberflächliche Thrombophlebitis
- Perianalthrombose – ein Blutgerinnsel in den äußeren Venen des Anus, das im Allgemeinen nicht lebensbedrohlich ist
- Pfortaderthrombose
- Phlegmasia alba dolens
- Sinusthrombose
Literatur
- Christin Mpliatis: Polymorphismen des Blutgerinnungssystems und Thromboserisiko. Individualisierte Thrombose-Prophylaxe. Dissertation an der Universität Greifswald 2011.
- C. Kearon, E. A. Akl et al.: Antithrombotic therapy for VTE disease: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. In: Chest. Band 141, Nummer 2 Suppl, Februar 2012, S. e419S–e494S, ISSN 1931-3543. doi:10.1378/chest.11-2301. PMID 22315268. PMC 3278049 (freier Volltext).
- S2-Leitlinie Venenthrombose und Lungenembolie: Diagnostik und Therapie der Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin e. V. (DGA). In: AWMF online (Stand 1. Juni 2010)
- S3-Leitlinie AWMF-Leitlinie Prophylaxe der venösen Thromboembolie (VTE) der Arbeitsgem. der Wiss. Medizin. Fachgesellschaften (AWMF). In: AWMF online (Stand 1. Mai 2010)
Weblinks
Einzelnachweise
- Heinz Otremba: Rudolf Virchow. Begründer der Zellularpathologie. Eine Dokumentation. Echter-Verlag, Würzburg 1991, S. 22 f.
- Thrombose. In: Digitales Wörterbuch der deutschen Sprache. Abgerufen am 15. August 2019
- Thrombose – Vorbeugen und behandeln. (Memento vom 25. September 2013 im Internet Archive) (PDF; 701 kB) Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin e. V. 2011.
- IGeL-Leistungen (August 2006): Thrombosen – Reisethrombosen (Memento vom 10. Februar 2008 im Internet Archive) labor28.de, abgerufen am 13. Mai 2013, archiviert vom Original.
- LADR: Freie Bahn! Thrombose-Prophylaxe (PDF)
- Annika Joeres: Thrombose-Risiko: Die Pille der Unvernunft. In: Die Zeit, Nr. 5/2013
- M. Sand et al.: Surgical and medical emergencies on board European aircraft: a retrospective study of 10189 cases (PDF; 95 kB). In: Critical Care, 2009 Jan 20;13(1), S. R3.
- Anti-Baby-Pille: Wie hoch ist das Thrombose-Risiko? Ärzte Zeitung, 27. Oktober 2014, abgerufen am 6. Dezember 2018
- Taller people may be more susceptible to blood clots. In: Medical News Today. (medicalnewstoday.com [abgerufen am 6. September 2017]).
- Immo von Hattingberg: Kreislauferkrankungen des Zentralnervensystems. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1315–1321, hier: S. 1320 f. (Sinus- und Venenthrombosen).
- H. Schinzel, M. Hendelmeier: Therapie der tiefen Beinvenenthrombose. Dtsch. Med. Wochenschrift 2013, 138; S. 786–791, Georg-Thieme Verlag.
- P. S. Wells et al.: Accuracy of clinical assessment of deep-vein thrombosis. In: The Lancet, 1995, 345, S. 1326–1330.
- eva.unibas.ch (PDF) S. 2, Tabelle links unten.
- Abigail Thrush, Tim Hartshorne: Vascular Ultrasound. How, Why and When. 2011, ISBN 978-0-443-06918-5, S. 246–249.
- Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin e. V.
- Leben mit Blutverdünnern – gerinnungshemmende Medikamente (Pressemitteilung). (PDF; 29 kB) (Nicht mehr online verfügbar.) Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin e. V. (DGA), archiviert vom Original am 5. Oktober 2013; abgerufen am 6. September 2014.
- Weinlaub und Mäusedornwurzel gegen Krampfadern – Studien zeigen, dass pflanzliche Wirkstoffe bei Venenerkrankungen helfen können
- S1-Leitlinie Diagnostik und Therapie der tiefen Bein- und Beckenvenenthrombose. In: AWMF online
- AWMF-Leitlinie Prophylaxe der venösen Thromboembolie (VTE). Abgerufen am 20. Mai 2015.
- Schützt ASS vor Thrombose-Rezidiv? Medical Tribune, abgerufen am 16. Juli 2015.
- ASS senkt Zahl venöser Thrombosen
- Ian A. Greer: Pregnancy complicated by venous thrombosis New England Journal of Medicine 2015, Band 373, Ausgabe 6 vom 6. August 2015, S. 540–547, doi:10.1056/NEJMcp1407434
- International Society on Thrombosis and Haemostasis. Abgerufen am 6. September 2017.
- World Thrombosis Day | Home. Abgerufen am 6. September 2017 (englisch).
- DGA nimmt am Weltthrombosetag teil. dga-gefaessmedizin.de
- Bengt Zöller, Jianguang Ji, Jan Sundquist, Kristina Sundquist: Body Height and Incident Risk of Venous Thromboembolism. Clinical Perspective: A Cosibling Design. In: Circulation: Cardiovascular Genetics. Band 10, Nr. 5, 5. September 2017, ISSN 1942-325X, S. e001651, doi:10.1161/CIRCGENETICS.116.001651 (ahajournals.org [abgerufen am 6. September 2017]).