Kompressionstherapie
Die Kompressionstherapie ist eine Therapieform, die durch lokalen Druck auf das venöse Beingefäßsystem zu einer Steigerung der Fließgeschwindigkeit des Blutes führt. Dieser Druck kann durch Bandagieren des Beines mit Kompressionsbinden oder durch spezielle Strümpfe erzeugt werden. Die Kompressionstherapie wird bei verschiedenen Krankheitsbildern eingesetzt.
Ziele
Durch Entwicklung und Gewährleistung eines permanenten Druckes werden die venösen Beingefäße verengt. Dadurch steigert sich die Fließgeschwindigkeit des Blutes. Der Rückfluss zum Herzen erhöht sich, Ödeme werden reduziert und Schmerzen mindern sich. Weitere erwünschte Effekte sind die Beschleunigung der Abheilung eventueller Wunden,[1] das Vorbeugen gegenüber Rezidiven sowie Thrombosen und somit schließlich die Erhöhung der Lebensqualität des Patienten.
Einsatzgebiete
Eine Kompressionstherapie kommt bei einer Vielzahl von Krankheitsbildern und pathologischen Zuständen[2] zum Einsatz:
- Chronisch-venöse Insuffizienz
- Postthrombotisches Syndrom
- primäres und sekundäres Lymphödem
- primäre und sekundäre Varikosis
- Thrombophlebitis
- tiefe Beinvenenthrombose
- Schwangerschaftsödeme
- nach Varizenstripping oder – verödung
- zyklisches und idiopathisches Ödem
- Angiodysplasie
Darüber hinaus wird die Kompressionstherapie auch präventiv eingesetzt und zwar bei Erkrankungen, bei denen ein Thromboserisiko besteht sowie bei immobilen Patienten, bei denen sich Stauungszustände entwickeln, wie z. B. bei Paresen oder Teilparesen der Beine.
Phasen der Kompressionstherapie
Die Kompressionstherapie unterscheidet sich in drei aufeinander abfolgende und klar abzugrenzende Phasen: Entstauungsphase, Erhaltungsphase und Prävention.[3] In jeder Phase stehen andere Therapieziele im Vordergrund, zudem werden unterschiedliche Produkte (=phasengerecht) eingesetzt.
- Initiale Entstauungsphase Zu Beginn der Kompressionstherapie wird die betroffene Extremität entstaut, so dass der Umfang abnimmt und die Abheilung eventuell bestehender Wunden unterstützt wird. In dieser Phase kommen Kompressionsverbände aus wiederverwendbaren Kompressionsbinden oder spezielle Bindensysteme ("Mehrkomponentensysteme") zum Einsatz.[4] Diese Produkte lassen sich dem variierenden Umfang der Extremitäten leicht anpassen.
- Erhaltungsphase Der Enstauungserfolg wird durch entsprechende Maßnahmen und Versorgungsoptionen gewährleistet, solange noch eine Wunde besteht. In dieser Phase sollten keine Kurzzugbinden mehr zum Einsatz kommen.[5]
- Prävention Durch individuell auf die Situation des Patienten abgestimmte Maßnahmen wird dem Wiederauftreten von Wunden und Ödemen vorgebeugt.
Bei der Behandlung von Menschen mit Lymphödemen ist die Kompressionstherapie Bestandteil der Komplexen Physikalischen Entstauungstherapie. Sie kommt hierbei im Anschluss an die Manuelle Lymphdrainage zum Einsatz. Kompressionsbandagierungen mit Kurzzugbinden gewährleisten den erzielten Entstauungserfolg bei Menschen mit Lymphödemen und fördern die Lockerung des Gewebes durch Massagewirkung, wenn der Patient sich mit dem Kompressionsverband bewegt.[6]
Kompression und Bewegung
Die Kompressionstherapie mindert den Umfang derjenigen blutleitenden Gefäße des Körpers, die unterhalb des Kompressionsverbands liegen. Auf physikalische Weise erhöht sich die Fließgeschwindigkeit des Blutes, da dieses einen geringeren Raum zu passieren hat. Entscheidend für die Fließgeschwindigkeit und somit für den Erfolg der Kompressionstherapie ist die Eigenbewegung des Körpers,[2] denn die Anspannung der Muskulatur des Beines verstärkt den Blutfluss. Der Blutrückfluss in Richtung des Herzens wird durch die sogenannte "Muskelpumpe" unterstützt, die aktiv wird, wenn die Wade sich an- und entspannt. Ebenfalls blutrückflussfördernde Funktion haben die "Gelenkpumnpen" im Sprunggelenk. Über diese Aspekte sollte der Patient umfassend aufgeklärt werden, unter anderem um ihn zu motivieren,[7] sich bei angelegter Kompression zu bewegen. Verständliche und auf die Situation des Betroffenen angepasste Patientenbroschüren klären über die Möglichkeiten, sich in die Kompressionstherapie einzubringen, auf. Bettlägerige Patienten können gymnastische Übungen auszuführen, wie Fußkreisen, Zehenballen oder Fußwippen. Die Kompressionstherapie mindert sowohl Schmerzen als auch das Aufquellen von Gewebe und die Ausbildung von Ödemen. Als Merksatz gilt die so genannte 3-S, 3-L Regel, die besagt: „Sitzen und Stehen ist schlecht, lieber Laufen und Liegen.“[8]
Materialien und Versorgungsformen
Eine Kompression kann sowohl durch die Anwickelung von Binden als auch durch das Anziehen speziell dafür entwickelter und nach den Maßen des Patienten gefertigter oder darauf passender Strümpfe gewährleistet werden. Der erzeugte Druck unterscheidet sich in Arbeits- und Ruhedruck.
Arbeitsdruck Ergibt sich durch den Widerstand, den der Verband der Ausdehnung der Muskulatur bei der Muskelkontraktion entgegensetzt, d. h. wenn das Bein in Bewegung gerät und ist umso höher, je unelastischer die Kompression ist.
Ruhedruck entspricht dem Anlagedruck, d. h. der Kraft, die zum Dehnen der Binde beim Anlegen aufzuwenden ist, wird aber zusätzlich durch das individuelle Rückstellvermögen einer Binde beeinflusst
Binden
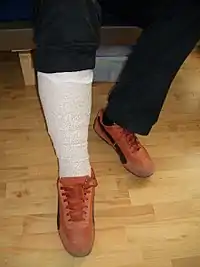
Kompressionsbinden kommen in erster Linie in der initialen Entstauungsphase bei Patienten mit chronisch venöser Insuffizienz (CVI), bei Lymphödemen und bei weiteren Ödemen an den Unterschenkeln zum Einsatz. Nur in Ausnahmefällen werden sie über die Entstauungsphase hinaus angewendet. Sie sind weniger alltagstauglich und kostenintensiver, als Kompressionsstrümpfe und werden daher in den meisten Einsatzbereichen heutzutage gegen diese ersetzt.[9]
Langzugbinden – Diese Binden haben ein sehr hohes Dehnungsvermögen von bis zum Doppelten der eigenen Länge. Sie erzeugen einen geringen Arbeitsdruck, aber einen hohen Ruhedruck. Das ist bei Venenerkrankungen in der Regel nicht erwünscht. Daher werden Langzugbinden in der Phlebologie (Venenheilkunde) nur selten verwendet. Bei Langzugbinden besteht zudem das Risiko, dass sich bei immobilen Patienten erhebliche Einschnürungen entwickeln, daher kommen sie insbesondere bei diesen Patienten nicht mehr zum Einsatz.
Kurzzugbinden – Kurzzugbinden bestehen aus unelastischem Textil und weisen daher nur ein sehr geringes Dehnungsvermögen auf. Sie ermöglichen den bei Venenerkrankungen erwünschten hohen Arbeits- und niedrigen Ruhedruck. Kurzzugbinden sind die Binden der Wahl bei mobilen Patienten, z. B. bei Venenentzündungen, nach einer Venenoperation oder beim offenen Bein (Ulcus cruris).
Zinkleimbinden – Das Textilgewebe der Zinkleimbinden ist mit Leim angereichert, der sich verhärtet, wenn die feucht angelegte Binde trocknet. Durch das Aushärten entsteht der Kompressionsdruck. Nimmt der Beinumfang ab, mindert sich dieser entsprechend. Ein Zinkleimverband muss täglich gewechselst werden.
Bindensysteme – Hersteller bieten fertige Mehrlagensysteme, die Kompressions-, Fixier- und Polsterbinden enthalten. Für das Anlegen einer solchen Kompression ist es nicht nötig, Kenntnisse über umfangreiche Wickeltechniken zu beherrschen.
Kompressionsstrümpfe

Kompressionsstrümpfe gibt es konfektioniert oder als maßgefertigte Einzelstücke im Sanitätsfachhandel. Sie kommen in der Erhaltungsphase und während der Prävention zum Einsatz.[10]
Kompressionsstrümpfe – Es gibt zwei Arten von Kompressionsstrümpfen, die sich durch die Strickart unterscheiden. Flachgestrickte Kompressionsstrümpfe mit Naht sowie ein- und doppelflächig rundgestrickte nahtlose Strümpfe.
Strumpfsysteme – Die Strumpfsysteme zur Kompressionstherapie bestehen meist aus zwei Komponenten, einem Unter- und einem Überziehstrumpf. Der Kompressionsdruck des Unterziehstrumpfes ist geringer als der des Überziehstrumpfes; beide Drücke addieren sich auf. Der Unterziehstrumpf verbleibt über Nacht am Bein des Patienten, Der Überziehstrumpfs wird nur tagsüber darüber angelegt.
Adaptive Kompressionsbandagen

In der initialen Entstauungsphase geht es darum, den Beinumfang durch Minderung der Ödeme zu reduzieren. Hierbei können sogenannte Wrap-Verbände zum Einsatz kommen.[11][12] Diese bestehen aus einer manschettenartigen Bandage, die um den Unterschenkel angelegt und durch Klettverschlüsse fixiert wird. Darüber wird ein Kompressionsstrumpf gezogen, der lediglich eine leichte Kompression ausübt. Teilweise ist auch der Fußbereich durch einen kleineren Wrap-Verband zu komprimieren. Der Kompressionsdruck, den die Adaptive Kompressionsbandage auf das Bein ausübt, ist durch das Klettsystem segmental einstellbar und gezielt, auch durch den Patienten selbst, nachjustierbar.[13]
Einsatzmöglichkeiten und Risiken
Phasengerechte Kompressionsversorgung bei Ulcus Cruris:
| Kompressionsbinden | Bindensysteme | Strumpfsysteme | Kompressionsstrümpfe | Adaptive Bandagen | |
|---|---|---|---|---|---|
| Entstauung | ja | ja | nein | nein | ja |
| Erhaltung | nein | nein | ja | nein | nein |
| Prävention | nein | nein | nein | ja | nein |
Im Gegensatz zur Versorgung bei venös bedingten Stauungen infolge der CVI kommen bei lymphatischen Ödemen besonders kräftige flachgestrickte Kompressionsstrümpfe zum Einsatz. Die Kompressionsmaßnahmen kommen bei Lymphödemen immer in Kombination mit manueller Lymphdrainage zur Anwendung und erhalten deren erreichten Entstauungserfolg Phasengerechte Kompressionsversorgung bei Lymphödemen[14]:
| Kompressionsbinden | Bindensysteme | Strumpfsysteme | Kompressionsstrümpfe | Adaptive Bandagen | |
|---|---|---|---|---|---|
| Entstauung | ja | ja | nein | nein | nein |
| Erhaltung | nein | nein | ja | ja | nein |
Unpassende Kompressionsstrümpfe oder unsachgemäße Wickelungen können Hautschädigungen hervorrufen, die von Schnürfurchen, Blasen über Druckstellen bis hin zu Nekrosen führen. Zudem können sich Nervenschädigungen oder tiefe Beinvenenthrombosen entwickeln.
Anlegen der Kompression
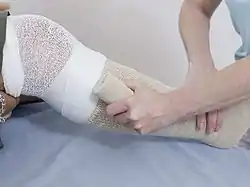
Im Folgenden wird die Kompressionstherapie mit Binden beschrieben. Am Beginn der Anlage steht zunächst das Anlegen eines Schlauchverbandes, der einerseits verhindert, dass die Wickelung und die Unterpolsterung direkt auf der Haut liegen, andererseits die Wickelung fixiert. Die darüber angelegte Unterpolsterung gleicht anatomische Unebenheiten aus. Darüber erfolgt schließlich die eigentliche Wicklung.[2]
Es haben sich zahlreiche Anlagetechniken entwickelt, nach denen Kompressionsverbände mit Kurzzugbinden angelegt werden können. Diese Methoden tragen jeweils die Namen ihrer Entwickler, so gibt es Sigg-, Fischer-, Schneider- und Altenkämper-Verbände.[15] Die in Deutschland bekannteste Methode ist der Pütter-Verband, der auf den Heilpraktiker Gustav Pütter (1907–1977) zurückgeht. Die Verbreitung des Pütter-Verbandes hat dazu geführt, dass "püttern" oft synonym zur Anlage einer Kompressionsversorgung mit Kurzzugbinden genutzt wird, auch wenn dabei nicht nach der relativ komplexen Technik Pütters vorgegangen wird. Von den meisten Anlagemethoden gibt es zahlreiche Varianten. Zudem gibt es neben der Möglichkeit, die Binden zirkulär am Bein zu führen noch die "Achtertouren"-Technik, also das Hinauf- und Hinabwickeln der Binde bei jeder Umkreisung der Wade. Eine Variante hiervon ist die sogenannte "Kornähre", bei der die Binden über dem Schienbein zusätzlich umgeschlagen werden, wodurch sich eine sehr starre Wicklung ergibt.
Die Überlegenheit einer Anlageform oder -variante gegenüber den anderen ist wissenschaftlich nicht belegt. Folgende Grundsätzlichkeiten sollten bei jeder Anlage beachtet werden:
Anlegen des Schlauchverbands
Zur späteren Fixierung der Wickelung dient ein Schlauchverband, der aus elastischem Textil besteht und sich der Beinform anpasst. Der Schlauchverband wird auf eine Länge gekürzt, die der zweieinhalb- bis dreifachen Länge des Unterschenkels (Zehenspitze – Ferse – Knie) entspricht. Er wird bis zum Knie hinaufgezogen und das überstehende Ende wird dem Patienten zwischen die Zehen gesteckt oder in die Hand gegeben. Durch die so entstehende Körperhaltung unterstützt der Patient selbständig die 90° Stellung – sog. Funktionsstellung – des Fußgelenks.
Unterpolsterung
Über dem Schlauchverband wird eine Binde aus Schaumstoff oder Polsterwatte auf dem Bein abgerollt. Eine solche Polsterbinde schützt die Haut des Beines vor Schnürfurchen, Druckschäden oder allergischen Reaktionen auf das Bindenmaterial.[16] Die Unterpolsterung beginnt am Fußrücken auf der Innenseite unter Einschluss des Zehengrundgelenkes. Die Bindentouren überlappen sich unter Einschluss der Ferse ca. jeweils um ein Drittel oder bis zur Hälfte und werden ohne Zug in zirkulären Touren bis zweifingerbreit unterhalb der Kniekehle angewickelt. Anatomische Unebenheiten, wie etwa die sogenannte Bisgaard'sche Kulisse zwischen der Achillessehne und der Knöchelregion können zusätzlich durch Pelotten (Druckpolster) ausgeglichen werden.
Anlegen der Binden
Über die Unterpolsterung wird die Binde ausgehend von unterhalb des Großzehengrundgelenks bis zweifingerbreit unterhalb der Kniekehle hinauf gewickelt. Die Binde kann sich dabei beispielsweise um die Hälfte der Bindenbreite überlappen und wird mit der Rolle eng am Körper anliegend geführt. Ein Fixierpflaster hält die Binde auf Kniehöhe in Position. Das Überziehen des überstehenden Ende des Schlauchverbandes über die Wickelung kann dem Verband zusätzliche Festigkeit verleihen.
Unter-, Auf- und Abpolstern

Um eine gleichmäßige Druckeinwirkung auf alle Regionen des Beines zu gewährleisten, kommen unterhalb der Kompression, zusätzlich zur Polsterbinde, lokal verschiedene Polstermaterialien zum Einsatz. Mit individuell zugeschnittenen Schaumstoffstücken oder auch speziell hierfür produzierten Polstern, sogenannten Pelotten, werden Unebenheiten begradigt, so dass die darüber angelegte Kompressionsbinde einen gleichmäßigen Druck erwirkt. Hierbei gilt: Vertiefungen werden aufgepolstert und Erhöhungen werden abgepolstert.[17] Entsprechende Polster werden in der Kompressionstherapie insbesondere am Schienbein, am Fibulaköpfchen des Wadenbeines oder, beispielsweise zum Ausgleich erheblicher Wadenumfänge, in der Knöchelregion eingesetzt. Polster können sowohl zwischen Polsterbinde und Schlauchverband, als auch direkt auf die Haut gelegt werden. Diese Polster kommen auch bei der Kompressionsbestrumpfung zum Einsatz, werden hierfür aber meist schon von Herstellerseite an den entsprechenden Regionen eingenäht.
Apparative intermittierende Kompression
Diese Therapieform wird auch als Intermittierende pneumatische Kompression bezeichnet. Bei dieser Versorgungsform wird die Kompression durch ein Luftkissen erzeugt, welches das Bein umschließt und, durch einen Kompressor versorgt, einen variablen Druck gewährleistet. Die Apparative intermittierende Kompression entfaltet ihre Wirkung durch die Druckänderung am ruhenden Bein und kommt ohne den Einsatz der Muskelpumpe aus. Sie „sorgt gleichzeitig für eine Druckentlastung in den Ruhephasen und ist damit auch für immobile Patienten geeignet“.[18] Bei bewegungseingeschränkten Patienten wird sie über dem Kompressionsverband angebracht. Eine manuelle Lymphdrainage – in regelmäßigen Abständen durch den Lymphtherapeuten durchgeführt – gewährleistet den Abfluss aus dem Lymphsystem.[19]
Kontraindikationen
Einige Krankheitsbilder erfordern eine Anpassung der Kompressionstherapie, eine eingeschränkte Anwendung oder schließen sie gar aus.
Durchblutungssituation
Am Beginn der Kompressionstherapie steht die Klärung der Durchblutungssituation. Von der Art und dem Umfang einer möglichen arteriellen Störung hängt ab, ob und in welchem Umfang eine Kompression indiziert ist, denn diese kann eine bestehende Mangelversorgung des Gewebes verstärken. Kompression erhöht durch die Beschleunigung des Blutkreislaufs, insbesondere des herzwärtigen Rückflusses, die Belastung des Herzens. Eine bereits bestehende dekompensierte Rechtsherzinsuffizienz gilt daher als Ausschlusskriterium für die Anlage einer Kompression.[20] Desgleichen der Myokardinfarkt oder Lungenödeme.
Nervenstörungen
Neuropathie mindert das Schmerzempfinden, daher ist bei der Kompressionstherapie bei Patienten mit einem solchen Krankheitsbild von Ärzten und Pflegenden besondere Aufmerksamkeit gefordert.[20] Idealerweise erzeugt ein Kompressionsverband keine Schnürfurchen und Druckstellen. Sollte sich aber unter einem Kompressionsverband doch eine unverhältnismäßige Einschnürung entwickeln, nehmen Patienten mit einer – beispielsweise durch Diabetes ausgelösten – Neuropathie, die Warnsignale, welche der Körper sendet, nicht wahr. Dies erfordert dann engmaschige Kontrollen.
Weitere Risikofaktoren
Weitere Risikofaktoren oder Ausschlusskriterien (Kontraindikationen) der Kompressionstherapie sind: Erysipel, nässende Dermatosen, Phlegmasia caerulea dolens,[20] septische Phlebitis, schwere Sensibilitätsstörungen, Unverträglichkeit gegenüber dem Material.[21][22]
Kompressionsdruck
Bei der Kompressionstherapie wird durch das Anlegen von Kompressionsstrümpfen oder Binden am Bein ein Druck erzeugt, der den Umfang der Venen mindert.[23] Beim Ansetzen der Therapie werden möglichst exakte Druckangaben definiert und nicht relative Angaben, z. B. mäßiger, milder oder hoher, kräftiger Druck. Speziell dafür entwickelte Geräte ermöglichen eine Abnahme des erzeugten Drucks unterhalb der angelegten Kompression. Manche Bindensysteme haben Markierungen, welche durch Verformung einen Rückschluss auf den erzeugten Druck geben sollen. Exaktere Druckangaben sind nur bei Kompressionsstrümpfen möglich. Ein Kompressionsstrumpf oder richtig gewickelter Verband ist so gefertigt (bzw. ausgeführt), dass der ausgeübte Druck von herzfern zu herznah – oder von distal nach proximal[1] – abnimmt.
Kompressionsklassen
Bei Kompressionsstrümpfen definiert der durch sie gewährleistete Druck die so genannte Kompressionsklasse: Solche Strümpfe gibt es sowohl als Konfektionsware als auch nach Maß angefertigt.
Kompressionsklasse I – Der geringste Anlagedruck von 18 bis 21 mmHg dient zur Prophylaxe von Thrombosen, zur Beseitigung von Schweregefühl oder Müdigkeit in den Beinen und kommt zum Einsatz bei minderer Varikosis mit geringem Ödemrisiko oder beginnender Schwangerschaftsvarikosis.
Kompressionsklasse II – Die mittlere Kompression entwickelt einen Druck zwischen 23 und 32 mmHg, bei ausgeprägter Schwangerschaftsvarikosis, nach Varizenstripping, bei Anschwellung der Beine nach Abheilung kleinerer Ulcerationen und als Rezidivprophylaxe abgeheilter Ulcera.
Kompressionsklasse III – Die kräftige Kompression verursacht einen Druck von 34 bis 46 mmHg, bei Thrombose, Folgezuständen der postthrombotischen venösen Insuffizienz, ausgeprägtem Ödemrisiko und Dermatoliposklerose sowie einem floriden Ulcus cruris venosum.
Kompressionsklasse IV – Die sehr kräftige Kompression beschreibt einen Druck über 49 mmHg bei Lymphödemen oder Elephantiasis.[24]
Der Druck, der durch Kompressionsstrümpfe erzeugt wird, addiert sich beim Übereinanderziehen auf.[25] Patienten, die Schwierigkeiten beim Anlegen von Strümpfen der höheren Kompressionsklassen haben, wird daher empfohlen, niedrigklassigere Modelle übereinanderzuziehen.[26] Zwei übereinander angelegte Kompressionsstrümpfe der Klasse II erzeugen einen Kompressionsdruck, welcher der Kompressionsklasse IV entspricht.
Anziehhilfen
Anziehhilfen dienen der Schonung der Materialien und erleichtern das Anlegen der Kompressionsstrümpfe. Sie sind ein von der Krankenkasse erstattungsfähiges Hilfsmittel. Es sind unterschiedliche Systeme für geschlossene und/oder offene Strümpfe erhältlich. Wenn keine Anziehhilfe zur Hand ist, erleichtern auch genoppte Haushaltshandschuhe, welche die Griffigkeit erhöhen, das Anziehen der Kompressionsstrümpfe.
Literatur
- Kerstin Protz, Joachim Dissemond, Knut Kröger: Kompressionstherapie Ein Überblick für die Praxis. Springer Verlag, Berlin u. a. 2016, ISBN 978-3-662-49743-2.
- Stefanie Reich-Schupke, Markus Stücker: Moderne Kompressionstherapie. Ein praktischer Leitfaden. Viavital Verlag, Köln 2013, ISBN 978-3-934371-50-7.
- Kerstin Protz: Kompression – Grundlage des Therapieerfolges. In: Ulcus cruris.(= Heilberufe spezial). Verlag Urban & Vogel, München 2008.
- EWMA Positionsdokument Hrsg. Partnership Medical Education LTD: Zum Verständnis der Kompressionstherapie. London 2003.
- Deutsches Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) (Hrsg.): Expertenstandard Pflege von Menschen mit chronischen Wunden. Osnabrück 2008.
- Eva Maria Panfil, Gerhard Schröder (Hrsg.): Pflege von Menschen mit chronischen Wunden. Huber Verlag, Bern 2009.
- S2-Leitlinie: Intermittierende pneumatische Kompression (IPK oder AIK). AWMF-Registernummer 037/007 (Volltext online), Stand 31. Januar 2018 – gültig bis 31. Januar 2023
- S2k-Leitlinie Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK), AWMF, Register-Nummer 037-005, (Volltext online) Stand 31. Dezember 2018 – gültig bis 31. Dezember 2023
Weblinks
Einzelnachweise
- Expertenstandard zur Pflege von Menschen mit chronischen Wunden. DNQP (Hrsg.), S. 108–112.
- Standard zur Kompressionstherapie. Wundzentrum Hamburg eV 2009, S. 1f.
- Kerstin Protz, Joachim Dissemond, Knut Kröger: Kompressionstherapie. Ein Überblick für die Praxis. Springer Verlag, Berlin 2016, ISBN 978-3-662-49743-2, S. 60–62.
- Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf MKS, Phlebologischem Kompressionsverband PKV und Medizinischen adaptiven Kompressionssystemen MAK Leitlinie der Deutschen Gesellschaft für Phlebologie, AWMF-Registernummer 037/005 (online) Aufgerufen am 22. Januar 2021.
- Stefanie Reich-Schupke in Joachim Dissemond, Knut Kröger (Hrsg.): Chronische Wunden. Diagnostik – Therapie – Versorgung, Urban & Fischer Verlag, München 2020, ISBN 978 3 437 25641 7, Seite 267–268
- Horst Weissleder, Christian Schuchhardt (Hrsg.): Erkrankungen des Lymphgefäßsystems. 4. Auflage. Viavital, Köln 2006, ISBN 3-934371-36-1, S. 419–420.
- EWMA Positionsdokument: Zum Verständnis der Kompressionstherapie. London 2003, S. 16.
- Pflege von Menschen mit chronischen Wunden. Bern 2009, S. 261.
- Stefanie Reich-Schupke, Markus Stücker: Moderne Kompressionstherapie. Ein praktischer Leitfaden. Viavital Verlag, Köln 2013, ISBN 978-3-934371-50-7, S. 65.
- Leitlinie Medizinische Kompressionstherapie der Extremitäten. AWMF Register 037/005, federführend erstellt von der Deutschen Gesellschaft für Phlebologie, (online) aufgerufen am 23. Januar 2021.
- Kerstin Protz, Joachim Dissemond, Knut Kröger: Kompressionstherapie Ein Überblick für die Praxis. Springer Verlag, 2016, S. 56.
- G. Mosti, A. Cavezzi, H. Partsch, S. Urso, F. Campana: Adjustable Velcro Compression Devices are More Effective than Inelastic Bandages in Reducing Venous Edema in the Initial Treatment Phase: A Randomized Controlled Trial. In: European Journal of Vascular and Endovascular Surgery. Band 50, Nummer 3, September 2015, S. 368–374, doi:10.1016/j.ejvs.2015.05.014. PMID 26160211.
- Joachim Dissemond: Kompressionstherapie als individualisierte Therapie bei Ulcus cruris. In: vasomed. Ausgabe 1/2016.
- Anya Miller: "Krankheitsbilder beim Lymphödem" in Joachim Dissemond, Knut Kröger (Hrsg.): "Chronische Wunden Diagnostik Therapie Versorgung", Springer Verlag, München 2020, ISBN 978 3 437 25641 7, Seite 162–163
- Stefanie Reich-Schupke, Markus Stücker: Moderne Kompressionstherapie. Ein praktischer Leitfaden. Viavital Verlag, Köln 2013, ISBN 978-3-934371-50-7, S. 69.
- Kerstin Protz u. a.: Kompressionsverbände mit und ohne Unterpolsterung: Eine kontrollierte Beobachtungsstudie zu Kompressionsdruck und Tragekomfort. In: Hautarzt. Band 69, Nr. 8, Aug 2018, S. 653–661. doi:10.1007/s00105-018-4167-9.
- Kerstin Protz, Joachim Dissemond, Knut Kröger: Kompressionstherapie Ein Überblick für die Praxis. Springer Verlag, Berlin u. a. 2016, S. 66–67.
- zit. nach Kompression – Grundlage des Erfolges. In: Ulcus Cruris. (= Heilberufe spezial). München 2008.
- Pflege von Menschen mit chronischen Wunden. Bern 2009, S. 244.
- Kompressionstherapie bei Varikose und chronischer Insuffizienz. In: Gefäßchirurgie. 3, 2006.
- Leitlinien der Deutschen Gesellschaft für Phlebologie. AWMF-Leitlinien Reg. Nr. 037/009 (2008) VI.1.
- Standard zur Kompressionstherapie. Wundzentrum Hamburg eV, 2009, S. 1.
- Pflege von Menschen mit chronischen Wunden. Bern 2009, S. 229.
- Pflege von Menschen mit chronischen Wunden. Bern 2009, S. 233.
- Stefanie Reich-Schupke, Markus Stücker (Hrsg.): Moderne Kompressionstherapie. Ein praktischer Leitfaden. Viavital Verlag, Köln 2013, ISBN 978-3-934371-50-7, S. 154.
- Leitlinie MKS der Deutschen Gesellschaft für Phlebologie. Siehe Abschnitt 2.2.5. Andruckwerte und Druckverlauf.