Systemische Sklerose
Die systemische Sklerose (abgekürzt SSc) oder systemische Sklerodermie (von altgriechisch σκληρός sklēros, deutsch ‚hart‘ und altgriechisch δέρμα derma, deutsch ‚Haut‘), früher auch progressive (systemische) Sklerodermie (abgekürzt PSS) genannt, ist eine rheumatische Autoimmunerkrankung aus der Gruppe der Bindegewebserkrankungen (Kollagenosen). Leitsymptome dieser chronisch entzündlichen sowie an vielen Stellen auftretenden Erkrankung des Gefäß- und Bindegewebes sind die Verhärtung der Haut, besonders an den Händen und im Gesicht, und die anfallsartige Minderdurchblutung der Finger oder Zehen, das Raynaud-Syndrom. Die Beteiligung innerer Organe (Verdauungstrakt, Lungen, Herz und Nieren) ist möglich und bestimmt wesentlich die Prognose.
| Klassifikation nach ICD-10 | |
|---|---|
| M34 | Systemische Sklerose |
| M34.0 | Progressive systemische Sklerose |
| M34.1 | CR(E)ST-Syndrom |
| M34.2 | Systemische Sklerose, durch Arzneimittel oder chemische Substanzen induziert |
| ICD-10 online (WHO-Version 2019) | |
Die systemische Sklerose ist nicht heilbar, der Krankheitsverlauf kann aber mit Medikamenten und spezialisierter Rehabilitation verlangsamt oder aufgehalten werden. Der frühere Name progressive systemische Sklerose wird deshalb immer seltener verwendet. Diagnose und Therapie der Sklerodermien erfordern eine besondere ärztliche Erfahrung mit diesen Krankheiten. Das vom Bundesministerium für Bildung und Forschung (BMBF) geförderte Forschungs-Netzwerk zur systemischen Sklerose hat deshalb im Rahmen seiner Patienteninformation Kliniken und Zentren benannt, die in Deutschland über genügend Erfahrung mit dieser Krankheit verfügen (siehe unter Weblinks).
Krankheitsbild
Die systemische Sklerose breitet sich per se schmerzfrei aus, kann jedoch mit Gelenk- und Muskelschmerzen (Arthralgien und Myalgien) einhergehen. Die Geschwindigkeit des phasenweise voranschreitenden Krankheitsverlaufs ist variabel und beinhaltet schnelle Verläufe, Verläufe über Jahre und selbstlimitierende Formen, die von alleine zum Stillstand kommen. Wegen der Seltenheit der Erkrankung und des sehr unterschiedlichen Verlaufs mit variabler Organbeteiligung ist die Krankheit vor allem beim Fehlen typischer Symptome z. B. im Frühstadium nur schwer zu diagnostizieren.
Frühsymptome der systemischen Sklerose sind die Verkürzung des unteren Zungenbändchens und das Raynaud-Syndrom. Im Anschluss kommt es zu Ödembildung an Händen („puffy fingers“) und Füßen. Die Haut wird starr (Sklerodermie, an den Fingern als Sklerodaktylie bezeichnet), um dann zu atrophieren. In diesem Stadium sieht sie wachsartig und dünn aus. Schließlich verformen sich die Hände: Die Finger bleiben in Beugestellung fixiert (Krallhand) und sind stark verschmälert (Madonnenfinger). Teilweise treten offene Stellen (Ulzerationen) an der Haut auf, die äußerst schmerzhaft sein können und in manchen Fällen so schlecht abheilen, dass Amputationen an Fingern oder Zehen notwendig werden. Ein Absterben der Haut an der Fingerkuppe wird auch als Rattenbissnekrose bezeichnet. Charakteristische Symptome im weiteren Verlauf sind das Maskengesicht mit starrer Mimik, Mikrostomie (der Mund kann nicht mehr weit geöffnet werden) sowie Probleme beim Lidschluss. Radiär angeordnete Falten um den Mund werden als Tabaksbeutelmund bezeichnet.
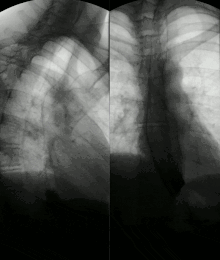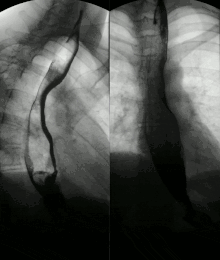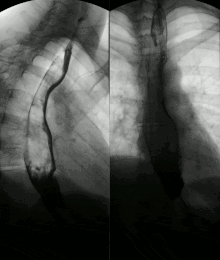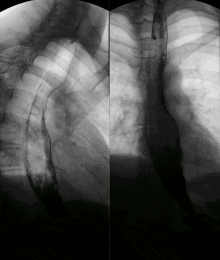
Aufgrund von Nervenschäden kann die Peristaltik des Magendarmtrakts gestört sein; viele Patienten leiden unter Sodbrennen wegen durch die Motilitätsstörung der Speiseröhre zurückfließendem Magensaft (Reflux). Durch Verhärtung der Lunge kann sich das Atemzugvolumen verringern, außerdem wird der Gasaustausch gestört. Durch den Verlust von Lungengefäßen steigt der Blutdruck im Lungenkreislauf (pulmonal-arterielle Hypertonie), wodurch das rechte Herz belastet und langfristig geschädigt wird (Cor pulmonale). Zudem kann es durch Exsudatbildung zu Pleuraergüssen kommen.[1] Das Herz kann auch direkt von der Sklerose betroffen sein. All diese Prozesse schränken die körperliche Leistungsfähigkeit ein. Das Risiko für Lungenentzündung und Herzinfarkt ist erhöht. Prognostisch wichtig ist außerdem die Beteiligung der Niere, die für die Hälfte aller Todesfälle verantwortlich ist.[2]
Formen
Sind Rumpf, Oberarme oder Oberschenkel betroffen, spricht man von einer diffusen kutanen systemischen Sklerose (kurz diffuse Form), ansonsten von einer limitierten kutanen systemischen Sklerose (kurz kutane Form). Das sogenannte CREST-Syndrom (Kalkablagerungen in der Haut, Raynaud-Syndrom, Speiseröhrenbeteiligung, Sklerodaktylie, Teleangiektasien) ist eine prototypische Verlaufsform der limitierten systemischen Sklerose und wird von manchen Autoren mit dieser gleichgesetzt.[2] Eine ungünstigere Verlaufsform ist das Thibièrge-Weissenbach-Syndrom.[3]
Die diffuse Form schreitet rascher und häufiger schubformig voran und befällt früher innere Organe. Die limitierte Form beginnt typischerweise an den Händen und breitet sich in Richtung Körperstamm (zentripetal) aus; es kommt häufiger zu einem Bluthochdruck im Lungenkreislauf.
Von der systemischen Sklerose klar abzugrenzen ist die zirkumskripte Sklerodermie (früher konzentrische Sklerose[4] genannt), auch Morphea (Morphaea) genannt. Dabei handelt es sich um ein dermatologisches Krankheitsbild, das nie die Hände und nie innere Organe befällt. Im Gegensatz zur systemischen Sklerose ist die Hautverhärtung auf umschriebene Areale begrenzt und die Lebenserwartung nicht reduziert.
Ursachen
Die Ursache der Sklerodermie ist nicht genau bekannt. Genetische Faktoren und krankhafte autoimmunologische Prozesse sind nachgewiesen worden. Die diffuse Verlaufsform ist mit der genetischen Variante HLA-DR5 assoziiert, die limitierte mit HLA-DR1, HLA-DR4 und HLA-DR8.[2] Möglicherweise sind stimulierende Autoantikörper gegen den Rezeptor des Wachstumsfaktors Platelet-Derived Growth Factor (PDGF) Ursache der Erkrankung.[5][6] Auch ein Zusammenhang mit Krebserkrankungen wurde beobachtet.[7] Etwa 2 bis 50 von 100.000 Menschen erkranken, meist mit 50 bis 60 Jahren. Frauen sind etwa drei bis vier Mal häufiger betroffen als Männer. Man rechnet mit etwa 1 bis 2 Neuerkrankungen pro 100.000 Menschen/Jahr.
Diagnostik
In erster Linie erfolgt der Nachweis über die meist typischen Hautveränderungen. Im Labor lassen sich in 90 % der Fälle antinukleäre Antikörper (ANA) nachweisen. Bei genauerer Differenzierung der antinukleären Antikörper finden sich in 40 % der diffusen Verläufe Anti-SCL 70 und in 70 % der limitierten Verläufe Anti-Zentromer-Antikörper.[2] Die Kapillarmikroskopie des Nagelfalzes kann schnell und einfach histologisch Veränderungen (Mikroangiopathien) an den kleinsten Gefäßen nachweisen. Bei unklarem Hautbefund kann eine Biopsie Klarheit bringen. Im Röntgenbild der Hände sind gegebenenfalls Kalkablagerungen in der Haut oder Knochenfraß an den Fingerendgliedern sichtbar.
Die Beteiligung der Nieren wird durch Messung des Kreatinins im Blut und der Eiweißausscheidung im Urin überwacht. Zum Nachweis und zur Beobachtung einer Lungenfibrose eignen sich die Computertomographie und die Lungenfunktionsuntersuchung mit Diffusionstestung. Ein Lungenbluthochdruck kann indirekt in der Echokardiografie gezeigt werden; zur Sicherung der Diagnose dient der Rechtsherzkatheter.
Therapie
Eine Heilung ist bisher nicht möglich; die Therapie erfolgt individuell und ist an den vorliegenden Symptomen und Organbeteiligungen orientiert. Zu den nichtmedikamentösen Maßnahmen zur Vermeidung von Kontrakturen und offenen Stellen gehören Physiotherapie, Ergotherapie, Massagen und Phototherapien (UVA-1, PUVA, Photopherese). Das Vermeiden von Kälte oder das Tragen (beheizbarer) Handschuhe verringert durch die Vermeidung eines Vasospasmus die Häufigkeit der Raynaud-Symptomatik. Betablocker (gefäßverengende Blutdruckmittel) sollten vermieden werden, Calciumantagonisten vom Nifedipin-Typ (gefäßerweiternde Blutdruckmittel) sind dagegen günstig. Zur Verbesserung der Durchblutung und Senkung des kardiovaskulären Risikos sollte unbedingt das Rauchen aufgegeben werden. ACE-Hemmer (ebenfalls Blutdruckmittel) schützen die Nieren.
Gegen den Lungenbluthochdruck können unter anderem Endothelin-Rezeptorantagonisten (z. B. Bosentan), Prostacyclin-Analoga (z. B. Iloprost) und PDE-5-Hemmer (Sildenafil, Tadalafil) eingesetzt werden. Bosentan wird als Tablette eingenommen und eignet sich auch zur Vorbeugung von offenen Stellen. Prostacyclin-Analoga und PDE-5-Hemmer sind akut gegen Ulzerationen hilfreich und werden außerdem bei schwerer Raynaud-Symptomatik eingesetzt.[2]
Die Fibrose von Haut und Lunge lässt sich durch Immunsuppressiva günstig beeinflussen. Zum Einsatz kommt beispielsweise MTX; insbesondere bei hoher Krankheitsaktivität in der Lunge auch Mycophenolat-Mofetil oder Cyclophosphamid als Stoßtherapie. Früher wurde oft hoch dosiert und über längere Zeiträume mit Glucocorticoiden behandelt, jedoch weiß man mittlerweile, dass dadurch lebensbedrohliche renale Krisen ausgelöst werden können. Glucocorticoide werden deshalb nur noch kurzfristig und niedrig dosiert in der ödematösen Frühphase der Krankheit eingesetzt. Der Einsatz von Biologika wie Rituximab oder Tocilizumab ist nicht etabliert.[2]
Im März 2018 hat die Food and Drug Administration (FDA) dem Wirkstoff Nintedanib zur Behandlung der Sklerodermie mit interstitieller Lungenerkrankung ein beschleunigtes Zulassungsverfahren (i. e. Fast Track) gewährt.[8]
Eine intensivmedizinische Behandlung kann bei gravierenden Organbeteiligungen erforderlich sein.
Eine autologe Stammzelltransplantation kann das Überleben deutlich verlängern, ist aber selbst lebensgefährlich, besonders für Patienten, bei denen bereits lebenswichtige Organe geschädigt sind. Besonders geeignet sind deshalb Patienten am Beginn der Krankheit, die noch wenig Organschäden haben, bei denen aber ein ungünstiger Krankheitsverlauf zu erwarten ist.
Prognose
Vor allem die diffuse Form hat wegen ihres progredienten Verlaufs eine schlechte Prognose. Die Gesamtprognose wird nicht vorrangig bestimmt von der Symptom- und Befundentwicklung in den einzelnen befallenen Körperregionen. Die Verläufe können jeweils sehr schwer einschätzbar sein. Fulminante Verläufe können innerhalb von wenigen Monaten zum Tode führen. Bei Frauen ist der Verlauf eher günstiger als bei Männern.
Siehe auch
Literatur
- S1-Leitlinie Juvenile systemische Sklerodermie der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ). In: AWMF online (Stand 2013)
- Franz Hrska, Wolfgang Graninger, Michael Frass: Systemerkrankungen. In: Anästhesiologie Intensivmedizin Notfallmedizin Schmerztherapie. Band 38, Nr. 11, (November) 2003, S. 719–740, hier: S. 722 f. und 734.
Weblinks
Einzelnachweise
- Berthold Jany, Tobias Welte: Pleuraerguss des Erwachsenen – Ursachen, Diagnostik und Therapie. In: Deutsches Ärzteblatt. Band 116, Nr. 21, (Mai) 2019, S. 377–385, hier: S. 379.
- Gerd Herold und Mitarbeiter: Innere Medizin 2019. Eigenverlag, Köln 2018, ISBN 978-3-9814660-8-9, S. 681–683.
- Theuma-online
- Immo von Hattingberg: Die entzündliche Form der diffusen Sklerose (disseminated sclerosis, sclérose en plaques). In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1307 f., hier: S. 1308.
- S. S. Baroni et al.: Stimulatory autoantibodies to the PDGF receptor in systemic sclerosis. In: N Engl J Med. Band 354, 2006, S. 2667–2676.
- J. Varga, D. Abraham: Systemic sclerosis: a prototypic multisystem fibrotic disorder. In: Journal of Investigative Dermatology. Band 117, 2007, S. 557–567.
- Association of the autoimmune disease scleroderma with an immunologic response to cancer. In: Science 2013. doi:10.1126/science.1246886.
- FDA grants Fast Track designation to nintedanib for the treatment of systemic sclerosis with associated interstitial lung disease, PM Boehringer Ingelheim vom 19. März 2018, abgerufen am 19. März 2018