Peristaltik
Der Begriff Peristaltik (von griech.: peri „herum“ und stellein „in Gang bringen“) bezeichnet die Muskeltätigkeit verschiedener Hohlorgane:
- Speiseröhre (Ösophagus), Magen und Darm (Darmmotorik)
- Harnleiter (Ureter), Eileiter und Uterus
- einfache Herzformen bei Tieren (Insekten, Fische) bzw. während der Entwicklung des Herzens (kardiale Genese).
Formen
Propulsive Peristaltik
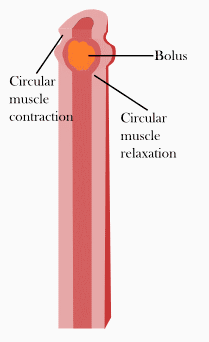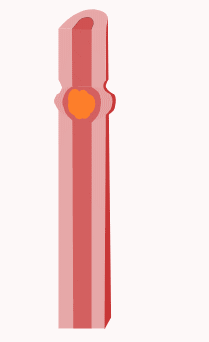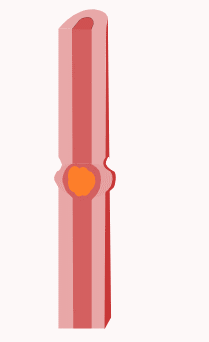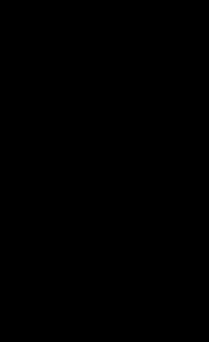
Bei der propulsiven Peristaltik handelt es sich um ringförmig einschnürende Kontraktionen der glatten Muskulatur, die sich in eine Richtung fortsetzen und auf diese Weise dem Transport des Inhalts dienen. Die Peristaltik beruht zum Teil auf einem Eigenrhythmus der Muskulatur (besonders an Magen und Harnleiter) und teilweise auf lokalen Reflexen (besonders im Darm: Peristaltischer Reflex). Zusätzlich wird die Peristaltik durch den Parasympathikus gefördert und durch den Sympathikus gehemmt.
Nicht-propulsive Peristaltik
Die nicht-propulsive Peristaltik des Darmes, auch als „Segmentationen“ bezeichnet, dient insbesondere der Durchmischung des Darminhalts.
Retrograde Peristaltik
Eine retrograde Peristaltik findet sich als Transportbewegung in die umgekehrte Richtung in der Speiseröhre bei Erbrechen sowie bei Wiederkäuern, physiologischerweise aber auch im Dickdarm, wo sie der Stuhlspeicherung dient.
Im Gegensatz zu der gleichmäßigeren Peristaltik des Dünndarmes wird der Dickdarminhalt durch periodische Massenbewegungen angetrieben. Sie treten etwa ein- bis dreimal pro Tag im Dickdarm auf und treiben den Darminhalt zum Rektum voran. Diese Massenbewegungen sind durch den gastrokolischen Reflex auslösbar.
Hormone und Neurotransmitter
Hormone und Neurotransmitter, die die Peristaltik beeinflussen sind:
- Acetylcholin,
- Bombesin
- Cholecystokinin, stimuliert die propulsive Motorik von Dünndarm und Dickdarm und die Kontraktion und damit Entleerung der Gallenblase
- Endothelin 1-3
- Galanin
- Gastrin, führt zu tonischen Kontraktionen von Magen (Korpus- und Antrum) und unterem Ösophagussphinkter, bewirkt somit eine schnellere Magenentleerung und eine gesteigerte Motilität von Dünn- und Dickdarm
- Gastrin Releasing Peptide
- Histamin
- Inulin
- Neurokinin A und Neurokinin B
- Pankreatisches Polypeptid
- Prostaglandin E und Prostaglandin F
- Serotonin regt die Darmperistaltik an
- Substanz P
Untersuchungsmethoden
- Mit dem Ohr am Bauch hört man Glucksen und Rumoren (Darmgeräusch, „Darmknurren“).
- Mit dem Stethoskop am Bauch hört man die Darmgeräusche verstärkt.
- Mit einem Ultraschallgerät sieht man die Bewegung.
- Nach einem Schluck Röntgen-Kontrastmittel sieht man die Bewegung mit dem Röntgengerät.
- Magnetic Marker Monitoring
Verringerte Peristaltik
Die Peristaltik ist reduziert und es liegt eine Motilitätsstörung vor:
- wenn der Körper auf Leistung konzentriert ist, dann schaltet er die Magendarmtätigkeit weitgehend ab (hauptsächlich durch Ausschüttung von Adrenalin und Noradrenalin)
- wenn Entzündungen in der Bauchhöhle (Peritonitis) die Darmmuskulatur lähmen
- bei der Gabe von Butylscopolaminbromid (z. B. Buscopan) oder Glucagon.
Symptome einer Motilitätsstörung des Darmes[1] sind unter anderem Erbrechen, geblähter Bauch und ausbleibender Stuhlgang. Bei vollständigem Erliegen der Peristaltik spricht man von einem paralytischen Ileus (Syn. Darmatonie).
Vermehrte Peristaltik
Die Peristaltik ist vermehrt:
- bei Nahrungsaufnahme über den Mund (diese führt über einen Reflexbogen und eine Hormonausschüttung zu einer Steigerung)
- in Ruhephasen
- beim langsamen Spazierengehen
- ein mechanisches Hindernis im Darm führt zu einer verstärkten Peristaltik im Bereich davor
- nach der Gabe von Pyridostigmin
- nach der Einnahme von Coffein
Siehe auch
Weblinks
Einzelnachweise
- Harald Genzwürker, Jochen Hinkebein: Fallbuch Anästhesie, Intensivmedizin und Notfallmedizin. Georg Thieme, Stuttgart/New York 2005, ISBN 3-13-139311-4, S. 19 und 136 f.