Eileiter
Der Eileiter (auch Ovidukt; lateinisch Tuba uterina, Tuba Fallopii; altgriechisch σαλπίγξ Salpinx) ist ein paariger Teil der Geschlechtsorgane bei weiblichen Wirbeltieren, welcher als Röhre bzw. Gang beiderseits von der Gebärmutter ausgeht und in der Nähe des jeweiligen Eierstocks endet. Bei Säugetieren ermöglicht er nach der Ovulation den Transport der reifen Oozyte oder Eizelle vom Eierstock in die Gebärmutter. Im Eileiter erfolgt in Gegenwart von Spermien die Befruchtung der Eizelle. Eierstock und Eileiter beim Menschen werden in der Anatomie häufig unter dem Begriff Adnexe zusammengefasst.[1]
Embryologie
Die Entwicklung des Eileiters erfolgt aus dem oberen Abschnitt des Müller-Gangs.[1]
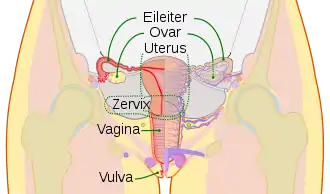
Anatomie
.jpg.webp)
Die Eileiter sind beim Menschen etwa 10–15 cm lange Schläuche, die über ein Aufhängeband (Mesosalpinx) an dem breiten Mutterband (Ligamentum latum uteri) befestigt sind. Das nahe am Eierstock befindliche Ende des Eileiters besteht aus einem Trichter (Infundibulum tubae uterinae) mit 20 bis 30, 1 bis 2 cm langen Fransen (Fimbriae tubae, daher auch „Fimbrientrichter“), von denen die mit dem Eierstock verwachsenen als Fimbriae ovaricae bezeichnet werden. Das Infundibulum erweitert sich in die Ampulla tubae uterinae. Diese ist mit 7 cm auch der längste Abschnitt. Darauf folgt eine 2 bis 3 cm lange Engstelle, die als Isthmus tubae uterinae bezeichnet wird. Die Pars uterina tubae uterinae („Gebärmutterteil“) ist der die Gebärmutterwand durchbohrende Teil. Sie ist nur 0,1 bis 1 mm weit und öffnet sich mit dem Ostium uterinum in die Gebärmutterhöhle.[1]
Feingeweblicher Aufbau
Die Mesosalpinx als ein seröser peritonealer Überzug bildet den oberen Rand des Ligamentum latum uteri. Die Muskelschicht (Myosalpinx) ist für die kontraktilen Bewegungen der Eileiter verantwortlich und aus einer äußeren Längsschicht und einer inneren zirkulären Schicht glatter Muskulatur aufgebaut.[1]
Die Schleimhaut (Endosalpinx oder Tunica mucosa) ist die innerste Schicht und weist Längsfalten auf. Das einschichtig hochprismatische Flimmerepithel enthält hauptsächlich sekretorische Zellen und zilientragende Epithelzellen, die im Verlauf des Eileiters und in Abhängigkeit vom Stadium des Sexualzyklus in jeweils unterschiedlichem Verhältnis verteilt sind.[1]
Geschichte
Die erste Erwähnung des Eileiters wird Herophilos von Chalkedon zugeschrieben, einem griechischen Arzt der um 300 v. Chr. in Alexandria lehrte. Weitere Beschreibungen folgten, aber erst Gabriele Falloppio (1523–1562) erweiterte die anatomischen Kenntnisse über den Eileiter in einem Ausmaß, dass dieser in vielen Ländern noch heute seinen Namen trägt (u. a. lat. tuba Fallopii, englisch Fallopian tube).[2][3] Alte Bezeichnungen für den Eileiter waren unter anderem Eiergang, Muttertrompete, Cornu (uteri), Cornu matricis, Humerus, keraía, Latera, Ligamentum cornuale, Oviductus, Ovarialtube, Vas seminale, Vas spermaticum, Vena tenuissima und Via medulla.[4]
Funktion
Ist ein Follikel (eine Eizelle zusammen mit den sie umgebenden Granulosazellen) zum Graafschen Follikel herangereift, weisen Schleimhautfransen (Fimbrien) am Übergang vom Eierstock zum Eileiter Fimbrien rhythmische Bewegungen auf. Gleichzeitig bewegt sich der Eileiter durch Muskelkontraktion auf und ab, bis der Eierstock durch chemotaktische Einflüsse über dem reifen Follikel zu liegen kommt. Der Transport der Eizelle durch den Eileiter nach ihrer Ausstoßung aus dem Graafschen Follikel erfolgt einerseits erneut durch Muskelkontraktionen des Eileiters, zum anderen durch einen Flüssigkeitsstrom in Richtung Eileiter. Richtungsgebend für die Flüssigkeiten und damit auch der Eizelle sind die Zilien (Flimmerhärchen) der den Eileiter auskleidenden Epithelzellen. Sie schlagen rhythmisch in Richtung der Gebärmutter.[1]
Der Transport der Eizelle bis in die Gebärmutter benötigt bis zu 5 Tage. Da die menschliche Eizelle allerdings nur 6 bis 12 Stunden befruchtungsfähig bleibt, heißt das aber auch, dass diese schon in der Eileiterampulle von einer Samenzelle befruchtet werden muss. Um die Empfängniswahrscheinlichkeit zu erhöhen, wird der Transport der Samenzellen Richtung Ampulle vom Eileiter mittels muskulärer Kontraktionen ebenfalls unterstützt.[1]
Zum Zeitpunkt der Ovulation hat die Eizelle die erste Reifeteilung gerade abgeschlossen und beginnt die 2. Reifeteilung (→ Meiose). Im Eileiter lösen sich nun jene Cumuluszellen, die mit der Oozyte gemeinsam aus dem Follikel ausgestoßen wurden. Aus der befruchteten Eizelle, der Zygote, entsteht während des Transports durch den Eileiter durch Furchungsteilungen ein mehrzelliges Gebilde. Die Gebärmutterhöhle wird meist im 12- bis 16-Zellen-Stadium erreicht, wobei das 16-Zellen-Stadium der Zygote nebenbei aufgrund seiner maulbeerförmigen Gestalt als Morula bezeichnet wird.
Menopause
Ab dem 40. Lebensjahr kommt es zu morphologischen und ultrastrukturellen Veränderungen des Eileiterepithels, wobei diese Veränderungen im Sinne einer dissoziierten epithelialen Gewebereaktion nicht gleichzeitig erfolgen. Unter anderem nimmt ab Beginn der Prämenopause die sekretorische Leistung der Epithelzellen sowie die Anzahl der Flimmerzellen ab, und das Epithel verliert an Höhe; Vorgänge, die in der Postmenopause schließlich ihre stärkste Ausprägung erfahren.[2]
Sterilisation
Das Abbinden der Eileiter (Tubenligatur) ist eine Form der Sterilisation der Frau. Die Sterilisation kann auch durch die Clipung (Metallclip, meist aus Titan), Koagulation, die Durchtrennung des Eileiters oder auch durch Kombination der genannten Methoden herbeigeführt werden. Die Eizellen können nach diesem Eingriff nicht mehr in die Gebärmutter gelangen, sondern sterben im Eileiter ab und werden dort resorbiert.[1] Diese zur dauerhaften Empfängnisverhütung angewandten Methoden können nur bedingt durch den Versuch einer Refertilisierung rückgängig gemacht werden.
Erkrankungen und Funktionsstörungen
- Durchgängigkeit der Tube
In fast der Hälfte aller Fälle findet ein unerfüllter Kinderwunsch seine Ursache in der Sterilität der Frau. Annähernd ein Drittel dieser Fälle wiederum beruht auf dem Verschluss eines oder beider Eileiter, meist als Folge einer Entzündung des Eileiters (Salpingitis). Die Prüfung der Durchgängigkeit der Eileiter ist im Rahmen der Sterilitätsdiagnostik von primärer Bedeutung und kann durch eine Hystero-Kontrast-Salpingographie oder Chromopertubation erfolgen.
- Eileiterschwangerschaft
In vermutlich 1 von 150 Fällen – genaue Angaben sind hier schwer zu machen, da vermutlich an die 50 % der befruchteten Eizellen unbemerkt schon in den ersten Tagen als Frühaborte abgehen – nistet sich die Zygote, jetzt als Blastozyste bezeichnet, nicht in der Gebärmutter, sondern außerhalb derselben ein: Es entsteht eine Extrauteringravidität, die in 99 % der Fälle im Eileiter lokalisiert ist (siehe Eileiterschwangerschaft). Letztere kann aufgrund der mangelnden Nährstoffversorgung und des unzureichendem Raumangebots nicht ausgetragen werden. Meist löst sich der Embryo samt Plazenta wieder aus der Eileiterwand. Dieser Abgang muss keineswegs Probleme verursachen, kann unter anderem aber auch zu Vernarbungen des Eileiters führen und damit die Ursache einer späteren Unfruchtbarkeit sein. Falls sich der Embryo im Eileiter über längere Zeit entwickelt, droht als ernste Komplikation eine Eileiterruptur mit Hämatosalpinx. Eine verzögerte oder verhinderte Eipassage im Eileiter ist die häufigste Ursache einer Eileiterschwangerschaft, wobei vorangegangene Infektionen, gerade auch bei Anwenderinnen einer Spirale, meist dafür verantwortlich sind.
- Eine Entzündung des Eileiters, die Salpingitis, kann isoliert oder im Rahmen einer Unterleibsentzündung auftreten. Mit Salpingitis isthmica nodosa werden entzündungsbedingte sackartige Aufweitungen der Tube am Übergang in den Uterus bezeichnet, die zur Tubenverlegung führen können.
- Mit Tubenkarzinom wird eine sehr seltene bösartige Neubildung des Eileiters bezeichnet.
- Eine operative Entfernung des Eileiters wird als Salpingektomie, eine Entfernung der Tube mit dem zugehörigen Eierstock wird als Salpingo-Ovariektomie bezeichnet. Mit einer Tubenplastik wird eine Verlegung des Eileiters operativ behandelt.
Weblinks
- familienplanung.de – Die Sterilisation der Frau: Das Informationsportal der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
Einzelnachweise
- Ulrike Bommas-Ebert, Philipp Teubner, Rainer Voß: Kurzlehrbuch Anatomie und Embryologie. 3. Auflage. Thieme, Stuttgart 2001, ISBN 978-3-13-135533-1, S. 338.
- Ellen Schulze: Ultrastrukturelle Wandlungen der Lamina epithelialis der menschlichen Tuba uterina in Prä- und Postmenopause im Vergleich mit jüngeren Altersstufen. Dissertation, Institut für Anatomie und Zellbiologie der Martin-Luther-Universität Halle-Wittenberg, 2001 (Volltext als PDF-Datei, 15 MB).
- Albert Lehner: Eierstock und Eileiter. Anatomiestudien in der Antike und Neuzeit – Therapiekonzepte im 19. und 20. Jahrhundert. In: Würzburger medizinhistorische Mitteilungen 9, 1991, S. 17–35.
- Albert Lehner: Eierstock und Eileiter: Anatomiestudien in der Antike und Neuzeit. Therapiekonzepte im 19. und 20. Jahrhundert. In: Würzburger medizinhistorische Mitteilungen. Band 9, 1991, S. 17–35, hier (zitiert): S. 17.