Knochenbruchbehandlung
Die Knochenbruchbehandlung umfasst die konservativen (nichtoperativen) und operativen Verfahren zur Unterstützung der natürlichen Knochenheilung nach Knochenbrüchen. Sie ist Bestandteil der Humanmedizin und der Veterinärmedizin.
Diagnostik
Klinische Diagnostik
Die bei der körperlichen Untersuchung auffindbaren Symptome sind im Artikel Knochenbruch dargestellt.
Röntgendiagnostik

Im Regelfall werden von dem frakturverdächtigen Skelettabschnitt Röntgenaufnahmen in 2 senkrecht zueinander stehenden Ebenen angefertigt. Bleibt trotz unauffälliger Röntgenbilder klinisch der Frakturverdacht bestehen, müssen häufig Spezialprojektionen (Schrägaufnahmen, Zielaufnahmen, Schichtaufnahmen, Spezialaufnahmen wie Schädelbasis, Nasennebenhöhlenaufnahme) oder Bildwandleraufnahmen angefertigt werden. Falls diese nicht zum Erfolg führen, wird mit den folgenden Methoden weitergesucht:
Computertomographie
Die Computertomographie ermöglicht nicht nur die Erkennung bislang nicht sichtbarer Frakturen, sondern auch die dreidimensionale Darstellung komplexer Frakturen (z. B. Schienbeinkopf, Oberarmkopf, Wirbelsäule, Fersenbein), die dann zur Wahl des erforderlichen Behandlungsverfahrens hinzugezogen werden. Eine Besonderheit ist die Anwendung der modernen Spiral-CTs bei der Diagnostik des Polytraumas, es kann ein kompletter „Trauma-Scan“ gefahren werden und zunächst auf Einzeldarstellung unbedeutenderer Frakturen verzichtet werden.
Magnetresonanztomographie
Die Magnetresonanztomographie (MRT) ist ebenfalls ein geeignetes Verfahren zur Darstellung von Frakturen und kann im Gegensatz zu den radiologischen Verfahren auch bei Schwangeren eingesetzt werden. Zudem stellt die MRT Verletzungen der Frakturumgebung wie Sehnen, Bänder, Gelenkkapseln zuverlässig dar.
Sonographie
An manchen Körperregionen (Beispiele: Handgelenk, Ellenbogen, Oberarm, Brustbein) lassen sich auch mit der Fraktursonografie Frakturen dokumentieren oder ausschließen. Kann ebenfalls bei Schwangeren durchgeführt werden.
Skelettszintigraphie
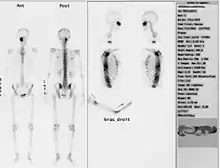
An radiologisch schwer beurteilbaren Knochen wie Wirbelkörper oder Kahnbein kann mit Hilfe der Skelettszintigraphie eine frische Fraktur bestätigt oder ausgeschlossen werden. Im Fall einer frischen Fraktur finden sich Hot Spots über der betreffenden Region.
Frakturheilung
Die sekundäre Frakturheilung erfolgt in fünf Phasen, die sich teilweise zeitlich überlappen:
| Frakturphase: | Diese kurze Phase umfasst den Zeitraum vom Beginn der Gewalteinwirkung auf den Knochen bis zu dem Moment, ab dem keine Kräfte mehr auf den Knochen und das umgebende Gewebe einwirkt. In dieser Zeit wird die Kortikalis, das Knochenmark, die Knochenhaut und in unterschiedlichem Ausmaß auch Gewebe in der Umgebung durchtrennt. Im Frakturspalt entsteht ein Bluterguss. |
| Entzündungsphase: | Nach Eintritt der Fraktur beginnt sofort eine überschießende Aussprossung von feinsten Blutgefäßen (Kapillaren), begleitet von der raschen Ausbildung verschiedener Entzündungszellen (weiße Blutkörperchen, Mastzellen, Fresszellen (Makrophagen)). Dies führt unter anderem zu einer raschen vermehrten Blutversorgung, die nach etwa 2 Wochen um das 6fache der Norm erhöht sein kann. Die Entzündungsphase selbst ist normalerweise bereits nach 2–3 Tagen abgeklungen. |
| Granulationsphase: | Nach Abklingen der Entzündungsphase wird der Bluterguss, in dem sich jetzt bereits ein Netz von Fibrin und Kollagen gebildet hat, durch Granulationsgewebe mit Fibroblasten, weiterem Kollagen und zahlreichen Kapillaren ersetzt. Dieser sogenannte „weiche Kallus“ führt die erste Überbrückung der Frakturenden herbei. Osteoklasten beginnen, tote, nicht durchblutete Knochensubstanz abzubauen, während Osteoblasten mit der Knochenneubildung im Bereich der Knochenhaut beginnen. Dies wird „primäre Kallusreaktion“ genannt. Am Ende dieser Phase, nach 3–4 Wochen, sind die Bruchenden teils durch Bindegewebe, teils durch Knochen weich miteinander verbunden. Im Röntgenbild sieht man jetzt eine Unschärfe des Bruchspaltes und noch flaue Verschattungen in und um den Bruchspalt. |
| Phase der Kallushärtung: | Anschließend wird der Kallus durch Mineralisation „ausgehärtet“. Dies geschieht im Wesentlichen durch die Einlagerung von Kalzium, welches von Chondrozyten abgegeben wird. So entsteht zunächst ein „Geflechtknochen“, der sich entlang der neugebildeten Kapillaren netzartig ausbreitet. |
| „Modeling“- und „Remodeling“-Phase: | Der Kallus wird im Weiteren nach und nach durch Lamellenknochen ersetzt. („Modeling“). Mit der zumindest teilweisen Wiederherstellung der normalen Knochenstruktur durch langsamen Ab-, Auf- und Umbau („Remodeling“) ist die Frakturheilung abgeschlossen. |
Unter „primärer Frakturheilung“ versteht man die Frakturheilung ohne röntgenologisch sichtbare Kallusbildung nach exaktester Reposition und Retention mittels geeigneter stabiler Osteosynthese. Histologisch ist nicht eindeutig geklärt, ob es sich tatsächlich um einen eigenständigen, anders ablaufenden Heilungsprozess handelt oder die Umbauprozesse nur in wesentlich kleinerem Maßstab ablaufen.
Die „primäre Frakturheilung“ hatte in den frühen Jahren der AO einen hohen, fast mythischen Stellenwert, bis festgestellt wurde, dass Mikrobewegungen im Frakturspalt die Frakturheilung eher beschleunigen als behindern. Weller sprach anlässlich des AO-Basiskurses 1984 erstmals von „optimaler minimaler Instabilität“, statt von „absoluter Stabilität“.[1]
Behandlungsprinzipien
Aus dem zuvor geschilderten Vorgang der Frakturheilung und der einleuchtenden Tatsache, dass die Funktion des verletzten Systems umso besser wiederhergestellt wird, je genauer es in Länge, Rotation und Achsenknick der unversehrten Anatomie entspricht, ergeben sich die drei Grundprinzipien der Frakturbehandlung nahezu von selbst:
Reposition
Die Fraktur muss zunächst durch geeignete Maßnahmen in eine möglichst exakt anatomiegerechte Stellung verbracht werden (sog. Reposition). Dies sollte in der Regel so früh wie möglich geschehen, da sich bei grob fehlgestellten Frakturen die Begleitschäden rasch verschlimmern können (Hämatom, Spannungsblasen, Durchblutungsstörungen etc.). Die geeignete Repositionsmethode hängt sehr vom Frakturtyp ab: Manchmal genügt einfacher Zug in der Längsachse, sogar ausnahmsweise ohne Anästhesie, oftmals muss in Narkose unter Röntgenkontrolle aufwendig geschlossen reponiert werden, in vielen Fällen gelingt die Reposition erst operativ als „offene“ Reposition. Sollte nach Lage der Dinge ohnehin eine sofortige operative Frakturversorgung erforderlich sein, genügt bis dahin die grob ausgerichtete Lagerung auf einer entsprechenden Schiene oder Vakuummatratze. Die endgültige Reposition soll in allen drei Ebenen (Länge, Achsenknick und Seitverschiebung) so exakt wie möglich sein. Ausnahmen werden in den entsprechenden Unterkapiteln beschrieben. Völlig unverschobene Frakturen bedürfen naturgemäß keiner Reposition.
Retention
Die reponierte Fraktur muss durch geeignete Maßnahmen daran gehindert werden, nachträglich wieder aus der gewünschten anatomiegerechten Stellung abzuweichen („Sekundärer Korrekturverlust“). Diese Retention kann je nach Frakturtyp völlig unterschiedlichen Aufwand bedeuten. So reicht zum Beispiel bei wenig verschobenen oder „eingestauchten“ Oberarmkopfbrüchen das Anwickeln des Armes an den Körper (Desault- oder Gilchristverband) aus, gebrochene Zehen werden einfach mit einem Pflasterstreifen an den Nachbarn „gefesselt“. Oftmals können Steifverbände (Gips- oder Kunststoffcast) zur Anwendung kommen, in vielen Fällen muss die Retention allerdings durch operative Versorgung mit den verschiedensten Methoden erfolgen. Auf die Einzelheiten wird in den folgenden Kapiteln eingegangen.
Rehabilitation
Die Rehabilitation eines Frakturverletzten beginnt nicht etwa erst nach Abschluss der Knochenbruchheilung, sondern bereits direkt nach Erzielung einer geeigneten Retention. Die Frühmobilisierung des Verletzten ist essentieller Bestandteil der Rehabilitation um Folgeschäden gerade auch an den benachbarten Gelenken zu vermeiden. Sollte Bettruhe aufgrund der Verletzung oder anderer Faktoren (innere Erkrankungen, Begleitverletzungen wie Schädelhirntrauma u. Ä.) erforderlich sein, so sollte die Beweglichkeit der Extremitäten durch intensive krankengymnastische Bewegungsübungen im Bett erhalten werden. Hierdurch kann auch eine Inaktivitätsatrophie der Muskulatur teilweise abgewendet werden. Mobile Verletzte werden angehalten, alle nicht ruhiggestellten Gelenke so normal wie möglich zu nutzen. Die ruhiggestellte Extremität wird mittels isometrischem Muskeltraining behandelt, um einer Atrophie vorzubeugen und nach Beendigung der Ruhigstellung rasch zum normalen Kraftniveau zurück zu gelangen. Bei Frakturen der unteren Extremitäten muss möglichst rasch das Gehen an Unterarmgehstützen erlernt werden, bei schwächeren Patienten ist dazu auch Krafttraining (nach dem Prinzip der medizinischen Trainingstherapie (MTT)) erforderlich. Nach schwereren Verletzungen wird eine Anschlussheilbehandlung (bei Arbeitsunfällen BGSW) in einer geeigneten Rehabilitationsklinik eingeleitet.
Behandlungskonzepte
Die Auswahl des geeigneten Behandlungskonzeptes und seine fachgerechte Umsetzung ist für den Unfallchirurgen die eigentliche Herausforderung bei der Frakturbehandlung. Sie stützt sich keineswegs allein auf das Röntgenbild oder die AO-Klassifikation der Fraktur, sondern wird durch eine ganze Reihe weiterer Faktoren wesentlich beeinflusst. Die wichtigsten in Kürze:
- Compliance: Der Patient soll physisch, psychisch und intellektuell in der Lage sein, das ausgewählte Behandlungskonzept mitzutragen. Eine verringerte Compliance kann bedeuten, dass notwendige Verhaltensmaßregeln (z. B. Entlastung) nicht eingehalten werden. Diese Probleme treten regelhaft bei Kleinkindern, altersdementen, psychotischen oder geistig behinderten Patienten auf. Auch Alkoholkrankheit oder Drogenabhängigkeit können die Compliance erheblich beeinträchtigen.
- Begleiterkrankungen: Lässt der allgemeine Gesundheitszustand des Verletzten überhaupt das eigentlich ideale Behandlungskonzept zu? Schwere Osteoporose kann zum Scheitern einer guten osteosynthetischen Versorgung führen. Entgleister Diabetes mellitus beschwört Wundheilungsstörungen herauf. Behandlung mit Antikoagulantien und Thrombozytenaggregationshemmern erfordert oftmals das Aufschieben oder gar Unterlassen einer operativen Versorgung. Schwere konsumierende Grunderkrankungen (z. B. fortgeschrittene Tumorleiden) und ihre Therapie (Bestrahlung, Zytostatika) können die Knochenbruchheilung stark verzögern.
- Mehrfachverletzung: Liegt mehr als eine Verletzung vor, ist die Interaktion dieser Verletzungen zu bedenken. Das Entlasten eines Beines an Gehstützen z. B. ist bei einer gleichzeitigen schweren Verletzung der oberen Extremität eventuell unmöglich. Bei polytraumatisierten Patienten muss regelhaft die definitive Versorgung von Frakturen der Extremitäten zugunsten der Versorgung lebensbedrohlicher weiterer Verletzungen hintanstehen, in diesen Fällen werden Frakturen meist primär durch rasch angebrachte externe Fixation gesichert und nach der Stabilisierungsphase situationsgerecht endversorgt.
Keine Behandlung
Verschiedene Frakturen bedürfen aufgrund der fehlenden Funktionsbeeinträchtigung nach spontaner Ausheilung keiner oder nur unspezifisch/symptomatischer (Analgetika/Antiphlogistika, Mobilisation) Behandlung. Dies betrifft beispielsweise unverschobene Schädelfrakturen, einfache Rippenfrakturen, isolierte Sitz- oder Schambeinfrakturen ohne Instabilität, Steißbeinfrakturen, Abrissfrakturen der Dorn- oder Querfortsätze und auch Wirbelkörperfrakturen ohne Stabilitätsverlust. Die intensive Schmerzbehandlung macht dennoch gelegentlich stationäre Behandlung erforderlich. Diese kann auch zum sicheren Ausschluss oder zur Prävention von indirekten Frakturfolgen (Schädel-Hirn-Trauma, Pneumonie bei Rippenfrakturen usw.) nötig sein.
Konservative Behandlung
Konservative Behandlung heißt Behandlung einer Fraktur ohne operativen Eingriff im Frakturbereich oder seiner Umgebung. Für die konservative Behandlung stehen naturgemäß nur geschlossene Frakturen und offene Frakturen Grad I mit nur minimaler Hautläsion zur Verfügung. Konservative Behandlung heißt nicht Behandlung ohne Anästhesie: Diese wird oft bereits für die sehr schmerzhafte Reposition sowie z. B. für das Einbringen eines Extensionsdrahtes (s. u.) benötigt. In Frage kommt die Bruchspaltanästhesie (bei vielen Chirurgen verpönt wegen der möglichen bakteriellen Kontamination), die Lokalanästhesie, die Leitungsanästhesie (z. B. Oberstsche Leitungsanästhesie), die Regionalanästhesie (Plexusanästhesie), die Spinalanästhesie oder die Vollnarkose.
Funktionelle Behandlung
„Der Grundgedanke der nichtoperativen funktionellen Frakturbehandlung basiert auf der Überzeugung, dass Funktion für die Gewebeheilung, die Rehabilitation und eine Verhinderung von Gebrauchseinschränkungen von Gelenken und Gliedmaßen günstig ist; und der Verzicht auf eine anatomisch exakte Reposition von Frakturen ist ein kleiner Preis, der für die Wiedererlangung von Funktion und für eine schnelle Heilung ohne Beeinträchtigung des kosmetischen Aussehens der Gliedmaße zu zahlen ist.(…) Die nichtoperative funktionelle Frakturbehandlung zielt hauptsächlich darauf ab, die biologischen Parameter, die mit der Frakturheilung und Wiederherstellung der Funktion verbunden sind, bestmöglich zu nutzen. Sie nähert die natürlichen reparativen Prozesse und die Rehabilitationsschemata, die der Körper über den normalen Feedbackmechanismus (Schmerz), den das biologische System entwickelt hat, einander an. Durch die Entwicklung dieser Behandlungsmethoden ist die Dauer der Funktionsuntüchtigkeit während und nach der Behandlung deutlich verkürzt.“[2]
Zur funktionellen Frakturbehandlung eignen sich im Wesentlichen die Schaftfrakturen der langen Röhrenknochen sowie seltener gelenknahe oder Gelenkfrakturen. Die funktionelle Frakturbehandlung beginnt mit der Ruhigstellung im Gips oder in der Gipsschiene bei gleichzeitiger Korrektur der Achsen- und Rotationsfehlstellung. Auf die exakte Korrektur einer Verkürzung oder einer seitlichen Fehlstellung wird in der Regel verzichtet. So früh wie möglich, in der Regel nach dem Abklingen des akuten Frakturschmerzes und der Schwellung, wird die Gipsruhigstellung beendet und eine individuelle Frakturschiene angelegt, die das Bewegungsausmaß der angrenzenden Gelenke frei lässt oder nur zu einem geringen Teil einschränkt. Die freigegebene Funktion der betroffenen Extremität fördert die Knochenneubildung durch Schaffung einer physiologischen Umgebung und Begünstigung der Durchblutung. Die Belastung wird vom Verletzten selbst in Abhängigkeit auftretender Schmerzen gesteuert. Bei korrekt angelegter Frakturschiene ist kein Korrekturverlust hinsichtlich der Achsen- und Rotationsstellung zu befürchten, kleinere Längenverluste werden in Kauf genommen. Die Frakturschiene wird nach radiologischer Konsolidierung der Fraktur bei Beschwerdefreiheit abgenommen. Falls erforderlich, folgt eine weitere krankengymnastische Rehabilitationsbehandlung.
Die funktionelle Frakturbehandlung kann sowohl bei geschlossenen als auch bei offenen Frakturen angewendet werden. Auch die Kombination aus operativer und funktioneller Frakturbehandlung ist möglich und oft sinnvoll.
Die rein funktionelle Frakturbehandlung hat sich – trotz ihrer unbestrittenen Vorteile und Erfolge – in Mitteleuropa nur für einen kleinen Indikationsbereich durchgesetzt. Unkomplizierte Schlüsselbeinfrakturen werden in der Regel im Rucksackverband (s. u.) behandelt, geeignete Oberarmschaftfrakturen oft in einem sog. Brace. Gelegentlich wird dieser Sarmiento-Gips bei der Behandlung von Unterschenkelbrüchen im Kindes- und Jugendalter eingesetzt.
Die geringe Verbreitung der funktionellen Frakturbehandlung hat im Wesentlichen folgende Gründe:
- Der personelle und zeitliche Aufwand einer funktionellen Frakturbehandlung unterscheidet sich kaum von dem einer operativen Behandlung.
- Die erforderliche Qualifikation und Erfahrung des Behandlers ist ebenso hoch einzuschätzen wie bei operativer Behandlung.
- Die Anforderungen an die Compliance des Patienten sind genauso hoch wie bei der operativen Frakturbehandlung.
- Der Materialaufwand der individuell angepassten Frakturschienen ist deutlich höher als der einer konservativen Gipsbehandlung, zur Herstellung der Schienen bedarf es speziell hierfür qualifizierter Orthopädietechniker. Die Kosten einer solchen individuellen Zurichtung werden von den Kassen oft unter dem Hinweis auf konfektionierte Orthesen nicht oder nicht ausreichend erstattet.
- Das aktuelle Entgeltsystem (DRG) favorisiert die operative Behandlung und macht die konservative bzw. funktionelle Behandlung stationärer Patienten für die Krankenhäuser unattraktiv.
- Das röntgenologische Behandlungsergebnis sieht oft für den Laien, aber auch für Gutachter und weiterbehandelnde Ärzte nicht zufrieden stellend aus: Häufig finden sich ausgedehnte Kallusmassen im Frakturbereich sowie seitlicher Versatz der Fragmente. Auch wenn erneut eine gute Funktion erreicht werden konnte, kann dies zum Vorwurf eines Behandlungsfehlers führen.
Ruhigstellung in einfachem Verband
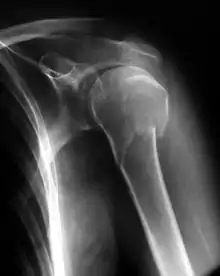
Für einige Frakturen genügt die Ruhigstellung mit einfachem Verband. Ein typisches Beispiel ist die nicht oder wenig verschobene, einfache Fraktur des proximalen Oberarmes: Hier genügt die Ruhigstellung im Gilchrist- oder Desault-Verband für etwa 14 Tage, dann wird rasch zur funktionellen Therapie übergegangen. Ein weiteres Beispiel sind die Frakturen der Zehen II–V: Ein sogenannter Pflasterzügelverband fesselt den verletzten Zeh an seinen gesunden Nachbarn. Auch einfache Fingerfrakturen können so behandelt werden. Ein etwas abweichendes Beispiel ist die Behandlung der Schlüsselbeinfraktur im Rucksackverband: Hier sorgt die „Erinnerungsfunktion“ des Verbandes dafür, dass der Verletzte seine Schulter nach hinten zieht und somit einer Verkürzung der Fraktur entgegenwirkt.
Ruhigstellung im Steifverband
Der klassische Steifverband ist der Gipsverband, er wird seit 1851 zur Ruhigstellung von Frakturen eingesetzt. Lorenz Böhler systematisierte die Verbandtechnik und stellte sie in seinem Standardwerk[3] umfassend dar. „Die von Böhler propagierten Richtlinien der konservativen Frakturenbehandlung haben, mit einigen Variationen, noch heute Geltung.“[4] Die Anlage eines Gipsverbandes ist eine originäre ärztliche Tätigkeit, deren Durchführung in der Realität allerdings oft an erfahrene Krankenschwestern und -pfleger[5] delegiert wird. Große Klinikambulanzen beschäftigen sogar durch Erfahrung ausgewiesene „Gipsschwestern“ oder „Gipspfleger“, deren Fähigkeiten oft geradezu künstlerische Verbände entstehen lassen. Der anordnende Arzt trägt jedoch immer die Verantwortung für die korrekte Anlage des Gipsverbandes, die Aufklärung des Patienten über Verhaltensmaßregeln und mögliche Komplikationen sowie die Kontrolle des Behandlungsverlaufes.
Der Gipsverband hat immer noch einen hohen Stellenwert in der Knochenbruchbehandlung, obwohl immer mehr Frakturen operativ versorgt werden. Die besonders komplizierten speziellen Gipsverbände wie der Thoraxabduktionsgips (im Volksmund früher „Stuka“), der Becken-Bein-Gips, der Minerva-Gips oder das Gipskorsett nach Böhler sind weitgehend verschwunden. Sie wurden entweder durch moderne Orthesen ersetzt oder sind nicht mehr üblich, da die zugrundeliegende Verletzung regelhaft operativ behandelt wird.
Als Alternative zum klassischen Weißgips werden in großem Umfang Kunststoff-Casts verwendet; da die Unterschiede in der Anwendung marginal sind, bezieht sich alles Weitere auch auf diese.
Grundsätzlich werden bei einer Behandlung im Gipsverband beide an den gebrochenen Knochen angrenzende Gelenke ruhiggestellt, mit Ausnahme der gelenknahen Frakturen am distalen Unterarm und Unterschenkel.

Folgende Frakturen werden heute noch vorwiegend oder häufig im Gipsverband behandelt, vor allem bei Kindern:
- Frakturen des Unterarms im Oberarmgips.
- Frakturen der distalen Speiche (häufigste aller Frakturen!) im Unterarmgips.
- Kahnbeinfrakturen der Hand im Speziellen Oberarm-Kahnbeingips mit Einschluss des Daumengrundgliedes und der Grundglieder der Finger II und III („Rehbein“-Gips)
- Unterschenkelfrakturen beim Kind im Oberschenkelgips
- Unkomplizierte Außenknöchelfrakturen, Fußwurzel- und Mittelfußfrakturen im Unterschenkelgips.
Voraussetzung für die Gipsbehandlung ist immer die korrekte Reposition oder das primäre Fehlen einer Fragmentverschiebung (Dislokation).
Im Rahmen der operativen Frakturbehandlung kommen Gipsverbände, meistens als Gipsschienen, zum Einsatz zur präoperativen vorläufigen Ruhigstellung, zur postoperativen Ruhigstellung als abschwellende Maßnahme oder langfristig postoperativ nach Versorgung ohne Erzielung einer Bewegungsstabilität. (s. dort).
Die reine Gipsbehandlung ist keineswegs einfacher oder risikoärmer als die operative Behandlung. Spezifische Komplikationen sind:
- Druckgeschwüre bei ungenügender Polsterung.
- komplette oder partielle Störung der Durchblutung durch zu enge Verbandanlage oder nachträgliche Schwellung. Im Fall der nicht erkannten partiellen Durchblutungsstörung droht die Gefahr einer Volkmann-Kontraktur.
- Druckschädigung von Nerven, z. B. Peroneuslähmung durch Druck der Oberkante eines Unterschenkelgipses auf das Wadenbeinköpfchen.
- Muskelatrophie durch lange Immobilisierung.
- Tiefe Beinvenenthrombosen und Lungenembolien
Extensionsbehandlung
Das Prinzip der Extensionsbehandlung (von lat. ‚extendere‘ : auseinanderziehen) besteht in der Anwendung eines kontinuierlich auf die verletzte Extremität ausgeübten Längszuges. An der unteren Extremität wird hierzu, je nach zu behandelnder Fraktur, in Lokalanästhesie ein Bohrdraht quer durch den Knochen eingebracht und mithilfe eines Metallbügels gespannt. An diesen Bügel wird über einen umgelenkten Seilzug ein variables Gewicht gehängt, wodurch das auf einer Schiene gelagerte Bein unter Längszug kommt.
Für die Behandlung von hüftgelenknahen Frakturen (Acetabulumfraktur, Schenkelhalsfraktur, pertrochantäre Fraktur) wird der Bohrdraht quer durch die distale Oberschenkelrolle getrieben, man spricht dann von einer Kondylenextension.
Frakturen des Oberschenkelschaftes werden mit der Tibiakopfextension behandelt, hier wird der Bohrdraht durch den Schienbeinkopf geführt.
Für Unterschenkelfrakturen wird der Bohrdraht durch das Fersenbein getrieben, also als Calcaneusextension. Alternativ zum Bohrdraht kann hier auch ein Extensionsschuh benutzt werden.
An der oberen Extremität werden die Finger mit Mädchenfängern gehalten und das Gewicht ellenbogennah mit einer Manschette an den Oberarm gehängt.
Die 1912 erstmals durch Otto Borchgrevink angewandte, sich mit dem von Martin Kirschner entwickelten Verfahren bis 1940 durchgesetzte Drahtextension[6] als alleinige Behandlung wird heute nicht mehr durchgeführt, da sie durch die extreme Immobilisierung mit zahlreichen schweren Risiken (Thrombose, Lungenembolie, Pneumonie, Dekubitus) verbunden ist. Sie wird nur noch als vorübergehende Maßnahme eingesetzt, wenn eine sofortige definitive operative Versorgung noch nicht möglich ist.
An der oberen Extremität wird die Extension regelhaft zur Erleichterung der Reposition (Einrichtung) einer geschlossenen Fraktur des distalen Radius bzw. Unterarms eingesetzt.
Eine Sonderstellung nimmt die Extensionsbehandlung kindlicher Oberschenkelfrakturen ein; bei Kindern zwischen 3 und 6 Jahren erfolgte sie auf dem „Weber-Bock“, wobei der Unterschenkel rechtwinklig zum Oberschenkel auf einer höhenverstellbaren Platte gelagert wird, die so eingestellt ist, dass das Becken frei schwebt und somit das Extensionsgewicht bildet. Bei kleineren Kindern kam die „Overhead-Extension“ zur Anwendung, wobei die Beine über Pflasterzügel senkrecht nach oben gezogen werden. Da Kinder eine solche Behandlung erstaunlich problemarm tolerieren, kam diese Art der Behandlung noch bis vor wenigen Jahren zum Einsatz und ist erst in jüngster Zeit zugunsten operativer Verfahren in den Hintergrund getreten. Hier hat die fehlertolerante und sichere minimalinvasive Osteosynthese mit ESIN-Nägeln einen starken Wandel erzeugt und die Ergebnisse deutlich verbessert.
Operative Behandlung
Nicht alle operativen Verfahren sind Osteosynthesen, alle Osteosyntheseverfahren sind jedoch operative Eingriffe.
Eine Ausnahme bildet die Versorgung der Schenkelhalsfraktur durch vollständigen Gelenkersatz (Hüftgelenk-Totalendoprothese oder Hüftkopfprothese).
Unterschieden werden Osteosynthesen zum einen in offene (mit operativer Freilegung der Fraktur) und gedeckte (ohne Freilegung der Fraktur) Verfahren.
Bei der operativen Bruchversorgung werden fünf biomechanische Prinzipien unterschieden:
- Interfragmentäre Kompression (Zugschrauben, Sonderimplantate wie die dynamische Hüftschraube DHS oder der proximale Femurnagel PFN, Kompression über eine Platte DCP oder LC-DCP)
- Schienung: intramedullär mittels Marknägeln, Bündelnägeln. Kirschnerdrähten oder elastischen Titannägeln bei Kindern, Extramedullär über winkelstabile Platten
- Überbrückung: Fixateur externe und interne
- Abstützung: Entgegenwirken der Kräfte und Last durch stützende Platten, z. B. bei der Schienbeinkopffraktur
- Zuggurtung: Umwandlung eines Drehmomentes bei Zugspannung in Kompression, z. B. an der Kniescheibe oder an der Elle.
Verfahren können und müssen miteinander kombiniert werden, allerdings ohne sich biomechanisch zu widersprechen. Eine Schienung kann gut mit interfragmentärer Kompression kombiniert werden, nicht aber z. B. mit Überbrückung.
Verfahrenswahl
Die korrekte Auswahl des geeigneten Operationsverfahrens ist mindestens genauso wichtig wie die Durchführung und hängt von einer Vielzahl von Faktoren ab.
Das Idealziel der Osteosynthese ist die frühzeitig bewegungs- und belastungsstabile Frakturversorgung. Dieses Ziel kann jedoch nur für einen kleinen Teil der Frakturen erreicht werden. Den Mindestanspruch stellt die bewegungsstabile (früher: übungsstabile) Versorgung dar, bei der auf eine Immobilisierung der Extremität verzichtet werden kann. Die Möglichkeiten, dieses Ziel zu erreichen, hängen stark vom Ort sowie von der Art der Fraktur ab. Als weitere Kriterien müssen der Allgemeinzustand des Patienten, seine individuelle Compliance sowie Lebensalter und Anspruch an das Behandlungsergebnis in Betracht gezogen werden. In Sonderfällen ist eine bewegungsstabile Osteosynthese nicht oder nicht mit vertretbarem Risiko möglich, so dass eine postoperative Immobilisierung, z. B. mittels Gips, durchgeführt werden muss.
Der Zeitpunkt der definitiven osteosynthetischen Versorgung ist ebenfalls von mehreren Kriterien abhängig: Zustand der frakturnahen Weichteile, Allgemeinzustand, Begleitverletzungen, Verfügbarkeit des Verfahrens.
Fehler, die bei der Wahl des Verfahrens oder des geeigneten Zeitpunkts gemacht werden, können dramatische Auswirkungen auf den Heilungsverlauf und das Behandlungsergebnis haben und sind oft nicht mehr oder nur mit hohem Aufwand korrigierbar.
Kirschnerdraht
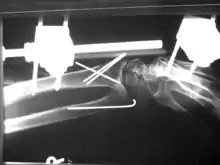
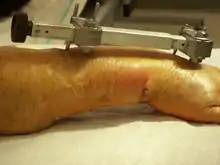
Die geschlossene Reposition und Fixierung einer Fraktur mittels eines rotierenden Bohrdrahtes (seit 1931[7] als Kirschner-Draht bezeichnet) ist – eingeführt in den 1920er-Jahren – eines der ältesten heute noch regelmäßig angewendeten Verfahren der operativen Frakturbehandlung. Als Materialien stehen Edelstahl und Reintitan zur Verfügung.
Sie wird eingesetzt als
- perkutane intramedulläre Schienung, zum Beispiel an den Mittelhandknochen
- perkutane „Spickung“, also Fixierung einer Fraktur durch Einbringen eines Kirschnerdrahtes, wenn möglich mit Fixierung des Drahtes in der gegenüberliegenden Kortikalis.
Aufgrund der Biegsamkeit der Drähte und der nicht formschlüssigen Verankerung der Drähte im Knochen ist das Operationsergebnis in der Regel nicht bewegungsstabil, sodass weitere Ruhigstellungsverfahren, z. B. Gipsverband oder auch der hier illustrierte Fixateur externe zur Anwendung kommen müssen.
Bei der hier dargestellten Handgelenkfraktur war eine bewegungsstabile Versorgung z. B. mittels winkelstabiler Platte (s. u.) aufgrund der hochgradigen Osteoporose und der erheblichen Weichteilschädigung nicht sinnvoll, daher erfolgte die geschlossene Reposition mit Kirschnerdraht-Fixierung und zusätzliche Ruhigstellung mit Fixateur externe. Eine Gipsruhigstellung wäre hier ebenfalls aufgrund der schlechten Weichteilverhältnisse nicht möglich gewesen.
Vorteil der Kirschnerdraht-Fixierung ist der geringe Verfahrensaufwand und die geringe Invasivität. Die Entfernung der Drähte erfolgt in der Regel unmittelbar nach Abschluss der Frakturheilung (also nach ca. 4 bis 6 Wochen).
Nachteil der Kirschnerdraht-Fixierung ist die Kombination der Risiken eines invasiven Eingriffes (Infektion, Narkoserisiko) mit den Nachteilen einer längeren Ruhigstellung (Muskelatrophie, Einsteifung des Gelenkes, keine frühfunktionelle Behandlung möglich).
Spezifische Komplikationen und Risiken sind „Wandern“ der Drähte, Drahtbruch und Korrekturverlust.
Fixateur externe


Ein wichtiges Instrument zur Fixierung einer Fraktur ohne Manipulation an der Fraktur selbst ist der Fixateur externe („äußerer Spanner“). Grundprinzip seiner Anwendung ist das frakturferne perkutane Einbringen mehrerer kräftiger Schrauben (Schanz’sche Schrauben oder auch Steinmann-Nägel), die mittels Stangen und justierbarer Montageelemente miteinander verbunden werden.
Der Fixateur externe kommt alleine oder in Kombination mit anderen Verfahren wie oben dargestellt in vielfältigen Situationen zur Anwendung:
- Offene Frakturen mit gesicherter oder vermuteter bakterieller Kontamination: Hier verbietet sich im Allgemeinen der primäre Einsatz von Fremdmaterial im Frakturgebiet, da er das Risiko einer Wund- oder gar Knocheninfektion mit der Folge einer Osteomyelitis steigert.
- Geschlossene Frakturen mit erheblicher Weichteilschädigung: aus demselben Grund, hier muss mit Gewebsnekrosen mit nachträglicher Infektion des Frakturbereiches gerechnet werden.
- Geschlossene Frakturen mit komplizierter Trümmerzone: Der Erfolg einer offenen Rekonstruktion erscheint aufgrund der Bruchform oder aufgrund zusätzlicher Probleme (z. B. Osteoporose wie oben) fragwürdig.
- Notwendigkeit einer schnellen, wenig invasiven Stabilisierung: Diese tritt im Allgemeinen bei mehrfachverletzten Patienten (Polytrauma) oder Patienten mit lebensbedrohlicher Begleiterkrankung (z. B. dekompensierter Herzinsuffizienz, Multiorganversagen) in den Vordergrund.
Der Fixateur externe kann als definitive, „einzeitige“ Behandlung oder als Primärmaßnahme im Rahmen der „zweizeitigen“ Behandlung zum Einsatz kommen. Im letztgenannten Fall wird nach Verbesserung der Verhältnisse eine definitive operative Behandlung im Sinne eines „Verfahrenswechsels“ angeschlossen.
Anwendungsmöglichkeiten des Fixateur externe außerhalb der Frakturbehandlung:
- Behandlung der Osteomyelitis
- Behandlung der Pseudarthrose
- Längenkorrektur primär (Wachstumsstörung) oder sekundär (nach Frakturen) verkürzter langer Röhrenknochen (Osteodistraktion), oft mit dem Ringfixateur nach Ilizarov.
Spezifische Risiken: Lockerung der Schanz’schen Schrauben, Infektion der Schraubenlöcher (Pintrack-Osteitis), Entstehung von Pseudarthrosen durch Fragment-Distraktion.
Marknagel
Der Marknagel sowie seine Weiterentwicklung, der Verriegelungsnagel (→unten) stellen die beiden wichtigsten Verfahren der intramedullären Schienung dar. Der erste Marknagel wurde 1939 von Gerhard Küntscher erfolgreich zur Anwendung gebracht und noch bis in die frühen 1980er Jahre in seiner ursprünglichen Form verwendet. Das Grundprinzip des Küntscher-Nagels war das der inneren Schienung: Durch Einbringen eines profilierten Hohlnagels, der sich im aufgebohrten Markraum verklemmt, wird ein hohes Maß an Stabilität hinsichtlich Länge und Querachse erzielt. Bei Belastung leitet der Nagel die axiale Kraft so über den Frakturspalt hinweg, dass Druck in Längsrichtung auf den Frakturspalt ausgeübt wird und hierdurch die Knochenbruchheilung zusätzlich angeregt wird. Mit diesem Verfahren konnten erstmals die Schaftfrakturen des Ober- und Unterschenkels bewegungs- und in vielen Fällen sogar belastungsstabil versorgt werden.
Anfang der 1970er Jahre wurden die Nachteile des Küntschernagels offenkundig:
Der Nagel war nur bei Quer-, kurzen Schräg- und unkomplizierten Stückbrüchen im mittleren Schaftbereich erfolgreich einzusetzen. Der weitere Markraum im proximalen und distalen Schaftdrittel führte zu verminderter Spannung des Nagels mit Auftreten von Rotationsfehlern. Komplizierte Trümmerbrüche waren mit dem Nagel nicht zu versorgen, da regelmäßig eine Verkürzung durch seitliches Ausweichen der Trümmer auftrat.
Zudem wurde die Bedeutung des Markraumes für die Blutversorgung des Knochens und die Frakturheilung immer deutlicher („endostale Kallusbildung“), die durch großzügiges Aufbohren der Markhöhle gestört wurden.
Verriegelungsnagel
Die genannten Probleme führten (zunächst etwas zögerlich, da die Arbeitsgemeinschaft für Osteosynthesefragen (AO) sich zu dieser Zeit nahezu ausschließlich mit der Systematisierung der Plattenosteosynthese befasste) zur Entwicklung des Verriegelungsnagels. Dieser wurde zunächst noch in hergebrachter Weise formschlüssig eingebracht und mittels mehrerer proximal und distal quer eingesetzter Verrieglungsbolzen fixiert. Dies löste das Problem des Längenverlustes und des Rotationsfehlers.
Die nächste Stufe der Weiterentwicklung war der unaufgebohrte Verriegelungsnagel (UTN = unaufgebohrter Tibianagel, UFN = u. Femurnagel). Diese Nägel bestehen mittlerweile aus massiven Titanlegierungen, sind deutlich dünner als der Durchmesser der Markhöhle und schädigen somit nicht die Durchblutung im Frakturbereich. Durch winkelstabiles Einbringen der Verriegelungsbolzen auch am äußersten Nagelende lassen sich jetzt sogar gelenknahe Stückbrüche hiermit versorgen.
Verriegelungsnägel gibt es nunmehr auch für den Oberarm, diese können je nach Fraktur von proximal (Schulter) oder distal (Ellbogen) eingebracht werden (UHN = u. Humerusnagel).
Bündelnägel
Bündelnägel sind relativ dünne (2–6 mm) Stahlnägel, die nach Schaffung eines Fensters in der Kortikalis im gelenknahen Bereich eines langen Röhrenknochens eingebracht und über die Fraktur hinweg vorgeschoben werden. Durch Einbringen mehrerer Nägel verklemmen diese im schmalsten Bereich des Markraumes und stabilisieren so die Fraktur. Durch variable Auswahl der Anzahl und der Stärke der Nägel können diese sehr genau an die aktuelle Situation angepasst werden.
Historische Beispiele sind die Hackethal-Nägel, die von der Schulterhöhe oder vom Ellbogengelenk aus in den Oberarm eingebracht wurden, um einfache Oberarmschaftfrakturen zu versorgen, sowie die kräftigeren, vorgebogenen Ender-Nägel, die knapp oberhalb des Knies eingebracht und sowohl im Hüftkopf als auch im Trochanter major platziert wurden, um hüftgelenknahe Oberschenkelfrakturen (Schenkelhalsfrakturen, Pertrochantäre Femurfrakturen) zu versorgen.[8] Nachteil dieser Methoden waren die häufige Verschiebung der Nägel, die Korrekturen erforderte, sowie vor allem bei der Hackethalnagelung das Auftreten von Materialermüdungsbrüchen mit der Folge von Pseudarthrosen.
Diese Methoden wurden nach den 1980er Jahren weitgehend verlassen, da sich andere Verfahren etablieren konnten, die weniger Probleme bereiten und einen breiteren Anwendungsbereich haben, wie z. B. die oben genannten Verriegelungsnägel oder die weiter unten beschriebenen Plattenosteosynthesen.
Eine moderne Variante der Bündelnagelung, die Henning-Nägel, werden jedoch wieder zunehmend zur Versorgung der schultergelenknahen Oberarmfraktur und der Oberarmkopffraktur eingesetzt. Die besondere Form dieser Nägel, die zum einen als flache Nägel mit korkenzieherartiger Verdrehung der Spitze (sog. Helixnägel), zum anderen mit verdickter Spitze (Knopfnägel) gemeinsam eingebracht werden, sorgt für guten Halt in den Fragmenten des Oberarmkopfes, die Verklemmung im Markraum wird durch zusätzliche glatte, runde Füllnägel erreicht.
Elastisch stabile intramedulläre Nagelung (ESIN)
Diese Modifikation des Verfahrens mit Bündelnägeln wird heute fast ausschließlich bei Kindern und Jugendlichen mit offenen Wachstumsfugen verwendet. Das Verfahren hat sich aus der Anwendung der Endernägel entwickelt. Im Gegensatz zu den bei Erwachsenen verlassenen intramedullären Drahtnagelungen bewährt sich die ESIN (Synonyme: Prevot-Nagelung, Nancy-Nagelung) bei Patienten im Wachstum aufgrund der besseren Frakturheilung und wegen der einfachen und zuverlässigen Anwendung.
Es handelt sich bei den Implantaten um biegsame elastische Nägel aus Edelstahl oder Titan, die an ihrer Spitze eine Abflachung und eine Abwinkelung tragen, um in der Markhöhle von Röhrenknochen zu gleiten und sich durch die elastische Spannung in der Markhöhle zu verklemmen. Bei geeigneten Brüchen aller großen Röhrenknochen (Oberschenkel, Schienbein, Oberarm, Speiche und Elle) wird durch einen kleinen Hautschnitt in Nähe aber unter Schonung der Wachstumsfuge die Markhöhle des Knochens mit einer Ahle eröffnet. Durch diese Öffnung wird in absteigender oder aufsteigender Richtung ein erster elastischer Nagel eingeführt. Er wird mit drehenden Bewegungen über die Bruchregion geschoben, die unter Röntgensicht korrekt geschlossen oder bei Nicht-Reponierbarkeit offen durch einen Schnitt eingerichtet wird. Die aufgebogene Spitze kann auch als Hilfe bei der Einrichtung (Repositionshilfe) genutzt werden. Unter weiterem Vorschieben verankert sich der Nagel endgültig kurz unterhalb der jeweiligen anderen Wachstumsfuge des Röhrenknochens. Zur ausreichenden Stabilisierung wird mit Ausnahme bei den paarigen Unterarmknochen ein zweiter (oder selten auch ein dritter) Nagel durch einen separaten Zugang in gleicher Verlaufsrichtung eingeführt.
Wenn beide Nägel eingeschlagen sind, werden sie mit einem Bolzenschneider gekürzt, so dass sie unter der Haut verschwinden, aber noch ausreichend lang aus dem Knochen stehen, damit sie wieder zu entfernen sind. Meist wird die Versorgung von beiden Seiten einer Extremität (innen und außen) durchgeführt, es können aber auch beide Nägel z. B. am Oberarm von seitlich absteigend eingeführt werden, wenn auf der Innenseite Gefäße oder Nerven durch die Implantation gefährdet wären. Die ESIN erreicht bei Kindern und Jugendlichen bei geeigneten Brüchen eine gute Übungsstabilität und früh eine Belastungsstabilität. Eine zusätzliche Gipsbehandlung ist nicht notwendig. Die Nägel können durch einen ebenso kleinen Hautschnitt nach wenigen Monaten wieder entfernt werden.
- Fallbeispiele
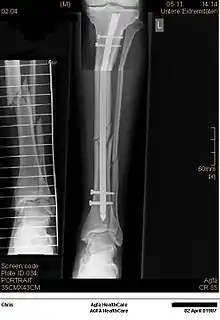
 Mit ESIN versorgter schultergelenknaher Oberarmbruch beim Kind. Ausheilungsbild mit deutlich sichtbarem Frakturkallus (Pfeil)
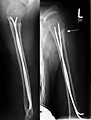
Mit ESIN versorgter schultergelenknaher Oberarmbruch beim Kind. Ausheilungsbild mit deutlich sichtbarem Frakturkallus (Pfeil)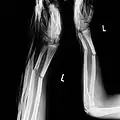 Komplette Unterarmschaft-fraktur beim Kind mit deutlicher Knickbildung
Komplette Unterarmschaft-fraktur beim Kind mit deutlicher Knickbildung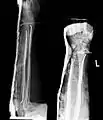 Versorgung derselben Fraktur mit je einem Prevot-Nagel (ESIN) in Radius und Ulna
Versorgung derselben Fraktur mit je einem Prevot-Nagel (ESIN) in Radius und Ulna
Cerclage
Die Versorgung einer Fraktur durch einfache Drahtumschlingung kommt als alleinstehendes Verfahren äußerst selten bei sehr langen Schrägbrüchen zur Anwendung. Ein weicher Draht wird um den Knochen – meist zweifach – herumgeführt und durch Verdrallung gespannt. Bei Plattenosteosynthesen wird die Cerclage bedarfsweise zusätzlich eingesetzt, um lange Biegungskeile im Verbund zu halten. Bei Sternotomien wird das gespaltene Brustbein mit Cerclagen zur Heilung fixiert. Die Cerclagen verbleiben im Körper.
Zuggurtung
Die Zuggurtungsosteosynthese ist ein Verfahren, dessen physikalische Grundlagen aus dem Stahlbetonbau stammen. Zugfeste Stahlelemente im Beton fangen die Zugspannungen auf und wandeln sie in Druckspannung im Beton um. Daher haben erstmals Ingenieure unter den orthopädischen Chirurgen auf die Technik hingewiesen und ihre Wirkung wissenschaftlich untermauert. Das Team um den biomechanisch denkenden Friedrich Pauwels aus Aachen hat die theoretischen Grundlagen[9] erarbeitet und die ersten Anwendungen des Verfahrens durchgeführt. Pauwels selbst hat 1958 in Freiburg im Rahmen der sogenannten Aschoff-Vorlesung das Konzept erstmals vorgestellt.[10]
Das Verfahren wird chirurgisch nur bei Brüchen eingesetzt, die in Gelenken verlaufen und deren Bruchstücke unter Zugspannung von Sehnen stehen, so dass der Muskelzug die Bruchstücke zwangsläufig voneinander entfernt. Solche Brüche entstehen daher auch bei Stürzen immer durch eine Kombination aus direkter Krafteinwirkung auf den Knochen und durch die einwirkende Zugspannung der Muskulatur. Typische Beispiele für solche Brüche sind die Querfrakturen des Ellenhakens und der Kniescheibe durch Sturz oder Anprall auf den Ellenbogen und aufs Knie mit entsprechender Muskelanspannung zur Abwehr des Sturzes. Man könnte sehr eingeschränkt auch die Abrisse am Innen- und Außenknöchel des oberen Sprunggelenkes und an der Basis des 5. Mittelfußknochens sowie am Tuberkulum majus des Oberarmknochens zu diesen Abrissfrakturen zählen und sie auch mit einer Drahtschlinge behandeln. Eine echte Zuggurtungswirkung entsteht dabei nicht.
Das Prinzip des Verfahrens besteht darin, dass die auf die Fragmente einwirkenden Zugspannungen von einer Drahtschlinge aufgefangen werden, die um die Sehnenansätze oder am Knochen angebracht wird und möglichst gelenkfern auf den Fragmenten aufliegt. Bei der aktiven Bewegung (Beugung) des Gelenkes nach der Operation führt die einwirkende Zugspannung innerhalb des Gelenkes (also gegenüber der Drahtschlinge) zu einer Druckspannung, die den Bruchspalt zusammenschiebt. Damit werden die Bruchstücke in korrekter Position gehalten und der Bruch kann sicher ausheilen. Dieses einfache Grundprinzip (Umwandlung von Zug- in Druckspannung) ist mit einem Minimum an Materialkosten (wenige Cent für den Edelstahldraht) und mit einem relativ kleinen operativen Eingriff umzusetzen, was den Siegeszug dieses Verfahrens seit seiner ersten Beschreibung 1958 erklärt. Alle einfachen Rissbrüche der Kniescheibe und des Ellenhakens werden fast ausschließlich mit diesem Verfahren operiert. Und einen weiteren Vorteil hat das Verfahren: Die Nachbehandlung erfolgt ausschließlich funktionell, d. h., korrekterweise darf keine Gipsanwendung oder Ähnliches durchgeführt werden, es handelt sich also um ein klassisches dynamisches Verfahren. Um das Verfahren auch bei komplizierteren Brüchen mit mehreren Bruchstücken durchführen zu können und um auch in Streckhaltung die Bruchstücke nicht unter der Zugspannung klaffen zu lassen, hat sich die Verwendung von etwa zwei zusätzlichen geraden Drähten bewährt, die unter Einrichtung der Bruchstücke längs von dem einen Bruchstück über den Bruchspalt in das andere Bruchstück gebohrt werden. Wo die Drähte aus dem Knochen im Ansatzbereich der Sehnen aus dem Knochen ragen, wird die Zuggurtungs-Drahtschlinge statt nur um den Sehnenansatz um ebendiese Drahtenden gelegt und damit eine weitere Erhöhung der Stabilität erreicht.
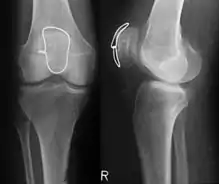 Klassische Zuggurtung einer Patellafraktur
Klassische Zuggurtung einer Patellafraktur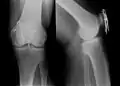 Erweiterte Zuggurtung einer Patellafraktur (mit K-Drähten)
Erweiterte Zuggurtung einer Patellafraktur (mit K-Drähten)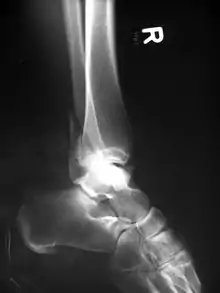 Eine Bimalleolarfraktur im seitlichen Röntgenbild …
Eine Bimalleolarfraktur im seitlichen Röntgenbild …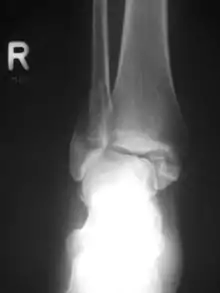 … und von vorne …
… und von vorne … … mit Zuggurtung am Innenknöchel und Platte am Außenknöchel versorgt
… mit Zuggurtung am Innenknöchel und Platte am Außenknöchel versorgt
Verschraubung
Bei einfachen Brüchen kann prinzipiell eine Verschraubung der Knochen durch zwei oder mehrere Knochenschrauben zur Stabilisierung reichen. Das Verfahren findet Anwendung z. B. bei der Kniescheiben-Längsfraktur, sowie bei Quer- und Spiralfrakturen der Fingerknochen oder der Mittelfußknochen oder bei einfachen Brüchen am Außenknöchel.
Bei der Verschraubung kann das Prinzip der interfragmentären Kompression genutzt werden. Hierzu wird schraubenkopfseitig ein Loch größer als der Außendurchmesser der Schraube gebohrt (sogenannte Gleitbohrung), so dass die etwa senkrecht zur Fraktur eingebrachte Schraube den Frakturspalt unter Kompression setzt und erst in der kopffernen Korticalis im Gewinde greift (Zugschraube). Im spongiösen gelenknahen Knochenbereich werden Schrauben mit erheblich größerem Gewindedurchmesser verwendet. Um mit diesen eine Zugschraubenfunktion zu erzielen, gibt es Spongiosaschrauben mit kurzem Gewindeende. Damit bei diesen Spongiosaschrauben der Schraubenkopf nicht in den weicheren spongiösen Knochen einbricht, wird zusätzlich meist eine sogenannte Unterlegscheibe verwendet.
Die Verschraubung wird häufig mit anderen Verfahren kombiniert, z. B. als Zugschraube durch eine Platte oder zusätzlich zu ihr. Eine reine Zugschraubenosteosynthese ist gelegentlich möglich bei langen Spiralfrakturen, wenn sich die Fragmente anatomisch aufeinander reponieren lassen, sodaß eine eigene „intrinsische Stabilität“ der Fraktur entsteht. Solche Fragmente können durch 2 oder mehr Zugschrauben übungsstabil versorgt werden.
- Schraubenosteosynthese am Beispiel einer Fraktur des Capitulum humeri
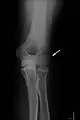 Eine „Meißelfraktur“ der speichenseitigen Gelenkrolle des Oberarms
Eine „Meißelfraktur“ der speichenseitigen Gelenkrolle des Oberarms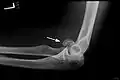 Das Capitulum ist um etwa 90° verkippt
Das Capitulum ist um etwa 90° verkippt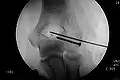 Nach exakter Reposition ist der Bruchspalt kaum noch erkennbar
Nach exakter Reposition ist der Bruchspalt kaum noch erkennbar Die Schraube komprimiert den Bruchspalt, der zusätzliche Draht verhindert lediglich die Rotation des Fragments
Die Schraube komprimiert den Bruchspalt, der zusätzliche Draht verhindert lediglich die Rotation des Fragments
Plattenosteosynthese
Bei der Verplattung wird eine Platte nach offener Reposition der Fraktur als Fixierung aufgeschraubt und erfüllt damit das Prinzip einer extramedullären Schienung, vergleichbar einem Gips, nur eben direkt am Knochen. Dabei muss die Platte dem Knochen aufliegen, ein minimalinvasives Einbringen ist daher kaum möglich. Auf beiden Seiten des Bruches sollten mindestens drei Schrauben bikortikal, also durch den gesamten Knochen hindurch, verankert werden. Konventionelle Platten gewährleisten bestenfalls eine übungsstabile Versorgung. Durch die Kompression der Knochenhaut ist zudem die Blutversorgung eingeschränkt, was durch „Locking-compression-Plates“ (LCP) verbessert wird. Neuere Platten, sogenannte „dynamic compression plates“ (LC-DCP), ermöglichen Interfragmentäre Kompression durch oval konfigurierte Schraubenlöcher und konische Schraubenköpfe, die beim Anziehen die Platte und das bereits verschraubte Fragment gegen das andere Fragment ziehen. Häufige Anwendung finden anatomisch vorgeformte Platten noch bei der operativen Versorgung der distalen Radiusfraktur und anderer Unterarmfrakturen, bei kindlichen Femurfrakturen sowie in Kombination mit anderen Prinzipien z. B. bei der Versorgung der Sprunggelenkfrakturen. In vielen Bereichen wurden die Platten von überlegenen Verfahren wie den Marknägeln und dem Fixateuer interne abgelöst.[11]
Fixateur interne
Eine Sonderform der Plattenosteosynthese wird durch eine neue Generation an Implantaten geboten, die neben den konventionellen Löchern für Schrauben auch die Möglichkeit zur winkelstabilen Verschraubung bieten. Dabei kommen selbstbohrende oder selbstschraubende Bolzen zum Einsatz, die im rechten Winkel zur Platte, häufig über einen Zielbügel, minimalinvasiv eingebracht werden können und durch die feste Verankerung eine Kraftübertragung vom Knochen auf die Platte ermöglichen. Der Fixateur int. muss so nicht mehr wie eine konventionelle Platte dem Knochen anliegen und schont die Knochenhaut und damit die Durchblutung.[12] Ein ähnliches Prinzip findet Anwendung bei der Spondylodese, der Versteifung der Wirbelsäule, bei der winkelstabile Schrauben mit dem Längstkraftträger verbunden werden, und so die Last übernehmen.
Prothesen
- Hemiendoprothese (HEP)
- Totalendoprothese (TEP)
Sonderformen
- Implantatkombinationen z. B. Cerclage
- Verbundosteosynthese
- Spezialprothesen
- Wirbelkörper-Cage
- Herbert-/Boldschraube am Kahnbein
- Hakenplatte für laterale Klavikulafraktur
Literatur
- Axel Rüter, Otmar Trentz, Michael Wagner (Hrsg.): Unfallchirurgie, 2., komplett überarbeitete und erweiterte Auflage. Urban & Fischer, München Jena 2004, ISBN 3-437-21850-6.
- Augusto Sarmiento Rosillo, Loren L. Latta: Nichtoperative funktionelle Frakturenbehandlung. Springer, Berlin Heidelberg New York Tokyo 1984, ISBN 3-540-13189-2.
- Lutz von Laer, Ralf Kraus, Wolfgang E. Linhart: Frakturen und Luxationen im Wachstumsalter. Thieme, Stuttgart 2007. ISBN 978-3136743041.
- Bernhard Weigel, Michael L. Nerlich: Praxisbuch Unfallchirurgie. Springer 2011, ISBN 978-3642107887.
- Rüdiger Döhler, Anett Gudat, Silke Mein: Behandlung von Frakturen, in: Margret Liehn, Brigitte Lengersdorf, Lutz Steinmüller, Rüdiger Döhler (Hrsg.): OP-Handbuch. Grundlagen, Instrumentarium, OP-Ablauf, 6., aktualisierte und erweiterte Auflage. Springer, Berlin Heidelberg New York 2016, ISBN 978-3-662-49280-2, S. 178–181.
Weblinks
Einzelnachweise
- mit eigenen Ohren gehört in Bochum, Juli 1984. Das Auditorium reagierte mit „ohohoh“ und „hört, hört!“
- A. Sarmiento im Vorwort zu Nichtoperative funktionelle Frakturenbehandlung, s. oben.
- Lorenz Böhler: Die Techniken der Knochenbruchbehandlung. 13. Ausg. Verlag Maudrich, Wien 1951.
- H. Tscherne in L. Schweiberer (Hrsg.): Traumatologie 1 – Konservative und operative Frakturbehandlung. 2. Auflage. Verlag Urban&Schwarzenberg, München/ Wien/ Baltimore 1987, ISBN 3-541-14482-3, S. 3. (Breitner u. a.: Chirurgische Operationslehre. Band VIII)
- Die offizielle Berufsbezeichnung lautet seit 1. Januar 2004 „Gesundheits- und Krankenpflegerin“.
- Christoph Weißer: Die Knochenbruchbehandlung bei Martin Kirschner und die Entwicklung des „Kirschnerdrahtes“. Anmerkungen zu einer genialen Idee in der Chirurgie. In: Würzburger medizinhistorische Mitteilungen. 12 (1994), S. 5–18; S. 8–11
- Walther Müller: Zur Technik der Drahtextension von Frakturen (Durchbohren dünner Drähte mittels der rotierenden Kanüle. „Bohrerdrähte“ für seitlichen Zug.) In: Zentralblatt für Chirurgie 58, 1931, S. 1490–1493; hier: S. 1493
- hier findet sich eine Übersichtsarbeit über hüftgelenknahe Frakturen, s, S. 11, 34, 60ff.,84
- F. Pauwels: Über die Bedeutung der Bauprinzipien des Stütz- und Bewegungsapparates für die Beanspruchung der Röhrenknochen. In: Acta Anat. 12, 1951, S. 207–227.
- F. Pauwels: Manuskript der Aschoffvorlesung 24. Juni 1958. In: Ingo Klute, Norbert M. Meenen: Die Fraktur der Kniescheibe. Hefte zu Der Unfallchirurg. Nr. 269, 1998.
- AO-Prinzipien des Frakturmanagements, Thomas P. Rüedi, Richard E. Buckley, Christopher G. Moran
- AO Surgery Reference