Fraktursonografie
Die Fraktursonografie ist ein spezielles Anwendungsgebiet der medizinischen Ultraschalldiagnostik (Sonografie) zum Nachweis von Knochenbrüchen (Frakturen). Daneben existieren noch weitere Anwendungen der Knochensonografie, so zur Kallusdarstellung (siehe Kallus (Medizin)) und in der Osteoporosediagnostik. Die Sonografie selbst ist ein weit verbreitetes und nahezu nebenwirkungsfreies Diagnoseverfahren, das von einem Großteil der Ärzte und Kliniken angewendet wird. Das Einsatzgebiet reicht von der Vorsorge über die Akutdiagnostik bis zur Nachbehandlung. Seit der Einführung des medizinischen Ultraschalls in den 1950er Jahren wurde die Technik zur Beurteilung von Weichteilen wie Haut, Organen und Gefäßen genutzt. Die intensive Forschung seit 2005 erlaubte ab 2009 auch den sicheren Einsatz der Fraktursonografie zur Darstellung von bestimmten Knochenbrüchen (unter anderem Handgelenk, Ellenbogen, Oberarm) bei Kindern im Alter bis zu zwölf Jahren und zur Verlaufsbeurteilung. Dadurch kann im Wachstumsalter die Strahlenbelastung durch die sonst übliche Röntgendiagnostik reduziert werden.
Anwendung
Physikalische Grundlagen
Die Fraktursonografie erfolgt im regulären B-Mode-Verfahren mit einer linearen Ultraschallsonde (Linearschallkopf)[1] und standardisierten Ultraschallgeräten bei vier bis zwölf Megahertz und unterliegt damit den technischen und physikalischen Grundlagen der Sonografie. Der hohe Impedanzunterschied (akustische Impedanz) zwischen Knochen und Weichteilen hat eine vollständige Reflexion der Schallwellen an der Kortikalis (Knochenoberfläche) zur Folge,[2] so dass mit dieser Methode die Knochenoberfläche, nicht aber die darunter liegenden Strukturen beurteilt werden können.
Darstellung und Limitationen
Mit der Ultraschallbildgebung kann die Oberfläche fast aller Extremitätenknochen beurteilt werden.[3] Hierbei ist eine Darstellung aller Flächen möglich, die nicht von anderen Knochen überlagert werden. Aus diesem Grunde können die knöchernen Gelenkflächen nicht mit ausreichender Genauigkeit abgebildet werden.[4] Während die Röntgendiagnostik als Erstdiagnostik bei fast allen akuten und chronischen Schäden am Knochen angewendet wird, ist die Fraktursonografie bis auf wenige Ausnahmen auf die bisher erforschte Diagnostik frischer Knochenbrüche im Kindesalter beschränkt.[5] Bei den unten genannten Einsatzgebieten ist die sonografische Diagnostik dem Röntgenbild gleichwertig; weitere Einsatzmöglichkeiten sind in der Entwicklung, jedoch noch nicht abschließend beurteilbar. An der Wirbelsäule wird die Fraktursonografie nicht eingesetzt.
Ein Vorteil der Fraktursonografie ist die zusätzliche Darstellung von Weichteilstrukturen[6] wie einem Hämatom (=Bluterguss), Gelenkerguss (=Flüssigkeit im Gelenk) oder einem Blutgefäß.
Aufgrund der begrenzten Größe der Ultraschallsonde wird nur ein kurzer Ausschnitt des Knochens dargestellt. Sind längere Ausschnitte nötig, werden diese Bereiche schrittweise nacheinander[7] dargestellt.
Ziel der Maßnahme
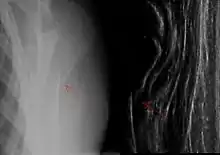
Mit der Fraktursonografie können Knochenbrüche des Schaftes und der Metaphyse (=gelenknaher Anteil) von Knochen dargestellt werden.[8] Da nur die Knochenoberfläche abgebildet wird, sind nur bestimmte Knochenbruchformen für die Ultraschalldiagnostik geeignet. Gelenkfrakturen können nicht sicher dargestellt werden. Daher ist die Anwendung für die Erstdiagnostik nur bei Kindern sinnvoll,[5] da Gelenkfrakturen im Wachstumsalter selten sind; bei Erwachsenen ist stets eine zusätzliche Röntgendiagnostik notwendig. Beim erwachsenen Skelett kann die Sonografie zur Diagnostik von Rippen- und Brustbeinbrüchen sowie zur Stellungskontrolle eingesetzt werden, um Verschiebungen und Abkippungen bei Knochenbrüchen auszuschließen.[9]
Geschichte und Entwicklung der Fraktursonografie
Die Grundlagen der Ultraschalldiagnostik wurden mit der Entdeckung der Piezoelektrizität 1880 von Pierre Curie gelegt. Nach der ersten Anwendung als Echolot 1913 folgten medizinisch-therapeutische Anwendungen in der Tumortherapie in den 1930er Jahren,[10] jedoch ohne dauerhaften Erfolg. 1942 veröffentlichte der Neurologe Karl Dussik einen Artikel zur von ihm so bezeichneten „Hypersonografie“ zur Diagnostik der Hirnventrikel.[11] Es folgten 1950 das erste sogenannte B-Bild-Gerät als Wasserbadscanner und 1957 die ersten Geräte in der modernen Bauform mit einem Handstück ohne Wasserbad.
Die sonografische Primärdiagnostik von Frakturen wurde erstmals 1986 von Leitgeb[12] untersucht, seitdem sind etliche Untersuchungen zu verschiedenen Lokalisationen erschienen. Da mit der Röntgendiagnostik jedoch eine überall verfügbare Alternative zur Verfügung stand, konnte sich die Sonografie zur Knochenbruchdarstellung im klinischen Alltag nicht durchsetzen. Erst mit der systematischen Untersuchung der Sensitivität und Spezifität im direkten Vergleich zur radiologischen Bildgebung wurden in den Jahren 2009 (Handgelenk),[8] 2010 (Oberarm)[13] und 2013 (Ellenbogen)[14] wegweisende Arbeiten publiziert. Diese ermöglichten mit dem Nachweis einer vergleichbaren Sicherheit von Ultraschall und Röntgendiagnostik eine weitere Verbreitung der Fraktursonografie.
Aktuelle Anwendungsbereiche
Allgemeines
Es erfolgt zunächst eine Befragung zum Unfallhergang (Anamnese) und eine körperliche Untersuchung. Danach erfolgt die Fraktursonografie in entspannter Position, sitzend oder liegend.[5] Bei Kindern kann die Untersuchung meist auch auf dem Schoss der Eltern sitzend erfolgen. Nach Auftragen des Ultraschallgels wird der Linearschallkopf vorsichtig in der Knochen-Längsachse (=parallel zum Knochenschaft) aufgesetzt und um den verletzten Knochen herumgeführt. Da das Gel meist als angenehm kühlend empfunden und kein großer Druck ausgeübt wird, sind die Schmerzen der Untersuchung im Mittel geringer als bei der Röntgendiagnostik.[15] Bei handgelenksnahen Unterarmbrüchen, ellenbogennahen Brüchen, schultergelenksnahen Oberarmbrüchen und Schlüsselbeinbrüchen wird die Fraktursonografie bei Patienten im Alter bis zu zwölf Jahren angewandt, bei Brustbeinbrüchen in jedem Alter.
Handgelenksnahe Unterarmbrüche
Diese Knochenbrüche stellen sich regelhaft mit Veränderungen an der Knochenoberfläche dar (Wulst, Knick, Versatz) und können daher ohne Röntgenbild diagnostiziert und behandelt werden.[16] Gelenkfrakturen sind selten. Ein Röntgenbild ist nur in Ausnahmefällen notwendig. Die Sicherheit der Anwendung wurde 2016 in einer Auswertung (Metaanalyse) von wissenschaftlichen Arbeiten zu diesem Thema bestätigt.[17]
Die Sensitivität der Methode im Vergleich zur Röntgendiagnostik beträgt 96 %, die Spezifität 100 %, der positive Vorhersagewert 1, der negative Vorhersagewert 0,88.[18], damit ist die Erkennungsrate nahezu so hoch wie bei der Röntgendiagnostik.[19]
Das Vorgehen wird im Wrist-SAFE-Algorithmus (SAFE steht für Sonographic Algorithm for Fracture Evaluation, Sonografischer Algorithmus für die Beurteilung von Brüchen) zusammengefasst:[5][16] Nach einer körperlichen Untersuchung werden die handgelenksnahen Unterarmknochen aus sechs Richtungen sonografisch beurteilt. Wenn sich hier ein Bruch zeigt, wird die Verschiebung (Achsabweichung) gemessen und die entsprechende Therapie (Gipsbehandlung oder Operation) eingeleitet. Im Falle einer Operation erfolgt ein zusätzliches Röntgenbild. Wenn kein Knochenbruch nachgewiesen wird, erfolgt die Therapie abhängig von den bestehenden Schmerzen mit einem Gips oder einem elastischen Verband und einer ärztlichen Kontrolle nach fünf Tagen. Wenn nach diesem Zeitraum immer noch Schmerzen auftreten, wird zur Sicherheit eine Röntgenkontrolle durchgeführt; bei Schmerzfreiheit kann die Behandlung beendet werden.
Ellenbogennahe Brüche
Bei den ellenbogennahen Brüchen (im Wesentlichen sogenannte suprakondyläre Frakturen, siehe Distale Humerusfraktur) kann mittels Ultraschall ein Knochenbruch weitgehend ausgeschlossen werden, indem ein Gelenkerguss (Fettkörperzeichen, fat pad sign) ausgeschlossen wird.[20] Wenn ein Gelenkerguss nachgewiesen wird, muss ein Röntgenbild angefertigt werden, um den Bruch exakt zu beurteilen. Die Sensitivität der Methode im Vergleich zur Röntgendiagnostik beträgt 97,9 %, die Spezifität 95 %, der positive Vorhersagewert 0,95 der negative Vorhersagewert 0,98.[14]
Das Vorgehen wird im Elbow-SAFE-Algorithmus[21] zusammengefasst:[5][16] Nach der körperlichen Untersuchung wird eine Ultraschalluntersuchung des Ellenbogens durchgeführt. Wenn diese ein positives sogenanntes Fettkörperzeichen (das eine Flüssigkeitsansammlung im Gelenk anzeigt) zeigt, besteht der Verdacht auf einen Knochenbruch. Zur exakten Diagnostik wird dann ein Röntgenbild angefertigt. Wenn sich sonografisch kein Fettkörperzeichen findet, erfolgt schmerzabhängig eine Gipsanlage oder ein elastischer Verband und eine ärztliche Kontrolle nach fünf Tagen. Bei weiterbestehenden Schmerzen wird nach diesem Zeitraum eine Röntgenkontrolle durchgeführt, bei Schmerzfreiheit kann die Therapie beendet werden. Mit diesem Vorgehen lassen sich etwa 70 % der Röntgenbilder des Ellenbogens einsparen.
Schultergelenksnahe Oberarmbrüche
Auch diese Brüche können durch ihre Veränderungen an der Knochenoberfläche gut sonografisch dargestellt werden.[5] Da an dieser Stelle jedoch auch ein Knochentumor als Ursache von Brüchen auftreten kann, muss hier bei allen nachgewiesenen Brüchen immer ein Röntgenbild angefertigt werden, um einen Tumor auszuschließen. Die Sensitivität der Methode im Vergleich zur Röntgendiagnostik beträgt 94,4 %, die Spezifität 100 %.[13]
Das Vorgehen wird im Shoulder-SAFE-Algorithmus zusammengefasst:[5][16] Nach der körperlichen Untersuchung erfolgt die sonografische Darstellung der Schulter von innen, vorne, seitlich und von hinten. Wenn sich hier ein Knochenbruch zeigt, wird die Verschiebung gemessen und eine entsprechende Therapie eingeleitet; zusätzlich wird dann ein einzelnes Röntgenbild zum Ausschluss einer Knochenzyste oder eines Knochentumors angefertigt. Wenn sich kein Bruch findet, erfolgt eine ärztliche Kontrolle nach fünf Tagen. Bei weiterbestehenden Schmerzen erfolgt dann eine Röntgenkontrolle.
Schlüsselbeinbrüche
Der Schlüsselbeinbruch ist eine häufige Fraktur im Kindesalter. Er kann sonografisch gut dargestellt[22][23][24] und meist konservativ behandelt werden. Hier kann die gebogene Form des Knochens und die Nähe zum Kopf-Hals-Bereich die Untersuchung erschweren. In allen unklaren Fällen wird ein Röntgenbild angefertigt.
Brustbeinbrüche
Auch Knochenbrüche des Sternums (=Brustbein) können sonografisch sicher erkannt werden[25][26]. Da die Röntgendiagnostik an dieser Stelle aufgrund der anatomischen Lage häufig unsicher ist, kann die Fraktursonografie als sichere und schnelle Alternative eingesetzt werden. In mehreren Studien wurde eine bessere Erkennungsrate im Vergleich zum konventionellen Röntgenbild sowohl für Brüche bei Kindern als auch bei Erwachsenen gezeigt[27][28][29]. Der Bruch wird im einfachen Längsschnitt (in der Längsachse des Brustbeins) dargestellt. Ist eine genaue Darstellung der Verschiebung nötig, sollte eine zusätzliche Röntgendiagnostik erfolgen[30].
Rippenbrüche
Knochenbrüche der Rippen können ebenfalls mit dem Ultraschallverfahren diagnostiziert werden,[31] auch wenn es aufgrund des hohen Zeitaufwandes der Untersuchung aller 24 Rippen und möglichen Schmerzen nicht als Standardverfahren eingesetzt wird.[32]
Fraktursuche
Die Methode kann als Screeningverfahren verwendet werden, wenn nicht klar ist, wo am Skelett ein Bruch zu suchen ist (beispielsweise bei der sogenannten Toddler's fracture). Um zu vermeiden, dass mehrere Knochen bei der Suche geröntgt werden müssen, kann mit dem Ultraschall nach Knochenbruchzeichen gesucht und dann diese Region gezielt geröntgt werden. Hierzu wurde der Screening-SAFE vorgeschlagen.
Stellungskontrollen
Für Stellungskontrollen ist die Fraktursonografie in jedem Patientenalter möglich. Sie kann erfolgen, wenn ein Röntgenbild und eine Ultraschalluntersuchung zum Vergleich vorliegen. Zur Kontrolle einer Abkippung oder Verschiebung der Bruchfragmente kann dann eine Ultraschalldarstellung und der Vergleich mit den Voraufnahmen erfolgen.[5] Hierzu wurde der Follow-up-SAFE vorgeschlagen.
Schädelfrakturen
Bei Kleinkindern kann die Darstellung von Schädelfrakturen und teilweise auch des darunter liegenden Gehirns mit dem Ultraschall erfolgen.[33][34] Bei guter Darstellung kann damit eine Computertomografie des Schädels vermieden werden.
Risiken und Nebenwirkungen
Es sind bisher keine relevanten Nebenwirkungen der verwendeten B-Mode-Technik bekannt. Zwar sind Effekte aufgrund von Erwärmung, Druck und mechanischen Irritationen bekannt,[35] diese sind jedoch unschädlich. Es entsteht keine Strahlenbelastung.[36] Zwar ist die Strahlenbelastung bei Röntgenaufnahmen der Extremitäten sehr gering, sollte jedoch nach dem ALARA-Prinzip vermieden werden, wenn die Qualität der Diagnostik nicht beeinträchtigt wird.
Fehlerquellen und Gefahren
Bei hochgradig instabilen Knochenbrüchen sollte die Ultraschalldiagnostik nur mit großer Vorsicht angewandt werden, um eine Verschiebung durch die Untersuchung zu vermeiden, da ein Gipsverband zur Untersuchung abgenommen werden muss. Die standardisierten Untersuchungsebenen sollten eingehalten werden, um reproduzierbare Ergebnisse zu erhalten und eine Vergleichbarkeit zu gewährleisten.[16] Da nur ein kleiner Ausschnitt des Knochens dargestellt werden kann und längere Abschnitte sequentiell untersucht werden müssen, können leichte Verbiegungen (wie bei einer Bowing-fracture)[37] der Untersuchung entgehen.[16] Im Zweifelsfall sollte eine Röntgenaufnahme erfolgen.
Dokumentation
Bei der Fraktursonografie stellt sich die besondere Problematik der Dokumentation. Da sich auf den Bildern der Knochen meist nicht eindeutig identifizieren lässt, ist bei der Ultraschalldiagnostik eine sorgfältige Kennzeichnung der Lokalisation, der Seite und der Bildebene notwendig.[16]
Alternativen
Die Ultraschalldiagnostik zeigt in fast allen Fällen eine eindeutige Diagnose. Bei Fragen der Gelenkbeteiligung von Knochenbrüchen, bei hochgradiger Verschiebung der Bruchenden oder bei offenen Verletzungen mit Wunden, Gefäß- oder Nervenschäden ist jedoch eine weitergehende Diagnostik (meist durch ein Röntgenbild, eine Computertomographie oder eine Magnetresonanztomographie) erforderlich. Auch in allen unklaren Fällen oder bei Unsicherheiten in der Beurteilung kann ein konventionelles Röntgenbild angefertigt werden. Im Vergleich beider Untersuchungen werden eine Zeitersparnis von 25 Minuten (Gesamtzeit vom Untersuchungsbeginn bis zum Abschluss der Bildgebung inklusive Weg- und Wartezeiten) zugunsten der Ultraschalluntersuchung und eine Reduzierung der Schmerzen der Untersuchung von 1,7 auf 1,2 (visuelle Analogskala 0 bis 5 Punkte) angegeben.[15]
Weblinks
- Christoph Katzer: Ergebnisse einer systematischen Übersichtsarbeit zum Vergleich von Röntgen und Ultraschall zur Frakturdiagnostik bei Kindern. Prävention zwischen Evidenz und Eminenz. 15. Jahrestagung des Deutschen Netzwerks Evidenzbasierte Medizin, Halle 13.–15. März 2014, German Medical Science GMS Publishing House, Düsseldorf 2014. Abgerufen am 27. Februar 2015.
- Piotr Heller: Schall schlägt Strahlen. Frankfurter allgemeine Sonntagszeitung (FAS) vom 10. Februar 2013. Abgerufen am 27. Februar 2015.
- DEGUM: Ultraschall macht Unterarmbrüche im Kindesalter sichtbar. Pressemitteilung vom 17. Dezember 2012. Abgerufen am 27. Februar 2015.
- news-medical: Ultrasound effective for visualizing fractures in children. Pressemitteilung vom 25. September 2012. Abgerufen am 27. Februar 2015.
- Deutsche Röntgengesellschaft: Ultraschall bei Knochenbruch – eine sichere Alternative zum Röntgen bei Kindern. Pressemitteilung. Abgerufen am 27. Februar 2015.
- Deutschlandradio: Keine Strahlen, aber genauso gut? Deutschlandradio Beitrag vom 9. März 2013. Abgerufen am 27. Februar 2015.
- Leonardo-Wissenschaft: Leonardo - Wissenschaft und mehr. WDR 5, Beitrag vom 12. Februar 2013. Abgerufen am 27. Februar 2015.
Einzelnachweise
- Christian Tesch, Benedikt Friemert: Fraktursonografie. In: Konermann et al.: Ultraschalldiagnostik der Bewegungsorgane., Georg Thieme Verlag, Stuttgart/New York 2012, ISBN 978-3-131-14973-2, S. 344–347.
- Harald Lutz: Physikalische Grundlagen. In: Ultraschallfibel Innere Medizin. Springer, Berlin/Heidelberg 2007, ISBN 978-3-540-29320-0, S. 1–8.
- Dieter Weitzel et al.: Bewegungsapparat. In: Pädiatrische Ultraschalldiagnostik. Springer, Berlin/Heidelberg 1984, ISBN 978-3-642-69336-6, S. 226–230.
- K. Wolf et al.: Bildgebende Verfahren und Strahlenschutz in der Unfallchirurgie 2. Teil. In: Der Unfallchirurg. Vol. 99, Nr. 12, 1996, S. 975–985, ISSN 0177-5537.
- Kolja Eckert, Ole Ackermann: Fraktursonographie im Kindesalter. CME Fortbildung. In: Der Unfallchirurg. Vol. 117, 2014, S. 355–368, ISSN 0177-5537.
- Günter Schmidt, Christian Görg: Kursbuch Ultraschall - nach den Richtlinien der DEGUM und der KBV. Georg Thieme Verlag, 2008, ISBN 978-3-131-19105-2, S. 22–28.
- A. Brunner, W. Lang: Sonographische Diagnostik. In: Thomas Noppeney, Helmut Nüllen (Hrsg.): Diagnostik und Therapie der Varikose. Springer, 2010, ISBN 978-3-642-05366-5, S. 93–100.
- Ole Ackermann et al.: Sonographische Diagnostik von metaphysären Wulstbrüchen. In: Der Unfallchirurg. Vol. 112, Nr. 8, 2009, S. 706–711, ISSN 0177-5537.
- Hennecke et al.: Sonografische und röntgenologische Quantifizierung der Palmarabkippung von subkapitalen Frakturen der Metakarpalia IV und V. In: Handchirurgie· Mikrochirurgie· Plastische Chirurgie. Vol. 43, Nr. 1, 2011, S. 39–45, ISSN 0722-1819.
- Ultraschall. (Memento des Originals vom 7. Februar 2015 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. Vorlesung Medizinphysik, Uni Dortmund. Abgerufen am 27. Februar 2015.
- K. Eckel: Die Entdeckung des ersten bildgebenden Verfahrens der Ultraschalldiagnostik durch K.-Th. Dussik vor 50 Jahren. In: Ultraschall in Klinik und Praxis. Vol. 7, Nr. 4, 1992, S. 299–305, ISSN 0930-8040.
- N. Leitgeb: A new noninvasive quantitative method for fracture diagnosis. In: Medical progress through technology. Vol. 11, Nr. 4, 1986, S. 185–190, ISSN 0047-6552.
- Ole Ackermann et al.: Sonographische Diagnostik der subkapitalen Humerusfraktur im Wachstumsalter. In: Der Unfallchirurg. Vol. 113, Nr. 10, 2010, S. 839–844, ISSN 0177-5537.
- Kolja Eckert et al.: Ultrasound Evaluation of elbow fractures in Children. In: Journal of medical ultrasonics. Vol. 40, Nr. 4, 2013, S. 443–451, ISSN 1346-4523.
- Chaar-Alvarez et al.: Bedside ultrasound diagnosis of nonangulated distal forearm fractures in the pediatric emergency department. In: Pediatric Emergency Care. Vol. 27, Nr. 11, 2011, S. 1027–1032, ISSN 0749-5161.
- Ole Ackermann, Kolja Eckert: Sonographische Frakturdiagnostik im Kindesalter. In: Thomas Rupprecht (Hrsg.): Pädiatrische Ultraschalldiagnostik. 31. Ergänzungslieferung, Ecomed-Verlag, Landsberg 2014, ISBN 978-3-609-71602-2, S. 33–58.
- D Douma-den Hamer et al.: Ultrasound for Distal Forearm Fracture: A Systematic Review and Diagnostic Meta-Analysis. In: PLoS ONE Vol. 11, Nr. 5, 2016
- Ole Ackermann et al.: Ist die Sonographie geeignet zur Primärdiagnostik kindlicher Vorderarmfrakturen? In: Deutsche Zeitschrift für Sportmedizin. Vol. 60, Nr. 11, 2009, S. 355–358, ISSN 0344-5925.
- Kolja Eckert et al.: Sonograohic diagnosis of metaphyseal foreamr fractures in children: a safe and applicable alternative to standard X-rays. In: Pediatric emergency care. Vol 28, S. 851–854, ISSN 0749-5161.
- Rabiner et al.: Accuracy of point-of-care ultrasonography for diagnosis of elbow fractures in children. In: Annals of Emergency Medicine. Vol. 61, Nr. 1, 2013, S. 9–17, ISSN 0196-0644.
- Kolja Eckert et al.: Accuracy of the sonographic Fat Pad Sign for primary screening of pediatric elbow fractures: a preliminary study. In: Journal of Medical Ultrasonics. Vol. 41, Nr. 4, 2014, S. 473–480, ISSN 1346-4523.
- Klitscher, Weinberg: Klavikula. In: Tscherne : Unfallchirurgie. Springer, Berlin/Heidelberg 2014, ISBN 978-3-642-63754-4, S. 175–188.
- Keith P. Cross et al.: Bedside ultrasound diagnosis of clavicle fractures in the pediatric emergency department. In: Academic Emergency Medicine. Vol. 17, Nr. 7, 2010, S. 687–693, ISSN 1553-2712.
- M. Chien et al.: Bedside ultrasound in the diagnosis of pediatric clavicle fractures. In: Pediatric Emergency Care. Vol. 27, Nr. 11, 2011, S. 1038–1041, ISSN 0749-5161.
- M. Kreuter, F.J.F. Herth, H. Wenz, G. Mathis: Sonographische Notfalldiagnostik des Thorax. In: Der Pneumologe. Vol. 6, 2012, S. 436–443, ISSN 1613-5636.
- JS You: Role of sonography in the emergency room to diagnose sternal fractures. In: Journal of Clinical Ultrasound Vol. 38, 2010, S. 135–137, ISSN 1097-0096.
- K.H. Cho: Ultrasound diagnosis of either an occult or misssed fracture of an extremity in pediatric-aged children. In: Korean Journal of Radiology Vol. 11, Nr. 1, 2010, S. 84–94, ISSN 1229-6929.
- K. Wolf: Bildgebende Verfahren und Strahlenschutz in der Unfallchirurgie. In: Der Unfallchirurg Vol. 99, 1996, S. 975–985, ISSN 0177-5537.
- R. Fenkl, T.V. Garrel, H. Knaepler: Diagnostik der Sternumfraktur mit Ultraschall—Eine Vergleichsstudie zwischen Radiologie und Sonographie. In: Ultraschalldiagnostik’91. Springer, 1992, ISBN 978-3-642-47607-5, S. 274–279.
- I. Fichtel, F.F. Fernandez, T. Wirth: Sternumfraktur im Wachstumsalter. Eine seltene oder häufig übersehene Fraktur? Dokumentation von 4 Fällen. In: Der Unfallchirurg Vol. 117, 2014, S. 1–5, ISSN 0177-5537.
- Stewart Siu-Wa Chan: Emergency bedside ultrasound for the diagnosis of rib fractures In: The American Journal of Emergency Medicine. Vol. 27, Nr. 11, 2009, S. 617–620, ISSN 0735-6757.
- Maja E Hurleya et al.: Is ultrasound really helpful in the detection of rib fractures? In: Injury. Vol. 35, Nr. 6,2004, S. 562–566, ISSN 0020-1383.
- Joni E Rabiner et al.: „Accuracy of Point-of-Care Ultrasound for Diagnosis of Skull Fractures in Children“ In: “Pediatrics.” Vol. 131, Nr. 6, 2013, S. e1757- e1764, ISSN 0031-4005.
- Antonio Riera, Lei Chen: „Ultrasound Evaluation of Skull Fractures in Children: A Feasibility Study“ In: “Pediatric Emergency Care.” Vol. 28, Nr. 5, 2012, S. 420–425, ISSN 0749-5161.
- BMUS-Safety-Guidelines. The British Medical Ultrasound Society. Abgerufen am 27. Februar 2015.
- Truong et al.: Stellenwert der Sonographie in der Diagnostik der Kolondivertikulitis. In: Divertikulitis. Springer, Berlin/Heidelberg 2001, ISBN 978-3-642-59493-9, S. 169–175.
- Jeremy Jones: Bowing fracture. Radiopaedia.org. Abgerufen am 20. November 2014.