Inselzelltransplantation
Die Inselzelltransplantation oder auch Inseltransplantation, in der Forschung und der klinischen Praxis zum Teil abgekürzt als ITx, ist ein chirurgisches Therapieverfahren zur Behandlung des insulinpflichtigen Diabetes mellitus. Den Patienten werden bei dieser Behandlung als Langerhanssche Inseln bezeichnete Zellverbände aus der Bauchspeicheldrüse von Organspendern implantiert, in der Regel in das Blutgefäßsystem der Leber. Die Implantation erfolgt in der klinischen Praxis minimalinvasiv mittels interventioneller Radiologie, in der experimentellen Forschung teilweise auch durch konventionelle Chirurgie.
Die Inselzelltransplantation ist, neben der als Pankreastransplantation bezeichneten Übertragung einer vollständigen Bauchspeicheldrüse, derzeit das einzige Therapieverfahren, das im Erfolgsfall die behandelten Patienten von der Notwendigkeit der regelmäßigen äußeren Zufuhr von Insulin befreit. Es kommt damit einer Heilung des insulinpflichtigen Diabetes mellitus am nächsten. Darüber hinaus kann eine Inselzelltransplantation auch als sogenannte autologe Transplantation erfolgen, also als Transplantation von körpereigenem Gewebe bei Patienten, denen die Bauchspeicheldrüse aufgrund einer schwerwiegenden Pankreatitis (Pankreasentzündung) entfernt wurde. Die Rückübertragung der Inseln nach Entfernung des entzündeten umliegenden Gewebes verhindert in dieser Situation das Auftreten eines Diabetes mellitus.
Aufgrund bestimmter Nebenwirkungen und Nachteile sowie wegen fehlender Erkenntnisse zu den Langzeitauswirkungen gilt die Inselzelltransplantation jedoch noch als experimentelle Therapie. Von 1974 bis August 2002 sind 583 Transplantationen weltweit registriert worden, davon 493 nach 1990. Seit 1999 ist die Zahl der durchgeführten Transplantationen deutlich gestiegen und lag im Zeitraum von 1999 bis 2005 bei 593 allein in Nordamerika.
Hintergrundinformationen
Langerhanssche Inseln
- Hauptartikel: Langerhans-Inseln
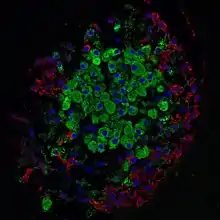
Fluoreszenzmikroskopie:
grün – Betazellen
rot – Alphazellen
blau – Zellkerne
Bei den Langerhansschen Inseln handelt es sich um kompakte und abgegrenzte Zellverbände mit einem Durchmesser von 50 bis 500 Mikrometern, die in der Bauchspeicheldrüse (Pankreas) verteilt sind. Sie können in mikroskopischen Gewebepräparaten immunchemisch und damit aufgrund ihrer vom umgebenden Gewebe abweichenden Färbung oder durch immunhistochemische Markierungen nachgewiesen werden. Die Inseln bestehen jeweils aus rund 1000 bis 2000 Zellen. Rund 60 bis 80 Prozent davon sind insulinproduzierende Betazellen. Darüber hinaus gibt es in den Inseln Alphazellen (15 bis 20 Prozent), die Glucagon, den Gegenspieler des Insulins ausschütten. Vereinzelt treten ferner Deltazellen, PP-Zellen und EC-Zellen auf, die Somatostatin, pankreatisches Polypeptid beziehungsweise Serotonin, Motilin und Substanz P bilden.
Die Aufgabe der Betazellen ist die vom Blutzuckerspiegel und vom Hormon Glucagon regulierte Freisetzung des blutzuckersenkenden Hormons Insulin. Die Langerhansschen Inseln verfügen über ein dichtes Netz von Kapillaren (kleinen Blutgefäßen). Diese ermöglichen durch eine spezielle Struktur den Kontakt zwischen dem Blut und den Inselzellen und damit die direkte Reaktion auf den Blutzuckerspiegel durch die Abgabe der Pankreashormone ins Blut.
Die gesunde Bauchspeicheldrüse eines Erwachsenen enthält rund eine Million Langerhanssche Inseln mit einer Gesamtmasse von 1 bis 1,5 Gramm. Dies entspricht rund zwei bis vier Prozent der Masse des Pankreas. Die Gesamtheit aller Inseln einer Bauchspeicheldrüse wird auch als endokrines Pankreas oder als Inselorgan bezeichnet, da sich die Inseln hinsichtlich ihrer Funktion deutlich vom Rest der Bauchspeicheldrüse, dem sogenannten exokrinen Pankreas, unterscheiden. Die Aufgabe des exokrinen Gewebes der Bauchspeicheldrüse ist die Produktion von Verdauungsenzymen.
Indikationen für eine Transplantation
- Hauptartikel: Diabetes mellitus
Ziel der Inselzelltransplantation ist die Wiederherstellung einer physiologischen Insulinproduktion bei diabetischen Patienten. Ein Verlust der körpereigenen Insulinproduktion wird als absoluter Insulinmangel bezeichnet und kann verschiedene Ursachen haben.
Der Typ-1-Diabetes, der rund 90 Prozent der primär insulinpflichtigen Diabetiker betrifft, ist auf eine autoimmunologische Zerstörung der Betazellen zurückzuführen. Beim Typ-2-Diabetes hingegen gibt es für das Vorliegen einer Insulinabhängigkeit je nach Dauer der Erkrankung zwei verschiedene Mechanismen. Zum einen kann, bei ausreichender oder sogar erhöhter Insulin-Produktion durch die Betazellen des Körpers, die Reaktion der Körperzellen auf das Insulin vermindert sein. Dieser Zustand wird als Insulinresistenz oder auch als relativer Insulinmangel bezeichnet und stellt keine Indikation für eine Inselzelltransplantation dar. In der Spätphase eines Typ-2-Diabetes kann es darüber hinaus zur Zerstörung der Betazellen kommen, wahrscheinlich bedingt durch eine chronische Überlastung infolge einer lang andauernden erhöhten Insulinproduktion. Daraus resultiert dann wie beim Typ-1-Diabetes ein absoluter Insulinmangel, für dessen Behandlung eine Inselzelltransplantation unter bestimmten Bedingungen prinzipiell in Frage kommt.[1]
Der exokrine Teil des Pankreas ist bei Diabetikern von der Erkrankung nicht betroffen und damit in der Regel gesund. Eine alleinige Transplantation der Inseln ist deshalb zur Behandlung eines insulinpflichtigen Diabetes mellitus eine mögliche Alternative zur Übertragung einer vollständigen Bauchspeicheldrüse. Darüber hinaus kommt eine Inselzelltransplantation auch in Frage bei nicht-diabetischen Patienten, denen die Bauchspeicheldrüse aufgrund einer schweren Entzündung des exokrinen Teils (Pankreatitis) entfernt werden muss. Durch die Implantation der körpereigenen Inseln könnte dabei die zwangsläufige Entwicklung einer diabetischen Stoffwechsellage rückgängig gemacht werden.
In der gegenwärtigen Praxis sind die Hauptzielgruppen der Inselzelltransplantation Diabetes-Patienten mit dialysepflichtiger Niereninsuffizienz und Diabetiker, die bereits eine Nierentransplantation erhalten haben, sowie Patienten mit einem instabilen Diabetes mit häufigen schweren Unterzuckerungen oder mit einer verminderten Wahrnehmung von Unterzuckerungssymptomen. Prinzipiell käme eine Inselzelltransplantation für alle Patienten mit einem absoluten Insulinmangel in Frage. Die derzeitigen Ausschlusskriterien, wie sie beispielsweise im Gießener Protokoll[2] festgelegt sind, schränken jedoch die Auswahl der Patienten auf eine kleine Gruppe von Typ-1-Diabetikern ein. Zu diesen Kontraindikationen gehören beispielsweise ein Alter von weniger als 18 oder mehr als 65 Jahren, ein Manifestationsalter nach dem 35. Lebensjahr, eine Diabetes-Dauer von weniger als 10 Jahren und das Vorliegen von Übergewicht oder einer Insulinresistenz.
Praktische Aspekte
Durchführung der Transplantation
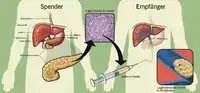
Zur Gewinnung und Implantation der Inseln sind verschiedene standardisierte Vorschriften etabliert und im Laufe der Jahre optimiert worden, so zum Beispiel das Edmonton-Protokoll[3] oder das Gießener Protokoll. Zunächst ist es notwendig, die Inseln aus der Bauchspeicheldrüse des Spenders zu isolieren, ein Prozess, der insgesamt vier bis sechs Stunden dauert. Dazu wird das Pankreasgewebe mittels Kollagenase enzymatisch verdaut. Anschließend werden die Inseln durch eine Dichtegradientenzentrifugation abgetrennt. Früher wurden die Inseln noch regeneriert, indem sie für eine bestimmte Zeit in einem Zellkulturansatz kultiviert wurden, in neueren Protokollen wird jedoch auf diesen Schritt verzichtet.
Die eigentliche Implantation, die mittels interventioneller Radiologie durchgeführt wird und bei planmäßigem Verlauf weniger als eine Stunde dauert, erfolgt minimalinvasiv unter lokaler Betäubung durch Injektion in die Pfortader der Leber. Während der Infusion der Inseln in rund 200 Milliliter Medium wird der Druck in der Portalvene überwacht, um eine durch die Inseln ausgelöste Thrombose im Gefäßsystem der Leber zu erkennen und die Transplantation gegebenenfalls vorzeitig zu beenden. Mit dem Blutstrom verteilen sich die Inseln in den Lebergefäßen und verbleiben dort. Die Leber hat sich, vor allem hinsichtlich der Nährstoffversorgung und der Reaktion auf den Blutzuckerspiegel, bisher anderen Implantationsorten als überlegen erwiesen.[4] Pro Kilogramm Körpergewicht wurden bisher mindestens 6000 Inseln transplantiert. Mit der Einführung des Edmonton-Protokolls hat sich eine Zahl von 10.000 Inseln als Standard etabliert. Dabei wird von sogenannten Inseläquivalenten ausgegangen, also einem durchschnittlichen Durchmesser von 150 Mikrometern.
Die Implantation wäre prinzipiell ambulant möglich. Beim derzeitigen Stand schließt sich jedoch ein Klinikaufenthalt von sieben bis zehn Tagen Dauer an, um die unmittelbaren Auswirkungen zu überwachen und zu erforschen. In der Zeit unmittelbar nach der Transplantation erfolgt zunächst noch eine konventionelle Insulintherapie, um die Inseln während der Einwachsphase möglichst wenig zu belasten. Wie bei anderen Organtransplantationen üblich, werden auch bei der Inselzelltransplantation Empfänger und Spender nach bestimmten Gewebemerkmalen ausgewählt, um eine größtmögliche Übereinstimmung zu erreichen. Bis 1999 wurden Inselzelltransplantationen in nahezu allen Fällen in Kombination mit einer Nierentransplantation durchgeführt, entweder als gleichzeitige Transplantation der Inselzellen und der Niere oder nach einer bereits vorher erfolgten Nierentransplantation. Seit 1999 ist der Anteil der Transplantationen ohne begleitende Nierentransplantation deutlich gestiegen.
Vorteile und Nutzen
Gegenüber der Transplantation einer kompletten Bauchspeicheldrüse bietet eine Inselzelltransplantation zwei wesentliche Vorteile.
Zum einen ist das Verfahren aufgrund der minimalinvasiven Injektionstechnik methodisch sehr viel einfacher durchzuführen als eine Pankreastransplantation. Der operative Aufwand und das Risiko bestimmter Operationskomplikationen sind deutlich geringer, da beispielsweise keine Blutgefäße und keine Ausführungsgänge zwischen dem Körper und dem neuen Organ verbunden werden müssen wie bei der Übertragung einer vollständigen Bauchspeicheldrüse. Bei alleiniger Implantation von Inseln ohne begleitende Nierentransplantation erfolgt keine Öffnung des Bauchraums. Dies reduziert vor allem das Risiko von schwerwiegenden Blutungen und von Infektionen. Auch eine mehrfache Behandlung im Fall des Funktionsverlustes der Inseln, ebenso wie eine gestufte Implantation zur optimalen Abstimmung der Zahl der Inseln, sind vergleichsweise einfach möglich.
Ein weiterer Vorteil gegenüber der Pankreastransplantation besteht darin, dass nur das Gewebe durch die Inselzelltransplantation ersetzt wird, welches nicht mehr adäquat funktioniert. Die Menge an körperfremdem Gewebe und damit auch die Wahrscheinlichkeit für das Auftreten entsprechender immunologischer Komplikationen wird damit reduziert. Von einem möglichen Ausfall des Inselimplantats aufgrund einer Abstoßungsreaktion ist das exokrine Pankreasgewebe des Patienten nicht betroffen, während bei der Abstoßung einer kompletten Bauchspeicheldrüse auch deren exokrine Funktion verloren ginge. Auch die sogenannte Transplantatpankreatitis (englisch graft pancreatitis) entfällt bei einer Inselzelltransplantation. Dabei handelt es sich um eine Entzündung des exokrinen Gewebes einer transplantierten Bauchspeicheldrüse, die in vorübergehender und milder Form bei nahezu allen Patienten auftritt.[5] Bei rund 10 bis 15 Prozent der Betroffenen kommt es jedoch zu schwereren, länger anhaltenden oder wiederholten Entzündungen, die auch zum Funktionsverlust führen können.
Im Erfolgsfall führt eine Inselzelltransplantation zur völligen Befreiung des Patienten von der Notwendigkeit der äußeren Zufuhr von Insulin und der ständigen Blutzuckerkontrolle. Darüber hinaus wird auch eine deutliche Reduktion des Insulinbedarfs und der Häufigkeit des Auftretens von Stoffwechselkomplikationen als Teilerfolg gewertet. Der Hauptvorteil gegenüber der Behandlung durch regelmäßige Blutzuckermessungen und darauf basierende Zufuhr von Insulin besteht darin, dass die Insulinversorgung durch die implantierten Inseln und die daraus resultierende Blutzuckerregulation im Wesentlichen der Funktion von körpereigenen Inseln in einer gesunden Bauchspeicheldrüse entspricht.
Nachteile und Nebenwirkungen
Hauptnachteil der Inselzelltransplantation ist, wie bei allen Organtransplantationen, die Notwendigkeit einer dauerhaften Unterdrückung der Abstoßungsreaktion, die vom Immunsystem des Körpers gegen das körperfremde Gewebe ausgeht.[6] Hierzu müssen die Patienten regelmäßig sogenannte Immunsuppressiva einnehmen, also Medikamente, welche die Immunantwort abschwächen. Die immunsuppressive Behandlung erhöht mittel- und langfristig die Anfälligkeit für Infektionen sowie das Risiko bestimmter Krebserkrankungen. Als weiterer Nachteil hat sich nach den bisherigen Erfahrungen erwiesen, dass mit den derzeit verfügbaren Immunsuppressiva in den meisten Fällen keine vollständige Unterdrückung des Autoimmunprozesses möglich ist, der zur Zerstörung der körpereigenen Inseln geführt hat.[7] Darüber hinaus beeinträchtigen einige etablierte Immunsuppressiva, wie beispielsweise Steroide, Rapamycin und Calcineurin-Inhibitoren wie Tacrolimus oder Ciclosporin, die Funktion der Inseln oder die Wirkung des Insulins. Dieser als Post-transplant Diabetes mellitus bezeichnete Effekt ist auch von anderen Organtransplantationen bekannt und beruht je nach Wirkstoff auf einer Verringerung der Insulinfreisetzung aus den Betazellen, einem Anstieg der Insulinresistenz, einer Erhöhung der Apoptoserate der Betazellen, einer direkten Toxizität auf die Inselzellen oder einer Kombination dieser Wirkungen.[8] Außerdem sind für diese Medikamente auch negative Nebenwirkungen an der Niere bekannt, welche die Anwendbarkeit der Inselzelltransplantation bei Patienten mit intakter Nierenfunktion einschränken.
Aus methodischer Sicht ist die Ausbeute an Inseln mit den derzeitigen Isolierungsprotokollen nicht optimal.[6] In der Regel werden zwei bis drei Bauchspeicheldrüsen benötigt, um die für eine Inselzelltransplantation notwendige Anzahl an Inseln zu gewinnen. In nur wenigen Fällen ist bisher eine Insulinfreiheit des Patienten nach Transplantation von Inseln aus einem einzigen Spenderorgan gelungen. Da aus verschiedenen Gründen vergleichsweise wenig Pankreastransplantationen durchgeführt werden, führt dies momentan nicht zu Einschränkungen in der Verfügbarkeit von Spenderorganen. Einer Anwendung der Inselzelltransplantation in größerem Umfang steht dieses Problem jedoch entgegen.
Aufgrund der geringen Zahl der weltweit bisher durchgeführten Inselzelltransplantationen liegen noch keine gesicherten Erkenntnisse zu den Langzeitfolgen und zum therapeutischen Nutzen vor. Dies betrifft insbesondere die Frage, ob die Transplantation das Leben der Patienten verlängert oder die Häufigkeit und Schwere der diabetischen Spätkomplikationen verringert, und ob der mögliche therapeutische Nutzen die mit der immunsuppressiven Therapie verbundenen Risiken und Nebenwirkungen rechtfertigt. Die Frage, inwieweit sich eine Inselzelltransplantation möglicherweise negativ auf eine spätere weitere Organtransplantation auswirkt, ist ebenfalls noch nicht geklärt. Darüber hinaus liegen auch zu den Langzeitfolgen für die Leber des Patienten keine ausreichenden Informationen vor. Aus dem Vorhandensein der Inseln in den Lebergefäßen resultiert beispielsweise ein erhöhter Druck in der Portalvene und im Gefäßsystem der Leber.[6]
Zusätzlich zu den spezifischen Risiken einer Transplantation, die sich aus der immunsuppressiven Therapie ergeben, bestehen bei einer Inselzelltransplantation auch die mit jeder chirurgischen Behandlung verbundenen Risiken wie unvorhersehbare Nebenwirkungen der Betäubungsmittel, Wundinfektionen und innere Blutungen durch Verletzungen. Diese Risiken sind zwar aufgrund der minimalinvasiven Durchführung unter lokaler Betäubung wesentlich geringer als beispielsweise bei einer Transplantation der Bauchspeicheldrüse, wären jedoch bei einer konventionellen lebenslangen Behandlung durch äußere Gabe von Insulin nicht vorhanden. Es gibt Kosten-Nutzen-Analysen zur Inselzelltransplantation (zum Beispiel Beckwith et al. 2012 und Wallner et al. 2016). Die Gesamtkosten für eine Transplantation werden auf rund 76.000 bis 150.000 US-Dollar geschätzt,[6][9] im Vergleich zu jährlichen Kosten von etwa 3500 US-Dollar pro Jahr und Patient für eine intensive Insulintherapie. Es liegen jedoch bisher keine Erfahrungen zu den Kosten für zusätzlich notwendige Maßnahmen vor, die sich aus beiden Therapiemöglichkeiten im Langzeiteinsatz ergeben können, wie beispielsweise für die Behandlung diabetischer Spätkomplikationen.
Historische Informationen und Ausblick
Medizingeschichte der Inselzelltransplantation
Die erste experimentelle Übertragung von Pankreasgewebe wurde am 18. Dezember 1891 von Oskar Minkowski im Rahmen eines Vortrages vorgestellt. Er hatte dazu einem Hund, der nach Entfernung der Bauchspeicheldrüse diabetisch geworden war, Fragmente des Pankreas unter die Bauchhaut transplantiert.[10] Bereits am 20. Dezember 1893 versuchte der Arzt Patrick Watson-Williams zusammen mit einem Kollegen am Royal Infirmary Hospital in Bristol erstmals eine entsprechende Operation an einem Menschen.[11] Sie transplantierten dazu einem 15-jährigen Jungen mit Typ-1-Diabetes drei Stücke eines Pankreas von einem frisch geschlachteten Schaf. Trotz einer vorübergehenden Verbesserung der diabetischen Symptome starb der Junge wenige Tage später, wahrscheinlich aufgrund der hyperakuten Abstoßung des tierischen Gewebes und damit des Verlustes von dessen Funktion. Die erste erfolgreiche Pankreastransplantation am Menschen wurde 1966 von Richard Lillehei an der Universität von Minnesota vorgenommen.[12] Gemessen am möglichen Nutzen erwies sich jedoch eine klinische Anwendung des Verfahrens aufgrund einer Mortalität von rund 60 Prozent und einer Funktion des Transplantats nach einem Jahr bei weniger als drei Prozent der Patienten zunächst als nicht vertretbar, so dass in der Folgezeit weitere Forschungen unternommen wurden. Bis etwa 1990 galt die Pankreastransplantation als experimentelle Therapie. Seitdem wird sie unter bestimmten Bedingungen auch in der klinischen Praxis durchgeführt, wenn auch nicht so häufig wie andere Organtransplantationen. Wie die Inselzelltransplantation bis 1999 erfolgt sie in den meisten Fällen in Kombination mit der Übertragung einer Niere; 75 Prozent finden parallel zu einer Nierentransplantation und 15 Prozent danach statt.
Nach Erfolgen mit der Transplantation von Inseln in experimentellen Studien an Ratten Anfang der 1970er Jahre wurde davon ausgegangen, dass die Inselzelltransplantation die Pankreastransplantation in der klinischen Praxis in naher Zukunft ablösen würde. Möglich geworden waren diese Ergebnisse durch die Entwicklung einer Methode zur effektiven Isolierung der Inseln aus dem Pankreasgewebe im Jahr 1967,[13] die in den folgenden Jahren von verschiedenen Wissenschaftlern verbessert wurde. Die erste erfolgreiche tierexperimentelle Inselzelltransplantation in Ratten erfolgte 1972.[14] Ein Jahr später konnte gezeigt werden, dass eine Implantation in das Gefäßsystem der Leber von Vorteil war gegenüber einer Transplantation in den Bauchraum. Schon 1974 begannen erste klinische Studien, in denen jedoch kein Patient das Ziel der Unabhängigkeit von äußerlich zugeführtem Insulin erreichte. 1977 erfolgten in Minneapolis erstmals sogenannte allogene Transplantationen von körpereigenen Inseln bei Patienten, denen die Bauchspeicheldrüse aufgrund einer schwerwiegenden Pankreatitis entfernt wurde. Durch die Behandlung wurde das Auftreten eines Diabetes mellitus verhindert. Im Jahr 1990 wurde die Wirksamkeit der Allotransplantation nach therapeutischer Entfernung der Bauchspeicheldrüse durch eine erfolgreiche klinische Serie in Pittsburgh nachgewiesen.[9] Die Erfolgsrate dieser Behandlung liegt bei rund 70 Prozent, die Langzeitfunktion des Transplantats und damit die Insulinfreiheit beträgt bei einigen Patienten mehr als 20 Jahre.
Ein weiterer wichtiger Meilenstein auf dem Weg zu einer klinischen Anwendung zur Behandlung des Diabetes mellitus war 1986 die Entwicklung einer Methode zur automatisierten Isolierung von humanen Inseln.[15] Die erste erfolgreiche Inselzelltransplantation bei einem diabetischen Patienten gelang vier Jahre später am Washington University Medical Center in St. Louis.[16] Am 26. November 1992 wurde an der Universität Gießen die erste erfolgreiche Transplantation im Bereich von Eurotransplant durchgeführt. Sieben Jahre später wurde mit dem Edmonton-Protokoll eine neue Behandlungsstrategie eingeführt, deren Wirksamkeit und Überlegenheit sich durch sieben aufeinanderfolgende erfolgreiche Transplantationen im Jahr 2000 zeigte, bei denen alle Patienten eine Insulinfreiheit von mindestens einem Jahr erreichten.[3] Durch die mit dem Edmonton-Protokoll verbundenen Verbesserungen stieg der Anteil der Patienten, die ein Jahr nach der Transplantation noch ohne äußere Insulingabe auskamen, von rund acht Prozent auf rund 50 Prozent bei den Patienten, die nach 1999 behandelt wurden. Dazu beigetragen hat insbesondere die Erhöhung der Ausbeute und damit der Zahl der implantierten Inseln durch das neue Protokoll sowie der Verzicht auf bestimmte Immunsuppressiva durch die Anwendung einer Kombination aus Tacrolimus und Sirolimus sowie dem vorübergehenden Einsatz des therapeutischen Antikörpers Daclizumab unmittelbar nach der Transplantation. Die erste auf einer Lebendspende basierende Inselzelltransplantation, bei der einer 27-jährigen Patientin Inseln ihrer gesunden 56-jährigen Mutter übertragen wurden, wurde am 19. Januar 2005 am Universitätskrankenhaus Kyoto vorgenommen.[17]
Statistik und Forschung
An der Universität Gießen besteht seit dem Beginn der 1990er Jahre ein Internationales Register für Inselzelltransplantationen (International Islet Transplant Registry, ITR).[18] Diesem werden rund 95 Prozent aller weltweit durchgeführten Transplantationen gemeldet. Von 1974 bis August 2002 wurden diesen Daten zufolge weltweit 583 Inselzelltransplantationen durchgeführt. Davon fanden 493 und damit rund 85 Prozent nach 1990 statt, die Zahl stieg von 27 im Jahr 1990 auf 69 im Jahr 2002. Die Ein-Jahres-Überlebensrate der Patienten betrug 96 Prozent. In rund 40 Prozent der Fälle war nach einem Jahr noch eine Funktion der transplantierten Inseln nachweisbar, bei etwa jedem vierten Patienten wurde das Ziel der Insulinunabhängigkeit erreicht. Der längste registrierte Fall von Insulinfreiheit betrug im Jahr 2003 sechs Jahre.
Mit der Einführung des Edmonton-Protokolls im Jahr 1999 kam es zu einem deutlichen Anstieg der Zahl der Transplantationen. Allein in Nordamerika wurden im Zeitraum von 1999 bis 2005 insgesamt 593 Inselzelltransplantationen mit 319 Patienten durchgeführt, davon seit 2002 jeweils mehr als 100 Transplantationen pro Jahr.[19] Die Zahl der aktiven Zentren, die pro Jahr mindestens eine Transplantation durchführen, ist ebenfalls deutlich gestiegen und lag in diesem Zeitraum bei 31 in Nordamerika. Ein weiterer Trend ist, dass der Anteil der Patienten mit erstmaliger Inselzelltransplantation zunimmt und seit 2003 bei rund der Hälfte aller erfassten Fälle liegt. Ebenfalls gestiegen auf rund 89 Prozent ist die Zahl der Transplantationen ohne begleitende Nierentransplantation. Zu den führenden Zentren in Europa für diese Methode gehören in Europa neben Gießen noch Mailand und Genf, in den USA Minneapolis, Miami, Pittsburgh und St. Louis sowie in Kanada Edmonton.
Bei den meisten Patienten ist jedoch fünf Jahre nach der Transplantation keine Insulinfreiheit mehr gegeben. In rund 80 Prozent der Behandelten besteht aber auch nach dieser Zeit noch eine Restfunktion der Inseln, die zumindest eine verbesserte Blutzuckereinstellung mit einem verringerten Auftreten von Unterzuckerungen zur Folge hat. Die Hauptgründe für die bisher zeitlich nur begrenzten Erfolge der Inselzelltransplantation liegen wahrscheinlich vor allem in chronischen Abstoßungsreaktionen und dem Wiederauftreten der für die Zerstörung der körpereigenen Inseln ursächlichen Autoimmunität. Darüber hinaus spielen zum Teil auch die Auswirkungen der Immunsuppressiva auf die Inseln ebenso eine Rolle wie eine zunehmende Erschöpfung der Inseln. Dieser Effekt tritt auf, weil mit zunehmendem Absterben von Inseln die verbleibenden Betazellen immer stärker belastet werden.
Die Forschung zur Optimierung der Inselzelltransplantation konzentriert sich deshalb auf mehrere Bereiche. Zum einen wird versucht, die Ausbeute der Isolation zu verbessern und ein Verhältnis von „ein Spenderorgan, ein Empfänger“ zu erreichen, um auf diese Weise mehr Inseln transplantieren zu können. Darüber hinaus werden neben der Leber weitere Implantationsorte auf ihre Eignung und mögliche Vorteile untersucht, insbesondere im Hinblick auf eine Abschirmung vor immunologischen Reaktionen und damit auf das Langzeitüberleben der Inseln.[4] Durch die Einkapselung der Inseln mit verschiedenen Biomaterialien soll ein Schutz vor Abstoßungsreaktionen und Autoimmunprozessen erreicht werden. Auch die Verringerung der Nebenwirkungen der Immunsuppressiva durch eine Optimierung der Therapie und die Entwicklung neuer, spezifisch wirkender Medikamente ist ein wesentlicher Teil der Forschung.
Mögliche Alternativen zur Transplantation von Inseln aus Spenderorganen, die sich derzeit im Forschungsstadium befinden, sind unter anderem die Verwendung von tierischen Inseln im Rahmen einer sogenannten Xenotransplantation oder die Transplantation von Stammzellen oder aus Stammzellen gezüchteten Betazellen. Darüber hinaus wird auch die Anregung einer Regeneration von Betazellen in der Bauchspeicheldrüse des Patienten untersucht sowie die genetische Manipulation von patienteneigenen Leberzellen, um diese zur Produktion, Speicherung und blutzuckergesteuerten Freisetzung von Insulin anzuregen (sogenannte PDX-1-Leberzellen). Ein aus methodischen Gründen für bestimmte Forschungsaspekte verwendetes Tiermodell ist der Einsatz von Inselgewebe aus Fischen, da dieses in Form der sogenannten Brockmann-Körper kompakt vorliegt und somit einfach zu isolieren ist.[20]
Einzelnachweise
- Alp Sener, Matthew Cooper, Stephen Bartlett: Is There a Role for Pancreas Transplantation in Type 2 Diabetes Mellitus? In: Transplantation. 90(2)/2010, S. 121–123
- Reinhard Bretzel, Daniel Brandhorst, Heide Brandhorst, Michael Eckhard, Wolfgang Ernst, Schirin Friemann, Wigbert Rau, Bernd Weimar, Klaus Rauber, Bernhard Hering, Mathias Brendel: Improved Survival of Intraportal Pancreatic Islet Cell Allografts in Patients with Type-1 Diabetes Mellitus by Refined Peritransplant Management. In: Journal of Molecular Medicine. 77, 1999, S. 140–143.
- A.M. James Shapiro, Jonathan R.T. Lakey, Edmond Ryan, Gregory Korbutt, Ellen Toth, Garth Warnock, Norman Kneteman, Ray Rajotte: Islet Transplantation in seven Patients with Type 1 Diabetes Mellitus using a Glucocorticoid-Free Immunosuppressive Regimen. In: The New England Journal of Medicine 343(4)/2000. Massachusetts Medical Society, S. 230–238, ISSN 0028-4793
- Elisa Cantarelli, Lorenzo Piemonti: Alternative Transplantation Sites for Pancreatic Islet Grafts. In: Current Diabetes Reports. 11(5)/2011. Springer, S. 364–374, ISSN 1534-4827
- Cinzia Labruzzo, Adil R. El Tayar, Nadey Hakim: Graft Pancreatitis: Literature Review. In: International Surgery. 91(2)/2006. Minerva Medica, S. 107–111, ISSN 0020-8868
- Mark Naftanel, David Harlan: Pancreatic Islet Transplantation. In: PLoS Medicine 1(3)/2004. The Public Library of Science, S. e58ff., ISSN 1549-1277
- George W. Burke III, Francesco Vendrame, Antonello Pileggi, Gaetano Ciancio, Helena Reijonen, Alberto Pugliese: Recurrence of Autoimmunity Following Pancreas Transplantation. In: Current Diabetes Reports. 11(5)/2011. Springer, S. 413–419, ISSN 1534-4827
- Alfred Penfornis, Stéphanie Kury-Paulin: Immunosuppressive Drug-Induced Diabetes. In: Diabetes & Metabolism. 32(5)/2006. Masson, S. 539–546 ISSN 1262-3636
- Shaheed Merani, A.M. James Shapiro: Current Status of Pancreatic Islet Transplantation. In: Clinical Science. 110/2006. Portland Press, S. 611–625, ISSN 0143-5221
- Oskar Minkowski: Weitere Mitteilungen über den Diabetes mellitus nach Exstirpation des Pankreas. In: Berliner Klinische Wochenschrift. 29/1892, S. 90–94
- Patrick Watson-Williams: Notes on Diabetes Treated with Extract and by Grafts of Sheep´s Pancreas. In: British Medical Journal 2/1894, S. 1303
- William Kelly, Richard Lillehei, Fred Merkel, Yasumo Idezuki, Frederik Goetz: Allotransplantation of the Pancreas and Duodenum along with the Kidney in Diabetic Nephropathy. In: Surgery. 61(6)/1967. Elsevier, S. 827–837, ISSN 0039-6060
- Paul Lacy, Mery Kostianovsky: Method for the Isolation of Intact Islets of Langerhans from the Rat Pancreas. In: Diabetes. 16/1967. American Diabetes Association, S. 35–39, ISSN 0012-1797
- Walter Ballinger, Paul Lacy: Transplantation of Intact Pancreatic Islets in Rats. In: Surgery. 72(2)/1972. Elsevier, S. 175–186, ISSN 0039-6060
- Camillo Ricordi, Paul Lacy, Edward Finke, Barbara Olack, David Scharp: Automated Method for Isolation of Human Pancreatic Islets. In: Diabetes. 37/198. American Diabetes Association, S. 413–420, ISSN 0012-1797
- David Scharp, Paul Lacy, Julio Santiago, Christopher McCullough, Lamont Weide, Luca Falqui, Piero Marchetti, Ronald Gingerich, Allan Jaffe, Philip Cryer, Charles Anderson, M. Wayne Flye: Insulin Independence After Islet Transplantation into Type I Diabetic Patient. In: Diabetes. 39/(4)/1990. American Diabetes Association, S. 515–518, ISSN 0012-1797
- Shinichi Matsumoto, Teru Okitsu, Yasuhiro Iwanaga, Hirofumi Noguchi, Hideo Nagata, Yukihide Yonekawa, Yuichiro Yamada, Yusuke Nakai, Michiko Ueda, Akemi Ishii, Emi Yabunaka, A.M. James Shapiro, Koichi Tanaka: Insulin Independence of Unstable Diabetic Patient After Single Living Donor Islet Transplantation. In: Transplantation Proceedings. 37(8)/2005. Elsevier Science, S. 3427–3429, ISSN 0041-1345
- ITR - International Islet Transplant Registry; WWW: http://www.med.uni-giessen.de/itr/
- CITR - Collaborative Islet Transplant Registry des National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK); WWW: http://www.citregistry.org/
- Emily Alexander, Kent Dooley, Bill Pohajdak, Bao-You Xu, James Wright Jr.: Things We Have Learned From Tilapia Islet Xenotransplantation. In: General and Comparative Endocrinology. 148(2)/2006. Elsevier, S. 125–131, ISSN 0016-6480
Literatur
- Nadey Hakim, Robert Stratta, Derek Gray: Pancreas and Islet Transplantation. Oxford University Press, Oxford und New York 2002, ISBN 0-19-263255-8
- Jonathan Lakey, Mohammadreza Mirbolooki, A.M. James Shapiro: Current Status of Clinical Islet Cell Transplantation. In: Transplantation Immunology – Methods and Protocols. Reihe: Methods in Molecular Biology. Band 333/2006. Humana Press, S. 47–104, ISBN 1-58-829544-3
- Richard Downing: Historical Review of Pancreatic Islet Transplantation In: World Journal of Surgery. 8/1984. Société Internationale de Chirurgie, S. 137–142, ISSN 0364-2313
- Mark Naftanel, David Harlan: Pancreatic Islet Transplantation. In: PLoS Medicine 1(3)/2004. The Public Library of Science, S. e58ff., ISSN 1549-1277
- A.N. Balamurugan, Rita Bottino, Nick Giannoukakis, Cynthia Smetanka: Prospective and Challenges of Islet Transplantation for the Therapy of Autoimmune Diabetes. In: Pancreas. 32(2)/2006. Lippincott Williams & Wilkins, S. 231–243, ISSN 0885-3177
Weblinks
- Medline Plus: Islet Cell Transplantation (englisch)