Müllerscher Mischtumor
Müllersche Mischtumoren sind seltene extrem bösartige (maligne) Tumoren der Frau, die von pluripotenten Zellen des Müller-Gangs ausgehen, nach dem er benannt wurde. Sie treten überwiegend im Gebärmutterkörper und nur selten im Gebärmutterhals auf. Auch Erkrankungen der Ovarien, Eileiter und des Mesenteriums wurden beschrieben. Der Name Mischtumor ergibt sich aus dem gleichzeitigen Auftreten von karzinomatösen und sarkomatösen Komponenten im gleichen Tumor (Karzinosarkom).[1][2]
| Klassifikation nach ICD-10 | |
|---|---|
| C53 | Bösartige Neubildung der Cervix uteri |
| C54 | Bösartige Neubildung des Corpus uteri |
| C55 | Bösartige Neubildung des Uterus, Teil nicht näher bezeichnet |
| C56 | Bösartige Neubildung des Ovars |
| C57.0 | Bösartige Neubildung der Tuba uterina |
| C17 | Bösartige Neubildung des Dünndarmes |
| ICD-10 online (WHO-Version 2019) | |
Epidemiologie
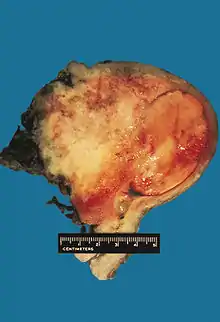
Müllersche Mischtumoren stellen etwa 30 bis 60 Prozent der Uterussarkome dar, wobei nur zwei bis drei Prozent der bösartigen Erkrankungen der weiblichen Geschlechtsorgane Sarkome sind, die meist in der Gebärmutter auftreten.[1] Bis 2005 wurden in der englischsprachigen Literatur nur etwa 50 Fälle eines Müllerschen Mischtumors der Cervix uteri beschrieben.[3] Das mittlere Erkrankungsalter liegt bei 65 Jahren.[4]
Pathologie
Die Tumoren entstehen aus pluripotenten Zellen des Müller-Gangs der normalen Gebärmutterschleimhaut und entwickeln sich in der Regel mit homologen und heterologen Anteilen. Bei ersterer Variante findet man in den karzinomatösen Bereichen Teile von Plattenepithelkarzinomen oder Adenokarzinomen. Der sarkomatöse Anteil enthält ausschließlich Gewebe von atypischem Endometrium. Dagegen enthalten die heterologen Formen in den sarkomatösen Anteilen mehrere Komponenten, am häufigsten Chondroblasten, Rhabdomyoblasten, Osteoblasten oder Fettzellen. Eine Sonderform stellen die Adenosarkome dar, bei denen ausschließlich der mesenchymale Anteil bösartig, der adenomatöse jedoch gutartig ist. Die Tumortypisierung erfolgt nach der WHO-Klassifikation ICD-O-3 mit dem Morphologieschlüssel 8950/3. Vor einer Operation erfolgt die Stadieneinteilung klinisch nach der FIGO-Klassifikation. Nach einer operativen Behandlung wird die Stadieneinteilung nach der pTNM-Klassifikation durchgeführt und nach histologischer Beurteilung durch einen Pathologen der Stadienbezeichnung ein kleines p vorangestellt. Der Differenzierungsgrad des Krebsgewebes wird nach der UICC (Union Internationale Contre le Cancer) beurteilt.[5] Beim Müllerschen Mischtumor findet ein rascher Blut- und Lymphgefäßeinbruch mit einer frühen Metastasierung statt. In den Stadien I und II findet man in 17 bis 35 Prozent pelvine oder paraaortale Lymphknotenmetastasen.[6]
Stadien nach TNM-Klassifikation und FIGO (Fédération Internationale de Gynécologie et d'Obstétrique):[7][8]
| TNM | FIGO | Kriterien |
|---|---|---|
| TX | Primärtumor kann nicht beurteilt werden | |
| T0 | Kein Anhalt für einen Primärtumor | |
| Tis | Carcinoma in situ | |
| T1 | I | Tumor begrenzt auf den Gebärmutterkörper |
| 1a | IA | Tumor begrenzt auf das Endometrium oder infiltriert weniger als die Hälfte des Myometriums |
| 1b | IB | Tumor infiltriert die Hälfte oder mehr des Myometriums |
| T2 | II | Tumor infiltriert das Stroma der Cervix uteri, breitet sich aber nicht jenseits des Uterus aus |
| T3 und/oder N1 | III | lokale und/oder regionale Ausbreitung |
| 3a | IIIA | Tumor befällt Serosa des Corpus uteri und/oder der Adnexe (direkte Ausbreitung oder Metastasen) |
| 3b | IIIB | Vaginalbefall und/oder Befall der Parametrien (direkte Ausbreitung oder Metastasen) |
| 3c oder N1 | IIIC | Metastasen in Becken- und/oder paraaortalen Lymphknoten |
| 3c1 | IIIC1 | Metastasen in Beckenlymphknoten |
| 3c2 | IIIC2 | Metastasen in paraaortalen Lymphknoten mit/ohne Metastasen in Beckenlymphkoten |
| T4 | IV | Tumor infiltriert Blasen- und/oder Darmschleimhaut |
| Nx | Es kann keine Aussage zu regionären Lymphknotenmetastasen getroffen werden. | |
| N0 | Keine Metastasen in den regionären Lymphknoten. | |
| N1 | Metastasen in den regionären Lymphknoten. | |
| M0 | Keine Fernmetastasen nachweisbar. | |
| M1 | Der Tumor hat Fernmetastasen gebildet. (ausgenommen Vagina, Beckenserosa, Adnexe; einschließlich inguinale und andere abdominale Lymphknoten als paraaortale und/oder Beckenlymphknoten) |
Therapie
Die Behandlung der Müllerschen Mischtumoren besteht nahezu ausschließlich aus einer Operation. Strahlentherapie und Chemotherapie sind nur wenig wirksam.[5][9] Sie besteht aus einer sorgfältigen Untersuchung der Bauchhöhle, der Entnahme einer Spülzytologie und der abdominalen Hysterektomie mit Entfernung von Eileitern und Eierstöcken. Auch das große Netz (Omentum majus) und die Lymphknoten sollten entfernt werden, da ihnen eine prognostische Bedeutung zukommt. Eine Strahlentherapie hat keinen Einfluss auf das Überleben, scheint aber die Häufigkeit von örtlichen Rezidiven zu verringern. Eine Chemotherapie verbessert die Prognose nicht. Bei metastasierten Tumoren und beim Rezidiv kann sie jedoch die Überlebenszeit verlängern. Mögliche Wirkstoffe sind Paclitaxel, Carboplatin, Doxorubicin, Gemcitabin und Docetaxel.[4]
Prognose
Die Prognose dieser Tumoren ist schlecht und abhängig von der Art des Sarkomanteils, dem Tumorstadium und dem Ort, an welchem der Tumor gewachsen ist.[5] Die 5-Jahres-Überlebensrate beträgt im Stadium I 40 bis 50 Prozent und fällt in fortgeschritteneren Stadien auf 25 bis 30 Prozent ab.[10] Weitere wesentliche prognostische Kriterien sind die Tiefe der Myometriuminfiltration, das Vorhandensein pelviner Lymphknotenmetastasen, die in 17 Prozent bei klinisch auf die Gebärmutter beschränkten Tumoren nachgewiesen werden, sowie das Einwachsen des Tumors in Blutgefäße und eine Ausbreitung auf die Cervix uteri.[4]
Geschichte
Der Müllersche Mischtumor wurde 1951 erstmals von Ferriera beschrieben.[11]
Einzelnachweise
- Heinrich Schmidt-Matthiesen, Gunther Bastert, Diethelm Wallwiener: Gynäkologische Onkologie – Diagnostik, Therapie und Nachsorge auf der Basis der AGO-Leitlinien. 10. Auflage. Schattauer Verlag, 2002, ISBN 3-7945-2182-X, S. 105.
- A. Maheshwari, S. Gupta, T. Shet, R. Wuntkal, H. B. Tongaonkar: Diagnostic dilemma in a case of malignant mixed mullerian tumor of the cervix. In: World Journal of Surgery 4 (2006), 36, PMID 16813659, doi:10.1186/1477-7819-4-36
- J. D. Wright, K. Rosenblum, P. C. Huettner, D. G. Mutch, J. S. Rader, M. A. Powell, R. K. Gibb: Cervical sarcomas: An analysis of incidence and outcome. In: Gynecol Oncol. 99 (2005), S. 348–351, PMID 16051326, doi:10.1016/j.ygyno.2005.06.021
- P. Hantschmann: Seltene Uterusmalignome. In: Journal Onkologie. 8 (2008).
- G. Leppien, H. Schmidt-Matthiesen: Sarkome der weiblichen Genitalorgane. In: Karl Heinrich Wulf, Heinrich Schmidt-Matthiesen: Klinik der Frauenheilkunde und Geburtshilfe. Band 11, Spezielle gynäkologische Onkologie I. 3. Auflage. Urban und Schwarzenberg, 1991, ISBN 3-541-15113-7, S. 257–268.
- L. C. Hanker, M. Kaufmann: Seltene gynäkologische Tumoren. In: Onkologe. 15 (2009), S. 261–269, doi:10.1007/s00761-009-1588-1
- L.-C. Horn, K. Schierle, D. Schmidt, U. Ulrich: Neues TNM/FIGO-Staging-System für das Zervix- und Endometriumkarzinom sowie maligne Müller’sche Mischtumoren (MMMT) des Uterus. In: Geburtsh Frauenheilk. 69 (2009), S. 1078–1081, doi:10.1055/s-0029-1240644
- L.-C. Horn, K. Schierle, D. Schmidt, U. Ulrich, A. Liebmann, C. Wittekind: Aktualisiertes TNM/FIGO-Staging-System für das Zervix- und Endometriumkarzinom sowie maligne Müller'sche Mischtumoren (MMMT) des Uterus. Fakten und Hintergrund. In: Pathologe. 2010, PMID 20084383
- B. Larson, C. Silfversward, B. Nilsson u. a.: Mixed Mullerian tumours of the uterus – prognostic factors: a clinical and histopathologic study of 147 cases. In: Radiotherapy and Oncology. 17 (1990), S. 123–132, PMID 2157241
- W. Schweizer, R. Demopoulos, U. Beller, N. Dubin: Prognostic factors for malignant mixed müllerian tumors of the uterus. In: Int J Gynecol Pathol. 9 (1990), S. 129–136.
- H. P. Ferriera: A case of mixed mesodermal tumor of the uterine cervix. In: J Obstet Gynaecol Br Emp. 58 (1951), S. 446–448, PMID 14861690.