Lymphadenektomie
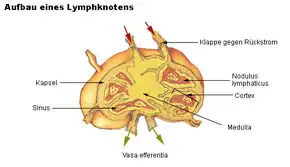
Unter einer Lymphadenektomie, auch Lymphonodektomie, Lymphknotenexstirpation, Lymphknotenentfernung oder Lymphknotendissektion genannt, versteht man die operative Entfernung von Lymphknoten.
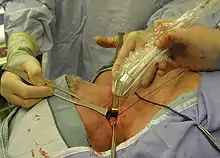
In diesem Fall wurde der befallene Lymphknoten mittels Positronen-Emissions-Tomographie und dem Radiopharmakon 18F-Fluordesoxyglucose (FDG) identifiziert und lokalisiert. Rechts im Bild der in Folie eingepackte γ-Strahlen-Detektor
.jpg.webp)
Anwendung
Die Entfernung von Lymphknoten kann sowohl für diagnostische als auch therapeutische Zwecke erfolgen. Entlang der Lymphbahnen können sich Tumorzellen ausbreiten (metastasieren). Die Lymphadenektomie erfolgt daher meist im Rahmen einer Krebstherapie zur Entfernung von tatsächlichen oder möglichen Metastasen (onkologische Resektion) oder als diagnostische Lymphadenektomie zur Gewinnung von Gewebeproben. Diese Biopsate werden dann feingeweblich auf krankhafte Veränderungen hin untersucht. Bei vielen Tumorerkrankungen dient der Befund der entnommenen Lymphknoten der weiteren Planung der Behandlung des Patienten. Beim Prostatakarzinom beispielsweise liefert die Lymphadenektomie wichtige Informationen über das Tumorstadium und die Prognose.[1][2]
Bei der retroperitonealen Lymphadenektomie (RLA) wird eine teilweise oder vollständige Entfernung der Lymphknoten im Bauchraum vorgenommen. Dies wird über einen Schnitt an der Bauchdecke nach Möglichkeit laparoskopisch durchgeführt. Dieser Eingriff ist beispielsweise oft bei Metastasenbefall durch einen Hodentumor nötig. Der Schnitt kann im Extremfall vom unteren Rand des Brustbeins über den Bauchnabel bis zum Penis führen, wobei das Risiko besteht, Nervenbahnen zu verletzen, wodurch die Ejakulationsfähigkeit gestört werden kann (retrograde Ejakulation).
Therapeutischer Nutzen
Bereits seit Anfang des 20. Jahrhunderts ist die Lymphadenektomie ein Standardeingriff in der Krebschirurgie. Inzwischen zeigen eine Reihe von Studien, sowie epidemiologische Daten aus Krebsregistern, dass von Tumorzellen befallene Lymphknoten solider Primärtumoren offensichtlich nicht in der Lage sind Metastasen initiieren zu können. Die routinemäßige und systematische Lymphadenektomie hat diesen Daten zufolge keinen Einfluss auf das Überleben der Patienten und dies unabhängig davon, ob die Lymphknoten von Metastasen befallen sind oder nicht. Die Daten, als auch die daraus gezogenen Schlüsse werden in Fachkreisen kontrovers diskutiert.[3]
Elektive Lymphknotendissektion
Bei der elektiven Lymphknotendissektion (elektiv = ‚ausgewählt‘) werden prophylaktisch ganze Gruppen von Lymphknoten ohne Nachweis des Befalls mit Tumorzellen entfernt. Dieser Eingriff stellt vor allem bei Brustkrebs und malignem Melanom keine sinnvolle Therapieergänzung dar. So konnte beispielsweise beim malignen Melanom durch die elektive Lymphknotendissektion keine Verbesserung der Prognose erzielt werden, weshalb dieses Verfahren bei diesen Krebsarten kein Therapiestandard mehr ist.[4][5]
Sentinel-Lymphonodektomie
Völlig anders ist das Konzept der Entfernung des Wächterlymphknotens (Sentinel-Lymphonodektomie). Es beruht darauf, dass ein metastasierter Tumor zum ersten Lymphknoten, dem Wächterlymphknoten, hin seine Lymphe ableitet.[6] Der Wächterlymphknoten dient als Indikator für die umgebenden Lymphknoten: ist der Wächterlymphknoten nicht befallen, so sind wahrscheinlich auch die Lymphknoten der Umgebung tumorfrei.[7] Das Verfahren wurde entwickelt, um nicht unnötig viele, nicht befallene Lymphknoten entfernen zu müssen. Mit jedem zusätzlich entfernten Lymphknoten nimmt die Gefahr der Ausbildung eines Lymphödems zu. Ist der Wächterlymphknoten jedoch befallen, so wird meist – je nach Umfang der Ausbreitung der Krebszellen – das gesamte betroffene lymphatische Gewebe entfernt. Man spricht in diesen Fällen von einer systematischen Lymphadenektomie.[8]
Mit Hilfe der Lymphszintigrafie kann die Lage des Wächterlymphknotens vor seiner Entfernung genau lokalisiert werden.[9] Eine weitere Markierungsmöglichkeit ist die Injektion einer Farbstofflösung von Patentblau. Dieser Lebensmittelfarbstoff reichert sich im Wächterlymphknoten an.
Ausführung
Die Lymphknoten werden in gesonderten operativen Eingriffen entfernt. Je nach Lage des betroffenen Lymphknotens kann der Eingriff auch minimalinvasiv, beispielsweise laparoskopisch erfolgen.[8]
Mögliche Folgen einer Lymphadenektomie
Eine der häufigsten Komplikationen einer Lymphadenektomie ist die Ausbildung eines Lymphödems. Dabei handelt es sich um die Ansammlung von Flüssigkeit im Zwischenzellraum, die durch den ungenügenden Abtransport der Lymphe über die Lymphgefäße verursacht wird. Mit zunehmender Anzahl an entfernten Lymphknoten steigt die Wahrscheinlichkeit zur Entstehung eines Lymphödems.[8]
Bei einer pelvinen Lymphadenektomie (Entfernung der Lymphknoten im Beckenraum) treten bei etwa 10 % der Patienten Lymphozelen, bei ungefähr 6 % eine Thrombose und bei jeweils circa 1 % eine Embolie oder ein Lymphödem als Komplikation auf. Die Werte sind stark abhängig vom jeweiligen Operateur. Bei extensiven Lymphadenektomien liegt die Quote für eine Re-Intervention bei über 50 %.[10]
Weiterführende Literatur
- M. Gnant und P. M. Schlag: Chirurgische Onkologie: Strategien und Standards für die Praxis. Verlag Springer, 2008, ISBN 3-211-48612-7
- H. D. Bruhn: Onkologische Therapie: Behandlung von Leukämien, Lymphomen und soliden Tumoren. Schattauer Verlag, 2003, ISBN 3-794-52165-X, S. 353–354.
- N. Bassarak u. a.: Is lymphadenectomy a prognostic marker in endometrioid adenocarcinoma of the human endometrium? (PDF; 630 kB) In: BMC Cancer 10, 2010, 224 doi:10.1186/1471-2407-10-224 (Open Access)
Einzelnachweise
- Fiona C. Burkhard und Urs E. Studer: Bedeutung der Lymphadenektomie beim Prostatakarzinom. (PDF; 70 kB) In: Deutsches Ärzteblatt 101, 2004, S. A2182–A2185.
- F. Wawroschek u. a.: Sentinel-Lymphadenektomie beim Prostatakarzinom. In: Der Urologe B S. 409–410. doi:10.1007/s00131-002-0241-8
- V. Zylka-Menhorn: Karzinomchirurgie: Ist die Lymphadenektomie nicht mehr zeitgemäß? In: Dtsch Arztebl 106, 2009, S. A-1353 / B-1151 / C-1123
- C. Gebhardt und H. Näher: Standards und Trends bei der Behandlung des malignen Melanoms. In: Onkopipeline 2, 2009, S. 101–113. doi:10.1007/s15035-009-0161-0
- T. Rath u. a.: Malignes Melanom der Haut. (Memento vom 12. Januar 2008 im Internet Archive) Österreichische Gesellschaft für Chirurgische Onkologie, abgerufen am 28. Januar 2010
- P. Heidenreich u. a.: Das Konzept des Wächterlymphknotens: Stand und klinische Bedeutung. In: Deutsches Ärzteblatt 98, 2001, S. A-534 / B-434 / C-408
- D. Bachter u. a.: Die Sentinel-Lymphonodektomie beim malignen Melanom. In: Der Nuklearmediziner 4, 1999, S. 245–252.
- Gebärmutterhalskrebs: Welche Operationsverfahren gibt es? – Lymphknotenentfernung zur Diagnose und Therapie., Krebsinformationsdienst des Deutschen Krebsforschungszentrums (DKFZ), Heidelberg. Vom 16. Juni 2006. Abgerufen am 4. September 2014.
- K. Lehzen: Sentinel-Lymphknotendissektion beim Malignen Melanom. (PDF; 854 kB) Dissertation, Universität Münster, 2007
- W. Loidl, D. Weckermann: Sentinel-Lymphknotenentfernung beim Prostatakarzinom – ein logisches Konzept? (PDF; 303 kB) In: J Uro Urogynäkol 16, 2009, S. 4–6.