Krätze
Krätze, fachsprachlich auch Skabies, Scabies (von lateinisch scabere ‚kratzen‘) oder Acarodermatitis, früher auch beim Menschen als „Räude“ bezeichnet, ist eine weitverbreitete, durch die Grab- bzw. Krätzemilbe (vor allem Sarcoptes scabiei) verursachte parasitäre Hautkrankheit des Menschen. Die halbkugelförmigen, 0,3–0,5 Millimeter großen Weibchen der Krätzmilbe bohren sich in die Oberhaut (Epidermis) und legen dort in den Kanälen (canaliculi, Milbengänge) Kotballen (Skybala) und ihre Eier ab. Ihre Absonderungen führen zu erheblicher Schädigung der Haut. Die Inkubationszeit beträgt etwa einige Tage bis sechs Wochen.[1] Für befallene Patienten gilt in Deutschland nach § 34 Infektionsschutzgesetz bereits bei Verdacht ein Verbot des Aufenthalts und Arbeitens in Gemeinschaftseinrichtungen. Die Therapie erfolgt bevorzugt durch spezielle Cremes, Emulsionen oder Tabletten und eine Reihe von Hygienemaßnahmen.
| Klassifikation nach ICD-10 | |
|---|---|
| B86 | Skabies Krätze Befall durch Krätzmilben Befall durch Sarcoptes scabiei Befall durch Scabies Borkenkrätze Ekzema scabiosum |
| ICD-10 online (WHO-Version 2019) | |
Milbenerkrankungen des Menschen werden als Acariasis bezeichnet. Als Entdecker des Zusammenhangs zwischen Milbenbefall und der schon zuvor bekannten[2] Krätze gilt der italienische Arzt Giovanni Cosimo Bonomo im 17. Jahrhundert.
Krätze bei Tieren wird umgangssprachlich Räude genannt, wobei hier auch andere Milben vorkommen. Außer den Haarbalgmilben können die meisten dieser Parasiten auch den Menschen als Fehlwirt befallen und eine Pseudokrätze oder Trugräude, medizinisch Pseudoscabies, hervorrufen.

Ursache und Krankheitsentstehung
Krätzemilben haben eine obligat parasitäre Lebensweise. Als Angehörige der Spinnentiere verfügen sie über acht paarig angeordnete Beine. Typisch für die Milben ist dabei, dass beide hinteren Beinpaare den Rand des gedrungenen Körpers nicht überragen und, genau wie die beiden vorderen Beinpaare, stummelförmig ausgebildet sind. Die Größe der weiblichen Exemplare beträgt etwa 350 × 280 µm, männliche Milben erreichen Länge × Breite 240 × 150 µm. Charakteristisch ist das Vorhandensein von Haftscheiben, die einem ungegliederten Stiel aufsitzen und an den Beinen befestigt sind. Weibliche Milben tragen diese Organe nur an den drei vorderen Beinpaaren, bei Männchen alle Beinpaare.
Die Entwicklung der Milben läuft vom Ei über ein Larven- und zwei Nymphenstadien zum adulten Tier und dauert beim Männchen etwa 14 Tage, beim Weibchen eine Woche länger. Nur die Weibchen legen Bohrkanäle in der Hornschicht (Stratum corneum) der Epidermis (Oberhaut) an, in denen sie ihre Eier und ihren Kot deponieren. Die männlichen Milben wandern auf der Suche nach Weibchen hauptsächlich auf der Hautoberfläche entlang. Eine weibliche Milbe kann ein Alter von bis zu 60 Tagen erreichen. Außerhalb des Wirtskörpers überleben die Krätzmilben selten länger als 48 Stunden.[3]
Krätze wird oft mit unhygienischen Verhältnissen und Verwahrlosung assoziiert. Dabei haben Krätzmilben nicht unbedingt mit unhygienischen Lebensverhältnissen zu tun, sondern breiten sich – ähnlich wie Läuse – dort aus, wo viele Menschen zusammenkommen. Betroffen sind besonders Alten- und Pflegeheime, aber auch Kindergärten, Schulen und sogar Krankenhäuser. Krätze wird von Mensch zu Mensch durch Hautkontakt übertragen. Das Bestehen eines indirekten Infektionswegs mittels Wohn- bzw. Kleidungstextilien wird angenommen.
Bei intaktem Immunsystem und guten hygienischen Umständen hält die Immunreaktion des Körpers die Milbenzahl auf einem relativ niedrigen Niveau. Bei vorhandener Immunsuppression, z. B. durch eine Infektion mit dem HI-Virus, kann es zu einer explosionsartigen Vermehrung der Milben kommen. Das hierbei entstehende Krankheitsbild, Scabies norvegica, unterscheidet sich signifikant in Aussehen, Intensität und Infektiosität von der klassischen Scabies.[4]
2016 ergab eine Umfrage der Rheinischen Post bei den Gesundheitsämtern Nordrhein-Westfalens, dass die Krätze-Infektionszahlen seit 2013 deutlich ansteigen. Besonders betroffen sind Kinder in Kindertagesstätten, Bewohner von Altersheimen und Menschen, die in Flüchtlingsunterkünften untergebracht sind.[5]
Von 2017 auf 2018 hat sich die Anzahl der Krätzefälle in Hessen auf 424 Fälle mehr als verdoppelt.[6]
Symptome
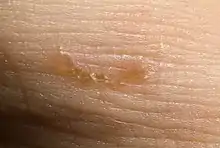
Krätzemilben bevorzugen Körperstellen mit dünner Hornschicht und hoher relativer Körpertemperatur. Es werden vor allem Fingerzwischenräume, Handgelenke, Gesäß, Genitalien, Ellbogen, Achseln, Bauchnabel, der Bereich hinter den Ohren, Gürtelgegend, Knie, Gelenkbeugen, Füße und Fußgelenke befallen. Bei Kleinkindern und bei Scabies norvegica (s. o.) können auch Nacken und Kopf befallen sein.
Nach der Erstinfektion verläuft die Erkrankung in den ersten zwei bis fünf Wochen meist asymptomatisch. Nach dieser Zeit kommt es zu einer Immunreaktion gegen Milbenprodukte (Milbenprotein, Eier, Kot) und einer damit einhergehenden typisch juckenden Hautreaktion.[4] Zusätzlich kann es auch zu einem brennenden Gefühl auf der Haut kommen, insbesondere bei Wärme (etwa beim warmen Duschen).[7]
Die Absonderungen der Milben bringen Bläschen, Vesikel, Papulovesikel, Papeln, Pusteln, Quaddeln, Infiltrationen und als Sekundärläsionen Krusten, Kratzwunden und Furunkel hervor. Auch nicht befallene Körperstellen, z. B. das Gesicht, können allergische Reaktionen zeigen. Ein Juckreiz an Stellen, die selbst nicht befallen sind, spricht also nicht zwingend gegen eine Krätzeinfektion. Dieser oft generalisierte Juckreiz bei nur einzelnen lokal sichtbaren Hautveränderungen ist charakteristisch für Krätze. Der oft sehr intensive Juckreiz tritt bei leichtem Milbenbefall meist nur nachts auf, da die Bettwärme die Juckreizschwelle senkt. Durch das – oft unwillkürliche – Aufkratzen der entstandenen Hautpapeln/-bläschen entstehen Hautläsionen.
Krätze kann in unterschiedlicher Ausprägung auftreten und wird daher entsprechend in spezielle Sonderformen unterteilt:
- Gepflegte Scabies
- Bullöse Scabies
- Nodöse Scabies
- Borkenkrätze bzw. Scabies norvegica (crustosa)
Gepflegte Scabies: Die Erkrankten betreiben bei dieser Form der Krätze eine intensive Körperpflege zur Kaschierung der sichtbaren Symptome. Dabei kommen Kosmetika zum Einsatz. Eine eindeutige Diagnose kann aufgrund der Hautveränderungen häufig schwer gestellt werden.
Bullöse und nodöse Scabies: Eine starke Ausprägung stark juckender, rötlich-bräunlicher Knötchen ohne Milbenbefall ist bei diesen Arten der Krätze charakteristisch. Jedoch können die Knötchen nach einer erfolgreichen Behandlung in Einzelfällen monatelang sichtbar bleiben. Bei der bullösen Scabies kommt es zu Blasenbildung. Diese Krätzenform tritt vermehrt bei Kindern und Jugendlichen auf.
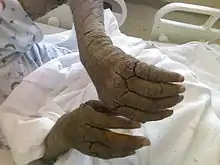
Borkenkrätze: Die Scabies norvegica (crustosa) unterscheidet sich extrem von allen anderen Krankheitsformen, da es hier zu einem sehr starken Milbenbefall kommt. Es kommt am gesamten Körper zu einer als Erythrodermie bezeichneten Hautrötung. Zudem bilden sich zahlreiche Schuppen, die kleine bis mittlere Größe erreichen. Dicke Hornhautschichten (Hyperkeratosen) entstehen an Hand- und Fußflächen. Bis zu 15 Millimeter können die vor allem an Fingern, Ellbogen, Handrücken und Handgelenken entstehenden dicken Borken messen. Die Haut unter diesen Krusten ist rot und feucht-glänzend. In der Regel treten Krusten auf ein bestimmtes Körpergebiet begrenzt auf. Doch kann sich die Borkenkrätze durchaus auch in Richtung Fußsohlen, Rücken, Ohren und Kopfhaut ausbreiten. Das deutlichste Symptom der Krätze, der Juckreiz, kann bei der Borkenkrätze jedoch völlig fehlen.
Komplikationen können in Form von einer meist staphylogenen Superinfektion auftreten. Diese kann Abszesse, Lymphangitis und Sepsis hervorrufen.[4]
Therapie
Bereits im Mittelalter ist eine Salbenbehandlung der Krätze und anderer Hautkrankheiten mit entzündeten, nässenden, schmerzhaften Erosionen oder Exkoriationen belegt.[8] Eine Therapie ist sowohl bei Kindern ab dem 3. Lebensmonat[9] als auch bei Erwachsenen die Anwendung einer 5-prozentigen Permethrincreme, die oft nach einmaliger Anwendung die Krätzmilben abtötet.[3] Bei jüngeren Kindern gibt es keine zugelassene Therapie, daher kann hier ebenfalls mangels Alternative Permethrin 5 % eingesetzt werden.[9] Permethrin ist ein Insektizid aus der Gruppe der Pyrethroide. Es wirkt trotz besserer Wirksamkeit gegen die Milben weniger toxisch auf den Menschen als die früher eingesetzten Lindan-Zubereitungen. Die Verträglichkeit der Permethrin-Behandlung ist sehr gut.[9] Um die Krätze zu heilen, müssen die auf dem Menschen befindlichen weiblichen Milben abgetötet werden. Hierzu ist eine umfassende Eincremung mit der Permethrincreme notwendig.[9] Es gibt deutliche Hinweise auf Resistenzentwicklungen gegenüber Permethrin.
Weiterhin ist eine Behandlung mit Crotamiton möglich, wobei diese eine deutlich schlechtere Wirksamkeit aufweist.
In den letzten Jahren wird weltweit zunehmend Ivermectin eingesetzt, ein Makrolid aus der Gruppe der Avermectine, das zweimal im Abstand von zwei Wochen oral eingenommen werden muss, jedoch noch nicht überall verfügbar ist.[10]
Eine weitere örtliche Behandlung ist die Verwendung einer Emulsion mit Benzylbenzoat. Bevor die Behandlung beginnt, sollte der Körper gründlich gereinigt werden, danach kann die Emulsion von Kopf bis Fuß eingerieben werden. Drei aufeinanderfolgende Tage lang sollte diese Emulsion aufgetragen werden, danach muss die Behandlung – auch bei fortbestehendem Juckreiz – abgebrochen werden. Am vierten Tag ein Vollbad nehmen, bei bestehendem Juckreiz den Arzt kontaktieren. Bei empfindlicher Haut (vor allem bei Personen mit Parfümallergien oder anderen Hautallergien) kann es zu einer Überempfindlichkeitsreaktion kommen. Da dieses Mittel sehr preisgünstig ist, ist es in Osteuropa immer noch die bevorzugte Wahl für die Behandlung der Krätze. Westeuropäische Studien weisen auf einen Wirkungsgrad von 50 % hin. Eine unabhängige Studie der WHO im Senegal ergab jedoch einen viel besseren Wirkungsgrad von Benzylbenzoat.[11]
Teebaumöl – als pflanzlicher Alternative – wird eine gewisse Wirksamkeit zugesprochen.[12] Für die Behandlung von Haustieren sollte es aufgrund potenzieller Nebenwirkungen nicht eingesetzt werden.[13] Zur systemischen Therapie an Tieren stehen verschiedene Avermectine zur Verfügung.
Unabdingbar ist die Mitbehandlung der Kontaktpersonen. Da es ca. 6 Wochen von der Ansteckung bis zu den ersten sichtbaren Zeichen der Erkrankung dauern kann, können die Kontaktpersonen einer infizierten Person bereits angesteckt sein, ohne dass sie es bemerken. Empfohlen wird daher die parallele Behandlung nicht nur des Erkrankten, sondern aller im selben Haushalt lebenden Personen, ebenso aller Personen, mit denen der Betroffene in den letzten 6 Wochen Geschlechtsverkehr hatte (da die Ansteckung einen kurzen Hautkontakt erfordert, steckt man meist die eigene Familie an oder eben Menschen, mit denen man ein Bett teilt).[9] Menschen, die nicht in diesen Personenkreis fallen, die aber z. B. häufig in der Wohnung des Betroffenen zu Besuch waren, werden nicht mitbehandelt, sollten aber informiert sein, dass prinzipiell eine Ansteckung erfolgt sein kann (z. B. über Sitzen auf einer nicht abgesaugten Couch, Benutzung einer Decke etc.) und sie bei beginnenden Symptomen (Juckreiz am ganzen Körper, gangartige Hautveränderungen v. a. im Handbereich) einen Arzt aufsuchen.
Ebenso wichtig ist die Abtötung der Milben, die sich v. a. in Kleidung und Bettwäsche des Betroffenen sammeln, und zwar parallel mit der Behandlung der Haut, da man sich sonst aus seiner eigenen Kleidung erneut ansteckt. Die Sanierung der Wäsche kann durch Waschen bei 60° oder Lagerung in verschlossenen Plastiksäcken bei Raumtemperatur für 4 Tage erfolgen.[14]
Gegen Krätze bildet der Körper keine Immunität. Nach erfolgreicher Therapie kann man sich jederzeit erneut anstecken. Da in der Regel Personen im Umfeld mitbetroffen sind, sollte man bis etwa acht Wochen, nachdem die letzte Person im Umfeld symptomfrei ist, sehr vorsichtig sein mit engerem, körperlichen Kontakt. Oft kommt es zum Ping-Pong-Effekt, d. h. ein bereits von der Krätze Geheilter steckt sich im Bekanntenkreis erneut an. Es ist immer eine genaue Nachkontrolle bis hin zu Monaten erforderlich, um sicher zu sein, dass die Erkrankung geheilt wurde.
Als Tropenkrankheit
Krätze kommt zunehmend seltener in der entwickelten Welt vor, ist jedoch weiter eine endemische, weitverbreitete Krankheit in den Tropen mit weltweit 130 Millionen Infizierten.[15] Die WHO hat die Krätze daher 2013 zunächst als vernachlässigte Tropenkrankheit eingeordnet, jedoch anders als für die anderen 17 Krankheiten kein Programm erarbeitet.[16] Besonders auf den Inseln des Pazifischen Ozeans (Ozeanien) ist die Krätze sehr verbreitet mit einer Prävalenz von bis zu 40 % und einer Impetigo als häufige bakterielle Superinfektion in bis zu 25 %. Eine Einzelbehandlung ist in den Tropen wenig zielführend, da es sehr häufig zur Neuinfektion durch Familienangehörige oder Freunde kommt.
Seit einer panamaischen Studie von 1991 wird zur Gruppentherapie eine Permethrin-Crème empfohlen. In einer australisch-fidschianischen Cluster-randomisierten Vergleichsstudie („SHIFT“-Studie) mit über 2.000 Teilnehmern wurde auf mehreren kleineren Inseln der Eastern Division von Fidschi eine bevölkerungsweite Therapie mit topischem Permethrin und eine mit Ivermectin in Tablettenform gegen eine Kontrollgruppe verglichen, bei der nur Patienten mit Krätze behandelt wurden. Dabei zeigte sich eine signifikante Überlegenheit der bevölkerungsweiten Therapie mit einer relativen Reduktion der Prävalenz nach einem Jahr um 49 % in der Kontrollgruppe mit Einzelbehandlung, aber 62 % bei der Gruppentherapie mit Permethrin und 92 % unter Ivermectin-Gruppentherapie, obwohl dieses nur einmal ausgegeben wurde und eine zweite Dosis nur bei verkrusteter Krätze nach sieben bis vierzehn Tagen gegeben wurde. Ebenso reduzierte sich signifikant die Prävalenz der Impetigo mit einer relativen Prävalenzreduktion 32 % in der Kontrollgruppe, 54 % unter Permethrin und 67 % unter Ivermectin. Ernsthafte oder bleibende unerwünschte Wirkungen wurden nicht beobachtet.[17]
Juristische Aspekte
Das Gesetz zur Verhütung und Behandlung von Infektionskrankheiten beim Menschen (Infektionsschutzgesetz, IfSG) verlangt von Gemeinschaftseinrichtungen nach § 33 (Schulen, Kindertagesstätten, Heimen, Ferienlager etc.) unter anderem bei Krätze besondere Maßnahmen. Nach § 34 Abs. 1 IfSG dürfen in Gemeinschaftseinrichtungen Beschäftigte mit Krätzebefund keine Tätigkeiten ausüben, bei denen sie Kontakt zu den Betreuten haben. Betreute mit Krätzebefund dürfen die Räume der Gemeinschaftseinrichtung nicht benutzen und an den Veranstaltungen der Gemeinschaftseinrichtung nicht teilnehmen. Beschäftigte und Betreute mit Krätzebefund bzw. deren Sorgerechtsinhaber haben nach § 34 Abs. 5 IfSG die Leitung der Gemeinschaftseinrichtung unverzüglich darüber zu informieren. Die Leitung einer Gemeinschaftseinrichtung hat nach § 34 Abs. 6 IfSG dem zuständigen Gesundheitsamt krankheits- und personenbezogene Angaben über den Sachverhalt zu machen.
Siehe auch
Literatur
- Stefan Winkle: Über die Krätze als eine „Geschichte der Irrungen“. In: Hamburger Ärzteblatt. Hamburg 2004,5, S. 214–225.
- Wolfgang U. Eckart: Krätze (lat. scabies). In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 786 f.
Weblinks
- Krätzmilbenbefall – Informationen des Robert Koch-Instituts
- Leitfaden zur STI-Therapie. (PDF) Deutsche STI-Gesellschaft
- Bürgerinformation zur Krätze. Bundeszentrale für gesundheitliche Aufklärung (BZgA)
Einzelnachweise
- E. Kämmerer: Skabies. In: Deutsches Ärzteblatt, 115, 15 S, S. 700–702.
- Peter Riethe: Scabies und die Bedeutung der „suriones“ bei Hildegard von Bingen. In: Sudhoffs Archiv. Band 90, 2006, S. 203–218.
- Hans Christian Korting: Skabies. In: Journal der Deutschen Dermatologischen Gesellschaft, 2007, 5, S. 424 ff. doi:10.1111/j.1610-0387.2007.06298_supp.x
- Andreas Plettenberg, Wilhelm Meigel, Helmut Schöfer: Infektionskrankheiten der Haut. Grundlagen, Diagnosen und Therapiekonzepte für Dermatologen, Internisten und Pädiater. Thieme, Stuttgart 2010, ISBN 978-3-13-137733-3, S. 384–385.
- Zahl der Krätzeerkrankten steigt in NRW an, zuletzt abgerufen am 29. November 2016.
- Mehr Krätzefälle in Hessen, zuletzt abgerufen am 21. Januar 2019.
- apotheken-umschau.de
- Gundolf Keil: Das Arzneibuch Ortolfs von Baierland. Sein Umfang und sein Einfluß auf die ‚Cirurgia magistri Petri de Ulma‘. In: Sudhoffs Archiv. Band 43, 1959, S. 20–60, hier: S. 57, Anm. 3 (zur „Räudensalbe“).
- Sunderkötter et al: S1 Leitlinie zur Diagnostik und Therapie der Scabies. (PDF) Abgerufen am 9. Oktober 2017.
- Redaktion PZ: Orales Ivermectin in Deutschland verfügbar. In: PZ Ausgabe 18/2016. Pharmazeutische Zeitung PZ, Mai 2016, abgerufen am 5. August 2016.
- Vergleichsstudie zwischen Benzylbenzoat und Ivermectin bei Krätze (PDF; 534 kB) WHO (englisch)
- S. F. Walton u. a.: Acaricidal activity of Melaleuca alternifolia (tea tree) oil - in vitro sensitivity of Sarcoptes scabiei var hominis to terpinen-4-ol. In: Archives of Dermatology. 2004, Band 140: S. 563–566. PMID 15148100 ISSN 0003-987X
- BfR-Stellungnahme Nr. 029/2007 vom 14. September 2007 (PDF)
- RKI - RKI-Ratgeber für Ärzte - Skabies (Krätze). Abgerufen am 9. Oktober 2017.
- who.int Prävalenz nach Angaben der WHO
- Bart J. Currie: Scabies and global control of neglected tropical diseases New England Journal of Medicine 2015, Band 373, Ausgabe 24 vom 20. Dezember 2015, Seiten 2371–2372; doi:10.1056/NEJMe1511805
- Lucia Romani, Margot J. Whitfeld, Josefa Koroivueta et al.: Mass drug Administration for scabies control in a population with endemic disease. New England Journal of Medicine 2015, Band 373, Ausgabe 24, 10. Dezember 2015, S. 2305–2313, doi:10.1056/NEJMoa1500987.