Knochennekrose
Knochennekrose oder Osteonekrose (Abkürzung ON; englisch: osteonecrosis; umgangssprachlich: Knocheninfarkt) beschreibt einen Gewebsuntergang (Infarkt) des Knochens oder eines Knochenabschnittes mit Absterben (Nekrose) des betroffenen Knochens bzw. Knochenabschnittes, welcher nachfolgend ab- bzw. umgebaut wird. Es entsteht dabei eine geschwächte Stelle in der Knochenstruktur, wobei das Ausmaß des Infarktes und der danach resultierende Defekt in der Knochensubstanz unterschiedlich sein können.
| Klassifikation nach ICD-10 | |
|---|---|
| M87 | Knochennekrose. V GT |
| M87.0 | Idiopathische aseptische Knochennekrose |
| M87.1 | Knochennekrose durch Arzneimittel |
| M87.2 | Knochennekrose durch vorangegangenes Trauma |
| M87.3 | Sonstige sekundäre Knochennekrose |
| M87.8 | Sonstige Knochennekrose (Hals, Kopf, Rippen, Rumpf, Schädel, Wirbelsäule) |
| M87.9 | Knochennekrose, nicht näher bezeichnet |
| M90* | Osteopathien bei anderenorts klassifizierten Krankheiten |
| M90.3* | Knochennekrose bei Caissonkrankheit |
| M90.4* | Knochennekrose durch Hämoglobinopathie |
| M90.5* | Knochennekrose bei sonstigen anderenorts klassifizierten Krankheiten |
| ICD-10 online (WHO-Version 2019) | |
Allen Formen liegt eine unzureichende Blutversorgung des Knochens zugrunde mit Mangelversorgung mit Sauerstoff, Nähr- und Mineralstoffen. Daher ist auch die Bezeichnung Avaskuläre Nekrose, englisch avascular osteonecrosis (AVN) gebräuchlich.
Möchte man lediglich infektionsbedingte Knochennekrosen ausschließen, spricht man von einer aseptischen Knochennekrose (alternative Bezeichnung aseptische Osteonekrose; Abkürzung: AON, AKN; englisch aseptic osteonecrosis oder aseptic bone necrosis).
Klinik
Die Substanzdefekte des Knochens können bisweilen folgenlos bleiben oder zu schweren, unumkehrbaren Schäden an Gelenken und Knochen führen. Der Verlauf ist in Abhängigkeit von der Lokalisation, der Ausdehnung, den möglicherweise vorhandenen Risikofaktoren, dem Alter und dem letztendlichen Auslöser variabel. Sowohl Spontanheilungen wie auch völlige Gelenkzerstörungen sind bekannt. Prinzipiell können alle Knochen des Körpers betroffen sein. Es sind sowohl einseitige als auch beidseitige (symmetrische) Schädigungen bekannt. Knochennekrosen können in jedem Lebensalter auftreten.
Formen
Die aseptische Knochennekrose kann anhand mehrerer Faktoren in unterschiedliche Formen eingeteilt werden. Die Einteilungen erfolgen nach
- Ursache
- Betroffenem Gelenk und Knochen
- Ausprägung (Schweregrad)
Ursache
Entsprechend der wahrscheinlich der Osteonekrose zugrunde liegenden Ursache können folgende Formen von Osteonekrosen unterschieden werden:
- posttraumatische Knochennekrose, durch eine Verletzung.
- septische Knochennekrose, im Rahmen oder als Folge einer Infektion.
- aseptische Knochennekrose, nicht durch eine Infektion ausgelöst.
Risikofaktoren
Bestimmte Erkrankungen oder äußerliche Faktoren begünstigen das Auftreten von aseptischen Knochennekrosen. Zu diesen gehören:
- Erkrankungen
- Sichelzellanämie[1]
- HbSC-Erkrankung[2]
- Morbus Gaucher[3]
- Systemischer Lupus erythematodes (SLE)[4]
- Umweltfaktoren
- Arbeiten in Druckluft (Tunnelbau, Bergbau, Brückenbau in Flüssen)[5]
- Tauchen[6]
- Bestrahlung mit ionisierender Strahlung[7]. Siehe unter Osteoradionekrose.
- Chemotherapie bei akuten Leukämien (ALL, AML) und bei Lymphomen (NHL, Hodgkin-Lymphom)[8]. Osteochemonekrose.
- Systemische Anwendung von Corticosteroiden[9][10][11]
- Systemische Anwendung von Bisphosphonaten (gilt nur für die aseptische Knochennekrose des Unterkiefers)[12]
- Das Arzneimittel Sirolimus[13]
Einteilung nach betroffenem Knochen oder Gelenk
| Tabelle 1. Übersicht über die Formen der aseptischen Knochennekrosen nach Lokalisation[14] | ||||
|---|---|---|---|---|
| Betroffener Knochen | Abschnitt | Namen der Erkrankung | ||
| Deutsche Bezeichnung | Fachbezeichnung | Deutsche Bezeichnung | Fachbezeichnung | |
| Körperstamm | ||||
| Wirbelkörper | Vertebra (plana) | Wirbelkörper | Morbus Calvé s. Vertebra plana | |
| Sitzbein | Os ischii | Morbus van Neck | ||
| Schambein | Os pubis | Morbus Pierson | ||
| Obere Extremität | ||||
| Schlüsselbein | Clavicula | mittleres Ende | mediales Ende | Morbus Friedrich |
| Oberarmknochen | Humerus | (Ellenbogen) | Capitulum | Morbus Panner |
| Oberarmknochen | Humerus | (Ellenbogen) | Trochlea | Morbus Hegemann |
| Mondbein (Hand) | Os lunatum | Morbus Kienböck | ||
| Kahnbein (Hand) | Os scaphoideum | Morbus Preiser, Preiser-Krankheit | ||
| Mittelhandknochen | Os metacarpale | Köpfchen | Morbus Dietrich | |
| Fingermittelglied | Phalanx medialis | Basis | Morbus Thiemann | |
| Untere Extremität | ||||
| Oberschenkelknochen | Femur | Hüftkopf | Caput femoris | Morbus Perthes, Femurkopfnekrose |
| Oberschenkelknochen | Femur | Rolle | Condylus | Morbus Ahlbäck, Morbus Ahlbåck |
| Kniescheibe | Patella | Spitze | Apex patellae | Morbus Sinding-Larsen-Johansson[15] |
| Schienbein | Tibia | Ansatzhöcker Kniescheibensehne | Tuberositas tibiae | Morbus Osgood-Schlatter, Osgood-Schlatter-Syndrom, Osgood-Schlatter Krankheit |
| Schienbein | Tibia | Medialer Anteil der proximalen Epiphyse | Morbus Blount | |
| Fersenbein | Calcaneus | Apophyse | Morbus Sever-Haglund, Haglund-Syndrom | |
| Kahnbein (Fuß) bei Kindern und Jugendlichen | Os naviculare pedis | Morbus Köhler I, Morbus Köhler-Albau, Morbus Köhler | ||
| Kahnbein (Fuß) beim Erwachsenen | Os naviculare pedis | Müller-Weiss-Syndrom | ||
| Sesambein (Großzehe) | Os sesamoide hallucis | Morbus Renander | ||
| Mittelfußknochen II–V | Os metatarsale II–V | Köpfchen | Caput | Morbus Köhler-Freiberg, Morbus Köhler II |
Schweregrad (Stadien)
Die Stadieneinteilung einer aseptischen Knochennekrose kann nach der Klassifikation der Association for Research of Circulation Osseous (ARCO) erfolgen. Diese kombiniert eine japanische Klassifikation, die auf der Lokalisation der Nekrose basiert, mit einer Klassifikation aus Philadelphia (USA), die sich vor allem an der Größe der Nekrose orientiert.
Die ARCO-Klassifikation ist am besten für die aseptische Knochennekrose des Hüftkopfes (Femurkopfnekrose) untersucht und bezieht sich vorwiegend auf Läsionen der Epiphyse, also gelenknahe Knochenabschnitte, die durch Einbrechen des Knorpels in den Nekrosebereich zu einem Gelenkverschleiß führen können. Knochennekrosen der Diaphyse und der Metaphyse können allenfalls analog in die ARCO-Stadien eingeteilt werden.
- Stadium ARCO 0
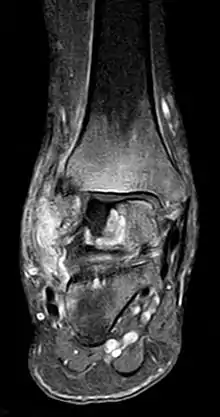
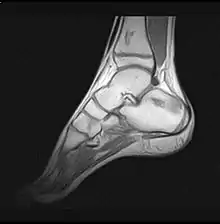
Im Anfangsstadium sind in konventionellen Röntgenaufnahme keine krankhaften Veränderungen zu erkennen. In seltenen Fällen ist eine dezente Auflockerung der Knochenfeinstruktur (Trabekel) in dem betroffenen Areal zu erkennen: das Ausmaß dieser Auflockerung ist jedoch zumeist so gering, dass es nicht sicher erkannt werden kann. In der Kernspintomographie (MRT) ist in diesem Stadium ein Bild analog dem Knochenmarködem (KMÖ, transiente Osteoporose; bone marrow edema, BME) zu erkennen. Unter Verwendung der short tau inversion recovery (STIR) Aufnahmesequenz wird eine Signalhyperintensität (helles Aufleuchten im Graustufen-Kernspinbild) festgestellt (vergleiche Bild 1a und 2 helle Ränder). Eine sichere Unterscheidung zwischen dem prinzipiell reversiblen Bild eines KMÖ/BME und dem Stadium ARCO I einer aseptischen Knochennekrose ist nicht mittels des Kernspintomogramms möglich.
- Stadium ARCO 1
Reversibles Frühstadium (MRT-positiv/reaktive Randzone)
- Stadium ARCO 2
Irreversibles Frühstadium (Röntgen positiv)
- Stadium ARCO 3
Übergangsstadium (Subchondrale Frakturen)
- Stadium ARCO 4
Spätstadium (Kalottenimpression)
- Stadium ARCO 5
Spätstadium (Sekundärarthrose)
- Stadium ARCO 6
Spätstadium (Gelenkdestruktion)
Symptome
Keines der Symptome ist spezifisch für diese Erkrankung, denn auch viele andere Erkrankungen könnten für die Symptomatik verantwortlich sein. Schmerzen über dem durch die Knochennekrose betroffenen Knochen- oder Gelenkabschnitt sind häufig anzutreffen. Der Schmerz kann schlagartig auftreten. Er entwickelt sich jedoch auch schrittweise in seiner Intensität steigernd. Eine Ausstrahlung in angrenzende nicht-betroffene Skelettabschnitte ist möglich. Typischerweise tritt der Schmerz bereits in Ruhe auf und verstärkt sich bei Belastung des betroffenen Knochenabschnitts oder Gelenk. Es können aber auch Schmerzen nur bei Belastung des betroffenen Knochen- oder Gelenkabschnitts vorhanden sein, welche bei Fortschreiten der Erkrankung dann auch in Ruhe auftreten. Die Schmerzen können oftmals erst Wochen, teilweise auch Monate nach dem Infarktereignis im Knochen auftreten.
Bewegungseinschränkungen des betroffenen Knochens oder Gelenks treten seltener auf als Schmerzen. Außerdem treten sie im Verlauf der Erkrankung typischerweise später als die Schmerzen auf und sind zumeist bereits Zeichen einer fortgeschrittenen Schädigung. Dies ist aber nicht zwingend so; Bewegungseinschränkungen können auch parallel zu Schmerzen auftreten. Bei Kindern – insbesondere bei Kleinkindern – kann die Reihenfolge der Symptome bisweilen auch umgekehrt sein. Das betroffene Kleinkind fällt beispielsweise erstmals durch Humpeln oder mangelnde Bewegung des betroffenen Beines oder Armes auf.
Diagnose
Diagnostik
Die Diagnostik der aseptischen Knochennekrose umfasst die körperliche Untersuchung des wahrscheinlich betroffenen Gelenkabschnittes mit Funktionstests der Gelenke und Knochen sowie bildgebende Verfahren. In aller Regel gehen krankhaften Knochenveränderungen Belastungen oder Verletzungen der unterschiedlichen Art voraus. Dies ist bei den Knochennekrosen anders, die Beschwerden entwickeln sich schleichend. Konventionelle bildgebende Verfahren wie Röntgenaufnahmen oder die Sonographie ergeben nur dann Hinweise auf die Diagnose, wenn es zu erstem Knochenumbau oder Knochenzerstörung gekommen ist. Beim Einsatz der Kernspintomographie mit Kontrastmittel kann auch dann eine Diagnose gestellt werden, wenn es lediglich zu einer typischen Knochenumbauaktivität gekommen ist.
Differentialdiagnose
Von einer Knochennekrose sind andere Erkrankungen abzugrenzen:
- Knochenzyste
- Knochentumor
- Knochenentzündung (Osteitis) und Knochenmarkentzündung (Osteomyelitis)
Therapie
Die Therapie erfolgt abhängig vom Stadium und beinhaltet:
- mechanische Entlastung (z. B. Unterarmgehstützen),
- Hüftkopfentlastungsbohrung,
- Umstellungsosteotomien und (Hüft-)Endoprothesen.
- Im Anfangsstadium kann die hyperbare Sauerstofftherapie begleitend oder alleine angewendet werden.[16] Besonders das schmerzhafte Knochenmarködem ist hierdurch positiv zu beeinflussen.[16]
Die Behandlung der Knochennekrosen richtet sich ebenfalls nach den vorgenannten prognostischen Faktoren: je größer und gelenknäher Knochennekrosen sind, umso eher ist eine operative Behandlung erforderlich. Kommt es im Rahmen gelenknaher Knochennekrosen zu einer Beschädigung oder gar Zerstörung der Gelenkoberflächen, ist ein operativer Eingriff zumeist nicht zu umgehen. Je nach Ausmaß der Knochennekrose werden Anbohrungen (Pridie-Bohrung), Knochentransplantationen (mit und ohne Knorpel) sowie bei starker Ausprägung auch mit künstlichem Gelenkersatz (Endoprothesen) durchgeführt. Eine konservative Behandlung besteht aus Gewichtsentlastung und Schonung. Es sind aber auch Spontanheilungen beschrieben.
Weblinks
Einzelnachweise
- C. M. Aguilar, L. D. Neumayr u. a.: Clinical evaluation of avascular necrosis in patients with sickle cell disease: Children's Hospital Oakland Hip Evaluation Scale–a modification of the Harris Hip Score. In: Archives of physical medicine and rehabilitation. Band 86, Nummer 7, Juli 2005, S. 1369–1375, ISSN 0003-9993. PMID 16003666.
- R. L. Nagel, M. E. Fabry, M. H. Steinberg: The paradox of hemoglobin SC disease. In: Blood Reviews. Band 17, Nummer 3, September 2003, S. 167–178, ISSN 0268-960X. PMID 12818227. (Review).
- S. W. Rodrigue, D. I. Rosenthal u. a.: Risk factors for osteonecrosis in patients with type 1 Gaucher's disease. In: Clinical Orthopaedics and Related Research. Nummer 362, Mai 1999, S. 201–207, ISSN 0009-921X. PMID 10335299.
- S. N. Oh, W. H. Jee u. a.: Osteonecrosis in patients with systemic lupus erythematosus: MR imaging and scintigraphic evaluation. In: Clinical imaging. Band 28, Nummer 4, 2004 Jul-Aug, S. 305–309, ISSN 0899-7071. doi:10.1016/S0899-7071(03)00192-X. PMID 15246483.
- E. P. Kindwall, J. R. Nellen, D. R. Spiegelhoff: Aseptic necrosis in compressed air tunnel workers using current OSHA decompression schedules. In: Journal of occupational medicine. Band 24, Nummer 10, Oktober 1982, S. 741–745, ISSN 0096-1736. PMID 7143120.
- K. Miyanishi, Y. Kamo u. a.: Risk factors for dysbaric osteonecrosis. In: Rheumatology. Band 45, Nummer 7, Juli 2006, S. 855–858, ISSN 1462-0324. doi:10.1093/rheumatology/kel013. PMID 16436490.
- U. Höller, S. Hoecht u. a.: Osteoradionekrose nach Strahlentherapie gynäkologischer Tumoren. In: Strahlentherapie und Onkologie. Band 177, Nummer 6, Juni 2001, S. 291–295, ISSN 0179-7158. PMID 11446317.
- E. J. Karimova, S. N. Rai u. a.: MRI of knee osteonecrosis in children with leukemia and lymphoma: Part 1, observer agreement. In: American Journal of Roentgenology. Band 186, Nummer 2, Februar 2006, S. 470–476, ISSN 0361-803X. doi:10.2214/AJR.04.1598. PMID 16423955.
- D. van Schaardenburg, H. R. van den Brink, H. J. Wieringa: Short-term steroid therapy, sometimes with long-term sequelae. In: Nederlands tijdschrift voor geneeskunde. Band 145, Nummer 37, September 2001, S. 1769–1773, ISSN 0028-2162. PMID 11582637. (Review).
- J. Steinhagen, W. Rüther: Aseptische Knochennekrose nach Steroidtherapie. In: Zeitschrift für Rheumatologie. Band 63, Nummer 3, Juni 2004, S. 242–243, ISSN 0340-1855. doi:10.1007/s00393-004-0556-9. PMID 15224230.
- T. J. O'Brien, G. R. Mack: Multifocal osteonecrosis after short-term high-dose corticosteroid therapy. A case report. In: Clinical orthopaedics and related research. Nummer 279, Juni 1992, S. 176–179, ISSN 0009-921X. PMID 1600653.
- E. Merigo, M. Manfredi u. a.: Jaw bone necrosis without previous dental extractions associated with the use of bisphosphonates (pamidronate and zoledronate): a four-case report. In: Journal of Oral Pathology & Medicine. Band 34, Nummer 10, November 2005, S. 613–617, ISSN 0904-2512. doi:10.1111/j.1600-0714.2005.00351.x. PMID 16202082.
- S. Bhandari, J. Eris: Drug points: Premature osteonecrosis and sirolimus treatment in renal transplantation. In: BMJ. Band 323, Nummer 7314, September 2001, S. 665, ISSN 0959-8138. PMID 11566830. PMC 55926 (freier Volltext).
- P. Ueblacker, A. B. Imhoff: Übersicht Osteonekrosen. In: Arthroskopie. Mai 2003; 16, S. 102–103.
- K. M. Baumgarten, M. A. Mont u. a.: Atraumatic osteonecrosis of the patella. In: Clinical orthopaedics and related research. Nummer 383, Februar 2001, S. 191–196, ISSN 0009-921X. PMID 11210953.
- J. Reumont u. a.: HBO-Therapie bei aseptischen Kniegelenkknochennekrosen. In: Trauma und Berufskrankheit. Band 6, Nr. 1, 1. April 2004, S. 35–40, doi:10.1007/s10039-003-0826-9.
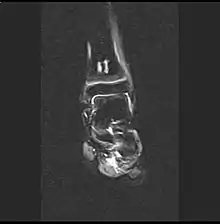
_-_MR_Coronal_STIR_-_child_13_yrs_after_ALL_-_01.jpg.webp)