Babesiose
Als Babesiose bezeichnet man die durch Babesien (kleine intrazelluläre Parasiten, die durch Zeckenbiss übertragen werden) hervorgerufene Infektionskrankheit. Die Erkrankung ähnelt in manchen Aspekten der Malaria. Außer beim Menschen treten auch bei verschiedenen anderen Säugetieren durch Babesien ausgelöste Erkrankungen auf, beispielsweise bei Hunden (Babesiose des Hundes), Rindern, Schafen, Ziegen und Rehen (siehe Systematik der Babesien).
| Klassifikation nach ICD-10 | |
|---|---|
| B60.0 | Babesiose |
| ICD-10 online (WHO-Version 2019) | |
Erreger, Epidemiologie, Klinik
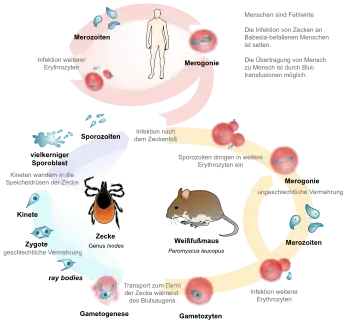
Erreger der Erkrankung sind, wie Theobald Smith[1] entdeckte, kleine Protozoen der Gattung Babesia. Die Erreger kommen weltweit vor und werden durch Zecken der Familie Ixodidae auf verschiedene Wirbeltiere (z. B. Mäuse, Hunde, Pferde, Rinder) und den Menschen übertragen. In Europa dominieren beim Menschen Infektionen durch Babesia divergens, in den Vereinigten Staaten durch Babesia microti (an der Ostküste und im Mittleren Westen) bzw. Babesia duncani (an der Nordwestküste).[2][3] Babesia microti wird durch dieselbe Zeckenart Ixodes scapularis übertragen, die auch die Erreger der Borreliose und Ehrlichiose überträgt. Babesia divergens wird übertragen vom Gemeinen Holzbock (Ixodes ricinus).[2]
Da Babesien die Erythrozyten infizieren, können sie auch durch Bluttransfusion übertragen werden.[4] Aus diesem Grund sind an Babesiose Erkrankte von der Blutspende ausgeschlossen.[5] Auch eine kongenitale Übertragung der Babesien ist möglich.[4]
Die Parasiten befallen die Erythrozyten (roten Blutzellen) und führen je nach Parasitendichte zu einer mehr oder minder ausgeprägten Hämolyse. Beim Menschen wird die Erkrankung selten diagnostiziert, was zum Teil sicher daran liegt, dass die Infektion häufig klinisch inapparent verläuft. Im US-Bundesstaat New York wurden in den 20 Jahren zwischen 1970 und 1991 insgesamt nur 136 Erkrankungsfälle registriert, es hatten jedoch in manchen Regionen Neuenglands bis zu 7 % der Bevölkerung Antikörper gegen Babesien.[3][6] Patienten, die einen Immundefekt haben (z. B. bei HIV-Infektion oder nach Splenektomie), zeigen einen sehr viel schwereren und u. U. lebensbedrohlichen Verlauf.[6] Obwohl Babesien als Erreger bei Rindern schon 1888 durch den rumänischen Forscher Victor Babeș entdeckt wurden,[7] datiert der erste wissenschaftlich beschriebene Fall einer menschlichen Erkrankung erst aus dem Jahr 1957.[8][3]
Diagnostik
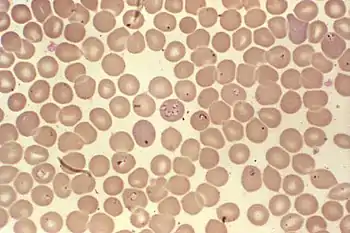
Die Diagnose wird durch direkten mikroskopischen Parasitennachweis gestellt (als typisch gelten dabei die allerdings selten zu sehenden „Malteserkreuze“) oder bei niedrigerer Parasitendichte durch den Nachweis des Parasitengenoms mittels Polymerase-Kettenreaktion (PCR).
In der Tiermedizin sind chronisch verlaufende Babesiosen bekannt, ebenso die Schwierigkeit, den Erreger nachweisen zu können. Änderungen im Blutbild könnten erste Hinweise auf eine Babesiose geben, doch ist dabei sicherlich auch in der Humanmedizin zu bedenken, dass auch andere Erreger derartige Veränderungen im Blutbild aufweisen können.
- Blutbild, klinische Chemie: Im Blutbild können sich erniedrigte rote Blutkörperchen zeigen, evtl. auch Leukopenie (zu wenig weiße Blutkörperchen). Die klinische Chemie zeigt bei einer akuten Babesiose ein erhöhtes Bilirubin (dunkelverfärbter Urin).
- Eiweißelektrophorese
- Babesiose-IFAT: Antikörper gegen Babesien lassen sich frühestens 10 Tage nach der Infektion nachweisen. Bei chronischen Babesiosen ist das Auftreten von Antikörpern häufig der einzige Hinweis auf eine durchgemachte Infektion.
- Mikroskopischer Erregernachweis: Da Babesien-Antikörper erst ab dem 10. Tag nach einer Infektion gebildet werden, kann bei einem Babesioseverdacht ein Blutausstrich unter dem Mikroskop auf Babesien in den roten Blutkörperchen untersucht werden. Babesien sind allerdings nur kurzzeitig in den roten Blutkörperchen nachweisbar.
- PCR: PCR ist ein direkter Erregernachweis, die Suche nach vorhandenem Erregererbgut. Mit Hilfe der PCR-Untersuchung sind die Babesien allerdings nur in bestimmten Krankheitsstadien nachweisbar.
Aufgrund der in der Tiermedizin bekannten Schwierigkeiten zum Erregernachweis dürfte zu bedenken sein, dass der Erregernachweis beim Menschen sich ebenso schwierig gestaltet, zumal nur sehr wenig bekannt ist über den chronischen Krankheitsverlauf beim Menschen. Der chronische Verlauf ist in der Veterinärmedizin schon seit Jahren bekannt; weitere Forschung ist dringend notwendig. Es sind derzeit über hundert verschiedene Babesienarten bekannt, einige davon wie Babesia canis gelten als ausschließlich wirtsspezifisch. Aus der Tiermedizin ist bekannt, dass Babesien über die Plazenta von einer infizierten Mutter auf das ungeborene Kind übertragen werden können.[9]
Behandlung
Die Behandlung der Babesiose des Menschen erfolgt mit Antiparasitika. Es werden folgende Schemata empfohlen:[6][2]
| Antimikrobielle Behandlung der Babesiose[6] | |||
|---|---|---|---|
| Behandlungsregime | Antiparasitika | Dosierung bei Erwachsenen (tgl., p. o.) | Dauer der Behandlung |
| 1. Wahl: | Clindamycin + Chinin |
3 × 600 mg 3 × 650 mg |
jeweils 7–10 Tage |
| Alternative: | Atovaquon + Azithromycin |
2 × 750 mg 1 × 250 mg (am ersten Tag 500 mg) |
jeweils 7–10 Tage |
Bei hoher Parasitendichte im Blut oder Immunschwäche kann auch eine Austauschtransfusion erfolgen.[6]
Weblinks
- Babesiose. In: Orphanet (Datenbank für seltene Krankheiten).
Einzelnachweise
- Paul de Kruif: Theobald Smith. Zecken und Texas-Fieber. In: Paul de Kruif: Mikrobenjäger. (Originalausgabe: Microbe Hunters. Harcourt, Brace & Co., New York 1926) Orell Füssli Verlag, Zürich/Leipzig 1927; 8. Auflage ebenda 1940, S. 224–241.
- E. Vannier, P. J. Krause: Human babesiosis. The New England Journal of Medicine. 2012; 366, S. 2397–2407, PMID 22716978
- M. J. Homer, I. Aguilar-Delfin, S. R. Telford, P. J. Krause PJ, D. H. Persing: Babesiosis. In: Clin Microbiol Rev. 2000;13, S. 451–469. PMID 10885987 Volltext pdf
- Thomas Löscher, Gerd D. Burchard (Hrsg.): Tropenmedizin in Klinik und Praxis: mit Reise- und Migrationsmedizin. Georg Thieme, Stuttgart 2010, ISBN 978-3-13-785804-1, S. 597.
- Volker Kiefel: Transfusionsmedizin Und Transfusionsmedizin Und Immunhämatologie: Grundlagen: Therapie: Methodik. Springer, Berlin 2011, ISBN 978-3-642-12764-9, S. 225.
- C. P. Stowell, J. A. Gelfand, J. A. Shepard, A. Kratz: Case records of the Massachusetts General Hospital. Case 17-2007. A 25-year-old woman with relapsing fevers and recent onset of dyspnea. In: N Engl J Med. 2007;356, S. 2313–9, PMID 17538091
- V. Babes: Sur l'hemoglobinurie bactérienne du boeuf. In: C. R. Acad. Sci. Ser. III Sci. Vie 1888;107, S. 692–694.
- Z.Skrabalo, Z. Deanovic: Piroplasmosis in man: report of a case. In: Doc Med Geogr Trop. 1957;9, S. 11–16.
- Burke A Cunha, Barbara Barnett: Babesiosis