Purpura Schönlein-Henoch
Die Purpura Schönlein-Henoch, auch Purpura Schoenlein-Henoch und Purpura anaphylactoides (weitere Synonyme: rheumatoide Purpura, Immunkomplexpurpura, anaphylaktoide Pupura, früher auch Peliosis rheumatica) ist eine immunologisch vermittelte Entzündung der kleinen Blutgefäße (leukozytoklastische Vaskulitis der Kapillaren sowie prä- und postkapillären Gefäße) unbekannter Ätiologie, die als Multisystemerkrankung bevorzugt Haut, Gelenke, Darm und Nieren betrifft. Sie tritt am häufigsten im Vorschul- und Schulalter vorwiegend bei Knaben nach einem vorausgehenden Atemwegsinfekt oder anderen Auslösern (z. B. Medikamenten) auf, beginnt akut und verläuft häufig in Form mehrerer Schübe. In der großen Mehrzahl der Fälle heilt die Erkrankung folgenlos aus. Benannt ist sie nach den deutschen Ärzten Johann Lukas Schönlein (1793–1864) und Eduard Heinrich Henoch (1820–1910). Die Purpura Schönlein-Henoch wurde in der Chapel-Hill-Konferenz 2012 in IgA-Vaskulitis umbenannt.
| Klassifikation nach ICD-10 | |
|---|---|
| D69.0 | Purpura anaphylactoides |
| ICD-10 online (WHO-Version 2019) | |
Epidemiologie
Die Purpura Schönlein-Henoch ist die häufigste Vaskulitis im Kindesalter, jährlich sind 15 bis 25 von 100.000 Kindern und Jugendlichen betroffen. Das mittlere Alter bei Erkrankungsbeginn beträgt sechs bis sieben Jahre, in den ersten zwei Lebensjahren ist die Erkrankung selten. Sie kommt in der kalten Jahreszeit gehäuft vor und betrifft häufiger Jungen als Mädchen.
Pathogenese
Vermutlich ist die Purpura Schönlein-Henoch eine immunpathologische Reaktion auf genetischer Basis, die durch unterschiedliche Trigger hervorgerufen wird: Die Auseinandersetzung mit einem unbekannten Antigen führt zur Proliferation einer erhöhten Rate zirkulierender IgA-sezernierender B-Lymphozyten. Es bilden sich vermehrt Immunkomplexe (IgA), die sich in den kleinen Gefäßen niederschlagen, Komplement (insbesondere C3a und C5a)[1] aktivieren, Granulozyten und andere weiße Blutzellen anlocken und schließlich zu einer aseptischen Entzündung der Gefäßbahn in Haut, Darm und Nierenglomerula führen. Aufgrund dieser Pathogenese wird die Purpura Schönlein-Henoch auch als eine Hypersensitivitätsvaskulitits bezeichnet und entsprechend der Einteilung nach Coombs und Gell zur Gruppe der Typ-III-Überempfindlichkeitsreaktionen (Arthus-Reaktion) gezählt.
Symptome
Leitsymptome
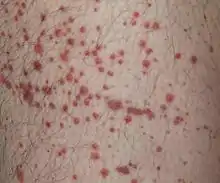

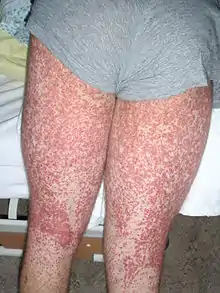
- Haut (bis zu 100 %): Die letztlich typische palpable Purpura ist nur zu 50 % der Fälle Erstsymptom. Sie entsteht vielmehr aus hydrostatischen Gründen an abhängigen Partien als Einblutung auf einer Quaddel. Es entstehen dann mit einem Glasspatel nicht mehr wegdrückbare, rötlich-bräunliche, etwas erhabene und deshalb tastbare, teilweise noch quaddelige (urtikarielle) Hauteffloreszenzen mit unterschiedlich großen, teilweise zusammenfließenden Petechien, die symmetrisch bevorzugt an den Streckseiten der Beine und am Gesäß auftreten.
- Magen-Darm-Trakt (30–75 %): Es kann zu kolikartigen Bauchschmerzen, Blut im Stuhlgang, Erbrechen und als seltene Komplikationen zu einem Ulkus, Invagination (Ineinanderstülpung der Darmschlingen), Ileus (unterbrochenes Weiterbefördern des Darminhaltes), Ischämie (Unterbrechung der Durchblutung in einem Darmabschnitt mit Gewebeuntergang) und Perforation (Loch in der Darmwand) kommen. Blutungen können zu einem Schock aufgrund einer Verminderung des verbleibenden Blutes führen.
- Gelenke (40–85 %): Meistens besteht eine flüchtige Entzündung der Sprung- und/oder Kniegelenke, häufig mit einer flüchtigen Schwellung der Füße und/oder Hände.
- Niere (6–60 %): Blut im Urin, Eiweiß im Urin bis hin zum nephrotischen Syndrom, verminderte Nierenfunktion (messbar an der Kreatininclearance) bis hin zum terminalen Nierenversagen sowie Bluthochdruck sind möglich. Die Nierenbeteiligung ist die prognostisch bedeutsamste Manifestation, sie kann noch einige Wochen nach der akuten Phase der Purpura manifest werden. Zur Häufigkeit einer Nierenbeteiligung gibt es dennoch in Deutschland wenig Daten.
- Hoden (selten): Schmerzhaftigkeit und Schwellung der Hoden. Selten wird eine Purpura Schönlein-Henoch von einer Hodentorsion begleitet, welche dann rasch ausgeschlossen werden sollte, notfalls mit einer Probefreilegung, um bleibende Schäden zu vermeiden, die nach vier bis zehn Stunden auftreten.
- Zentrales Nervensystem (selten): Eine Beteiligung tritt innerhalb von zwei Wochen nach Krankheitsbeginn auf und äußert sich in Kopfschmerzen, Krampfanfällen, Halbseitenlähmung, Chorea minor, vorübergehender Blindheit oder Verschwommensehen, Aphasie, Ataxie, mentalen Störungen und Hirnblutungen.
Dauer
Dem Auftreten der Purpura gehen oft uncharakteristische Schmerzzustände und leichtes Fieber voraus. Die akute Phase dauert (3) – 12 – (60) Tage. Rückfälle sind möglich; man spricht von einem solchen nach einem länger als vierwöchigen, symptomfreien Intervall. Nur selten ist die Erkrankung chronisch. Es kann sich auch über zwei Jahre hinziehen.
Diagnose
Es gibt bei einer Purpura Schönlein-Henoch keinen beweisenden Laborparameter o. Ä., die Diagnose wird klinisch, das heißt anhand der Symptome gestellt. Differentialdiagnostisch müssen zuerst andere infrage kommende Erkrankungen ausgeschlossen werden: Je nach Symptomen eine idiopathische Thrombozytopenie, Sepsis, Leukämie, andere Vaskulitiden oder ein hämolytisch-urämisches Syndrom. Nach den Klassifikationskriterien der Amerikanischen Rheuma-Gesellschaft (ACR) kann die Diagnose mit einer Sensitivität von 87 % und einer Spezifität von 88 % gestellt werden, wenn zwei der folgenden vier Kriterien zutreffen:
- fühlbare (palpable) Purpura, (siehe unter Symptome).
- Manifestationsalter < 20 Jahren.
- Angina abdominalis (Zur Erfüllung dieses Kriteriums wird oftmals das Vorhandensein diffuser Bauchschmerzen und Blut im Stuhl als ausreichend angesehen).
- Histologischer Nachweis von Granulozyten in der Gefäßwand von Arteriolen bzw. Venolen. (Eine Hautbiopsie ist selten erforderlich).
In einer Modifikation dieser Kriterien wird gefordert, dass bei normaler Thrombozytenzahl zusätzlich zur palpablen Purpura mindestens ein weiteres Kriterium erfüllt sein muss. Obwohl Gelenkbeteiligungen oder Bauchsymptome den Hauterscheinungen vorangehen können, ist eine Diagnose ohne schon vorliegende Hautsymptome in der Regel nicht möglich. Bei den Laboruntersuchungen sind CRP und die Blutsenkungsgeschwindigkeit meistens nur mäßig erhöht, ANA sind negativ, ebenfalls Autoantikörper gegen Antigene neutrophiler Granulozyten (ANCA) der Klasse IgG.
Als Differenzialdiagnose muss eine Meningokokkensepsis ausgeschlossen werden.
Weitere Diagnostik ist symptombezogen und dient dem Erkennen von Komplikationen, sie wird unter Umständen wiederholt durchgeführt, wenn sich Symptome ändern, sie erfolgt in unkomplizierten Fällen ambulant durch den Kinderarzt und in komplizierten Fällen stationär in einer Kinderklinik eventuell in Absprache mit den entsprechenden Spezialisten:
- Bauchsonographie oder Röntgen, Untersuchung auf Blut im Stuhl.
- Urinuntersuchung zur Beurteilung der Nierenbeteiligung (bei einer Proteinurie deutlich > 100 mg/gCrea wird oft eine Nierenbiopsie empfohlen).
- Ausschluss einer Gehirnbeteiligung über eine Untersuchung mit Magnetresonanztomographie.
- Ausschluss einer Hodentorsion über farbkodierte Dopplersonographie.
Behandlung
Eine offizielle Therapieleitlinie bei Kindern existiert nicht. Bettruhe bzw. körperliche Schonung im akuten Schub ist sinnvoll; Vermeidung enger Kleidung, lokale Kühlung bei Gelenkschwellungen.
Die Behandlung wird symptombezogen ausgeweitet:
- Bei starken Gelenkschmerzen: nichtsteroidale Antiphlogistika,
- Bei Bauchbeteiligung: orale Steroide in einer Dosierung von 1 bis 2 mg Methylprednisolon pro kg Körpergewicht und Tag; bei schweren Formen auch eine Steroid-Pulstherapie. Ranitidin verkürzt ebenfalls die Dauer und Schwere von Bauchsymptomen.
- Bei Nierenbeteiligung: Die vorliegende Studienlage lässt keine klare Empfehlung zu. Eine vorbeugende Steroidtherapie hat möglicherweise keinen Effekt bezüglich der längeren Prognose. ACE-Inhibitoren wie Enalapril scheinen bei Proteinurie einen schützenden Effekt für die Nieren zu haben. Auch Fischöl (2x1g) soll eine Proteinurie verbessern. Bei schwerer Nierenbeteiligung mit nephrotischem Syndrom oder je nach Biopsiebefund wird häufig eine kombinierte immunsuppressive Therapie mit Steroiden und Cyclophosphamid (z. B. 2 mg pro kg Körpergewicht und Tag für insgesamt 2–3 Monate) oder Azathioprin angewendet. Selten ist eine Dialyse oder Nierentransplantation notwendig.
- Bei Bluthochdruck: antihypertensive Therapie
- Bei Gehirnbeteiligung: Steroidpulstherapie, eventuell Plasmapherese oder intravenöse Immunglobuline.
- Bei Invagination: Auseinanderstülpen der Darmwand mit einem sonographisch kontrollierten Einlauf, evtl. Operation
- Purpura Schönlein-Henoch des Erwachsenenalters
Bei Erwachsenen ist die Rate und die Schwere einzelner Komplikationen jedoch deutlich höher und geht mit deutlicher Verschlechterung der Prognose einher (Tancrede-Bohin 1997, Blanco 1997, Garcia-Porrua 2002). Häufigkeit und Schwere von Komplikationen sind bei der Purpura Schönlein-Henoch des Erwachsenen auch höher als bei der nicht IgA-assoziierten leukozytoklastischen Vaskulitis mit systemischer Beteiligung (sog. Hypersensitivitäts-Vaskulitis) (Michel 1992). Eine Arthritis der Knie- und Sprunggelenke ist häufig (61 %). Wenn bereits initial eine Nierenbeteiligung eingetreten ist, liegen die Chancen für eine langfristige Remission nur bei 20 % (Pillebout 2002). Abdominelle Beschwerden haben knapp 50 % und Darmblutungen 25 % der Erwachsenen, z. T. mit tödlichem Ausgang.[2] Bis zu 25 % der betroffenen Erwachsenen müssen zehn Jahre nach Diagnose dialysieren.[3]
Literatur
- S1-Leitlinie Purpura-Schönlein-Henoch der Deutschen Gesellschaft für Kinder- und Jugendmedizin DGKJ. In: AWMF online (Stand 2013)
- Hans-Iko Huppertz: Purpura Schönlein-Henoch. In: Monatsschrift Kinderheilkunde. Band 154, Nr. 9, 2006, S. 865–871.
- Franz Hrska, Wolfgang Graninger, Michael Frass: Systemerkrankungen. In: Anästhesiologie Intensivmedizin Notfallmedizin Schmerztherapie. Band 38, Nr. 11, (November) 2003, S. 719–740, hier: S. 727 f. (Purpura anaphylactoides) und 735.
Einzelnachweise
- Franz Hrska, Wolfgang Graninger, Michael Frass: Systemerkrankungen. 2003, S. 727.
- Cord Sunderkötter: Leukozytoklastische Vaskulitis.
- Sebastian Stach: Therapieabhängiges Outcome der IgA-Nephropathie und Purpura Schönlein-Henoch Nephritis im Kindesalter. Dissertation.