Hämaturie
Unter einer Hämaturie (von altgriechisch αἷμα haima „Blut“ und οὖρον ouron „Urin“)[1] wird das vermehrte Vorkommen von roten Blutkörperchen (Erythrozyten) im Urin verstanden. Etwas exakter, aber weniger gebräuchlich, sind die beiden Ausdrücke Erythrurie und Erythrozyturie. Unterschieden wird die Makrohämaturie, bei der das Blut schon mit bloßem Auge als Rotfärbung des Urins sichtbar ist, von der Mikrohämaturie, die nur durch eine mikroskopische Untersuchung festgestellt werden kann (≥ 3 Erythrozyten pro Gesichtsfeld[2] im Mikroskop bei 400-facher Vergrößerung). Eine Untersuchung mittels üblicher Urinteststreifen kann nicht zwischen roten Blutkörperchen und Hämoglobin bzw. Myoglobin unterscheiden. Eine Hämaturie kann auf Erkrankungen des Urogenitaltraktes hinweisen wie Harnsteine, Tumoren, Infektionen, Vergiftungen, Nephritis, angeborene Fehlbildungen des Harntraktes und angeborene Nierenkrankheiten. Eine Mikrohämaturie ohne nachweisbare Ursache ist relativ häufig. Meist handelt es sich, insbesondere bei jungen Menschen, um eine vorübergehende und harmlose Erscheinung.[3] Bei Menschen jenseits des 50. Lebensjahres kann dagegen bereits eine vorübergehende Mikrohämaturie auf eine Krebserkrankung hinweisen, in der Mehrzahl der Fälle wird aber auch in dieser Altersgruppe keine Blutungsquelle in Nieren oder ableitenden Harnwegen gefunden.[4]
| Klassifikation nach ICD-10 | |
|---|---|
| R31 | Nicht näher bezeichnete Hämaturie |
| N02.- | Rezidivierende und persistierende Hämaturie |
| ICD-10 online (WHO-Version 2019) | |

Makrohämaturie
Von Makrohämaturie spricht man, wenn Blut im Urin mit bloßem Auge sichtbar ist. Der Urin erscheint rot oder braun verfärbt. Bereits 1 ml Blut pro Liter Urin führt zu einer sichtbaren Verfärbung. Bei Frauen im gebärfähigen Alter kann Vermischung mit Menstruationsblut eine Hämaturie vortäuschen. Der erste Untersuchungs-Schritt bei Makrohämaturie ist die Zentrifugation des Urins. Dadurch setzen sich die roten Blutkörperchen im Niederschlag ab. Ist der Überstand farblos, liegt eine Hämaturie vor. Selten kann es bei sehr starker Blutung oder sehr niedriger Urin-Osmolalität zu einem Platzen der roten Blutkörperchen mit Rotverfärbung des Überstandes kommen. Ist nur der Überstand rot und kann durch einen Urinteststreifen Häm nachgewiesen werden, liegt entweder eine vermehrte Ausscheidung von Hämoglobin (Hämoglobinurie) oder Myoglobin (Myoglobinurie) vor, letzteres bei Erkrankungen, die mit einem Zerfall der Muskulatur (Rhabdomyolyse) einhergehen. Ein roter Überstand ohne Nachweis von Hämen kann vorkommen bei Porphyrie, nach Genuss von Roter Bete oder Einnahme von z. B. Rifampicin.
Mikrohämaturie
Mikrohämaturie bezeichnet den Nachweis von Blut im Urin durch mikroskopische Untersuchung des Urinsediments oder durch Urin-Teststreifen, wenn mit dem bloßen Auge keine Verfärbung des Urins erkennbar ist. Im Urinsediment gelten bis zu 2 Erythrozyten pro Gesichtsfeld bei 400-facher Vergrößerung als noch normal.
Weitere Ursachen für falsch positive Befunde im Urinteststreifen sind:
- Beimengung von Samenflüssigkeit,
- stark alkalischer Urin,
- oxidierende Substanzen (z. B. in Hautdesinfektionsmitteln)
Eine übermäßige Zufuhr von Vitamin C kann dagegen zu falsch negativen Befunden führen.
Pathophysiologische Einteilung der Hämaturie
Zur Behandlung einer Hämaturie ist es erforderlich, die Blutungsquelle zu lokalisieren. Dazu wurde die Unterteilung in glomeruläre und postglomeruläre Hämaturie getroffen.
Glomeruläre Hämaturie
Bei glomerulärer Hämaturie werden Erythrozyten durch geschädigte Basalmembranen der Glomerularkapillaren gepresst und dadurch beschädigt. Im Phasenkontrastmikroskop erkennt man morphologisch veränderte Erythrozyten (dysmorphe Erythrozyten), die auch als Akanthozyten bezeichnet werden.
Postglomeruläre Hämaturie
Bei postglomerulärer Hämaturie befindet sich die Blutungsquelle hinter dem Glomerulus, so dass die im Urin erscheinenden Erythrozyten nicht durch die Lücken der glomerulären Basalmembran gepresst wurden. Sie sind deshalb meist morphologisch unverändert (eumorphe Erythrozyten).
Ursachen
Normal geformte Erythrozyten im Urin finden sich in der Regel bei Erkrankungen, die nicht die Nierenkörperchen betreffen, unter anderem bei Harnsteinen, Harnwegsinfektionen und Tumoren. Bei Patienten über 50 Jahren, insbesondere bei Männern, muss bei normal geformten Erythrozyten im Urin (normomorpher Hämaturie) immer nach einem Tumor (Nierenkrebs, Nierenbeckenkarzinom, Blasenkrebs und Prostatakrebs) gesucht werden. Bekannt ist auch die benigne familiäre Hämaturie.[5] Bei starker sportlicher Belastung kann auch eine Sporthämaturie auftreten.
Weitere Ursachen einer postglomerulären Hämaturie sind:
- Nierenzyste bei Ruptur in das Hohlsystem,
- Blasenbilharziose,
- Prostatavarizen,
- Blutbeimengungen aus der Scheide,
- Endometriose bei zyklischer[6] Hämaturie,
- Verletzungen nach Legen eines Blasenkatheters,
- Echter Hermaphroditismus mit männlichem Phänotyp sowie
- Störungen der Blutgerinnung
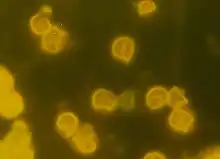
Dysmorphe Erythrozyten, Erythrozytenzylinder und eine begleitende Nachweis größerer Mengen von Eiweiß im Urin (Makroproteinurie) weisen auf eine Erkrankung des Nierenparenchyms hin, meist handelt es sich dabei um eine Glomerulonephritis.
Eine isolierte Mikrohämaturie, das heißt, Nachweis von Erythrozyten im Urin ohne begleitende Proteinurie und ohne Erythrozytenzylinder, findet sich in 1 – 4 % der Bevölkerung und etwa 2,6 % der Schwangeren.[7] Häufigste Ursache einer isolierten dysmorphen Mikrohämaturie sind in ca. 2/3 der Fälle unspezifische chronische Veränderungen der Nierenkörperchen (meist liegt eine IgA-Nephropathie vor), in ca. 1/4 der Fälle findet sich eine Nephropathie vom Typ der dünnen Basalmembran, und in den restlichen Fällen kann keine Ursache nachgewiesen werden. Eine erhöhte Albuminausscheidung weist auf eine chronische Glomerulonephritis hin, ein erhöhter Quotient aus Immunglobulin A und C3 ist ein möglicher Hinweis auf eine IgA-Nephropathie.[8]
Wegen der fehlenden therapeutischen Konsequenz wird bei isolierter dysmorpher Mikrohämaturie meist auf eine invasive Diagnostik mittels Nierenpunktion verzichtet.
Diagnostik
- Ultraschalluntersuchung
- Harnuntersuchung
- Blasenspiegelung (Zystoskopie)
- Gynäkologische Untersuchung
- Computertomographie der Nieren
- i.v.-Pyelographie
- Retrograde Ureteropyelographie (ggf. mit Fluoreszenzdiagnostik oder/und Spülzytologie -> Untersuchung auf losgelöste Tumorzellen)
Differentialdiagnose der Farbveränderungen des Urins
Eine Verfärbung des Urins muss nicht durch rote Blutkörperchen verursacht sein. Die folgende Tabelle hilft bei der Unterscheidung von anderer Ursachen:[9]
| Ursache | Erythrozyten | Haemoglobin | Myoglobin | Porphyrie | Bilirubin | Alkaptonurie |
| Farbe des Urins | rot bis rostfarben | hellrot bis rot | rostfarben | wird braun oder rot im Sonnenlicht | braun | wird im Sonnenlicht dunkel |
| Haemoglobin im Urin | positiv | positiv | positiv | negativ | negativ | negativ |
| Urin im Mikroskop | rote Blutkörperchen | keine Zellen | keine Zellen, eventuell Zylinder | keine Zellen | keine Zellen | keine Zellen |
| Blutplasma | normal | hellrot | normal | normal | ikterisch | normal |
Siehe auch
- Hämoglobinurie
- Hämatochezie
- Menstruation
- Roter Urin bei Neugeborenen: Morbus Günther
Literatur
- S1-Leitlinie Hämaturie – Bildgebende Diagnostik der Gesellschaft für Pädiatrische Radiologie (GPR). In: AWMF online (Stand 2013)
Weblinks
- AKH-Konsilium: Blutungen aus den Harnwegen
- Hämaturie. prostata.de
- Differentialdiagnose Hämaturie. urologielehrbuch.de
Einzelnachweise
- Wilhelm Gemoll: Griechisch-Deutsches Schul- und Handwörterbuch. München/Wien 1965.
- Gerd Herold und Mitarbeiter: Innere Medizin 2020. Selbstverlag, Köln 2020, ISBN 978-3-9814660-9-6, S. 601.
- P. Froom, J. Ribak, J. Benbassat: Significance of microhaematuria in young adults. In: British Medical Journal (Clinical research ed.). Band 288, Nummer 6410, Januar 1984, S. 20–22, ISSN 0267-0623. PMID 6418299. PMC 1444134 (freier Volltext).
- M. H. Khadra et al.: A prospective analysis of 1,930 patients with hematuria to evaluate current diagnostic practice. In: The Journal of Urology. 163, 2000, S. 524–527. PMID 10647670.
- Willibald Pschyrembel: Klinisches Wörterbuch, 267. Auflage, de Gruyter, Berlin, Boston 2017, ISBN 978-3-11-049497-6, S. 710.
- Horst Kremling: Zur Entwicklung der klinischen Diagnostik. In: Würzburger medizinhistorische Mitteilungen 23, 2004, S. 233–261; hier: S. 254 f.
- C. C. Szeto et al.: Prevalence and implications of isolated microscopic hematuria in asymptomatic Chinese pregnant women. In: Nephron. Clinical practice. Band 105, Nummer 4, 2007, S. c147–c152, ISSN 1660-2110. doi:10.1159/000099004. PMID 17259739.
- P. Shen et al.: Useful indicators for performing renal biopsy in adult patients with isolated microscopic haematuria. In: Int. J. Clin. Pract.. 61, 2007, S. 789–794, PMID 17362478.
- Julie R. Ingelfinger: Hematuria in Adults. In: New England Journal of Medicine. Band 385, Nr. 2, 8. Juli 2021, ISSN 0028-4793, S. 153–163, doi:10.1056/NEJMra1604481 (nejm.org [abgerufen am 25. September 2021]).