Blockierung (Manuelle Medizin)
Eine Blockierung (auch reversible segmentale Dysfunktion) ist in der Manuellen Medizin die vorübergehende Einschränkung der Beweglichkeit eines oder mehrerer Gelenke. Blockierungen an den Gelenken der Wirbelsäule sollen eine wichtige Ursache für Rückenschmerzen bei sonst gesunden Menschen sein. Wissenschaftliche Forschungsergebnisse liegen kaum vor, so dass die bislang zu diesem Thema aufgestellten Theorien ungesichert sind.
| Klassifikation nach ICD-10 | |
|---|---|
| M99.0-[1] | Segmentale und somatische Funktionsstörungen |
| ICD-10 online (WHO-Version 2019) | |
Einschränkungen der Beweglichkeit eines Gelenkes aufgrund von nachweis- oder sichtbaren Veränderungen wie Entzündung, Flüssigkeitsansammlung (Erguss), Meniskuseinklemmungen oder Knorpelschäden sind keine Blockierungen im Sinne der Manuellen Medizin. Blockierungen entstehen plötzlich aus vielerlei Gründen und lösen sich meistens kurze Zeit später spontan bei Alltagsbewegungen, wobei oft ein knackendes Geräusch auftritt. Bei einer Blockierung ist die Gelenkbeweglichkeit nie vollständig aufgehoben, sondern in mindestens einer Richtung (z. B. Beugung) frei. Ursächlich wird ein pathologisches Reflexgeschehen diskutiert.
Im Extremfall sollen Blockierungen auch zum Ausgangspunkt von chronischen Schmerzen werden können. Von besonderer klinischer Bedeutung sind sie an der Wirbelsäule. Versuche, dieses Phänomen als solches und seine Auswirkungen zu erklären und – im Falle, dass sich Blockierungen nicht spontan lösen – therapeutisch einzugreifen, haben eine lange Tradition.
Grundlagen
Der Begriff „Blockierung“ im hier beschriebenen Sinn ist ein Schlüsselbegriff in der Manuellen Medizin (syn. Chirotherapie).[2] In anderen Fachgebieten wie Orthopädie, Sport- oder Allgemeinmedizin wird der Begriff zum Teil ebenfalls in diesem Sinne,[3] oder aber (besonders auch in der Orthopädie) im Sinne der allgemeinen Bedeutung des Wortes „Blockierung“ (hier also nach Duden (Gelenk-)Sperre)[4] verwendet.
Typisch für Blockierungen sind die von der Bewegungsrichtung abhängige Intensität der Schmerzwahrnehmung und die Erhöhung des Muskeltonus. Bei Bewegung, beispielsweise einer Drehung, in eine blockierte Richtung ist im Gegensatz zur uneingeschränkten, freien Richtung sowohl das Ausmaß der Bewegung vermindert als auch der Tonus der segmental zugeordneten Muskulatur erhöht.
Die Blockierung ist in der Manuellen Medizin ein kleiner und häufiger klinischer Befund; seine Ursache und sein Entstehungsmechanismus konnten aber bisher nicht ausreichend aufgeklärt werden. Nach heutiger Vorstellung handelt es sich dabei nicht, wie früher oft angenommen, um eine mechanische Gelenksperre, sondern um ein schmerzbedingtes (nozireaktives) Reflexgeschehen.
Funktionelle Anatomie
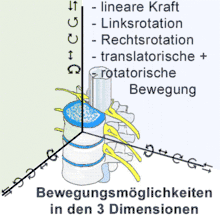
Ein Gelenk ist eine bewegliche Verbindung zwischen zwei oder mehr Knochen. Bewegungen in einem Gelenk finden unabhängig von dessen spezieller Art und Form prinzipiell immer durch Lageveränderung der jeweils gelenkbildenden Knochen relativ zueinander statt. Dabei sind grundsätzlich sechs verschiedene Arten möglich. Dies sind die drei Achsen, um die Rotationen stattfinden können, also Beugung und Streckung sowie Drehung nach links und rechts und Seitwärtsneigung ebenfalls nach links und rechts. Dazu kommen die drei Ebenen, auf denen eine Verschiebung stattfinden kann, also nach vorne und hinten, nach links und rechts sowie nach unten und oben. Ausmaß und Richtung einer Bewegung sind gelenkspezifisch und wurden auch im Bereich der Wirbelsäule vermessen.[5]
Letztlich kommt es bei jeder Bewegung zu abschnittsweise unterschiedlichen Spannungszuständen in den zugeordneten Bandstrukturen und zu Relativbewegungen der jeweiligen Gelenkflächen zueinander. Das Ausmaß der Mobilität ist zwar ein wichtiges Kriterium bei der Diagnostik, jedoch isoliert betrachtet kein Beweis für eine Blockierung, denn bei ihr muss die Beweglichkeit zwar in eine oder in mehrere Richtungen vermindert, aber in mindestens einer Richtung uneingeschränkt vorhanden sein.[6]
Neurophysiologischer Erklärungsansatz
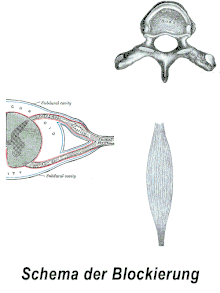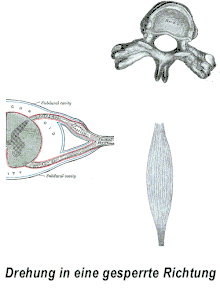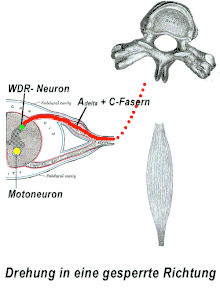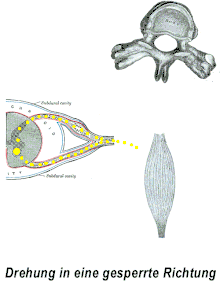
– der Muskel symbolisiert dabei sowohl Extremitäten- als auch autochthone Rückenmuskulatur
Schmerzhafte Störungen am Haltungs- und Bewegungsapparat lassen sich unter neurophysiologischen Gesichtspunkten in einen „gerichteten Rezeptorschmerz“ (klassische Blockierung) sowie die primär und die sekundär erhöhte Schmerzempfindlichkeit (Hyperalgesie) einteilen.
Die derzeitige Vorstellung des Pathogenesemechanismus einer Blockierung ist folgende: Nervenzellen, die auf die Verarbeitung von Schmerzreizen (Aδ- und C-Schmerzfasern) spezialisiert sind, werden durch Schmerzreize elektrisch erregt und leiten diese Erregung an eine weitere Nervenzelle im Rückenmark weiter. Die Erregung dieser zweiten Nervenzelle, WDR-Neuron (wide dynamic range neuron, multirezeptives Neuron im Rückenmark) genannt, wird durch die Ausschüttung der Neurotransmitter Glutamat und Substanz P vermittelt. Die weitere neuronale Verarbeitung des Schmerzreizes erfolgt auf zwei Pfaden: zum einen gelangt die Information über den Nervenzellstrang des Tractus spinothalamicus zum Gehirn, wo die bewusste Wahrnehmung des Schmerzes stattfindet. Zum anderen erfolgt über Axonkollateralen eine Erregung von motorischen Nervenzellen (α- und γ-Motoneuronen) auf der gleichen Ebene im Rückenmark.
Die von diesen motorischen Nervenzellen versorgten Muskeln werden – gemäß ihrer jeweiligen Wirkung an einem Gelenk, also beispielsweise im Sinne einer Beugung oder Streckung – in Agonisten und Antagonisten eingeteilt. Durch die Erregung der motorischen Nervenzellen kommt es zu einer Aktivierung der Agonisten und einer gleichzeitigen Hemmung der Antagonisten (Renshaw-Interneuron) in Sinne der klassischen Schmerzabwehr. Die Aktivierung der Muskulatur äußert sich dabei in einer Tonuserhöhung des Muskels. Neben der Extremitätenmuskulatur (Muskeln der Arme und Beine) wird auch die autochthone Rückenmuskulatur (funktionell: tiefe Wirbelsäulenrotatoren) infolge dieses Reflexbogens in ihrem Tonus gesteigert. Die autochthone Rückenmuskulatur wird in diesem Zusammenhang ebenfalls zu den Agonisten gerechnet. Ihre Tonusveränderungen sind als „Irritationspunkte“ tastbar.[7]
Ursachen und Verlauf
Die Annahmen über die Ursachen von Blockierungen beruhen auf Erfahrungen, sind wissenschaftlich aber nicht belegt. Blockierungen werden teilweise als Folge einer einmaligen „falschen“ Bewegung, als Folge einer statischen Fehlbelastung eines Gelenkes infolge struktureller (z. B. Wirbelasymmetrie oder Fußdeformität) oder funktioneller (z. B. muskuläre Störungen oder Bandinsuffizienz) Defizite und/oder als Störung im nervös-reflektorischen Regelkreis des zugehörigen Segmentes (z. B. Myotom, Dermatom) angesehen.[6] Häufig treten sie aber spontan (ohne erkennbare Ursache) und asymptomatisch (ohne erkennbare Beschwerden) auf und lösen sich oft bei Alltagsbewegungen von selbst. Sie können auch lebensbedrohliche internistische Krankheitsbilder simulieren.[8] In der Sportmedizin sind sie differenzialdiagnostisch bei Schmerzen abzuklären.[9]
Diagnostik
Die Diagnose stützt sich auf die 3-Schritt-Diagnostik.[10] Dabei wird im ersten Schritt palpatorisch festgestellt, ob ein Gelenk frei oder vermindert beweglich ist (sogenannte Hypomobilität). Im zweiten wird dann der segmentale Irritationspunkt (also die oben beschriebenen tastbaren Tonusveränderungen der autochthonen Rückenmuskulatur) aufgesucht. Diese ist auch vorhanden bei primärer und sekundärer Hyperalgesie als Ursache einer Dysfunktion im zugehörigen Segment, also auch bei Veränderungen, die nicht zu den reversiblen Hypomobilitäten gezählt werden. Daher wird erst im dritten Schritt, durch das palpatorische Erkennen der „freien“ Richtung (Muskeltonusreduzierung bei Bewegen des Gelenkes in die schmerzfreie Richtung), die Diagnose „Blockierung“ und damit die Indikation zur entsprechenden Behandlung, z. B. dem Lösen der Blockierung, gestellt. Die Diagnose Blockierung fordert einen positiven Befund in jedem der drei Schritte der Untersuchung.
Die diagnostischen Methoden, die zur Erkennung von Blockierungen durchgeführt werden, sind nicht zuverlässig. Unterschiedliche Untersucher kommen bei den gleichen Patienten zu unterschiedlichen Ergebnissen. Da keine zuverlässigen Tests zur Diagnose von Blockierungen existieren, ist deren Existenz hypothetisch.[11][12]
Die für Kassenärzte in Deutschland von der KBV vorgeschriebene Dokumentation einer Blockierung an der Wirbelsäule umfasst Angaben zu deren Segmenthöhe, Blockierungsrichtung, der muskulären reflektorischen Fixierung sowie den vegetativen und neurologischen Begleiterscheinungen.[13]
Bildgebende Verfahren
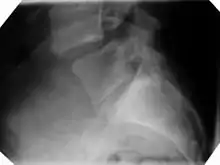
Bis heute kann ein hypomobiles Bewegungssegment der Wirbelsäule lediglich manualmedizinisch (durch Palpation) und nicht bildgebend erfasst werden. Bislang gibt es nur wenige Studien, die sich mit dieser Thematik beschäftigen.[14]
Vor einer Manipulation ist eine Röntgenaufnahme des zu behandelnden Wirbelsäulenabschnittes notwendig. Damit können z. B. knöcherne Verletzungen, Fehlstellungen und Fehlbildungen wie eine Spondylolisthese oder auch Tumoren ausgeschlossen werden, bei denen eine Manipulationsbehandlung grundsätzlich kontraindiziert ist, weil sie in diesen Fällen zu schweren Komplikationen führen kann.[15]
Behandlung
Da es sich bei einer Blockierung um eine reversible, segmentale Bewegungsstörung handelt, ist das Ziel der Behandlung die vollständige Wiederherstellung der Beweglichkeit des betroffenen Gelenkes. Diese Maßnahme wird als Deblockieren bezeichnet. Dazu gibt es grundsätzlich verschiedene Vorgehensweisen, meist Handgrifftechniken oder angeleitete, vom Patienten aber selbst aktiv ausgeführte Bewegungen. Eine erfolgreiche Behandlung löst die Blockierung unverzüglich und stellt damit die physiologische Beweglichkeit des betroffenen Gelenkes sofort wieder her.[16] Der gleiche Effekt kann aber auch spontan (ohne therapeutische Maßnahmen) oder nach Verabreichung schmerzlindernder oder muskelentspannender Medikamente einsetzen. Vorbeugend kann gezieltes, regelmäßiges körperliches Training (Trainingstherapie) hilfreich sein.[17]
Die therapeutische Wirksamkeit von Manipulationen zur Auflösung von Blockierungen an der Wirbelsäule wurde wiederholt wissenschaftlich untersucht. Insgesamt fanden sich im Vergleich zu konventionellen Behandlungen (wie medikamentöse Schmerztherapie, Physiotherapie) und Scheinbehandlungen nur minimale Vorteile bei einigen Arten von Rückenschmerzen und widersprüchliche Ergebnisse bei Kopfschmerzen. Dem stehen die Strahlenbelastung durch die notwendigen Röntgenuntersuchungen, häufige leichte unerwünschte Wirkungen und die Gefahr (vermutlich) seltener schwerer Komplikationen gegenüber. Daher sind die Empfehlungen, die aus den verfügbaren Studien abgeleitet werden, unterschiedlich.[18]
Geschichtliche Aspekte
Versuche, das Auftreten von Blockierungen zu erklären, haben eine lange Tradition. Bereits Hippokrates beschrieb eine Art funktionelle „Verstellung“ von Gelenken der Wirbelsäule und bezeichnete sie als Parathremata.[19] Bis weit ins 20. Jahrhundert wurden unterschiedliche Theorien und Arbeitshypothesen entwickelt, um die Pathogenese der Blockierung zu erklären. 1908 postulierte Andrew Taylor Still eine Störung der Zirkulation von Gewebeflüssigkeit und 1933 Daniel David Palmer eine Subluxation oder Nerveneinklemmung. Ludwig Zukschwerdt (1960) und Wilhelm Doerr (1962) gingen von einer Meniskuseinklemmung aus, James Cyriax (1969) und James Waddingham Fisk (1977) hingegen von einer Verklemmung von Bandscheibengewebe und Wolf J. (1969)[20] von einer Störung der Gleitfähigkeit der Gelenkoberfläche.[6]
Den grundlegend neuen Aspekt, dass die Blockierung nicht in erster Linie auf einer Störung des Gelenkes selbst beruht, sondern durch die nervös-reflektorische Steuerung des Gelenkes entsteht, führten Irvin Korr (1975) und Jiří Dvořák (1983) ein.[6]
Unterschiedliche Hypothesen sind im Laufe der Zeit auch zur Erklärung von häufigen Begleitphänomenen aufgestellt worden. Als organische Korrelate von Irritationspunkten wurde beispielsweise eine Verquellung des Bindegewebes, das die Gelenke umgibt (periartikuläres Bindegewebe), angenommen. Alternativ wurden Irritationspunkte als Folge schmerzhafter Vorwölbungen der Gelenkkapseln angesehen. Das häufig auftretende knackende Begleitgeräusch beim Lösen einer Blockierung wurde unter anderem als Folge eines Unterdruckphänomens im Gelenkspalt oder Lösen einer Gelenkknorpeladhäsion verstanden.
Literatur
Einzelnachweise
- Alphabetisches Verzeichnis zur ICD-10-WHO Version 2019, Band 3. Deutsches Institut für Medizinische Dokumentation und Information (DIMDI), Köln, 2019, S. 205
- Weiterbildungsordnung der Bayerischen Landesärztekammer (PDF; 442 kB)
- a) K.-B. Baller: Standards der Sportmedizin: Die Untersuchung der Wirbelsäule in der Sportmedizin – Teil 3. In: Deutsche Zeitschrift für Sportmedizin. 2000, S. 213–214, ISSN 0344-5925. (online)
b) AWMF-Leitlinie (Orthopädie): Muskulärer Schiefhals. (online)
c) AWMF-Leitlinien: Kreuzschmerzen. (online) - a) AWMF-Leitlinie (Orthopädie): Osteochondrosis dissecans des Kniegelenkes. (online)
b) AWMF-Leitlinie (Orthopädie): Gonarthrose. (online)
c) AWMF-Leitlinie (Orthopädie): Patellaluxation. (online) - L. E. Koch u. a.: Messmethode zur Darstellung der isolierten Kopfgelenkbeweglichkeit bei Kindern und Erwachsenen. In: Manuelle Medizin. 2003, S. 30–32, Verlag Springer, Berlin/Heidelberg, ISSN 0025-2514 (Print), 1433-0466 (Online).
- H. D. Neumann: Manuelle Medizin. Springer-Verlag, New York/Berlin/Heidelberg 1989, ISBN 0-387-50511-3, S. 5–10.
- E.-J. Speckmann, W. Wittkowski: Das Substrat der „Blockierung“ – Neurophysiologische Grundlagen der Manuellen Medizin. In: Manuelle Medizin. 1997, S. 176–183, Verlag Springer, Berlin/Heidelberg, ISSN 0025-2514 (Print), 1433-0466 (Online).
- A. Fischer u. a.: Differentialdiagnose Thoraxschmerz in der inneren Medizin. In: Manuelle Medizin. 2006, S. 530–532, Verlag Springer, Berlin/Heidelberg, ISSN 0025-2514 (Print), 1433-0466 (Online).
- F. Mayer: Verletzungen und Beschwerden im Laufsport: Schlusswort. In: Deutsches Ärzteblatt. 2001; 98(44) (online).
- M. J. Stochkendahl u. a.: Manuelle Untersuchung der Wirbelsäule – Ein systematischer, kritischer Review zur Reproduzierbarkeit. In: Manuelle Medizin. 2007, S. 301–308, Verlag Springer, Berlin/Heidelberg, ISSN 0025-2514 (Print), 1433-0466 (Online).
- L. Hestbaek, C. Leboeuf-Yde: Are chiropractic tests for the lumbo-pelvic spine reliable and valid? In: J Manipulative Physiol Ther. 2000; 23(4), S. 258–275. PMID 10820299
- S. French, S. Green, A. Forbes: Reliability of chiropractic methods commonly used to detect manipulable lesions in patients with chronic low-back pain. In: J Manipulative Physiol Ther. 2000; 23(4), S. 231–238. PMID 10820295
- Kassenärztliche Bundesvereinigung: Bekanntmachungen: Beschlüsse und Feststellungen der Arbeitsgemeinschaft Ärzte/Ersatzkassen der 191. Sitzung am 26. März 1997. In: Deutsches Ärzteblatt. 1997; 94(21), S. A-1452 / B-1234 / C-1107 (online).
- z. B. U. Wolf, M. Brockmann, A. Wilke: Imaging of blocks in the spine with bone scintigraphy (SPECT). In: Biomed Tech (Berl). 2000; 45(7–8), S. 206–210. PMID 10975149.
- H. Lohse-Busch: Fallgruben für Arzt und Patient. In: Manuelle Medizin. Springer, Berlin/Heidelberg 2004, S. 427–434, ISSN 0025-2514 (Print), 1433-0466 (Online).
- R. Kittel u. a.: Blockierung der Halswirbelsäule in den Segmenten C3 bis C5. In: Manuelle Medizin. Springer, Berlin/Heidelberg 2002, S. 325–329, ISSN 0025-2514 (Print), 1433-0466 (Online).
- G. Müller: Trainingstherapie im Rahmen der Manuellen Medizin. In: Manuelle Medizin. Springer, Berlin/Heidelberg 1997, S. 210–219, ISSN 0025-2514 (Print), 1433-0466 (Online).
- E. Ernst, P. H. Canter: A systematic review of systematic reviews of spinal manipulation. In: J R Soc Med. 2006; 99, S. 192–196, doi:10.1258/jrsm.99.4.192 (online) (Memento vom 11. Mai 2008 im Internet Archive)
- Vgl. K. Lewit: Manuelle Medizin bei Funktionsstörungen des Bewegungsapparates. Elsevier, 2006, ISBN 3-437-57190-7, S. 1 (online); K.A. Ligeros: How Ancient Healing Governs Modern Therapeutics. Kessinger Publishing, 2003, ISBN 0-7661-3266-8, S. 420 (online).
- J. Wolf: Die Chondrosynovialmembran als einheitliche Auskleidungshaut der Gelenkhöhle mit Gleit- und Barrierefunktion. In: Manuelle Medizin. Springer-Verlag, New York/Berlin/Heidelberg 1969, S. 25, ISSN 0025-2514 (Print).