Regionalanästhesie
Die Regionalanästhesie (oder regionale Schmerztherapie) bezeichnet als Überbegriff eine Reihe von Anästhesie-Verfahren, die eine Schmerzausschaltung bestimmter Körperregionen (regionale Schmerzbekämpfung) zum Ziel haben, ohne das Bewusstsein zu beeinträchtigen. Diese Regionalanästhesie-Verfahren bewirken durch gezielte Applikation von Anästhetika, meist Lokalanästhetika, die zeitweilige, umkehrbare Funktionshemmung von Nerven und führen dabei zu Empfindungslosigkeit und Schmerzfreiheit, teilweise auch zur Hemmung der aktiven Beweglichkeit in Teilbereichen des Körpers. Die Durchführung einer solchen „Teilnarkose“ erfolgt als einmalige Injektion oder durch Platzierung eines Schmerzkatheters, über den auch nach dem operativen Eingriff eine effektive Schmerztherapie weitergeführt werden kann. Die Kombination von Regional- und Allgemeinanästhesie (Narkose) wird als Kombinationsanästhesie bezeichnet.[1]
Systematik
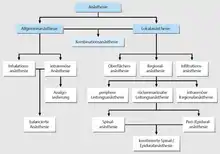
Der Begriff der Regionalanästhesie wird aus historischen und pharmakologischen Gründen meist der Lokalanästhesie untergeordnet.[1] Die Nomenklatur der Einteilung ist jedoch nicht einheitlich, manchmal wird die Regionalanästhesie getrennt geführt. Es werden die periphere, rückenmarksnahe, intravenöse und infiltrierende Regionalanästhesien unterschieden.
Leitungsanästhesien
Als Leitungsanästhesie bezeichnet man ein Verfahren, das durch die Injektion von Anästhetika in die unmittelbare Nähe von Nerven die Weiterleitung von Schmerzimpulsen in afferenten Nervenfasern hemmt. Leitungsanästhesien werden weiter in periphere und rückenmarksnahe Verfahren unterteilt.
Periphere Regionalanästhesieverfahren
Bei peripheren Regionalanästhesieverfahren wird die gezielte Blockade von einzelnen Nerven oder von Nervenplexus bezeichnet, die ein bestimmtes Gebiet des Körpers versorgen. Diese werden mit Hilfe der an anatomischen Landmarken orientierten Technik, eines Nervenstimulators oder unter Ultraschallkontrolle[2] aufgesucht und durch das Einspritzen eines Lokalanästhetikums durch eine Kanüle betäubt. Durch die ultraschallgesteuerte Technik, die sich seit einigen Jahren als Standard etabliert, lassen sich die Versageraten der Blockaden vermindern, die Wirkdauer verlängern, und das Risiko, ein Blutgefäß zu verletzen, verringern.[3] Häufige Verfahren sind am Arm (der oberen Extremität) Blockaden des Plexus brachialis (Interskalenäre Blockade, Infraklavikuläre Plexusblockade, Axilläre Blockade) sowie Blockaden einzelner Nerven des Armes oder der Finger (Oberst-Block). Am Bein werden Blockaden des Plexus lumbalis (Psoas-Kompartment-Blockade, Blockaden des Nervus femoralis, Blockaden des Nervus obturatorius) und des Plexus sacralis (Nervus-ischiadicus-Blockaden) neben der Blockade von Einzelnerven (Fußblock u. a.) eingesetzt. In der Augenheilkunde sind Peri- und Retrobulbäranästhesien, insbesondere bei intraokularen Eingriffen, verbreitet, teils in Kombination mit einem sogenannten Fazialisblock zur temporären Lähmung des Musculus orbicularis oculi.[4] Am häufigsten wird die Leitungsanästhesie in der Zahnmedizin, meist zur Blockade des Nervus mandibularis, aber auch anderer peripherer Nerven, eingesetzt.
Um den Nerven oder das Nervenbündel effektiv zu betäuben, ist es notwendig, mit der Nadelspitze das Betäubungsmittel möglichst nah an den Nerven zu spritzen, damit es sich dort um den Nerven verteilen kann. Dabei darf die Nadel keine inneren Verletzungen wie beispielsweise der Lunge verursachen und die Nadelspitze sollte nicht in Gefäße gelangen, um eine lebensbedrohliche Vergiftung (systemische Lokalanästhetikaintoxikation) zu vermeiden. Zu nah darf die Nadel dem Nerven dabei jedoch nicht kommen, um ein Einspritzen in den Nerven und dadurch einhergehende Nervenschädigung zu vermeiden. Gemäß Leitlinie der Deutschen Gesellschaft für Anästhesie und Intensivmedizin kann für das Aufsuchen des Nerven Ultraschall oder Nervenstimulation oder beides gleichzeitig eingesetzt werden. Bei Verwendung von Ultraschall sollte dabei die Lage der Nadelspitze immer sicher darstellbar sein. Um dies zu erleichtern, sind Nadeln erhältlich, die sich dank einer angerauhten oder eingekerbten Oberfläche im Ultraschallbild besser darstellen. Wird der Nerv mit elektrischer Nervenstimulation aufgesucht, sollen Stromimpulse mit 2 Hz, 0,1 ms Impulsbreite und einer Stromstärke von 2,0 bis 0,5 mA genutzt werden, damit die Nadelspitze in der Nähe des Nerven eine Muskelaktivität auslösen kann. Lässt sich unter 0,5 mA eine Muskelaktivität auslösen, ist die Nadel möglicherweise zu nah am Nerven, so dass die Nadelspitze in diesem Fall etwas zurückgezogen werden sollte. Bei rein sensiblen Nerven sollte ein breiterer Impuls (1,0 ms) genutzt werden, um eine sensible Reaktion zu erhalten. Ebenso kann durch Diabetes, Polyneuropathie oder Niereninsuffizienz die Erregbarkeit von Nerven reduziert sein. Entweder kann dann die Impulsbreite auf 1,0 ms erhöht werden oder die Stromstärke erhöht werden.[5]
Rückenmarksnahe Regionalanästhesieverfahren
Als rückenmarksnahe, zentrale oder neuroaxiale Regionalanästhesieverfahren (im Österreichischen, insbesondere in der Geburtshilfe, auch Kreuzstich genannt) werden die Spinalanästhesie und Epiduralanästhesie (synonym Periduralanästhesie) zusammengefasst. Bei diesen wirken die Lokalanästhetika auf die Nervenwurzeln, die vom Rückenmark ausgehen, ein. Bei der Spinalanästhesie wird der Liquorraum auf der Höhe der Lendenwirbelsäule punktiert und durch das Einspritzen der Medikamente eine rasch einsetzende, komplette Anästhesie der unteren Körperhälfte bewirkt. In der Regel wird eine Einmalinjektion vorgenommen. Bei der Periduralanästhesie hingegen kommt der zumeist eingebrachte Katheter im Periduralraum zu liegen, so dass das Lokalanästhetikum hauptsächlich außerhalb der Hirnhäute auf die vom Rückenmark abgehenden Spinalnerven einwirkt. Während bei der Spinalanästhesie durch die Verteilung der Medikamente alle Nervenfasern unterhalb der Punktionsstelle und dadurch die gesamte untere Körperhälfte betäubt sind, wird bei der Periduralanästhesie eine Betonung der Anästhesie in der Punktionshöhe erreicht. Die kombinierte Spinal- und Epiduralanästhesie vereinigt beide Verfahren in sich, wobei der schnelle und komplette Wirkeintritt der Spinalanästhesie mit der lange anhaltenden Wirksamkeit des Epiduralkatheters zusammenspielt.
Intravenöse Regionalanästhesie
Bei der intravenösen Regionalanästhesie nach Bier werden die Lokalanästhetika hingegen nicht in die Nähe von Nerven, sondern in zuvor entleerte Venen einer zuvor abgebundenen Extremität, meist des Armes, eingespritzt. Von dort diffundieren die Wirkstoffe in die sensiblen Nervenenden und Nervenbahnen.
Infiltrationsanästhesie
Bei der Infiltrationsanästhesie wird das Lokalanästhetikum ins Gewebe des zu anästhetisierenden Zielgebiets infiltriert. Eine häufige Anwendung findet die Infiltrationsanästhesie in der Zahnmedizin bei allen Eingriffen, bei denen keine Leitungsanästhesie durchgeführt wird. Zur Verringerung der Toxizität (durch Verzögerung der Resorption) und zur Verlängerung der Wirkungsdauer wird ein Lokalanästhetikum verwendet, dem ein Vasokonstriktor (Adrenalin, Noradrenalin) in geringen Dosen hinzugesetzt ist.
Geschichte
Vom Altertum bis zum Mittelalter wurde lokale bzw. regionale Schmerzlinderung unter anderem durch Umschläge, Pflaster und Salben, etwa mit Mandragora, Hyoscyamus, Akonitum, Mohnsaft oder indischem Hanf, erreicht, wenn auch nicht ausreichend für chirurgische Eingriffe. Die Kühlung der Haut zu Kälteanästhesie war eine wohl schon in der Antike genutzte Methode zur Schmerzlinderung von Körperstellen. Beim von Cajus Plinius Secundus (Historia naturalis. Buch 36) im 1. Jahrhundert n. Chr. erwähnten „Stein von Memphis“, der kleingerieben und mit Essig vermischt auf eine zu operierende Stelle gelegt wurde, soll eine schmerzlindernde (analgetische) Wirkung erzielt worden sein – möglicherweise durch eine örtlich begrenzte Abkühlung durch Kohlendioxid, das durch die chemische Reaktion von im Steinpulver enthaltenen Carbonaten mit Essigsäure freigesetzt wird.[6] Eine frühneuzeitliche und wirksamere Form der regionalen Schmerzbekämpfung war die Kompression von Nervenstämmen, wie sie der französische Chirurg Ambroise Paré 1550 beschrieb. Er verwendete ein Band, mit dem er vor einer Amputation Extremitäten durch Abschnürung unempfindlich machte. Diese Methode benutzte um 1660 in Italien auch Valverdi als ligatura fortis. 1784 hatte der englische Chirurg James Moore eine Kompressionsanästhesie für die Versorgungsgebiete des Nervus ischiadicus oder die des Nervus cruralis beschrieben, bei der ein Eisenring mit zwei Druckpelotten auf den jeweiligen Nerven drückt, wobei die Anwendung allerdings selbst schmerzhaft war.[7] Im Jahr 1884, noch vor dem Aufkommen der Infiltrationsanästhesie im Jahr 1892, begann die Entwicklung der Leitungsanästhesie mit William Stewart Halsted und Richard L. Hall, die eine Kokainlösung[8] in die Nähe der betreffenden Nervenstämme zur Schmerzausschaltung bei Operationen am Unterarm und Unterkiefer injizierten. Im Jahr 1897 führte George Washington Crile in Cleveland eine Oberschenkelamputation durch, die ihm durch Anwendung der Leitungsanästhesie schmerzlos gelang. Die Methode wurde von Harvey Cushing[9] dann weiter ausgebaut und bei der operativen Behandlung von Leistenhernien und vergrößerten Schilddrüsen eingesetzt.[10] Als erste moderne Regionalanästhesieverfahren führte der Kieler Chirurg August Bier (1861–1949) 1898 die Spinalanästhesie als Lumbalanästhesie[11] und 1908 die intravenöse Regionalanästhesie ein.[12] 1901 veröffentlichten die französischen Ärzte Fernand Cathelin (1873–1945) und Jean Athanase Sicard (1872–1929) unabhängig voneinander erste Erfahrungen mit der Periduralanästhesie.
Anwendungsgebiete
Regionalanästhetische Verfahren werden in den letzten Jahren zunehmend eingesetzt. Vor allem die sehr gute Wirksamkeit gegen postoperative Schmerzen im Verhältnis zu geringen Nebenwirkungen und die daraus resultierende kürzere Verweildauer im Aufwachraum und evtl. im Krankenhaus überhaupt sprechen für diese Verfahren. Zudem gibt es eine geringere Belastung des Herz-Kreislauf-Systems und dadurch auch eine geringere Morbidität.[13]
Häufig durchgeführt werden regionalanästhetische Verfahren für:
- Zahnärztliche Behandlungen
- Eingriffe an den Extremitäten, Schulter und Hüftgelenk
- Eingriffe am Unterbauch
- Eingriffe in Geburtshilfe und Gynäkologie
- Gefäßchirurgische Eingriffe (A. carotis)
- Urologische Eingriffe (Prostata, Blase, Geschlechtsorgane)
- Postoperative Schmerzbehandlung
- Patienten mit chronischer Analgetikaeinnahme/Drogenabusus
- Fast-Track-Chirurgie
Die Verfahren dürfen nicht angewendet werden bei:
- Ablehnung durch den Patienten
- nicht kooperativer Patient
- Infektion im Punktionsbereich oder distal davon
- Allergie gegen das Lokalanästhetikum
- Allergie gegen Zusatzbestandteile des Lokalanästhetikums (z. B. Konservierungsmittel)
- Unverträglichkeit von Vasokonstringentien bei bestimmten LA-Kombinationspräparaten
- Schock
- Sepsis
- Immunsuppression
- Gerinnungsstörung bzw. therapeutische Antikoagulation
Siehe auch
Literatur
- J. B. Brückner (Hrsg.): Regionalanästhesie. Ergebnisse des Zentraleuropäischen Anästhesiekongreßes, Berlin 1981 (= Anästhesiologie und Intensivmedizin. Band 148). Springer-Verlag, Berlin 1982, ISBN 3-540-11744-X.
- H. Orth, I. Kis: Schmerzbekämpfung und Narkose. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 1–32, hier: S. 17–20 (Regionale Schmerzbekämpfung).
Einzelnachweise
- H. A. Adams, E. Kochs, C. Krier: Heutige Anästhesieverfahren - Versuch einer Systematik. In: Anästhesiol Intensivmed Notfallmed Schmerzther. 36, 2001, S. 262–267. doi:10.1055/s-2001-14470, PMID 11413694.
- P. Marhofer, M. Greher, S. Kapral: Ultrasound guidance in regional anaesthesia. In: Br J Anaesth. 94(1), Jan 2005, S. 7–17. Epub 2004 Jul 26. Review. PMID 15277302
- M. S. Abrahams, M. F. Aziz, R. F. Fu, J. L. Horn: Ultrasound guidance compared with electrical neurostimulation for peripheral nerve block: a systematic review and meta-analysis of randomized controlled trials. In: Br J Anaesth. 102(3), Mar 2009, S. 408–417. Review. PMID 19174373
- Volker Hessemer: Peribulbäranästhesie versus Retrobulbäranästhesie mit Fazialisblock - Techniken, Lokalanästhetika und Zusätze, Akinesie und sensible Blockade, Komplikationen. Thieme eJournal. In: Klinische Monatsblätter Augenheilkunde. 204(2), 1994, S. 75–89, doi:10.1055/s-2008-1035503.
- S1-Leitlinie Empfehlung: Thorsten Steinfeldt: Nervenlokalisation zur peripheren Regionalanästhesie. In: Anästhesiologie und Intensivmedizin. 12, 2013, S. 662–666.
- Vgl. auch Claudia Richter: Schlafmachende Schwämme. In: Pharmazeutische Zeitung. Band 31, 2. August 1999.
- Vgl. auch www.ai-online.info.
- William S. Halsted: Practical comments on the use and abuse of cocaine. In: New York Medical Journal. Band 42, 1885, S. 294 ff.
- Harvey W. Cushing: Cocaine anaesthesia in the treatment of certain cases of hernia and in operations for the thyroid tumors. In: John Hopkins Hospital Bulletin. Band 9, 1898, S,. 192 ff.
- H. Orth, I. Kis: Schmerzbekämpfung und Narkose. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 1–32, hier: S. 17 und 19.
- A. Bier: Versuche über die Cocainisierung des Rückenmarks. In: Deutsches Zentralblatt für Chirurgie. Band 51, 1899, S. 361–368.
- A. Bier: Über einen neuen Weg Localanästhesie an den Gliedmassen zu erzeugen. In: Archiv für klinische Chirurgie. Band 86, 1908, S. 1007–1016.
- R. Schäfer, P. Söding: Klinikleitfaden Anästhesie. Urban & Fischer, München 2010.