Erfrierung
Unter Erfrierung (lateinisch Congelatio) versteht man eine Schädigung des Gewebes von Lebewesen durch Kälteeinwirkung. Sie tritt besonders häufig an kälteexponierten Körperstellen (Ohrmuschel, Nase), ungenügend kältegeschützten Gliedmaßen (Finger, Zehen) und unter Umständen zugleich mit einer allgemeinen Unterkühlung auf. Dagegen führt ein örtlich begrenzter direkter Kontakt mit extrem kalten Substanzen, wie beispielsweise Trockeneis oder flüssigem Stickstoff, bei mangelhaft isolierendem Transportbehälter oder technisch verursachten Unfällen als örtlicher Kälteschaden zu Symptomen, die einer Verbrennung ähneln und deshalb als Kälteverbrennung bezeichnet werden.
| Klassifikation nach ICD-10 | |
|---|---|
| T33.- | Oberflächliche Erfrierung |
| T34.- | Erfrierung mit Gewebsnekrose |
| T35.- | Erfrierung mit Beteiligung mehrerer Körperregionen und nicht näher bezeichnete Erfrierung |
| ICD-10 online (WHO-Version 2019) | |
Einteilung in Schweregrade
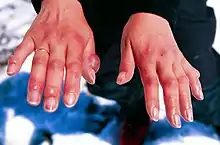
Die Abläufe in Erfrierungswunden gleichen den Verbrennungswunden, sodass die Klassifikation nahezu gleich ist. Erfrierungen werden je nach Schwere in drei[1] bis vier Grade eingeteilt:
- Erfrierung 1. Grades (Congelatio erythematosa): taubes und blasses Hautareal, Schwellung der Hautpartie, Schmerzen
- Erfrierung 2. Grades (Congelatio bullosa): Rötung oder blau-rote Hautfarbe, Schwellung und Blasenbildung
- Erfrierung 3. Grades (Congelatio gangränosa): Demarkierung (Abgrenzung von zerstörtem und gesundem Gewebe) bzw. beinahe schmerzfreies Absterben des Gewebes
- Erfrierung 4. Grades: Vereisung und völlige Gewebezerstörung
Symptome
„Frostgefühl“ in Händen und Füßen, Empfindung von zu kleinen Schuhen, blaurote Flecken sind Symptome von Erfrierungen. Erfrorene Körperteile sind zunächst weiß-grau, weich und schmerzhaft (wie Nadelstiche), später sind sie gefühllos und hart bis zur Brüchigkeit. Die Grenze zwischen erfrorenem und gesundem Körpergewebe ist nicht deutlich erkennbar (s. o. Demarkierung).
2007 wurde erstmals erkannt, weshalb Erfrierungen der Akren, also der endständigen Körperteile wie Nasenspitze, Ohren oder Finger, überhaupt Schmerzen bereiten können. Normalerweise werden durch Schmerzreize erzeugte Aktionspotentiale in Nervenfasern durch das Öffnen von Ionenkanälen für Natrium ausgelöst. Unterhalb von 10 °C stellen diese allerdings ihre Funktion ein. Nun wurde ein anders aufgebauter Typ von Natriumkanälen entdeckt, der sich auch unter 10 °C öffnen kann. Bei Normaltemperatur scheint dieser Weg inaktiv zu sein. Offenbar handelt es sich um ein Notfallsystem, das dem Organismus die drohende Erfrierung von Körperteilen meldet.[2]
Ursachen und Auftreten
Begünstigend für Erfrierungen sind akute Alkoholvergiftungen. Alkohol verstärkt und beschleunigt eine Unterkühlung, da sich die Blutgefäße in der Haut erweitern und der Körper umso mehr Wärme an die Umgebung abführt. Der Betrunkene fühlt sich subjektiv warm. Der so durch die Rauschwirkung die Gefahr (Zeitdauer, Kälte) unter- und sich selbst überschätzende Betroffene ist zumeist infolge Müdigkeit und Benommenheit nicht mehr in der Lage Hilfe anzufordern.[3] Aus diesen Erfahrungen leitet sich die unbedingte Empfehlung ab, bei organisierten Winterhilfsaktionen auf jedweden Alkoholkonsum zu verzichten und Alleingänge wegen fehlender gegenseitiger Hilfe zu vermeiden.
Bergsteiger sind eine Risikogruppe für Erfrierungen, da sie vergleichsweise häufig und unerwartet in Notsituationen kommen, ohne unverzügliche Gegenmaßnahmen ergreifen zu können.
Eine eigene Gefahr stellt der Windchill-Effekt dar. Bei höheren Windgeschwindigkeiten genügen schon weniger tiefe Lufttemperaturen oder kürzere Expositionszeiten um zu Erfrierungen zu führen, da der Wärmeabfluss vom Körpergewebe nach außen mit der Windgeschwindigkeit steigt. Besonders betroffen sind dabei unbedeckte Hautpartien wie etwa das Gesicht. Winddurchlässige Kleidungsstücke, wie eine locker gestrickte Wollmütze oder auch Öffnungen (Ärmelöffnungen, geöffnete Taschen, weite Jacken) erlauben Luftströmungen bis in Körpernähe. Winddichte Kleidung sollte daher besonders am Rand am besten mit Gummisaum eng am Körper anliegen, um die Wirkung des Winds abzuhalten. Der Windchill-Effekt hat daher eine hohe Bedeutung für Wintersportler, Motorschlittenfahrer (Fahrtgeschwindigkeit) und Bergsteiger (Bergwind). Wird er nicht von vornherein berücksichtigt und paart sich mit der Gefühllosigkeit und damit Schmerzunempfindlichkeit der betroffenen Hautpartien, so kann es leicht zu schwerwiegenden Erfrierungen kommen.
Therapie
Die Beurteilung einer Erfrierung, im Rahmen eines Notfalls, ist schwer und meist erst nach einigen Tagen eindeutig möglich, daher sollte im Zweifelsfall immer von einer Erfrierung ausgegangen werden. Ab einer Erfrierung 2. Grades, deren Heilung frühestens nach 6 Wochen erfolgt, ist eine stationäre Behandlung erforderlich.
Schlecht durchblutete Körperteile mit einer großen Oberfläche und vergleichsweise kleinem Volumen sind besonders gefährdet Erfrierungen zu erleiden. Beispiele dafür sind die Finger, Zehen, Ohren, Nasenspitze und die Knie.[4] Folgende Maßnahmen sollte man als Ersthelfer in einem Notfall durchführen[5]:
- Rettungsdienst über die Rufnummer 112 (in Europa) oder eine andere örtliche Notrufnummer alarmieren
- Körpertemperatur des Patienten erhalten, im Idealfall langsam, ggf. im Wasserbad, anheben. Eine Rettungsdecke oder das Verabreichen warmer Getränke unterstützen diesen Vorgang
- Erwärmen der betroffenen Körperstellen durch den eigenen Körper des Ersthelfer.
- Die Wunden mit einer keimfreien Wundauflage versorgen, wobei man Finger und Zehen einzeln verbinden und keinen Fäustlingverband anlegen sollte
- Die geschädigten Körperareale vor weiteren Kälteeinwirkungen schützen
- Keine mechanische Belastungen, wie etwa Drücken oder Reiben, auf die verletzten Areale ausüben. Die betroffenen Areale sollten auch nicht bewegt werden
- Weiter allgemeine Maßnahmen im Rahmen der Ersten Hilfe[6]
- Nasse Kleidungsstücke gegebenenfalls entfernen[4]
- Kein schnelles Auftauen der betroffenen Areale durch heißes Wasser vornehmen
- Beengende Kleidungsstücke öffnen
Besonders starke Gewebsschäden entstehen durch mechanische Einwirkungen wie zum Beispiel Reiben oder Massieren. Ebenso führen ein wiederholtes Einfrieren und Auftauen der betroffenen Stellen zu starken Schäden. Eingefrorene Extremitäten sollten daher unbedingt erst an einem dauerhaft warmen Ort aufgetaut werden.[7]
Komplikationen von Erfrierungen sind Infektionen des verletzten Gewebes und der Verlust der betroffenen Körperteile.[6]
Spezielle Therapie
Im Notfall können ggf. Schmerzmittel wie etwa Fentanyl und Sedativa zum Beispiel Midazolam appliziert werden. Damit werden Schmerzen therapiert und Stress reduziert. Sekundär führt diese Therapie zu einer Erweiterung der Blutgefäße.[4] Des Weiteren werden Antibiotika, Heparin, NSAID und Dextraninfusionen zur Behandlung verwendet.[7]
Alternative Lehrmeinung
Fritsch (2009) empfiehlt ein schnelles Auftauen der betroffenen Areale mit ca. 40 Grad Celsius heißem Wasser. Damit wäre die alte Lehrmeinung des langsamen Auftauens falsch. Das langsame Auftauen verursacht toxische Gewebsschäden. Durch rasches Auftauen kann dies vermieden werden. Der Nachteil des schnellen Auftauens ist, dass es zu einer Unterversorgung von Sauerstoff in dem betroffenen Areal kommt. Dies geschieht durch die noch nicht voll funktionsfähige Blutzirkulation. Insgesamt sei das schnelle Auftauen vorteilhafter.[7]
Siehe auch
Weblinks
Einzelnachweise
- Klaus-Jürgen Bauknecht, Joachim Boese-Landgraf: Wunde, Wundheilung, Wundheilungsstörung, Wundbehandlung, Tetanusprophylaxe. In: Rudolf Häring, Hans Zilch (Hrsg.): Lehrbuch Chirurgie mit Repetitorium (Berlin 1986). 2., durchgesehene Auflage. Walter de Gruyter, Berlin / New York 1988, ISBN 3-11-011280-9, S. 7–17, hier: S. 8 f.
- Bild der Wissenschaft, 11/2007, S. 40. Originalquelle nicht genau angegeben („Wissenschaftler aus Erlangen“).
- Kältetod im Rausch. In: Die Zeit, Nr. 6/2008.
- Hansak Peter, Bärnthaler Martin, Pessenbacher Klaus, Petutschnigg Berthold: LPN-Notfall-San Österreich: Lehrbuch für Notfallsanitäter, Notfallsanitäter mit Notfallkompetenzen und Lehrsanitäter. 2., überarbeitete Auflage. Band 1. Verlagsgesellschaft Stumpf+ Kossendey, Edewecht 2018, ISBN 978-3-943174-31-1, S. 804–806.
- Carolina Töpfer, Christiane Fuchs: Erfrierungen: Erste Hilfe, 2019. Abgerufen am 23. August 2021
- Sanitätshilfe Ausbildung. 7. Auflage Version März 2016. Österreichisches Rotes Kreuz Generalsekretariat, ISBN 978-3-902332-18-9, S. G 28.
- Fritsch: Dermatologie & Venerologie für das Studium. Springer Verlag, Heidelberg 2009. S. 81f.