Morbus Dupuytren
Der Morbus Dupuytren (Dupuytren-Kontraktur, IPA-Aussprache: [dypɥ'tʁɑ̃]) ist eine gutartige Erkrankung des Bindegewebes der Handinnenfläche (Palmaraponeurose). Im Jahr 1832 stellte Baron Guillaume Dupuytren (1777–1835) die nach ihm benannte Erkrankung in Paris vor. Sie wurde 1777 von Henry Cline und Sir Astley Cooper jedoch erstmals beschrieben. Die auslösende Ursache konnte bis heute nicht gefunden werden. Der Morbus Dupuytren zählt zum Kreis der Fibromatosen. Betroffen ist meistens der Ring- oder Kleinfinger, jedoch kann jeder Finger betroffen sein.[1]

| Klassifikation nach ICD-10 | |
|---|---|
| M72.0 | Fibromatose der Palmarfaszie [Dupuytren-Kontraktur] |
| ICD-10 online (WHO-Version 2019) | |
Epidemiologie
Männer sind 3- bis 4-mal häufiger betroffen als Frauen. Die weltweite Prävalenz liegt bei circa 8 %. Die Inzidenz steigt mit dem Alter von 50 pro 100.000 pro Jahr bei unter 50-Jährigen, über 150 bei 50- bis 59-Jährigen auf 300 bei 60- bis 69-Jährigen und 40 bei 70- bis 79-Jährigen.[2]
Der Morbus Dupuytren ist vor allem genetisch bedingt, nach einer dänischen Zwillings-Kohortenstudie macht die genetische Belastung 80 % der Ätiologie aus. In genomweiten Assoziationsstudien wurden 26 mit dem Morbus Dupuytren assoziierte Genombereiche identifiziert, wobei multiple Gene mit verzögerter und variabler Expression an der Ausbildung der Palmarfibromatose beteiligt sind. Eine früher postulierte "Wikinger"-Hypothese, dass der Morbus Dupuytren von einer "nordischen Abstammung" zeuge, gilt als widerlegt.
Daneben bestehen Assoziationen mit Diabetes mellitus (ohne Unterschied zwischen Typ I und II, Odd’s Ratio OR=3,1), Lebererkrankungen (OR=2,9) und Epilepsie (OR=2,8). Auch bei erhöhtem Alkoholkonsum besteht ein erhöhtes Risiko (OR=1,7). Bei über 15-jähriger Tätigkeit mit vibrierenden Werkzeugen ist das Risiko ebenfalls erhöht (OR=2,9), besonders bei unter 60-Jährigen.
Symptomatik und Verlauf
Charakteristisch für die Erkrankung ist das Auftreten von Knoten und Strängen an der Innenfläche der Hand. Typischerweise sind Klein- und Ringfinger betroffen, Kontrakturen finden sich fast ausschließlich an den Fingergrund- und -mittelgelenken. In der Hälfte der Fälle findet sich der M. Dupuytren an beiden Händen, insgesamt ist die rechte Hand leicht häufiger betroffen.[3]
Der Daumen ist nach Ring- und Kleinfinger am dritthäufigsten betroffen. Studien zeigen eine Beteiligung zwischen 3 und 28 %. Dabei kommt es zu schmerzhaften Knotenbildungen zwischen dem ersten und zweiten Mittelhandknochen und im Bereich des Thenars (Daumenballen). Vor allem sind Streckung und Abspreizung (Abduktion) des Daumens eingeschränkt.[4]
Der natürliche Verlauf ist variabel, und eine Progression findet oft langsam über Jahre statt. Gelegentlich gibt es einen aggressiven schnell fortschreitenden Verlauf. Ein Stillstand ist jedoch ebenso und in jedem Stadium möglich. Es dauert oft Jahre, bis die zunächst tastbare, knotige oder strangartige Verhärtung auch zu einer Einschränkung der Bewegungsfähigkeit in den Fingergrund- und -mittelgelenken (Beugekontraktur) führt. In der Regel wird erst in diesem fortgeschrittenen Stadium an eine Behandlung, namentlich an eine Operation gedacht.
Fibromatosen
Ähnliche und wohl verwandte Krankheiten sind die Plantarfibromatose (Morbus Ledderhose), d. h. die entsprechende Erkrankung an der Fußsohle und die Penisverkrümmung, auch Morbus Peyronie oder Induratio penis plastica genannt. Gelegentlich werden auch symptomatisch ähnliche Wucherungen an der Bauchwand (Fasciitis nodularis) mit dem Morbus Dupuytren in Verbindung gebracht, wie auch die Retroperitonealfibrose Morbus Ormond. Bei 730 Männern mit Morbus Dupuytren wurde nach Beurteilung plastischer Chirurgen in 16 % eine Plantarfibromatose und in 7,8 % eine Induratio penis plastica gefunden.[2]
Diese Krankheiten werden oft als Fibromatosen summiert, worunter gutartige tumorähnliche Bindegewebswucherungen verstanden werden, die oft aggressiv wachsen können und von Myofibroblasten ausgehen.[5] 2011 konnten verschiedene Veränderungen im Wnt-Signalweg mit dem Auftreten der Erkrankung in Verbindung gebracht werden.[6]
Die WHO ordnet die palmare und die plantare Fibromatose als eigenständige Entität „superficial fibromatoses“ (oberflächliche Fibromatosen) in die große Gruppe der fibroblastischen und myofibroblastischen Bindegewebs-Tumoren[3] ein.
Schweregrade
Üblich ist die Tubiana-Klassifikation[7] – nach Raoul Tubiana (1915–2013) – in sechs Schweregrade.[8] Im Stadium 0 zeigt sich noch keine Läsion. Der Grad N (für nodus = Knoten oder nodulus = Knötchen) beschreibt den Strang oder die Knoten in der Hohlhand noch ohne ein Streckdefizit. Für die Einteilung in eines der vier Folgestadien wird (für beide Hände getrennt) die Summe der Streckdefizite aller Gelenke des am stärksten betroffenen Fingers gebildet. Man kann diese Summe aber auch für jeden betroffenen Finger einzeln angeben.[9]
- Grad 1: Summe der Streckdefizite 0° bis 45°
- Grad 2: Summe der Streckdefizite 45° bis 90°
- Grad 3: Summe der Streckdefizite 90° bis 135°
- Grad 4: Summe der Streckdefizite 135° bis 270°
Nach den Gesetzen der Geometrie ist diese Winkelsumme identisch mit der Abweichung des Endgliedes von der horizontalen Ausgangsposition. Wenn zum Beispiel die Streckdefizite des betroffenen Kleinfingers im Grundgelenk 45°, im Mittelgelenk 100° und im Endgelenk 15° betragen, dann beträgt die Winkelsumme 160°. Diese Winkelsumme von 160° mit dem Stadium 4 ergibt sich aber auch allein durch die Fehlstellung des Endgliedes. Ein Maximum von etwa 270° wird bei rechtwinkligen Versteifungen in allen drei Fingergelenken erreicht; hier bilden die drei Fingerglieder zusammen mit dem Mittelhandknochen jetzt ein Quadrat. Manchmal wird das Stadium 1 noch in zwei Stadien unterteilt: Stadium N/1 mit einer Winkelsumme zwischen 0° und 5° und Grad 1 mit einer Summe zwischen 6° und 45°.[10]
Gelegentlich findet man auch eine Einteilung des Morbus Dupuytren in nur drei Stufen (leichter, mittlerer und schwerer Befall einer Hand). Zusätzlich gibt es noch eine ältere Klassifikation nach Henry William Meyerding (1884–1969):[11]
- Stadium I: Knotenbildung ohne weitere Einschränkungen der Streckung und der Spreizfähigkeit
- Stadium II: Verhärtungen mit leichter Beugung im Grundgelenk
- Stadium III: Befall des Mittelgliedes mit Kontrakturen im Grundgelenk und im Mittelgelenk
- Stadium IV: Die Stränge umwachsen die Muskeln; der Streckapparat ist an den Gelenkkapseln fixiert.[12]
Differentialdiagnose
Das Muster mit den palmaren Knötchen ist recht typisch, sodass die Diagnose meist keine Schwierigkeiten bereitet. Selten kommt eine stenosierende Sehnenscheidenentzündung (Schnellender Finger) in Frage, auch die Kamptodaktylie ist zu unterscheiden.
Konservative Therapie
Konservative Maßnahmen wie Salbenverbände, Medikamente, Krankengymnastik oder Massagen haben keine Aussicht auf Erfolg. Eine Symptomerleichterung kann durch fingerlose gepolsterte Handschuhe erreicht werden, wenn noch keine nennenswerten Kontrakturen vorliegen.
In frühen Stadien kann die Bestrahlung (Radiotherapie) der Handinnenfläche den Verlauf verlangsamen, dies ist durch Kohortenstudien mit Evidenzgrad IIb gezeigt worden. In der Regel wird fraktioniert mit 21 bis 30 Gray bestrahlt. In 25 % kommt es darunter zu einer Hautrötung (Strahlenerythem), in 14 % als Spätfolge zu einer trockenen Haut und sehr selten zu sekundären Malignomen. Die Rezidivrate nach 8,5 Jahren liegt zwischen 20 % bei frühen Stadien und 80 % bei fortgeschrittenem Morbus Dupuytren. Die Strahlentherapie kann auch postoperativ erfolgen, wozu aber keine prospektiven oder randomisierten Studien vorliegen.
Ein weiteres Verfahren ist die Injektion einer bakteriellen Kollagenase (Enzyme AUX I und AUX II von Clostridium histolyticum), die die narbigen Stränge enzymatisch zerstört, gefolgt von einer krankengymnastischen Mobilisierung. In einer ersten großen klinischen Studie konnte dabei in 64 % eine volle Streckung bis maximal 5° Streckdefizit erreicht werden, im Vergleich zu 6,8 % in der Placebo-Gruppe. Die Streckfähigkeit wurde in den Fingergrundgelenken um durchschnittlich 41° verbessert, in den Fingermittelgelenken um durchschnittlich 29°. Es traten oft Blutergüsse, teils auch Hautrisse auf, die fast alle vollständig verheilten.[13] Der Langzeiteffekt dieser Studie wurde jedoch hinterfragt, da der Beobachtungszeitraum, bezogen auf die Rezidivrate, zu kurz war, um aussagekräftige Ergebnisse zu liefern.[14]
Als Medikament wurde die mikrobielle Kollagenase (Handelsname Xiapex®) im Mai 2011 in der Europäischen Union zugelassen; nach einer negativen Nutzenbewertung seitens des IQWiG und des G-BA stellte Pfizer im Mai 2012 den Vertrieb in Deutschland ein.[15][16][17]
Neben kumulativ 78 % Komplikationsrate bei Kollagenase-Injektionen besteht auch ein deutliches Rezidivrisiko mit 65 % nach drei und 80 % nach 7,5 Jahren.
Operative Therapie
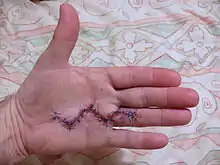
Generell gilt für ein operatives Vorgehen, dass weniger invasive Verfahren ein höheres Rezidivrisiko haben, aber schneller vernarben und deutlich geringere Komplikationsraten aufweisen. Je nach individuellem Beschwerdebild können auch verschiedene OP-Techniken kombiniert werden.
Allen operativen Eingriffen ist gemeinsam, dass die wesentlichen Komplikationen Hautwunden und Wunddehiszenzen sind, die sich oft erst nach vielen Wochen der sekundären Wundheilung schließen. Auch sind Ödeme sowie das Komplexe regionale Schmerzsyndrom (CRPS, früher "Morbus Sudeck" genannt) häufig. Durch den spiralförmig devianten Verlauf der Nerven in den palmaren Narbensträngen sind Nervenverletzungen häufiger, vor allem bei invasiveren Eingriffen. Auch Hämatome kommen öfters vor, und das Infektionsrisiko steigt deutlich bei den invasiveren Eingriffen. Auch Steife und Kälteempfindlichkeit sind mögliche Komplikationen.
Obwohl die operativen Eingriffe anatomisch gesehen im Bereich der Palmaraponeurose und nicht der tieferliegenden Faszien durchgeführt werden, haben sich "Fasziotomie" und "Fasziektomie" als Bezeichnungen der Operationen allgemein durchgesetzt.
Perkutane Nadelfasziotomie
Liegen einzelne Stränge vor, können diese perkutan mit einer Injektionsnadel durchtrennt werden. Dieser Eingriff führt meist zu einer unkomplizierten Wundheilung nach ein bis fünf Tagen und schnelleren Gebrauchsfähigkeit der Hand, hat aber ein höheres Rezidivrisiko mit 65 % nach 32 Monaten. Die Beugekontrakturen können zu 65-85 % korrigiert werden. In kumulativ 19 % kommt es zu Komplikationen, vor allem zu sekundär verheilenden Hautwunden. Nervenverletzungen sind bei richtiger Technik seltener.
Selektive oder limitierte Fasziektomie
Bei diesen begrenzten Eingriffen erfolgen einzelne Hautschnitte, um die narbigen Stränge abzulösen. Bei der limitierten Faszektomie erfolgt der Hautschnitt nur im strangförmig veränderten Bereich. Die limitierte Fasziektomie ist der am häufigsten durchgeführte Eingriff bei Morbus Dupuytren und gilt als Referenzstandard.
Bei der selektiven Fasziektomie werden über kurze Hautschnitte jeweils kurze Stränge entfernt. Bisher liegen lediglich Kohortenstudien vor, die die selektive mit der limitierten Fasziektomie vergleichen, und die gleiche Ergebnisse zeigen. Obwohl die Stränge nicht vollständig reseziert werden, erscheint das Rezidivrisiko nicht höher als bei der limitierten Fasziektomie.
Diese beiden Verfahren werden ab 20-30 Grad Beugekontraktur empfohlen, mit im Durchschnitt 80 % Korrektur der Beugekontrakturen. Die Wundheilung bis zur Arbeitsfähigkeit benötigt etwa zwei bis vier Wochen. Komplikationen treten kumulativ in 17 % auf, in erster Linien Ödeme und das komplexe regionale Schmerzsyndrom (CRPS). Nach fünf Jahren beträgt das Rezidivrisiko 12-73 %. Insgesamt kommt es zu mehr langfristig beeinträchtigenden Komplikationen als bei der perkutanen Nadelfasziotomie.
Radikale Fasziektomie und Dermatofasziektomie
Dieser wesentlich invasivere Eingriff war in den 1960er Jahren der Standard, da man sich von der vollständigen Entfernung des gesamten "Fasziengewebes" ein vermindertes Rezidivrisiko versprach. Da die Morbidität aber sehr hoch war und trotzdem Rezidive auftraten, werden inzwischen vorwiegend weniger invasive Eingriffe durchgeführt.
Die Dermatofasziektomie erfolgt vor allem bei schweren Rezidiven und bei aggressiven Verläufen bei jüngeren Patienten mit Risikofaktoren. Dabei wird die gesamte Aponeurose mitsamt der Haut unter Schonung der Nervengefäßbündel und bis zu den Beugesehnen abgetragen und die Wunde mit einem Hauttransplantat gedeckt. Etwa 80° der Beugekontraktur können korrigiert werden, die Heilphase beträgt drei bis acht Wochen. Das kumulative Komplikationsrisiko wird mit 12 % angegeben, vor allem sind es Wundheilungsstörungen, aber auch Gefäß- und Nervenverletzungen sowie das komplexe regionale Schmerzsyndrom. Im Bereich des Hauttransplantats verbleibt ein Taubheitsgefühl, hinzu kommt eine Narbe an der Entnahmestelle des Hauttransplantates. Das Rezidivrisiko ist geringer als bei den weniger invasiven Eingriffen und beträgt etwa 8,4 % nach sechs Jahren.
Literatur
- Mike Ruettermann, Robert Michael Herrmann, Karl Khatib-Chahidi, Paul M. N. Werker: Morbus Dupuytren – Ätiologie und Behandlung. In: Deutsches Ärzteblatt, 19. November 2021, Jahrgang 118, Heft 46, S. 789–794; doi:10.3238/arztebl.m2021.0346 – Übersichtsarbeit
- Charles Eaton et al. (eds): Dupuytren’s Disease and Related Hyperproliferative Disorders: Principles, Research, and Clinical Perspectives. Springer, 2012, ISBN 978-3-642-22696-0.
- Paul Werker et al. (eds): Dupuytren Disease and Related Diseases – The Cutting Edge. Springer, 2017, ISBN 978-3-319-32197-4.
- A. Bayat, D. A. McGrouther: Management of Dupuytren’s disease – clear advice for an elusive condition. In: Annals of the Royal College of Surgeons of England, Band 88, Nummer 1, Januar 2006, ISSN 1478-7083, S. 3–8. doi:10.1308/003588406X83104. PMID 16460628. PMC 1963648 (freier Volltext). (Review).
Weblinks
- Dupuytren-online.de Website der Deutschen Dupuytren-Gesellschaft e. V.
Einzelnachweise
- Jetty A. Overbeek, Fernie J. A. Penning-van Beest, Edith M. Heintjes, Robert A. Gerber, Joseph C. Cappelleri, Steven E. R. Hovius, Ron M. C. Herings: Dupuytren’s contracture: a retrospective database analysis to determine hospitalizations in the Netherlands. In: British Medical Journal Research Notes, 4, 2011, S. 402, doi:10.1186/1756-0500-4-402.
- Mike Ruettermann, Robert Michael Herrmann, Karl Khatib-Chahidi, Paul M. N. Werker: Morbus Dupuytren - Ätiologie und Behandlung. In: Deutsches Ärzteblatt, 19. November 2021, Jahrgang 118, Heft 46, S. 789–794, doi:10.3238/arztebl.m2021.0346
- C. D. M. Fletcher, K. K. Unni, F. Mertens: Pathology & Genetics: Tumours of Soft Tissue and Bone. IARC Press, Lyon, Frankreich 2002, ISBN 92-832-2413-2.
- C. L. Bendon, H. P. Giele: Collagenase for Dupuytren’s disease of the thumb. In: Journal of Bone and Joint Surgery (Britische Version), 2012, Band 94-B, Ausgabe 10 vom Oktober 2012, S. 1390–1392.
- Ursus-Nikolaus Riede, Hans-Eckart Schaefer: Allgemeine und spezielle Pathologie. 3. Auflage. Georg Thieme Verlag, Stuttgart 1993.
- G. H. Dolmans, P. M. Werker, H. C. Hennies, D. Furniss, E. A. Festen u. a.: Wnt Signaling and Dupuytren’s Disease. In: The New England Journal of Medicine, 2011, July 6. (Epub ahead of print), PMID 21732829.
- Raoul Tubiana: Evaluation of Deformities in Dupuytren’s disease. In: Ann. Chir. Main, 1986, 5 (1), S. 5–11.
- Willibald Pschyrembel: Klinisches Wörterbuch. 267. Auflage. de Gruyter Verlag, Berlin / Boston 2017, ISBN 978-3-11-049497-6, S. 443.
- Tom Auld und Werntz: Dupuytren’s disease: How to recognize its early signs. In: The Journal of Family Practice, March 2017, 66 (3), S. E5–E10.
- Website der Deutschen Dupuytren-Gesellschaft.
- Henry William Meyerding: Dupuytren’s contracture. In: Arch Surg,, 1936, 32:(2), S. 320–333.
- Consilium Cedip practicum 2006. 28. Auflage. JMS Verlag, Dortmund 2005, ISBN 3-9810440-1-0, S. 826.
- L. C. Hurst u. a.: Injectable Collagenase Clostridium histolyticum for Dupuytren’s Contracture. In: The New England Journal of Medicine, 2009; 361 (10), S. 968–979.
- L. A. Holzer, G. Holzer: Injectable Collagenase Clostridium histolyticum for Dupuytren’s Contracture. In: The New England Journal of Medicine, 2009, 361 (26), S. 2579.
- pharmazeutische-zeitung.de
- A11-27 Mikrobielle Collagenase aus Clostridium histolyticum - Nutzenbewertung gemäß § 35a SGB V (Dossierbewertung). iqwig.de; abgerufen am 27. März 2020.
- Nutzenbewertungsverfahren zum Wirkstoff Collagenase aus Clostridium histolyticum (Dupuytren’schen Kontraktur). g-ba.de; abgerufen am 27. März 2020.