Vaginale Atrophie
Als vaginale Atrophie bezeichnet man die Rückbildung der Wand der Scheide (Kollagenfasern, Scheidenepithel) und der Epithelfalten bis zu einer dünnen und glatten Oberfläche. Ursache ist zumeist der natürliche Östrogenmangel nach der letzten Regelblutung (Menopause), der bei allen Frauen nach den Wechseljahren (Post-Menopause) zu einer vulvovaginalen Atrophie („vaginales Altern“) mit typischen Beschwerden wie Scheidentrockenheit (bis 80 %[1]) und bei nahezu 50 % von ihnen zu Schmerzen beim Geschlechtsverkehr (Dyspareunie) führt.[2] Weil die Symptome durch den natürlichen Rückgang der Hormonspiegel in den Wechseljahren verursacht werden, ist potenziell jede Frau in dieser Lebensphase betroffen.
| Klassifikation nach ICD-10 | |
|---|---|
| N95.2 | atrophische Kolpitis in der Postmenopause |
| N90.5 | Atrophie der Vulva |
| ICD-10 online (WHO-Version 2019) | |
Anatomie
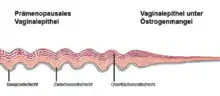
Beim Scheidenepithel handelt es sich um eine drüsenfreie, kutane Schleimhaut, die aus vier Schichten gebildet wird. Die oberste besteht aus mehrschichtig angeordnetem, unverhornten Plattenepithel. Die Zwischenzellschicht wird von den Zwischen- oder Stachelzellen gebildet. Die Basis besteht aus den Parabasal- und den Basalzellen, wobei die Basalzellen über die Basalmembran einen direkten Kontakt zum Bindegewebe haben.
Symptome
Die vaginale Atrophie muss nicht zwingend Probleme verursachen. Wenn Symptome auftreten, so sind diese meist Scheidentrockenheit, häufige Entzündungen, Brennen, Juckreiz, Rötung und leichte Blutungen der Scheide. Diese Beschwerden sind für die betroffenen Frauen körperlich und emotional belastend. Bis zu zwei Drittel von ihnen werden durch die Symptome so weit beeinflusst, dass sie Intimität insgesamt vermeiden und etwa 45 % von ihnen Sex als weniger befriedigend empfinden.[2][3]
Ursachen
Das Vaginalepithel besteht aus einem mehrschichtigen, unverhornten Plattenepithel, dessen Dicke stark vom Hormonspiegel abhängt. Östrogen bewirkt einen Zellaufbau sowie eine vermehrte Glykogenspeicherung in den Zellen, während Progesteron dem Zellaufbau entgegen wirkt (→ Vaginalzytologie). Ein sehr niedriger Spiegel an Östrogenen vermindert die sexuelle Erregbarkeit der Frau, wodurch die natürliche Lubrikation nachlässt oder ausbleibt. In Verbindung mit einem Abbau der Scheidenwand werden die Penetration des Penis und der Geschlechtsverkehr noch schmerzhafter als bei einer nicht ausreichend feuchten intakten Scheide einer Frau im fruchtbaren Lebensalter. Östrogene spielen auch eine wichtige Rolle bei der Bildung von Kollagenfasern, die für die Elastizität des Bindegewebes der Vaginalwand unerlässlich sind. Das Glykogen, ein Kohlenhydrat, das aus Glucose-Monomeren aufgebaut ist, hat eine wichtige Funktion, da es den in der Scheidenflora natürlicherweise ansässigen Bakterien (Döderlein-Bakterien) als Grundlage für die Milchsäureproduktion dient, die letztendlich das saure Milieu der Scheide bestimmt (pH-Wert ca. 4,0). Das saure Milieu macht es gefährlichen (pathogenen) Keimen schwer, sich dort anzusiedeln. Besonders gravierend ist der Östrogenmangel nach einer beidseitigen Ovariektomie.
Diagnostik
Am Anfang der Diagnostik sollte immer eine ausführliche Patientenbefragung (Anamnese) mit präziser Beschreibung der Symptome stehen, um die vaginale Atrophie von Erkrankungen mit ähnlicher Symptomatik abzugrenzen. Im Rahmen einer gynäkologischen Untersuchung mittels Spekulum und/oder Kolposkop findet sich eine dünne Scheidenwand, die mit punktförmigen (Petechien) und großflächigeren Blutungen (Ekchymosen) einhergehen kann. Häufig schimmern feine Venengeflechte durch die dünne Scheidenhaut hindurch. Mittels Indikatorstreifen kann der pH-Wert überprüft werden, der sich bei der vaginalen Atrophie im schwach sauren bis neutralen Bereich befindet. Ein weiteres klinisches Zeichen der vaginalen Atrophie stellt die Veränderung des vaginalen Reifungsindex dar, der Auskunft über das Verhältnis der Oberflächenzellen zu den tiefer gelegenen Zellen gibt und so den lokalen Hormonstatus abbildet.
Das Scheidenepithel unterliegt hormonellen Einflüssen und zeigt bei der geschlechtsreifen Frau Veränderungen im Ablauf des Menstruationszyklus. Auch während einer Schwangerschaft nimmt die Schichtdicke stark zu, um einen Schutz für die Geburtsphase aufzubauen. Die Zellen im Scheidenepithel sind relativ locker im Verbund angeordnet und ermöglichen so den Durchtritt von Lymphozyten und Gewebsflüssigkeit in die Vagina. Da das Plattenepithel der Scheide keine Drüsen enthält, besteht das „Vaginalsekret“ nur aus abgeschilferten Zellen, Sekret der Gebärmutter und der Feuchtigkeit, die aus den Zellen der Vaginalwand austritt.
Verringert sich mit den Wechseljahren der natürliche Östrogenspiegel, nimmt auch die Schichtdicke der Vaginalwand ab. Damit verbunden lässt die Belastbarkeit der Scheidenwand nach und deren Empfindlichkeit steigt. Die Menge des Vaginalsekrets wird geringer, was in der Konsequenz den Anstieg der Verletzlichkeit beschleunigt. Die Scheide wird zunehmend trockener (Lubrikationsstörung) und damit empfindlicher für Schmerzen, Infektionen, Blutungen, Juckreiz und Brennen.
Therapie
Trotz der Häufigkeit der vaginalen Atrophie fehlt bei vielen betroffenen Frauen das Wissen um die Ursachen dieses Problems. Annähernd zwei Drittel wissen nicht, dass ihre vaginalen Beschwerden behandelbar sind.[4] Bei leichten Beschwerden kann mit einem lokal anzuwendenden nicht hormonellen Feuchthaltemittel begonnen werden.[5]
Da mit dem natürlichen Rückgang des Hormonspiegels im Rahmen der Wechseljahre auch andere klimakterische Beschwerden wie Hitzewallungen, Stimmungsschwankungen etc. verbunden sind, kommen gemäß Leitlinienempfehlung der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften häufig Östrogene (Estradiol, Estriol und Promestrin) systemisch in Form von beispielsweise Tabletten, Hautpflastern und Gelen zum Einsatz, um den Hormonmangel aufzuheben und damit die Probleme ursächlich zu behandeln.[6] Damit ist vor allem bei langfristiger Anwendung allerdings auch das Risiko für unerwünschte Wirkungen gegeben, weshalb diese Behandlung von vielen Frauen abgelehnt wird. Östrogene können alternativ lokal in Form von Vaginaltabletten, -zäpfchen und -cremes verabreicht werden, die systemisch keine oder nur geringe Wirkungen zeigen. Zum Einsatz kommt üblicherweise eine intensive Kurzzeittherapie mit Vaginalovula oder -creme gefolgt von einer Langzeittherapie mit verlängerten Therapieintervallen. Der Einsatz von Hormonen ist aber zum Beispiel nach einer Brustkrebserkrankung kontraindiziert. Dann kommen Befeuchtungs- und Gleitmittel wie Hyaluronsäure, Glycerol oder Hydroxyethylzellulose zum Einsatz, die allerdings nur eine mechanische Hilfe darstellen und das Problem nicht ursächlich behandeln. Deshalb müssen sie auch regelmäßig und langfristig angewendet werden. Um das vaginale Milieu zu stützen, kommen auch Laktobazillen und Milchsäure in Verbindung mit Glykogen zum Einsatz. Ein seit 2013 in den USA zugelassener, oral anwendbarer Wirkstoff Ospemifen (SERM) ist in Deutschland seit 2017 nicht erhältlich.[7]
Urogenitales Menopausensyndrom
Der Begriff Urogenitales Menopausensyndrom wurde 2014 in einer international besetzten Konsensuskonferenz der nordamerikanischen Menopause-Gesellschaft als Genitourinary Syndrome of Menopause (GMS) geschaffen, da der allgemein übliche Begriff Vulvovaginale Atrophie die Vielfalt der damit verbundenen Beschwerden nicht ausreichend beschreibt.[1]
Einzelnachweise
- Vulvovaginale Atrophie/Genitales Menopausensyndrom gesundheits-lexikon.com, DocMedicus Verlag, abgerufen am 28. September 2019
- Nappi RE et al. The CLOSER survey: Impact of postmenopausal vaginal discomfort on relationships between women and their partners in Northern and Southern Europe. Maturitas 2013 Aug; 75(4): 373-9
- Reinhard Zick: Die Vulvovaginale Atrophie: ein Stiefkind
- Nappi RE et al. Vaginal Health: Insights, Views & Attitudes (VIVA) – results from an international survey, Climacteric 2012; 15(1): 36-44
- Felicitas Witte: Unterdiagnostiziert und untertherapiert: die vulvovaginale Atrophie Medical Tribune, 51. Jahrgang, Nr. 24, 15. Juni 2018
- S3-Leitlinie der AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften) 015/062 (z. Zt. in Überarbeitung) Hormontherapie in der Peri- und Postmenopause (HT)
- Nutzenbewertungsverfahren zum Wirkstoff Ospemifen g-ba.de am 20. Oktober 2016 S. 5, abgerufen am 28. September 2019