Susac-Syndrom
Das Susac-Syndrom ist eine seltene Form der zerebralen Mikroangiopathie, die sich symptomatisch durch die Trias Enzephalopathie, retinale Gefäßverschlüsse am Auge und Innenohrschwerhörigkeit zeigt.[1]
Geschichte
Das Susac-Syndrom ist nach seinem Erstbeschreiber John O. Susac, einem US-amerikanischen Neurologen, benannt. Er hatte 1975 die erste Patientin mit den typischen Symptomen in Behandlung und veröffentlichte 1979 die ersten beiden Fallberichte über das bis dahin unbekannte Syndrom.[2] Im Jahre 1994 wurde es nach ihm benannt.[3]
Häufigkeit und Geschlechterverteilung
Das Susac-Syndrom ist selten. Bis 2020 wurden weltweit ca. 500 Fallbeispiele veröffentlicht. Die Dunkelziffer dürfte höher liegen. Häufig sind junge Frauen im Alter zwischen 20 und 40 Jahren betroffen. Die Geschlechterverteilung liegt bei etwa drei Frauen auf einen erkrankten Mann (Gynäkotropie 3,5:1).
Ursache
Das Susac-Syndrom ist eine Endotheliopathie, also eine Erkrankung des Endothels, der Zellen, die Blutgefäße auskleiden - vermittelt durch zytotoxische CD8-T-Zellen, eine Sorte weißer Blutkörperchen (Leukozyten). Dabei werden unreife CD8-T-Zellen aktiviert. Sie expandieren klonal und reifen zu zytotoxischen T-Zellen heran. Diese sammeln sich in kleinsten Blutgefäßen (Arteriolen) an und schütten Perforin und Granzym B aus. Diese Proteine lösen z. B. bei Krebs oder Virusbefall den Zelltod aus. Beim Susac-Syndrom zerstören Perforin und Granzym B wie Brecheisen die schützende Blut-Hirn-Schranke. Dies öffnet die Tür zum Zentralnervensystem. Die von Endothelzellen gebildete Blut-Hirn-Schranke verhindert an sich, dass Gifte vom Blut ins Gehirn gelangen. Die CD8-T-Zellen sammeln sich an der Zellwand kleinster Blutgefäße in Gehirn, Netzhaut und im Innenohr. Dort heften sie sich an und zerstören durch Perforin und Granzym B die schützende Endothelzellschicht. Dies schädigt Innenwände von Blut- und Lymphgefäßen. Wie bei winzigen Schlaganfällen verstopfen Kapillaren. Umgebendes Gewebe stirbt wegen Mangeldurchblutung ab. Es bleiben dauerhafte Schäden an den betroffenen Organen zurück.
Verlauf
Innerhalb weniger Tage kommt es zu Sprach - oder Sehstörungen, Schwerhörigkeit und Benommenheit, Halluzinationen, Lähmungen, Taubheitsgefühlen oder epileptischen Anfällen bis hin zum Koma. Die Krankheit trifft mehrheitlich Frauen von 20 bis 40 Jahren. Das Susac-Syndrom verläuft häufig über ein bis vier Jahre in mehreren Episoden. Damit drohen Defizite, die Berufsunfähigkeit und Behinderung verursachen können.
Diagnostik
Das Europäische Susac Konsortium empfiehlt Diagnosekriterien aus Veränderungen der Organe Gehirn, Auge und Ohr. Am Gehirn müssen eine Enzephalopathie und zusätzlich typische MRT-Veränderungen bestehen. Eine Untersuchung der Augen mittels Fluoreszenzangiographie und ggf. Optische Kohärenztomografie sind erforderlich, da Beschwerden nicht immer bestehen. Am Ohr können Schwerhörigkeit, Tinnitus und Störung des Gleichgewichtsorganes (sog. Vestibulopathie) auftreten und sollten durch apparative Techniken objektiviert werden. Sofern zwei der Organe betroffen sind, ist ein Susac-Syndrom wahrscheinlich.[4]
Enzephalopathie und MRT-Veränderungen
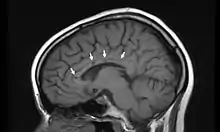
Kognitive Störungen sind Veränderungen des Denkens, die bis zu einer Psychose reichen können. Häufig tritt begleitend starker Kopfschmerz auf, der den weiteren Symptomen vorausgehen kann. In der obligaten Magnetresonanztomografie bestehen nahezu immer typische Defekte im Balken.[5] Dort findet man Veränderungen typischerweise im Bereich der zentralen Bahnen mit relativer Aussparung der Balkenperipherie. Weitere Gehirnareale können befallen sein.
Retinale Gefäßverschlüsse
Eine Fluoreszenzangiographie und/oder Optische Kohärenztomografie sind in der Diagnostik unentbehrlich. Diese Untersuchungen können bei nahezu allen betroffenen Patienten Gefäßastverschlüsse in der Netzhaut der Augen (Retina) nachweisen. Die Fluoreszenzangiographie kann auch Hyperfluoreszenzen nachweisen. Nicht immer bestehen Gesichtsfeldausfälle, sodass diese subjektiven Beschwerden nicht Teil der Diagnosekriterien sind. Ist jedoch ein großer oder zentraler Teil der Netzhaut betroffen, kann die Sehtüchtigkeit mitunter stark eingeschränkt sein.
Schwerhörigkeit und Schwindel
Das dritte typische Symptom ist Schwerhörigkeit, häufig beidseitig, allerdings selten bis zur Ertaubung. Ist die Hörfähigkeit beeinträchtigt, so ist vor allem der Tieftonbereich betroffen. Je nach Ausmaß der Schäden mag ein Hörgerät oder ein Cochleaimplantat erforderlich sein. Oft wird die Schwerhörigkeit von Schwindel und Tinnitus begleitet.
Therapie
Vor der Aufdeckung der Krankheitsursache behandelte man unspezifisch mit hochdosiertem Cortison und weiteren unspezifischen Immuntherapien. Seitdem mehr Einzelheiten über die Ursache der Erkrankung bekannt sind, versucht man auch, mit spezifischeren Immuntherapien zu behandeln. So wurden z. B. vier Patienten erfolgreich mit dem monoklonalen Antikörper Natalizumab behandelt.[6]
Literatur
- Sascha Groh: Einer von Dreihundert - Mein Leben mit dem Susac Syndrom. BoD, Norderstedt 2020, ISBN 978-3-7504-5940-3.
Weblinks
- European Susac Consortium EuSac (eusac.net)
- Susac's Syndrome (englisch)
Einzelnachweise
- J. Dörr, M. Ringelstein, M. Krämer, I. Kleffner: Das Susac-Syndrom: Eine seltene, aber wichtige interdisziplinäre Differenzialdiagnose. In: DGNeurologie Zeitschrift der Deutschen Gesellschaft für Neurologie. Band 1, Nr. 2, September 2018, doi:10.1007/s42451-018-0023-5 (springermedizin.de).
- J. O. Susac, J. Hardman, J. Selhorst: Microangiopathy of the brain and retina. In: Neurology. Band 29, Nr. 3, 1979, S. 313, doi:10.1212/wnl.29.3.313 (neurology.org).
- J. O. Susac: Susac's syndrome: The triad of microangiopathy of the brain and retina with hearing loss in young women. In: Neurology. Band 44, 1994, S. 591–593, doi:10.1212/WNL.44.4.591 (neurology.org).
- I. Kleffner, J. Dörr, M. Ringelstein for the European Susac Consortium (EuSaC): Diagnostic criteria for Susac syndrome. In: Journal of Neurology, Neurosurgery & Psychiatry. Band 87, Nr. 12, 2016, S. 1287–1295, doi:10.1136/jnnp-2016-314295 (bmj.com).
- J. O. Susac, F. R. Murtagh, R. A. Egan, J. R. Berger, R. Bakshi, N. Lincoff, A. D. Gean, S. L. Galetta, R. J. Fox, F. E. Costello, A. G. Lee, J. Clark, R. B. Layzer, R. B. Daroff: MRI findings in Susac's syndrome. In: Neurology. Band 61, Nr. 12, Dezember 2003, S. 1783–1787, doi:10.1212/01.WNL.0000103880.29693.48 (neurology.org).
- C. C. Gross, C. Meyer, U. Bhatia, L. Yshii, I. Kleffner, J. Bauer, A. R. Tröscher, A. Schulte-Mecklenbeck, S. Herich, T. Schneider-Hohendorf, H. Plate, T. Kuhlmann, M. Schwaninger, W. Brück, M. Pawlitzki, D. A. Laplaud, D. Loussouarn, J. Parratt, M. Barnett, M. E. Buckland, T. A. Hardy, S. W. Reddel, M. Ringelstein, J. Dörr, B. Wildemann, M. Kraemer, H. Lassmann, R. Höftberger, E. Beltrán, K. Dornmair, N. Schwab, L. Klotz, S. G. Meuth, G. Martin-Blondel, H. Wiendl, R. Liblau: CD8+ T cell-mediated endotheliopathy is a targetable mechanism of neuro-inflammation in Susac syndrome. In: Nature Commun. Band 10, Nr. 1, Dezember 2019, S. 5779, doi:10.1038/s41467-019-13593-5.