Pulsoxymetrie
Die Pulsoxymetrie oder Pulsoximetrie ist ein Verfahren zur nichtinvasiven Ermittlung der arteriellen Sauerstoffsättigung über die Messung der Lichtabsorption bzw. der Lichtremission bei Durchleuchtung der Haut (perkutan). Das Pulsoxymeter stellt ein speziell auf diese Anwendung optimiertes Spektralphotometer dar. Nebenbei dienen die verwendeten Geräte auch zur gleichzeitigen Pulsfrequenzkontrolle.
Geschichte
Das optische Messprinzip der Sauerstoffsättigung des Blutes wurde erstmals 1935 von Karl Matthes in Leipzig am menschlichen Ohrläppchen beschrieben.[1] Es folgten in den 1940er Jahren Arbeiten von Glenn Allan Millikan, der das erste optische Oxymeter entwickelte.[2] Zur damaligen Zeit waren die technischen Voraussetzungen für eine praktische Umsetzung aber noch nicht gegeben, als optische Empfänger standen beispielsweise nur vergleichsweise voluminöse Photozellen zur Verfügung, weshalb eine praktische Weiterentwicklung zur einfachen klinischen Anwendbarkeit zunächst nicht stattfand. Erst 1972 baute Ingenieur Takuo Aoyagi von Nihon Kohden ein praktikables nicht-invasives Modell, das am Ohrläppchen befestigt wurde und 1975 in die klinische Erprobung kam. Minolta stellte 1977 ein Modell vor, dass am Finger befestigt wurde. In einer parallelen Eigenentwicklung fand dieses Verfahren in Deutschland unter der Bezeichnung Photoplethysmographie erstmals 1976 Anwendung in der psychophysiologischen Forschung in einem Migräne-Forschungsprojekt, konstruiert und angewandt von Christian-Peter Bernhardt, veröffentlicht im Juni 1978 an der Universität Hamburg. Der nächste Schritt kam 1980 durch die US-amerikanische Firma Biox die LEDs benutzte. Von der Pionierarbeit durch Aoyagi erfuhr die Welt aber erst 1987 durch John Severinghaus, der dessen Messverfahren in Englisch veröffentlichte.[3]
Ende der 1990er Jahre wurde die Klinik für Anästhesiologie der Medizinischen Universität zu Lübeck das europaweit führende Referenzzentrum für die Entwicklung und Validierung von Pulsoximetriegeräten.[4]
Messprinzip
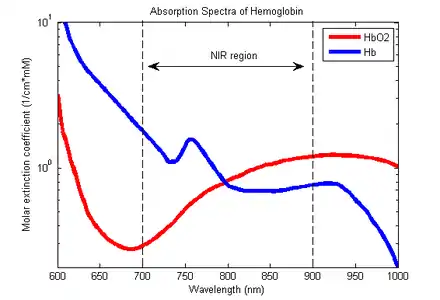
Das optische Messprinzip basiert auf dem Umstand, dass mit O2 beladenes Hämoglobin, sogenanntes oxygeniertes Hämoglobin (HbO2), bei optischen Wellenlängen einen deutlich anderen Absorptionsverlauf als desoxygeniertes Hämoglobin (Hb) – also Hämoglobin, dessen Transportplätze für O2 noch frei sind – aufweist. Bei Betrachtung des Verlaufs der Absorption für beide Varianten ist erkennbar, dass desoxygeniertes Hämoglobin bei einer Wellenlänge von ca. 680 nm – dies entspricht sichtbarem roten Licht – eine deutlich höhere Absorption aufweist als oxygeniertes Hämoglobin. Bei größeren Wellenlängen von ca. 800 nm aufwärts dreht sich dieses Verhältnis um: Bei ca. 900 nm – diese Wellenlänge entspricht unsichtbarer naher Infrarotstrahlung – ist die Absorption von HbO2 höher und die von Hb geringer.[5]
Einfache, handelsübliche Pulsoxymeter messen die wellenlängenabhängige Absorption bei zwei verschiedenen und unveränderlichen Wellenlängen: Zur Lichterzeugung werden im Messgerät zwei monochromatische Leuchtdioden (LED) mit unterschiedlicher Wellenlänge eingesetzt. Eine rote Leuchtdiode bei 660 nm und eine Infrarot-LED mit 905 nm bis 920 nm, welche alternierend in Betrieb sind. Als Empfänger dient eine Fotodiode, deren Empfindlichkeit den kompletten Wellenlängenbereich überstreicht.[5] Alternativ können statt der beiden Leuchtdioden auch zwei Laserdioden, welche im Gegensatz zu den Leuchtdioden in der optischen Bandbreite schmaler sind, verwendet werden. Bei Laserdioden liegen die beiden verwendeten Wellenlängen aus fertigungstechnischen Gründen der Laserdioden und bei sonst identischem Messprinzip bei 750 nm und 850 nm.[6]
Da die optische Messung durch Fremdlicht wie Kunstlicht oder Tageslicht gestört werden kann, befindet sich die optische Einheit in einem Clip, welcher Fremdlicht weitgehend abschirmt. Dieser Clip wird an einem leicht zugänglichen Körperteil, vorzugsweise an einem Finger, an einem Zeh, an einem Ohrläppchen oder bei frühgeborenen Säuglingen auch an einem Fußballen oder an einem Handgelenk, angebracht. Der Sensor durchstrahlt dabei den betreffenden Körperteil: Auf einer Seite befinden sich die beiden Leuchtdioden als Lichtquelle, auf der gegenüberliegenden Seite die Photodiode als optischer Empfänger. Zur verbesserten Störunterdrückung wird das emittierte Licht der Leuchtdioden niederfrequent moduliert.
Da auf die optische Absorption verschiedene Faktoren einwirken, beispielsweise haben verschiedene Gewebearten wie die Haut auch einen Einfluss, ist eine Absolutwertmessung nicht praktikabel. Es erfolgt eine Relativwertmessung der Absorptionsraten, welche über den pulsatilen Blutfluss im Messgerät eingestellt wird. Dieser Umstand ermöglicht als Nebeneffekt auch die Anzeige der Pulsfrequenz. Durch den Herzschlag pulsieren die arteriellen Blutgefäße und damit ändern sich auch der Weg des Lichts durch das arterielle Blut und somit die absoluten Absorptionsraten bei einer bestimmten Wellenlänge. Es lässt sich dann bei jedem Herzschlag für jede Wellenlänge das Verhältnis vom maximalen Wert der Lichtintensität zum minimalen Wert bilden. Setzt man nun diese Werte in Bezug zueinander, dann ist das Ergebnis unabhängig von der Lichtabsorption des umliegenden Gewebes und wird nur bestimmt durch das Verhältnis von oxygeniertem zu desoxygeniertem Hämoglobin im arteriellen Blut.
Die so ermittelte Sauerstoffsättigung wird als funktionelle bzw. partielle Sauerstoffsättigung und mit SpO2 bezeichnet. Um den Messwert dieser nichtinvasiven, photometrischen Bestimmung eindeutig von der an einer entnommenem Blutprobe mittels Blutgasanalyse ermittelten arteriellen Sauerstoffsättigung zu unterscheiden, deutet das p in dieser Bezeichnung auf das pulsoxymetrische Messverfahren hin. Es gilt folgender Zusammenhang:
mit HbO2 für die Konzentration des oxygeniertes Hämoglobin und Hb für desoxygeniertes Hämoglobin.
Anhand eines Vergleichs des Messergebnisses mit einer Referenztabelle ermittelt die Auswerteelektronik im Pulsoxymeter, welcher prozentuale Anteil an oxygeniertem Hämoglobin vorliegt. Übliche Werte der arteriellen Sauerstoffsättigung liegen beim Gesunden zwischen 96 und 100 %. Zusätzlich wird auch die ermittelte Pulsfrequenz angezeigt. Je nach Gerät ergänzt um verschiedene Zusatzfunktionen, wie beispielsweise Speicherfunktionen für gemessene Werte.
CO-Oxymeter

Da neben Sauerstoff an Hämoglobin auch andere Moleküle wie das giftige Kohlenmonoxid (CO) gebunden sein können, kann es bei einfachen Pulsoxymetern, welche nur mit zwei Wellenlängen arbeiten, zu Fehlmessungen kommen und eine Kohlenmonoxidvergiftung nicht von einer ausreichenden Sauerstoffsättigung unterschieden werden. Erweiterte Pulsoxymeter, auch als CO-Oxymeter bezeichnet, können auch die Bindung mit Kohlenmonoxid von der Bindung mit Sauerstoff optisch unterscheiden. Dabei werden, bei identischem Messprinzip, mehrere Absorptionswerte bei vier bis sieben unterschiedlichen Wellenlängen bestimmt und zueinander in Bezug gesetzt.[7]
Die mit CO-Oxymetern ermittelte erweiterte fraktionelle Sauerstoffsättigung ist:[5]
mit dem prozentualen Anteil des im Blut mit Kohlenmonoxid belegten Hämoglobin COHb und MetHb für Methämoglobin, eine funktionsgestörte Form des Hämoglobins, welche zwar noch Sauerstoff in der Lunge aufnehmen, aber im Gewebe nicht mehr abgeben kann.
Praktische Anwendung der Pulsoxymetrie
Im Rettungsdienst und auf Intensivstationen sowie in der Anästhesie ist die Pulsoxymetrie Teil des Standardmonitorings des Patienten. Bei Frühgeburten wird zur weiteren häuslichen Überwachung oft ein Überwachungsmonitor eingesetzt, der die Atemfrequenz, die Sauerstoffsättigung und den Puls anzeigt.
Bei allen Neugeborenen in Deutschland ist seit dem 28. Januar 2017 ein Pulsoxymetrie-Screening auf kritische angeborene Herzfehler vorgeschrieben. Dabei wird im Alter von 24 bis 48 Stunden nach der Geburt ein Wert an einem Fuß des Neugeborenen gemessen und bei auffälligen Werten eine weitere Abklärung veranlasst.[8]
Bei der Überwachung von Frühgeborenen in der neonatalen Intensivmedizin kommt häufig auch die duale Pulsoxymetrie (rechts/links) zum Einsatz, um bei diagnostiziertem persistierenden Ductus arteriosus den Unterschied zwischen präduktaler und postduktaler Sauerstoffsättigung im zeitlichen Verlauf zu erfassen.
In der Schlafmedizin ist die Pulsoxymetrie ein wichtiges Messverfahren zur Erkennung von Schlafapnoe.
Die Pulsoxymetrie wird in der Sportfliegerei bei Flügen in große Höhen eingesetzt, um so durch Selbstkontrolle einer Hypoxie vorbeugen zu können.
Beim Höhenbergsteigen werden immer öfter Pulsoxymeter verwendet, um frühzeitig Hinweise auf eine drohende Höhenkrankheit zu erhalten.
Auch im privaten Bereich werden häufiger im Rahmen der Quantified-Self-Bewegung Pulsoxymeter oder Wearables mit integrierten Pulsoxymetern verwendet.
Im Zuge der COVID-19-Pandemie empfahl der Notfallmediziner Richard Levitan in der New York Times die Verwendung von Pulsoxymetern zur Überwachung von Infizierten in ihren Häusern und Wohnungen, um rechtzeitig feststellen zu können, wann eine stationäre Behandlung angezeigt ist. Als Begründung führte Levitan aus, dass die Lungen der Patienten auch bei schwerem Krankheitsverlauf trotz sinkendem Sauerstoffgehalt noch eine Zeit lang Kohlendioxid abführten, so dass die Patienten noch keine Atemnot verspürten, obwohl eine Behandlung im Krankenhaus bereits nötig sei.[9]
Zerebrale Oxymetrie
Spezielle Geräte sind in der Lage, die Sauerstoffsättigung nicht nur durch die Haut, sondern auch durch den Schädelknochen hindurch zu messen. Bei der sog. zerebralen Oxymetrie können Lichtsender und Lichtempfänger nicht in einer Linie hintereinander angebracht werden. Der Sender und die Empfänger sind wenige Zentimeter voneinander entfernt an der Stirn befestigt. Geringe Mengen des Infrarotlichts gelangen durch den Knochenschädel und das Gehirn und werden dort in einer Tiefe von bis zu 2,5 cm gestreut. Durch die Streuung wird das Licht in alle Richtungen verteilt und gelangt somit auch zu den Empfängern auf der Haut. Die beiden Empfänger messen die Sättigung in einer bestimmten Entfernung voneinander. Auf diese Weise kann durch die beiden leicht unterschiedlichen Messwerte bei bekanntem Streuungswinkel die Sauerstoffsättigung des Blutes im schädelnahen Gehirn abgeschätzt werden. Bei jungen gesunden Patienten, die normale Luft atmen, beträgt die Sättigung in diesem kapillarähnlichen Bereich ca. 60–70 %. Bei älteren oder kranken Patienten kann dieser Ausgangswert auch niedriger sein. Kommt es zu einem Sauerstoffmangel im Gehirn, z. B. durch eine Unterversorgung mit Blut, fällt dieser Wert ab. Nach Schätzungen sind 50 % als der absolute untere Grenzwert anzusehen, bei dem Hirnschäden entstehen können.
Zur Anwendung kommt die zerebrale Oxymetrie bei Operationen an den hirnversorgenden Gefäßen, z. B. der Arteria carotis. Bei diesen Operationen muss teilweise die Blutversorgung des Gehirns auf einer Seite kontrolliert unterbrochen werden. Durch Messung der zerebralen Sauerstoffsättigung kann abgeschätzt werden, wie lange das Gehirn mit der eingeschränkten Blutversorgung auskommen kann. Kommt es zum Abfall der Sättigung, kann es notwendig werden, die Operation an der Arterie zu unterbrechen und zum Beispiel einen provisorischen Shunt einzulegen, der die Blutversorgung wieder herstellt.[10]
Interpretation
Messfehler
- Die Hautfarbe beeinflusst die Messung. So kommt es bei sehr dunkelhäutigen Patienten häufiger zu einem zu niedrig angezeigten Wert als bei hellhäutigen, da die Hautpigmentierung die Lichtdurchlässigkeit des Pulsoximeters verändert.[12]
- Bei lackierten Fingernägeln (blauer, grüner und schwarzer; nicht jedoch roter und purpurfarbener Lack, da dieser für rotes und infrarotes Licht besser durchgängig ist,[13]) wird Licht durch den Farbstoff zu stark absorbiert und erreicht die Fotodiode nur abgeschwächt, so dass keine Messung mehr möglich sein kann.[14] Übliche Pulsoxymeter zeigen diesen Umstand als Fehler an.
- Künstliche Fingernägel aus Acryl führen in Abhängigkeit vom Pulsoxymeter ebenfalls zu Messfehlern.[15]
- Bei Patienten mit verringerter peripherer Kapillardurchblutung, beispielsweise bei einem Schock und Hypothermie, kann es passieren, dass falsche Werte angezeigt werden bzw. dass eine Pulsoxymetrie nicht möglich ist, da die für die relative Messwertbildung nötige Pulserkennung nicht funktioniert.
- Bei Bewegungen und mechanischem Stoß, z. B. bei Erschütterung oder einer Fahrt über unebenes Gelände in einem Fahrzeug, treten Fehler durch Veränderung auf, die für das optische Messsystem unter Umständen ähnliche Muster wie durch den Pulsschlag erzeugen. Im Idealfall soll die Pulsoxymetrie in Ruhelage ausgeführt werden.
- In der Nähe zum Messgerät angebrachte starke Infrarotwärmelampen, Werte von Methämoglobin im Bereich 0,4–8,4 % in Normoxie, Onychomykosen sowie bestimmte Substanzen wie Methylenblau verursachen falsch niedrige SpO2-Werte.[13]
- Konventionelle Pulsoxymeter erkennen kein CO-Hb und zeigen vermeintlich normale SpO2-Werte. CO-Hb absorbiert Licht in einer ähnlichen Wellenlänge wie oxygeniertes Hämoglobin, so dass CO-Hb fälschlicherweise als O-Hb gewertet wird.[16]
- Die bei dem Messprinzip störende und schwächere venöse Pulsation verursacht zu niedrige SpO2-Werte.[17]
Literatur
- Karl Matthes: Untersuchungen über die Sauerstoffsättigung des menschlichen Arterienblutes. In: Naunyn-Schmiedebergs Archiv für experimentelle Pathologie und Pharmakologie. Volume 179, Issue 6, 1935, S. 698–711.
- J. A. Pologe: Pulse Oximetry: Technical Aspects of Machine Design. In: Internat. Anesthesia Clin. 25 (3), 1987, S. 137–153.
- J. G. Webster: Design of Pulse Oximeters. Taylor & Francis, 1997, ISBN 0-7503-0467-7.
- John W. Severinghaus, Yoshiyuki Honda: History Of Blood Gas Analyses. VII. Pulse Oximetry. In: Journal of Clinical Monitoring. 3(2), Apr 1987, S. 135–138.
- C.-P. Bernhardt: Konstruktion eines Photoplethysmographen mit Infrarot-Aufnehmer und dessen Anwendung in der psychophysiologischen Forschung. Diplomarbeit. Universität Hamburg, 1978.
Weblinks
Einzelnachweise
- Karl Matthes: Untersuchungen über die Sauerstoffsättigung des menschlichen Arterienblutes. In: Naunyn-Schmiedeberg's Archives of Pharmacology. 179, Nr. 6, 1935, S. 698–711. doi:10.1007/BF01862691.
- Glenn Allan Millikan: The oximeter: an instrument for measuring continuously oxygen saturation of arterial blood in man. In: Review of Scientific Instruments. 13, Nr. 10, 1942, S. 434–444. bibcode:1942RScI...13..434M. doi:10.1063/1.1769941.
- The Japanese Roots of the Pulse Oximeter (eng.)
- Meinolfus Strätling, A. Schneeweiß, Peter Schmucker: Medizinische Universität zu Lübeck: Klinik für Anästhesiologie. In: Jürgen Schüttler (Hrsg.): 50 Jahre Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin: Tradition und Innovation. Springer, Berlin/Heidelberg/New York 2003, ISBN 3-540-00057-7, S. 479–486, hier: S. 483.
- Grundlagen der Pulsoximetrie. (PDF) Nellcor Purita Bennett Inc., Firmenschrift, 1997, abgerufen am 14. April 2017 (Unterlagen zur klinischen Weiterbildung).
- Sonnia Maria Lopez Silva, Maria Luisa Dotor Castilla, Juan Pedro Silveira Martin: Near-infrared transmittance pulse oximetry with laser diodes. (PDF) Journal of Biomedical Optics, Juli 2003, abgerufen am 28. April 2017.
- M. Coulange, A. Barthelemy, F. Hug, A. L. Thierry, L. De Haro: Reliability of new pulse CO-oximeter in victims of carbon monoxide poisoning. In: Undersea Hyperb Med. 35(2), Mar-Apr 2008, S. 107–111. PMID 18500075
- Anlage 6 – Elterninformation zum Pulsoxymetrie-Screening – Gemeinsamer Bundesausschuss. Abgerufen am 6. April 2017.
- Richard Levitan: "The Infection That’s Silently Killing Coronavirus Patients" nytimes.com vom 20. April 2020
- J. Schön, H. Paarmann, M. Heringlake: Zerebrale Oxymetrie. In: Der Anaesthesist. 61, 2012, S. 934–940, doi:10.1007/s00101-012-2066-5.
- Pulsoxymetrie – amboss.de. Abgerufen am 4. September 2021.
- Michael W. Sjoding, Robert P. Dickson, Theodore J. Iwashyna, Steven E. Gay, Thomas S. Valley: Racial Bias in Pulse Oximetry Measurement. In: New England Journal of Medicine. Band 383, Nr. 25, 17. Dezember 2020, ISSN 0028-4793, S. 2477–2478, doi:10.1056/NEJMc2029240 (nejm.org [abgerufen am 20. Dezember 2020]).
- Michael Heck, Michael Fresenius: Repetitorium Anästhesiologie. 5. Auflage. Springer, Berlin 2007, ISBN 978-3-540-46575-1.
- J. Hinkelbein, H. V. Genzwuerker, R. Sogl, F. Fiedler: Effect of nail polish on oxygen saturation determined by pulse oximetry in critically ill patients. In: Resuscitation. 72(1), 2007, S. 82–91.
- J. Hinkelbein, H. Koehler, H. V. Genzwuerker, F. Fiedler: Artificial acrylic finger nails may alter pulse oximetry measurement. In: Resuscitation. 74(1), 2007, S. 75–82.
- Kohlenmonoxid: Unterschätzte Gefahr für Patienten und Retter - Rettungsdienst - Georg Thieme Verlag. Abgerufen am 8. Februar 2021 (deutsch).
- H. M. Sami, B. S. Kleinman, V. A. Lonchyna: Central venous pulsations associated with a falsely low oxygen saturation measured by pulse oximetry. In: J Clin Monit. 7, 1991, S. 309–312.