Perkutane endoskopische Gastrostomie
Die perkutane endoskopische Gastrostomie (PEG) ist ein endoskopisch angelegter künstlicher Zugang von außen durch die Bauchdecke in den Magen oder – bei einer perkutanen endoskopischen Jejunostomie (PEJ) – in den Dünndarm. Durch diesen Zugang kann ein elastischer Kunststoffschlauch gelegt werden.[A 1] Die Abkürzungen PEG oder PEJ bezeichnen jedoch regelmäßig die durch den jeweiligen Zugang geführte Sonde. Die PEG-Sonde dient vorwiegend dazu, dem Patienten Nahrung und Flüssigkeit zuzuführen, kann aber auch zur Sekretableitung genutzt werden oder um Medikamente zu verabreichen,[1] die allerdings für diese Applikationsart geeignet sein müssen.[2]
_feeding_tube_CRUK_341.svg.png.webp)
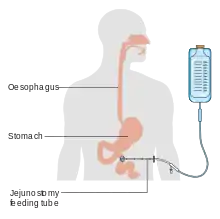


Oben die Sonde
Bei der Entscheidung für eine PEG müssen die anderen Verfahren zur Zufuhr von Nahrung in Betracht gezogen werden. Da das Anlegen einer PEG, einer der häufigsten medizinischen Eingriffe in Deutschland, ein chirurgischer Eingriff ist, müssen rechtliche und ethische Aspekte beachtet und berücksichtigt werden.[3]
Begriff
Der Begriff „perkutan“ leitet sich aus dem Lateinischen ab und kann mit „durch die Haut hindurch“ übersetzt werden. Gastrostomie setzt sich aus den beiden griechischen Wortteilen gaster für Magen oder Bauch und stoma für Mund oder Öffnung zusammen.
Geschichte
Die erste PEG wurde am 12. Juni 1979 am Rainbow Babies & Children's Hospital, University Hospitals of Cleveland (USA) von Michael W.L. Gauderer, Kinderchirurg, Jeffrey Ponsky, Endoskopiearzt, und James Bekeny (Chirurgie-Assistenzarzt) bei einem 4,5 Monate alten Kind mit ungenügender oraler Nahrungsaufnahme durchgeführt.[4] Die Erfinder, Michael W.L. Gauderer und Jeffrey Ponsky, veröffentlichten diese Technik 1980[4], Einzelheiten der Entwicklung der Methode wurden durch den Autor 2001 veröffentlicht.[5]
In Deutschland wurden erste derartige Eingriffe 1984 in Köln von Vestweber und von Michael Keymling 1986 im Kreiskrankenhaus Bad Hersfeld vorgenommen.[6]
Aufgabe
Mit der PEG-Sonde wird der Nasen-Rachen-Raum, die Speiseröhre und der Mageneingang umgangen. Diese PEG-Sonde wird daher zur teilweisen oder kompletten enteralen Ernährung verwendet, wenn eine orale Nahrungsaufnahme nicht oder nur unzureichend möglich ist. Sie kann aber auch als Ablaufmöglichkeit bei anhaltendem Erbrechen genutzt werden, beispielsweise bei Darmverschluss.
Wird eine Direktpunktion des Jejunums vorgenommen, wird dies als perkutane endoskopische Jejunostomie (PEJ-Sonde) bezeichnet. Eine zweilumige Sonde mit jeweils einem Schenkel im Magen und – über den Magenausgang (Pylorus) und den Zwölffingerdarm (Duodenum) hinaus – im obersten Abschnitt des Dünndarms, dem Leerdarm (Jejunum), ist eine JET-PEG. Eine PEJ oder JET-PEG kann bei einer Verengung (Stenose) des Magenausgangs und anderen Erkrankungen sinnvoll sein.
Indikationen
Allgemeine Indikationen
Ist eine längerfristige ernährungstherapeutische Intervention geplant (länger als vier Wochen), kann die Anlage einer perkutanen Sonde angezeigt sein.[7] Sie eignet sich für Patienten, die nicht oder nicht problemlos schlucken können, also:
- bei mechanisch bedingten Schluckstörungen (Erkrankungen des Mundes, des Rachens, der Speiseröhre und des Mageneinganges, z. B. Tumoren, Vernarbungen nach Verätzungen; Verletzungen oder Operationen im Gesichts- und Kopfbereich).
- bei neurogenen Schluckstörungen (neurogene Dysphagie) mit Gefahr der Aspiration, etwa bei neurologischen Erkrankungen wie Schlaganfall, Hirntumor und apallischem Syndrom.
- bei Bewusstseinsstörung (Vigilanzstörung).
- bei bestimmten Formen einer schweren Mangelernährung, z. B. durch Krebserkrankungen (insbesondere einer katabolen Stoffwechsellage im Rahmen einer Strahlen- und oder Chemotherapie), die anders nicht behoben werden können, oder bei Kurzdarmsyndrom
- bei Gefahr von Schluckstörungen als Begleiterscheinung der Behandlung oder Erkrankung des Mundes, des Rachens, der Speiseröhre und des Mageneinganges, z. B. (stenosierende) Tumore.
- bei Verengung (Stenose) des Magenausgangs (PEJ-Sonde).
Indikationen in der terminalen Lebensphase
Auf diesem Gebiet ist ein eindeutiger Wandel der Indikationsstellung feststellbar.[8] Die Minderung der Aufnahme von Nahrung und Flüssigkeit ist ein Teil des natürlichen Sterbeprozesses.[9] Die Sondenernährung dieser Patientengruppe beruhte auf der intuitiven Annahme, dass dadurch das körperliche und emotionale Wohlbefinden des Patienten erhalten, gesteigert und dadurch die Lebenserwartung erhöht werden kann. Diese Theorie wurde in der Zwischenzeit mit zahlreichen Studien widerlegt.[10] Davon abgesehen muss berücksichtigt werden, dass die Sondenanlage kein pflegerischer, sondern ein therapeutischer Eingriff ist und somit der Einwilligung bedarf bzw. sich in Übereinstimmung mit dem mutmaßlichen Patientenwillen befinden muss.
Bei anhaltendem schweren Erbrechen bzw. Miserere durch inoperablen gastroduodenalen Verschluss – z. B. bei ausgeprägter Peritonealkarzinose – kann eine PEG zur Ableitung der Sekrete angelegt werden.[11] Das ist beispielsweise sinnvoll, wenn eine medikamentöse Behandlung versagt, der Patient die Sonde voraussichtlich länger als zwei Wochen benötigt und seine wahrscheinliche Lebenserwartung ebenso noch mehrere Wochen beträgt.[12]
Kontraindikationen
Es gibt Gründe, die gegen eine PEG-Sonde sprechen. Diese werden im Folgenden aufgelistet:[11]
- Der Patient hat in aufgeklärtem, geistig bewusstem Zustand abgelehnt, künstlich bzw. mittels einer Sonde ernährt zu werden oder der Anlage einer Sonde bzw. PEG widersprochen (Freie Arzt- und Behandlungswahl).
- Der Patient kann in ausreichendem Maße essen und trinken.
- Er ist sehr unruhig und nicht zuverlässig situativ orientiert, so dass er sich durch Zug an der Sonde verletzen könnte.
- Es liegt eine Aufnahmestörung für Nahrung im Magen vor (Malassimilation).
- Es liegt eine Passagestörung im Darm vor.
- Es besteht eine massive Bauchwassersucht (Aszites).
- Der Patient leidet unter starker Fettleibigkeit.
- Der Patient leidet unter einer Bauchfellentzündung (Peritonitis).
- Es liegt ein Katheter im Bauchfell zur Peritonealdialyse.
- Es bestehen zu schwere Gerinnungsstörungen.
- Es besteht eine Bauchspeicheldrüsenentzündung (Pankreatitis).
- Es fehlt eine Möglichkeit zu einem endoskopischen Zugang.
- Es besteht ein Schock oder eine akute Stoffwechselentgleisung.
- Es besteht eine Perforation des Gastrointestinaltrakts.
Auswahl der geeigneten Sondenform
Bei der Entscheidung, welche Sondenform für den individuellen Patienten eingesetzt werden soll, sind folgende Aspekte zu beachten:
- das Behandlungsziel, der Zeithorizont der Anwendung und die Frage, ob eine Palliativversorgung oder eine temporäre Versorgung beabsichtigt wird bzw. erforderlich ist
- die Belastbarkeit (körperlich, geistig, psychisch) des Patienten
- die vom Patienten empfundene Lebensqualität
- Die Möglichkeiten zur Durchführung, insbesondere die Verfügbarkeit der Methoden und Sonden, setzen Grenzen.
- Die Wartung und Pflege der gewählten Sonde muss gewährleistet sein.
- Die voraussichtliche Behandlungsform für den Patienten, sei sie stationär, ambulant oder wechselnd, ist zu bedenken.
Nasensonde
Die transnasale Magensonde ist vorwiegend für eine kurzzeitige Verwendung im stationären Umfeld geeignet.[13] Sie ist für einen kurzfristigen, schnellen Einsatz geeignet, da kein operativer Eingriff oder eine Gastroskopie nötig ist. Eine Sonde, die durch Mund oder Nase verläuft, kann ästhetisch stören, den Nasen-Rachenbereich unangenehm reizen und zu Drucknekrosen und Entzündungen führen.
PEG
Die PEG ist für mittel- und langfristigen Gebrauch geeignet. Die Form der Buttonsonde ist für einen mittleren Zeitraum (Nutzungsdauer 6 Monate) geeignet.[14] Gegenüber der transnasalen Magensonde bietet die PEG den Vorteil, dass sie so lange belassen werden kann, wie sie benötigt beziehungsweise voraussichtlich Bedarf besteht.
Die Aspirationsgefahr ist verringert. Auch wird der Schluckakt nicht beeinträchtigt, so dass der Patient weiterhin Nahrung und Flüssigkeit über den Mund aufnehmen kann – wenn es keine anderen Gründe gibt, die dagegen sprechen. Eine PEG ermöglicht somit eine enterale Ernährung, also eine Ernährung über den Magen-Darm-Trakt, die der parenteralen Ernährung, das heißt der Ernährung durch Infusionen, grundsätzlich vorzuziehen ist.
Die PEG ist ästhetisch weniger störend, da die äußere Schlauchöffnung nicht im Gesicht, sondern an der Bauchdecke fixiert ist. Zwar ist die perkutane endoskopische Gastrostomie ein risikoarmer Eingriff,[15] deren Risiko dem einer Magenspiegelung entspricht,[16] doch ist die Belastbarkeit des Patienten ebenso wie Kontraindikationen für eine Operation zu prüfen.
Eine PEG kann im Rahmen einer palliativmedizinischen Symptombehandlung auch zur Entlastung des Darmes bei Darmverschluss eingesetzt werden.[12]
Witzelfistel
Gegenüber der Anlage einer Witzelfistel ist die PEG ein weniger belastender operativer Eingriff.
Mögliche Probleme
- Die PEG-Sonde erfordert Überwachung und Pflege. Dazu sind manche Patienten geistig[17] oder körperlich[18] nicht in der Lage.
- Der Wegfall der Essensanreize, wie Geschmack und Geruch einer normalen Mahlzeit, kann zu Appetitlosigkeit und in der Folge zu Unterernährung führen.[A 3]
Anlage einer PEG
Verfahren
Die Anlage einer PEG wird im Rahmen einer Gastroskopie durchgeführt. Am häufigsten geschieht dies mit der sogenannten Fadendurchzugsmethode. Zunächst wird beim Patienten der Magen durch Einblasen von Luft entfaltet. Mittels Diaphanoskopie wird im abgedunkelten Raum eine günstige Position für die Sonde gesucht. Nach dem Anbringen einer örtlichen Betäubung und entsprechender Desinfektion wird ein wenige Millimeter langer Schnitt in die Bauchhaut durchgeführt. Durch diesen Schnitt wird eine Stahlkanüle bis in den Magen eingeführt. Über die Stahlkanüle ist ein Plastikröhrchen gestreift, das beim Zurückziehen der Stahlkanüle eine Verbindung durch die Haut in den Magen herstellt. Durch dieses Röhrchen wird jetzt ein Faden geschoben, der im Magen mit einer kleinen, durch das Endoskop geschobenen Zange gegriffen wird. Das Endoskop wird jetzt zurückgezogen, bis der Faden durch die Bauchwand, den Magen und die Speiseröhre führt und aus dem Mund des Patienten ragt. An dieses Ende wird nun die Sonde geknotet und schließlich durch Zug an dem aus dem Bauch ragenden Fadenende durch den Mund, die Speiseröhre und den Magen nach außen gezogen. Am inneren Ende der Sonde ist eine Plastikplatte (innere Halteplatte) befestigt, die ein Durchrutschen der Sonde nach außen verhindert. Von außen wird die Sonde durch eine Gegenplatte, auch äußere Halteplatte genannt, fixiert. Die Gegenplatte sollte über Nacht auf leichtem Zug, jedoch für die ersten drei Tage nach der Sondenanlage auf relativ festen Zug halten, damit die durchstochenen Schichten der Bauchwand und des Magens zusammenwachsen und sich ein dichter Kanal bildet.
Mögliche Komplikationen bei der Anlage
Die Komplikationsrate der PEG-Anlage ist ziemlich gering (geschätzte Rate schwerer Komplikationen < 1 %), da die meisten endoskopischen Abteilungen sie schon in größerer Zahl durchgeführt haben und mit der Methode vertraut sind. Trotzdem kann es zu einigen typischen Komplikationen kommen.
- Beim Anlegen der PEG können Bauchorgane verletzt werden, z. B. eine Darmschlinge, die bei der Punktion vor dem Magen zu liegen kommt. Dies ist sehr selten. Auch Verletzungen anderer Organe (Aorta, Pankreas, Leber, Gallenblase, Milz, Herz etc.) sind im Extremfall prinzipiell denkbar.
- Durch das kleine Loch im Magen, durch das die Sonde läuft, kann eventuell eine Undichtigkeit entstehen, durch die Mageninhalt in die Bauchhöhle gelangt. Wenn dies passiert, kann es zu einer Peritonitis (Bauchfellentzündung) kommen, die für den Patienten bedrohlich werden und eine Operation erfordern kann.
Pflege
Sondenmobilisation und Verbandwechsel
Drei Tage nach der Anlage sollte die äußere Halteplatte gelöst werden und die Sonde 3–4 cm vorsichtig in den Stomakanal geschoben und anschließend wieder weich bis zum Widerstand zurückgezogen werden (innere Halteplatte stößt an Magenwand an). Mit dieser Sondenmobilisation wird verhindert, dass die innere Halteplatte in die Magenwand einwächst (Buried-Bumper-Syndrom) und die PEG möglicherweise nicht mehr endoskopisch, sondern nur noch operativ zu entfernen wäre. Die Sonde sollte anschließend mit einem Spielraum von einem halben bis einem Zentimeter in der äußeren Halteplatte auf einer Schlitzkompresse fixiert werden. In den ersten zehn Tagen ist ein täglicher Verbandwechsel unter aseptischen Bedingungen indiziert, anschließend – bei reizlosem Stoma – zwei- bis dreimal je Woche. Wenn der Stomakanal nach etwa zwei bis vier Wochen vollständig abgeheilt und reizlos ist, wird kein Verband mehr benötigt. Die Sondenmobilisation muss dennoch regelmäßig erfolgen.[22]
Nutzung der PEG
Handhabung
Die künstliche Ernährung kann etwa einen Tag nach der Anlage beginnen.
- Nahrungseinbringung
Sondennahrung, Flüssigkeit und für diese Verabreichungsart geeignete Medikamente können
- mit Spritzen per Hand oder
- durch Schwerkraftfluss, wobei sich der Nahrungsbehälter oberhalb des Zugangs befinden muss, oder
- mit speziellen Ernährungspumpen in den Magen eingebracht werden.[A 4]
Mögliche Komplikationen bei der Nutzung
- Werden versehentlich zu große Flüssigkeitsmengen in zu kurzer Zeit in den Magen geleitet, kann es zu Erbrechen kommen. Bei einem hilflosen Patienten birgt dies die große Gefahr der Aspiration, d. h. des Einatmens von Erbrochenem. Hierdurch können lebensgefährliche Lungenentzündungen ausgelöst werden (Aspirationspneumonie). Die Wahrscheinlichkeit dieser Komplikation liegt nach einzelnen Studien bei geriatrischen Patienten bei knapp 50 %.[23] Das Risiko der Aspiration kann durch eine Oberkörperhochlagerung bei der Verabreichung reduziert werden. Außerdem sollten jeweils nur kleine Mengen verabreicht bzw. bei Gebrauch einer Ernährungspumpe deren Abgabefrequenz eher niedrig eingestellt werden.
- Wegen der Gefahr des Einwachsens der Halteplatte in die Magenwand und Bauchdecke (sogenanntes Buried-Bumper-Syndrom) sollte die PEG schon beim ersten Verbandwechsel nach Anlage – und ab dann regelmäßig alle zwei bis drei Tage – mobilisiert werden. Für die verschiedenen Anwendungsgründe (Indikationen) und Anwendungssituationen gibt es Leitlinien der Deutschen Gesellschaft für Ernährungsmedizin.[24]
- Verstopfung des Schlauches durch eingedickte Nahrung oder ungeeignete Arzneimittel, z. B. gemörserte Retard- oder andere Filmtabletten.[25][26] Für die Beseitigung dieser Komplikation werden zahlreiche Hinweise gegeben.[A 5][26][27]
- Begleitend ist die Mundpflege zum Schutz vor Soor oder Parodontitis erforderlich, wenn keine orale Nahrungs- oder Flüssigkeitsaufnahme mehr erfolgt.
- Bei Menschen, die situativ nicht orientiert sind, können schwere Unruhezustände bestehen, die die fachgerechte Nahrungszufuhr erschweren bzw. unmöglich machen. Pflegende reagieren dann eventuell mit nicht zulässigen freiheitsentziehenden Maßnahmen, um die Nahrungsverabreichung sicherstellen zu können.
- Die Ernährung über die PEG-Sonde kann in manchen Fällen Durchfall verursachen. In diesem Falle ist die Art oder die Menge der Ernährung entsprechend anzupassen (z. B. niedrigerer Faserngehalt).
- Die Haut um die Eintrittsstelle der PEG kann sich entzünden.
- Bei einer Leckage oder wenn sich der Sondenausgang verschiebt, fließt die verabreichte Flüssigkeit nicht in den Magen, was zu einer Peritonitis führen kann.[11]
Austauschsonden

- Gastrotube: Die Sonde hat innen einen blockbaren Ballon und kann dadurch ohne Endoskopie ausgetauscht werden. Sie kann auch als Ersatz für eine Sonde mit Halteplatte verwendet werden.
- Button-Sonde: Die perkutane Austauschsonde hat innen einen Ballon oder eine andere Vorrichtung, um einen Wechsel durchzuführen, und außen keinen Schlauch, sondern nur einen Knopf mit einem Deckel, welche unauffällig unter der Kleidung getragen werden kann. Zum Sondieren wird ein Verbindungsstück angeschlossen. Meist erfolgt der Einsatz eines Buttons, nachdem bereits eine PEG angelegt wurde. In selteneren Fällen wird aber auch ein Button chirurgisch angelegt.
Entfernung der PEG-Sonde
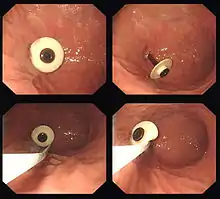
Kann der Patient wieder ausreichend selber essen, dann kann die PEG-Sonde wieder entfernt werden. Dazu gibt es zwei Wege:
- Die Sonde außen an der Bauchhaut abschneiden, das herausstehende Ende der Sonde in den Magen schieben und den Abgang des Innenteils der Sonde über den Darm abwarten.
- Eine erneute Magenspiegelung durchführen und die Sonde, nach Abtrennen der äußeren Halteplatte, mittels einer Fasszange mit dem Gastroskop über die Speiseröhre entfernen.
- Bei Verwendung einer Sonde mit weicher, kollabierbarer innerer Halterung kann die Sonde durch das Stoma gezogen werden.
Bislang ist nicht völlig klar, welche der beiden erstgenannten Methoden besser ist. Bei der ersten Methode besteht eine höhere Ileusgefahr durch das Fremdmaterial der Sonde. Die zweite Methode ist aufwändiger und erfordert eine erneute Magenspiegelung wie beschrieben.
Die Bauchhautfistel schließt sich in der Regel innerhalb von wenigen Stunden und bereitet meist keine Probleme.[A 6]
Sondenabhängigkeit
Bei Säuglingen oder Kleinkindern kann es bei langer Verweildauer der PEG zu einer Sondenabhängigkeit bzw. -dependenz kommen. Darunter versteht man die unbeabsichtigte physische und emotionale Abhängigkeit von einer ursprünglich als nur vorübergehend geplanten Sondierung bei gleichzeitigem Fehlen einer medizinischen Indikation. Die permanente Ernährung über eine Sonde hat ein Entwicklungsdefizit in der Entwicklung des Kindes zur Folge, weswegen ihre Entfernung oftmals als unabdingbar erscheint.[28]
Rechtlich-ethische Aspekte
Die Anlage einer PEG-Sonde und jede Form der künstlichen Ernährung ist ein ärztlicher Eingriff in die Körperintegrität des Menschen. Der Arzt braucht deshalb die Einwilligung des Patienten bzw. seines Vertretungsberechtigten. Ob eine PEG-Sonde weiter erforderlich ist oder entfernt werden kann, muss in regelmäßigen Abständen geprüft werden. Auch wenn eine PEG häufig die einzige Möglichkeit darstellt, die Ernährung eines Menschen langfristig sicherzustellen, ist zu bedenken:
- Eine PEG allein garantiert nicht eine befriedigende Ernährung. Nach einer vom Medizinischen Dienst der hessischen Krankenversicherungen 2003 veröffentlichten Studie waren fast 27 % der langfristig über die PEG versorgten Menschen untergewichtig.[29]
- Auch bei laufender PEG-Ernährung sollten alle Möglichkeiten ausgeschöpft werden, natürlich zu essen oder zu trinken, soweit dem keine medizinischen Gründe entgegenstehen. Essen und Trinken sind wichtige soziale Akte und vermitteln entscheidende Lebensqualität. Das Eingeben von Mahlzeiten bedeutet für den Patienten Zuwendung von Pflegenden und dient gleichzeitig dazu, die natürliche Aufnahme von Nahrung wieder zu trainieren oder gar nicht erst zu verlernen.
- Das Legen einer PEG-Sonde bei Sterbenden stellt eine lebensverlängernde Maßnahme dar. Liegt eine Patientenverfügung vor, in der der Patient „Lebensverlängernde Maßnahmen“ ablehnt, dürfen nach einem Beschluss des Bundesgerichtshofs vom 17. März 2003 (BGH, in: Neue Juristische Wochenschrift 2003, S. 1588 ff.) keine lebensverlängernden Maßnahmen mehr ergriffen werden, also weder Ernährungssonden angelegt, noch darf eine künstliche Ernährung begonnen werden. Am 8. Juni 2005 hat der Bundesgerichtshof diese Wertung dahingehend konkretisiert, dass eine gegen den Willen des Patienten durchgeführte künstliche Ernährung eine rechtswidrige Handlung sei, deren Unterlassung der Patient gemäß § 1004 Abs. 1 Satz 2 BGB (analog) in Verbindung mit § 823 Abs. 1 BGB verlangen kann, was auch dann gelte, wenn die begehrte Unterlassung zum Tode des Patienten führen würde.[30] Verlangt der gesetzliche Vertreter des Patienten die Einstellung einer bereits vorgenommenen künstlichen Ernährung, so hat der BGH in dem erstgenannten Beschluss hierfür eine vormundschaftsgerichtliche Genehmigung für erforderlich gehalten.
Nach den grundlegenden Prinzipien der Medizinalethik („Informierte Einwilligung“, Alleinrang der medizinischen Indikation) ist es nicht gerechtfertigt, eine PEG-Sonde bei einem Patienten anzulegen, nur um z. B. die zeitraubende Essensprozedur zu beschleunigen.[31]
Inwieweit bei einem Patienten, der kein Verlangen nach Nahrungsaufnahme mehr hat, von bewusster Nahrungsverweigerung oder nur von besonders schwerwiegender Appetitlosigkeit gesprochen werden kann, ist fraglich. Wo kein Bedürfnis besteht, kann auch nicht von einer Verweigerung gesprochen werden. Die Sichtweise, dass Patienten, die „nichts mehr essen wollen“, damit signalisierten, in den Tod gehen zu wollen, und jede künstliche Ernährung gegen den Patientenwillen verstieße, ist somit genauso problematisch wie das Zwangsernähren für eine Lebensverlängerung um jeden Preis. Eine Entscheidung für oder gegen die Anlage einer PEG kann daher immer nur individuell und situationsbezogen getroffen werden.
Siehe auch
Literatur
- Anika Rosenbaum, Jürgen F. Riemann, Dieter Schilling: Die perkutane endoskopische Gastrostomie (PEG). In: Deutsche Medizinische Wochenschrift 2015; 140(14), Georg Thieme Verlag, Stuttgart 2015, S. 1072–1076. DOI: 10.1055/s-0041-103316
- Wolfgang Hartig, Hans Konrad Biesalski, Wilfried Druml, Peter Fürst, Arved Weimann: Thieme Verlag (Hrsg.): Ernährungs- und Infusionstherapie : Standards für Klinik, Intensivstation und Ambulanz 2004, ISBN 3-13-130738-2.
- Kabis Fresenius Deutschland: Freka PEG Set Gebrauchsinformation Ref. 7751532.
- Susanne Liese: Vergleich des Freka-PEXACT-Systems und der Fadendurchzugsmethode zur Anlage einer PEG hinsichtlich entzündlicher Komplikationen und Metastasierung in die Gastrostomiefistel bei Patienten mit epithelialen Tumoren des oberen Gastrointestinaltraktes und Larynx 2014.DNB 1059896354
Einzelnachweise
- Claudia Bausewein, Susanne Roller, Raymond Voltz (Hrsg.): Leitfaden Palliative Care. Palliativmedizin und Hospizbetreuung. Elsevier, München, 2015, S. 391
- Was bei Sonden zu beachten ist. Pharmazeutische Zeitung, 9. März 2009, abgerufen am 18. Oktober 2019.
- Thomas Heinemann, Klaus Herz, Andrea Tokarski, Luise Scholand, Gerhard Robbers: Perkutane endoskopische Gastrostomie (PEG) und Jejunostomie (PEJ) - Trägerinterne ethische Leitlinie für die ctt. Hrsg.: Cusanus Trägergesellschaft. Trier (ethikkomitee.de [PDF]): „Die einfache Anlage und Pflege der PEG/PEJ-Sonde sowie Durchführung der enteralen Ernährung können allerdings zu einer großzügigen Anwendung des Verfahrens führen, die bei kritischer Betrachtung Fragen nach der Rechtfertigung aufwirft. Mit der Entscheidung zur Anlage einer PEG/PEJ-Sonde sind medizinische, ernährungsphysiologische, pflegerische, ethische und rechtliche Fragen zu beachten“
- Gauderer MW, Ponsky JL, Izant RJ: Gastrostomy without laparotomy: a percutaneous endoscopic technique. In: J. Pediatr. Surg.. 15, Nr. 6, 1980, S. 872–5. doi:10.1016/S0022-3468(80)80296-X. PMID 6780678..
- Gauderer MW: Percutaneous endoscopic gastrostomy-20 years later: a historical perspective. In: J. Pediatr. Surg.. 36, Nr. 1, 2001, S. 217–9. doi:10.1053/jpsu.2001.20058. PMID 11150469..
- Keymling M., Schlee P., Wörner W.: Die perkutane endoskopisch kontrollierte Gastrostomie. In: : Deutsche Medizinische Wochenschrift. Band 112 (1987), S. 182–183.
- D. Schwab, M. Steingräber: 14 Sonden: Typen und deren Indikationen (2014). onkodin.de. Abgerufen am 22. Februar 2019.
- Michael de Ridder: Medizin am Lebensende: Sondenernährung steigert nur selten die Lebensqualität. In: Deutsches Ärzteblatt. Band 105, Nr. 9, 2008 (aerzteblatt.de).
- J McCue: The naturalness of dying. In: JAMA. Band 273, 1995.
- M Synofzik: PEG-Ernährung bei fortgeschrittener Demenz. In: Nervenarzt. Band 78, 2007.
- Anika Rosenbaum, Jürgen F. Riemann, Dieter Schilling: Die perkutane endoskopische Gastrostomie (PEG). Dtsch med Wochenschr 2015; 140(14): 1072-1076; abgerufen am 22. Februar 2019
- Claudia Bausewein, Susanne Roller und Raymond Voltz (Hrsg.): Leitfaden Palliative Care. Palliativmedizin und Hospizbetreuung. Elsevier München, 5. Aufl. 2015, S. 179
- Transnasale Sonden und Zubehör. Nutricia.
- Andrea Arnoldy: Perkutane Endoskopische Gastrostomie. Button – Vor- und Nachteile gegenüber der klassische PEG (uk-essen.de [PDF]).
- Thomas Heinemann, Klaus Herz, Andrea Tokarski, Luise Scholand, Gerhard Robbers: Perkutane endoskopische Gastrostomie (PEG) und Jejunostomie (PEJ) - Trägerinterne ethische Leitlinie für die ctt. Hrsg.: Cusanus Trägergesellschaft. Trier (ethikkomitee.de [PDF]): „Die einfache Anlage und Pflege der PEG/PEJ-Sonde sowie Durchführung der enteralen Ernährung können allerdings zu einer großzügigen Anwendung des Verfahrens führen, die bei kritischer Betrachtung Fragen nach der Rechtfertigung aufwirft. Mit der Entscheidung zur Anlage einer PEG/PEJ-Sonde sind medizinische, ernährungsphysiologische, pflegerische, ethische und rechtliche Fragen zu beachten“
- Daniela Müller-Gerbes: PEG-Sonde - Medizinische Experten. (leading-medicine-guide.de): „Ansonsten gelten bei der perkutanen endoskopischen Gastrostomie (PEG) die Risiken wie bei einer Magenspiegelung.“
- Tobias Stefan Finzel: Retrospektive Untersuchung des Abführverhaltens kritisch kranker Patienten mit akuter zerebraler Schädigung.
- Tobias Stefan Finzel: Die Anwendung langfristiger Sondenernährung bei Menschen mit Demenz in der stationären Langzeitpflege.
- Sondenernährung zu Hause, Firmendruckschrift: Nutricia Artikelnummer 9796010, Stand 09.15
- Nina Fleischmann, Steve Strupeit: Norderstedt (Hrsg.): Bremer Beiträge zur Berufspädagogik, Klinischen Pflegeexpertise und Familien- und Gesundheitspflege 2009, ISBN 9783837051452..
- Leitlinie zur Pflege einer Ballon-Sonde nach Direktpunktion. Fresenius Kabi.
- G. Fetzer-Mütz (Endoskopieteam, Koord. Krebszentrum, Gesundheitsverbund Landkreis Konstanz): Versorgung einer PEG-Anlage – Pflegestandard/Patienteninformation. Stand: 2017; abgerufen am 22. Februar 2019
- Ciocon JO, Silverstone FA, Graver LM et al.: Tube feeding in elderly patients. Indications, benefits, and complications. Arch Intern Med 1988; 148: 429–33.
- Leitlinien der DGEM. Abgerufen am 16. Juni 2016.
- C.onstanze Schäfer (Hrsg.): Sondenapplikation von Arzneimitteln. Wissenschaftliche Verlagsgesellschaft, Stuttgart 2010, S. 21–23
- Fresenius Leitlinie Medikamentengabe über Sonde
- Vera Voigt und Thomas Reinbold: Was bei Sonden zu beachten ist - Was tun bei Sondenverstopfung?. Abgerufen am 7. November 2016.
- Dunitz-Scheer, M., Huber-Zyringer, A., Kaimbacher, P., Beckenbach, H., Kratky, E., Hauer, A. et al.: Sondenentwöhnung. In: Pädiatrie, 4+5, 2010, S. 7–13.
- Thomas Reinehr: Pädiatrische Ernährungsmedizin: Grundlagen und praktische Anwendung. Hrsg.: Georg Thieme Verlag. Stuttgart New York 2012, ISBN 3-7945-2794-1.
- BGH: BGH · Beschluss vom 8. Juni 2005 · Az. XII ZR 177/03. In: Neue Juristische Wochenschrift. 2005, S. 2385.
- F. Oehmichen et al.: Leitlinie der Deutschen Gesellschaft für Ernährungsmedizin (DGEM). Ethische und rechtliche Gesichtspunkte der Künstlichen Ernährung. In: Aktuelle Ernährungsmedizin 2013; 38; S. 114 (4.2 Künstliche Ernährung kann Pflege erleichtern.); abgerufen am 22. Februar 2019
Sonstige Anmerkungen
- Bei der Ballonsonde (Medizintechnik) ist ein zweiter Schlauch zur Füllung des Halteballons erforderlich, der im Hauptschlauch geführt wird.
- 1.000 ml sollen in 8 Stunden zugeführt werden (Nutricia "Gut zu wissen", S. 18)
- Grundumsatz älterer Personen: 20–30 kcal/kg Körpergewicht, bei Untergewicht –38 kcal/kg Körpergewicht (Nutricia "Gut zu wissen", S. 12)
- Der Versorgungsschlauch muss in jedem Fall nach jeder Nutzung gespült werden
- - Ursache feststellen, - Schlauch?, - Welche Substanz zuletzt?
- Wegen der möglichen schnellen Schließung ist jedoch, wenn die Entfernung unabsichtlich erfolgte, schnelles Handeln erforderlich.