Periradikuläre Therapie
Eine periradikuläre Therapie (PRT) ist die perkutane Applikation von Medikamenten lokal an eine Nervenwurzel (Radix) im Rahmen der Schmerztherapie von radikulären Schmerzen, welche sich einer Nervenwurzel zuordnen lassen. Injiziert wird meist die Kombination aus einem Lokalanästhetikum, welches den Nerv betäuben soll, und einem Steroid, welches entzündungshemmend und desensibilisierend wirkt.
Zu Grunde liegende Theorie
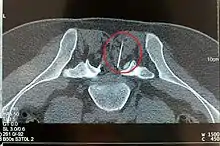
Die ursächliche Pathologie ist umschrieben peripher gelegen: es liegt eine Affektion der Nervenwurzel (Radikulopathie) vor. Das injizierte Medikament wirkt auf die Ziel-Nervenwurzel und erfasst dabei ihren afferenten Anteil (also die Hinterwurzel).
Indikation
Vor allem stellt die PRT eine therapeutische Maßnahme zur Schmerzlinderung dar. Sie kann auch (gleichzeitig) diagnostisch genutzt werden, um z. B. bei atypischen topographischen Verhältnissen und/oder mehrsegmentalen Pathologien und Monoradikulopathie (ggf. Oligoradikulopathie) die Feststellung der betroffenen Nervenwurzel(n) und gegebenenfalls die Festlegung des Operationsgebietes bei einer geplanten Foraminotomie zu erlauben.
Technik
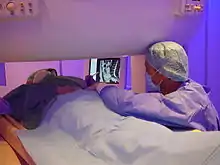
Dabei wird das zu behandelnde Segment der Wirbelsäule mittels Röntgendurchleuchtung oder Computertomographie eingestellt und abgebildet. Anhand dessen plant und steuert der Arzt die Stichrichtung und die Stichtiefe für die Platzierung der PRT-Nadel. Nach Hautdesinfektion und gegebenenfalls lokaler Betäubung des Stichkanals wird die PRT-Nadel platziert. Nach Lagekontrolle mit erneuter Bildkontrolle und – fakultativ – der Gabe von etwas Kontrastmittel werden die Medikamente appliziert. Unter Nutzung von anatomischen Landmarken ist oft auch eine Durchführung ohne zusätzliche bildgebende Verfahren möglich.[1]
Die Behandlung erfolgt in Bauch- oder Rückenlage und dauert etwa zehn Minuten (mit zusätzlicher Bildgebung, sonst deutlich kürzer). Die Nadel wird bei Behandlung der Nervenwurzeln des Halses seitlich durch den Hals eingestochen.
Nach der Behandlung können Sensibilitätsstörungen oder gar eine Lähmung im von der Nervenwurzel versorgten Körperteil auftreten (z. B. eines Beines), so dass der Patient für einige Stunden nicht alleine gehen kann. Diese Effekte sind allerdings in den allermeisten Fällen vorübergehend.
Seit 2007 werden die Eingriffe in einigen wenigen Zentren auch am offenen Magnetresonanztomographen durchgeführt. Vorteil sind hierbei der bessere Weichteilkontrast, der eine einfachere Positionierung der Nadel erlaubt und die nicht vorhandene Strahlenbelastung durch den Computertomographen (CT).
Mögliche Komplikationen und Nebenwirkungen
- Kontrastmittelunverträglichkeit durch Allergie oder Schilddrüsenüberfunktion
- Medikamentennebenwirkungen durch Steroide (lokale Therapie, daher direkte Nebenwirkungen eher wenig ausgeprägt; allergische Reaktionen allerdings möglich)
- Gesichtsröte
- Vermehrtes Schwitzen
- Wadenkrämpfe
- Magenbeschwerden
- Blutzuckeranstieg
- Blutdruckanstieg
- etc.
- Blutung
- Infektion
- Nervenverletzung
- Zunahme der Beschwerden nach der 1. oder 2. Therapiesitzung
- Lähmungen
- vorübergehende Lähmungen (häufig)
- vorübergehende ausgeprägte Lähmung bei unbeabsichtigter Applikation in den Duralsack
- bleibende Lähmungen bis hin zu einer Querschnittlähmung, z. B. nach Infektion oder Hämatombildung (extrem selten)
- Keine Fahrtauglichkeit
Durchführung als Kassenleistung
Gemäß Beschluss des Bewertungsausschusses (290. Sitzung)[2] darf die PRT ab 1. April 2013 in der gängigen Variante mit CT nur noch von bestimmten Ärzten erbracht werden:
- Ärzte, welche die Voraussetzungen gemäß Qualitätssicherungsvereinbarung zur schmerztherapeutischen Versorgung chronisch schmerzkranker Patienten nach § 135 Abs. 2 SGB V selber erfüllen oder
- auf Überweisung von Ärzten mit diesen Voraussetzungen oder
- auf Überweisung durch Ärzte mit der Zusatzbezeichnung Spezielle Schmerztherapie gemäß WBO.
Dies gilt nicht für analoge Durchführung unter Durchleuchtung. Die Durchführung unter Zusatz von Kortikosteroiden ist off-label und keine Leistung der GKV.[1]
Literatur
- J. Hildebrandt: Relevanz von Nervenblockaden bei der Diagnose und Therapie von Rückenschmerzen. Ist die Qualität entscheidend? Der Schmerz 15(6):474-483,(2001).
- Scanlon et al.: Cervical transforaminal epidural steroid injections: more dangerous than we think? Spine J 2007;32:1249-56
Einzelnachweise
- J. Stier: PRT sichern - Orthopädische Schmerztherapie ausbauen. In: Orthopädie und Unfallchirurgie - Mitteilungen und Nachrichten. 02, 2013, S. 537, doi:10.1055/s-0033-1358407.
- aerzteblatt.de