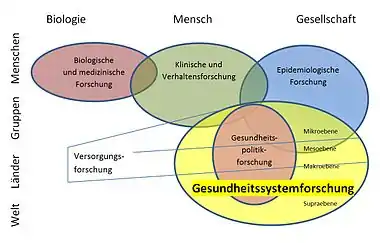
Gesundheitssystemforschung
Gesundheitssystemforschung will neues Wissen schaffen, indem dieses Teilgebiet der Gesundheitswissenschaften Zusammenhänge zwischen Gesundheit, Gesundheitswesen, Gesellschaft und Umwelt beschreibt, analysiert und evaluiert. Auf dieser Grundlage berät sie die Gesundheitspolitik und befähigt Gesellschaften, Gesundheit zu verbessern.
System, Gesundheitssystem und Gesundheitsforschung
Ein System ist ein zielorientiert organisierter, dynamisch interagierender Zusammenhang von Komponenten, in dem es verschiedene Ursachen und Wirkungen und erwünschte und unerwünschte Nebenwirkungen gibt. Individuelles und gemeinsames Verhalten, kulturelle Prägungen, organisierte Interventionen, ökologische und ökonomische Rahmenbedingungen, historische Erfahrungen und anderes mehr haben ihren Einfluss auf diese Beziehungen. Systemforschung versucht vor diesem komplexen Hintergrund, Systeme im Allgemeinen und Gesundheitssysteme im Speziellen zu verstehen, zu vergleichen, zu bewerten und zu ändern.
Die Hauptkomponenten des Gesundheitssystems – Gesundheit, Gesundheitswesen, Gesellschaft, Umwelt – stehen in wechselseitiger Beziehung zueinander. Beispiele:
- Das Gesundheitswesen soll Gesundheit verbessern, kann es durch falsch-positive Diagnosen oder Hospitalinfektionen aber auch schädigen.
- Das Gesundheitswesen ist ein wichtiger wirtschaftlicher und gesellschaftlicher Sektor, der Arbeit und Einkommen schafft, durch mangelnde Wirtschaftlichkeit aber auch Gesellschaften schädigen kann.
- Gesundheit wird durch natürliche Krankheitserreger bedroht aber auch durch gesellschaftliche und wirtschaftliche Einflüsse wie Arbeitslosigkeit, Armut, Krisen und Kriege.
- Das Gesundheitswesen steht durch Einwirkungen von Umwelt- und Natur – z. B. Infektionen, Klima, Ernährung – vor immer neuen Herausforderungen.
Aus diesen beispielhaften Gründen ist es erforderlich, das gesamte Gesundheitssystem zu analysieren und nicht nur die Beziehungen zwischen Gesundheitswesen und Gesundheit.
Bei der Gründung der Weltgesundheitsorganisation (WHO) 1946 wurde Gesundheit definiert als „Zustand des vollständigen körperlichen, geistigen und sozialen Wohlergehens und nicht nur das Fehlen von Krankheit oder Gebrechen“.[1] Medizinische Versorgung und die Organisation des Gesundheitswesens reichen dafür nicht aus. Seit den 1980er Jahren wird Gesundheit weiter interpretiert. Es geht darum, dass Menschen „zumindest solch einen Gesundheitszustand haben, dass sie fähig sind, produktiv zu arbeiten und aktiv am sozialen Leben der Gemeinschaft teilnehmen“.[2]
Die Ottawa Charta der WHO von 1986 über Gesundheitsförderung verweist auf vielfältige Faktoren, die dafür erforderlich sind: „Grundlegende Bedingungen und konstituierende Momente von Gesundheit sind Frieden, angemessene Wohnbedingungen, Bildung, Ernährung, Einkommen, ein stabiles Öko-System, eine sorgfältige Verwendung vorhandener Naturressourcen, soziale Gerechtigkeit und Chancengleichheit. Jede Verbesserung des Gesundheitszustandes ist zwangsläufig fest an diese Grundvoraussetzungen gebunden.“[3] Der Wirtschaftsnobelpreisträger Amartya Sen erweiterte diese Sichtweise und sieht Gesundheit im Umkreis einer Befähigung (englisch capability) zur Freiheit und Befreiung.[4]
Gesundheitsforschung untersucht, was Gesundheit in diesem weiten Sinn behindert bzw. schafft, schützt, stützt und fördert und was Krankheiten verursacht, erkennt, heilt, mindert, lindert und verhindert. Gesundheitssystemforschung beinhaltet „die gesamte Versorgungsforschung, den Großteil der Gesundheitspolitikforschung, einige klinische Forschung und Forschung über den Gesundheitszustand von Bevölkerungen aber keine biomedizinische Forschung“.[5]
Entwicklung der Gesundheitssystemforschung in Deutschland
Nach dem Missbrauch der Begriffe Sozialmedizin und Sozialhygiene durch die Rassenhygiene des Nazi-Regimes waren die Gesundheitswissenschaften in Deutschland lange Zeit in einer Schockstarre. Erst zögerlich entwickelte sich neben der biomedizinischen und klinischen Forschung über Krankheiten eine Forschungslandschaft zum Thema der Gesundheit. Gesundheitssystemforschung entstand in den 70er Jahren, zu einer Zeit, in der sich auch andere neue Wissenschaftszweige wie Kybernetik, Operations Research und Systemforschung durchzusetzen versuchten.
Anstöße und Vorläufer
Das 1972 in Wien gegründete Internationale Institut für Angewandte Systemanalyse (IIASA) war eine zur damaligen Zeit einmalige Zusammenarbeit zwischen Westeuropa, der Sowjetunion und den Vereinigten Staaten von Amerika. Es entwarf und verbreitete seit 1973 die Idee der Systemanalyse im Gesundheitswesen, die zunächst von sowjetischen Forschern geprägt wurde.[6]
Auch die kritische Medizin in Deutschland engagierte sich schon 1973 für eine Systemanalyse des Gesundheitswesens.[7]
Zur gleichen Zeit entstanden in Deutschland Institute angewandter Gesundheitsforschung, die im Auftrag und auf Rechnung von Trägern der Selbstverwaltung im Gesundheitswesen tätig waren:
- 1973 war das Zentralinstitut für die kassenärztliche Versorgung (ZI) in Köln gegründet worden. Es forschte und beriet im Auftrag der ambulant tätigen Kassenärzte. Friedrich Wilhelm Schwartz prägte dieses Institut. Er gilt als Nestor von Public Health in Deutschland.
- 1975 gründete Fritz Beske das Institut für Gesundheits-System-Forschung Kiel (IGSF).[8] Sein erster Schwerpunkt war die regionale Gesundheitsversorgung in Schleswig-Holstein und wurde dann für viele andere Auftraggeber tätig. Fritz Beske ist Grandseigneur und auch heute noch richtungweisender Mentor der Gesundheitssystemforschung in Deutschland.
- 1976 entstand in Bonn das Wissenschaftliche Institut der Ortskrankenkassen (WIdO) unter der Leitung von Ulrich Geißler.
Diese Institute prägten und prägen nach wie vor eine angewandte Gesundheitsforschung im deutschen Gesundheitswesen. Sie sind allerdings nicht im öffentlichen Interesse tätig, sondern im Interesse ihrer Auftraggeber.
Der Beginn der Gesundheitssystemforschung in Deutschland
Die Anregungen der IIASA wurden vor allem aufgegriffen von Wilhelm van Eimeren, dem Gründungsvater einer wissenschaftlich unabhängigen Gesundheitssystemforschung in Deutschland.[9] Auf seine Initiative hin wurde 1978 vom damaligen Bundesforschungsministerium (90 % der Finanzierung) und dem Freistaat Bayern (10 %) das Institut für medizinische Informatik und Systemforschung (MEDIS) geschaffen. Wegen der erforderlichen Multidisziplinarität wurde es einer Großforschungseinrichtung zugeordnet, der damaligen Gesellschaft für Strahlen- und Umweltforschung (GSF)[10] in Neuherberg bei München. Gesundheitssystemforschung wurde im MEDIS insbesondere von Detlef Schwefel und seinen Mitarbeitern vertreten. Hauptthemen waren in den 80er Jahren:[11]
- Entwicklung von Indikatorensystemen und Testung von Routinedaten gesundheitlicher Versorgung sowie Mitwirkung an der Entwicklung einer deutschen Gesundheitsberichterstattung
- Erforschung der Zusammenhänge zwischen Wirtschaft und Gesundheit auf Mikro- und Makroebene und entsprechende Beratung des Europarates und der Weltgesundheitsorganisation
- Evaluation von Gesundheitspolitiken – z. B. Kostendämpfungsmaßnahmen – und Technologiefolgenabschätzung, z. B. künstliche Intelligenz in der Medizin
- Europäische Kosten- und Kosten-Effektivitätsanalysen, z. B. bezüglich AIDS und Chronische Psychosen
- Förderung der Gesundheitssystemforschung in Europa (in Zusammenarbeit mit dem Concerted Action Committee for Health Services Research (COMAC) der Europäischen Gemeinschaft)
- Förderung von Gesundheitsökonomie und Gesundheitsplanung (als Collaborating Centre for Health Planning and Health Economics der Weltgesundheitsorganisation (WHO))
- Evaluation und Planung von Gesundheitsprogrammen in Entwicklungsländern
Die 1980er Jahre waren geprägt von einem Aufschwung der Gesundheitssystemforschung. Der Springer Verlag veröffentlichte zwischen 1984 und 1991 eine Reihe zur Gesundheitssystemforschung[12] und zum Health Systems Research. Unter dem Namen International Society on System Science in Health Care (ISSHC) entstand eine internationale wissenschaftliche Gesellschaft, die bis ins Jahr 2004 aktiv blieb. Wilhelm van Eimeren war treibende Kraft bei diesen Initiativen.
Die Förderung der Gesundheitsforschung in Deutschland
Ende der 1970er Jahre startete das damalige Bundesministerium für Forschung und Technologie (BMFT) das erste „Programm der Bundesregierung zur Förderung von Forschung und Entwicklung im Dienste der Gesundheit 1978–1981“.[13] Gefördert wurden neben Universitäten auch private Organisationen und Beratungsgesellschaften. Die staatliche Förderung der Gesundheitsforschung gab Anlass zum Entstehen privater Beratungsfirmen, beispielsweise:
- 1980 wurde die Beratungsgesellschaft für angewandte Systemforschung (BASYS) im Umfeld der Universität Augsburg von Markus Schneider gegründet.
- Im gleichen Jahr gründeten Wilhelm Schräder und andere Mitarbeiter der Technischen Universität Berlin das später von Bertram Häussler geleitete Institut für Gesundheits- und Sozialforschung (IGES).
Die Konsolidierung der Gesundheitssystemforschung in Deutschland
Gesundheitssystemforschung wurde schließlich auch universitär verankert an der Medizinischen Hochschule Hannover. Dort hatte Manfred Pflanz bis zu seinem Tode 1980 im Institut für Epidemiologie und Sozialmedizin die deutsche Sozialmedizin nach Nationalsozialismus und Weltkrieg rehabilitiert. 1985 wurde Friedrich Wilhelm Schwartz auf seinen Lehrstuhl berufen und erweiterte das Aufgabenspektrum dieses Instituts um die Gesundheitssystemforschung.[14] Er vertritt diese Disziplin bis in die Gegenwart.
Stand und Perspektiven der Gesundheitssystemforschung zum Ende des letzten Jahrhunderts wurden von Friedrich Wilhelm Schwartz und Kollegen in den 1990er Jahren skizziert und umrissen. Für die Deutsche Forschungsgemeinschaft wurde eine Denkschrift verfasst.[15] Sie definierte Gesundheitssystemforschung anhand von 10 exemplarischen Themenstellungen
- Gesundheitspolitik (Steuerungs- und Implementationsforschung, Systemvergleiche)
- Gesundheitsberichterstattung
- Finanzlage, Finanzierungsströme und gesamtwirtschaftliche Bewertung
- Bedarfs- und Bedürfnisforschung im Gesundheitswesen
- Management im Gesundheitswesen
- Evaluationsforschung
- Qualitätssicherung und -forschung
- Prävention und Gesundheitsförderung
- Rehabilitation
- Pflegeforschung
Auch König und Stillfried[16] veröffentlichen am Ende des vorigen Jahrhunderts einen methodenkritischen, interdisziplinären und praxisnahen Zustandsbericht der Gesundheitssystemforschung. Sie betonen das Spannungsfeld zwischen Medizin, Ökonomie, Ethik und Gesundheitspolitik.
Gesundheitssystemforschung, Public Health und Versorgungsforschung
Seit dieser Zeit wird in Deutschland immer seltener von Gesundheitssystemforschung als eigenständigem Fachgebiet gesprochen. Andere Bezeichnungen von (neuen) Teilgebieten der Gesundheitswissenschaften konkurrieren um Aufmerksamkeit und Forschungsförderung, insbesondere Public Health und Versorgungsforschung.
Anfang der 1990er Jahre entstanden in Deutschland – gefördert von der Bundesregierung – bisher mehr als ein Dutzend universitäre Master- und später auch Bachelor-Studiengänge zur Gesundheitswissenschaft, die vor allem unter den Namen „Public Health“, Epidemiologie, Gesundheits- und/oder Pflegewissenschaften angeboten werden. Insbesondere der auch im Deutschen gebräuchlich gewordene aber missverständliche englische Begriff Public Health überlagert seitdem den der Gesundheitssystemforschung, obwohl beide Teilgebiete der Gesundheitswissenschaften nicht deckungsgleich sind. Bisweilen werden Gesundheitswissenschaften und Public Health gleichgesetzt.[17] Das Thema der Gesundheitswissenschaften erlebte – auch bedingt durch die Gründung einer sozialwissenschaftlichen Fakultät für Gesundheitswissenschaften an der Universität Bielefeld – und durch die genannten Postgraduierten-Studiengänge einen starken Aufschwung. Die Wahl der Bezeichnungen der Teilgebiete der Gesundheitsforschung war auch bestimmt durch die Schwerpunkte der Förderung durch Bundesministerien. Das Bundesministerium für Bildung und Forschung (BMBF) förderte beispielsweise Public Health von 1992 bis 2003 und die Versorgungsforschung 2000–2008.[18] Zur Unterstützung der Drittmitteleinwerbung prägten zunehmend die Begriffe der Versorgungsforschung und des Managements im Gesundheitswesen die wissenschaftliche Szene.
Seit Ende der 1990er Jahre wurde es üblich, statt des Begriffs Gesundheitssystemforschung vereinzelte Teildisziplinen zu betonen und zu fördern, zunächst Gesundheitsökonomie und Umweltepidemiologie. Das MEDIS-Institut wurde entsprechend zergliedert und universitär angebunden. Das entsprach den fakultativen Strukturen von Universitäten und den disziplinären Erfordernissen universitärer Ausbildungsgänge. Die integrative, synthetische und systemische Idee einer inter-, multi- und transdisziplinären Gesundheitssystemforschung ging damit verloren.
Nach der Jahrhundertwende tragen nur noch wenige neue universitäre Einrichtungen bzw. Projektbereiche den Namen Gesundheitssystemforschung, z. B. an der Charité Berlin[19] und an der Universität Witten/Herdecke.[20] In diesen Instituten wird vorrangig Versorgungsforschung als Teilgebiet der Gesundheitssystemforschung betrieben und gelehrt. Andere neugegründete Einrichtungen tragen andere Namen, obwohl sie sehr intensiv Gesundheitssystemforschung betreiben, z. B. der Fachbereich Management im Gesundheitswesen an der Fakultät Wirtschaft und Management der Technischen Universität Berlin. Reinhard Busse leitet diesen Fachbereich und das WHO Kollaborationszentrum für Gesundheitssystemforschung und Management[21] und prägt die Gesundheitssystemforschung in Deutschland und Europa.[22]
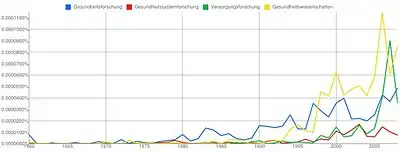
Die Graphik[23] zeigt die Entwicklung von Publikationen zu vier (einander überlappenden) Themenfeldern zwischen 1960 und 2008 anhand der Nennungen bestimmter Begriffe in Google Books: Gesundheitsforschung, Gesundheitssystemforschung, Versorgungsforschung und Gesundheitswissenschaften.
Aktueller Stand der Gesundheitssystemforschung in Deutschland
Die am meisten zitierte Definition der Gesundheitssystemforschung in Deutschland lautet: „Gesundheitssystemforschung befasst sich mit Bedarf, Inanspruchnahme, Ressourcen, Strukturen, Prozessen, Ergebnissen und zuschreibbaren Resultaten („Outcomes“) von systemisch organisierten Ansätzen der Krankheitsverhütung, -bekämpfung oder -bewältigung – d. h. von ganzen Gesundheitssystemen, Subsystemen, Institutionen und Programmen – und verknüpft diese Elemente analytisch bewertend. Gesundheitssystemforschung, die sich auf die Mikroebene – insbesondere auf Institutionen, Programme oder einzelne Gesundheitstechnologien – bezieht, wird auch als Versorgungsforschung bezeichnet“.[24] Neben internationalen Gesundheitssystemvergleichen gelten als Hauptthemen:
- Bedarf, Nachfrage und Inanspruchnahme: Wer möchte und wer sollte das Gesundheitssystem in Anspruch nehmen, und wer tut es tatsächlich?
- Finanzielle Ressourcen, Systemstruktur und Organisation: Wie viel wird wofür im Gesundheitssystem eingesetzt?
- Der Prozess der Gesundheitsversorgung: Welche Leistungen werden wo, von wem, wie und in welcher Menge erbracht?
- Ergebnisse und Resultate: Was leistet das Gesundheitssystem?[25]

Diese Definition bezieht sich vor allem auf drei von vier Ebenen der Gesundheitssystemforschung, auf die Mikro- und Mesoebene – Versorgungsforschung – und auf die Makroebene – d. h. auf alles, was bewusst getan wird, um Gesundheit zu verbessern. Das Schaubild skizziert die Ebenen. Eine vierte Ebene prägte den Beginn der Gesundheitssystemforschung in Deutschland und wird gemäß aktuellem internationalen Verständnis immer bedeutsamer: die Determinanten von Gesundheit und Gesundheitssystemen.
Das Wesen der Gesundheitssystemforschung – systematisch sozialwissenschaftliches Denken in Zusammenhängen und Erforschen der Beziehungen zwischen Gesundheit und Gesellschaft – durchdringt zunehmend Fragen und Forschungen, die sich beispielsweise Gesundheitssoziologie, Gesundheitspolitologie, Gesundheitsökonomie oder Management im Gesundheitswesen nennen. Manche Wissenschaftler und Berater schauen über ihre Fakultätsgrenzen hinaus und forschen über Zusammenhänge zwischen unterschiedlichen Ebenen der Gesundheitssystemforschung, auch auf die Gefahr hin, dass sie von akademisch spezialisierten Fachleuten (Peers[26]) nicht mehr verstanden werden, weil sie grenzüberschreitend arbeiten. Bei der Entwicklung von einer Medizinsoziologie zur Gesundheitssoziologie[27] und der Begründung einer Gesundheitspolitologie[28] wird zunehmend auch das Theoriedefizit der Gesundheitssystemforschung angegangen, ebenso beim Gesundheitssystemvergleich.[29]
Die deutsche Gesundheitssystemforschung hatte es nicht vermocht, sich eigenständig abzusetzen von neuen Trends. Vielleicht ist genau das ihr Kern – es geht nicht um Konsolidierung eines einzelnen Faches in Konkurrenz zu anderen. Es geht um eine Art des Denkens und Forschens in Zusammenhängen und im gesellschaftlichen Interesse. Die Strategie über Gesundheitssystemforschung der WHO von 2012 hat das passende Motto: ändert Eure Denkweisen und geistigen Haltungen (changing mindsets).[30]
Internationale Gesundheitssystemforschung
Seit dem Jahr 2000 erlebt die Gesundheitssystemforschung international eine immer stärker werdende Beachtung, nachdem einige wenige englischsprachige Publikationen seit Mitte der 1980er Jahre auf dieses Forschungsgebiet aufmerksam gemacht hatten.[31]
Die Anstöße der Weltgesundheitsorganisation
Richtungsweisend waren Arbeiten der Weltgesundheitsorganisation (WHO). Der Weltgesundheitsbericht 2000 der WHO verglich die Leistungsfähigkeit von Gesundheitssystemen in aller Welt. Dazu verwendete sie folgendes Input-Output Modell des Gesundheitssystems, d. h. Funktionen des Gesundheitswesens sollen bestimmte Ziele erreichen.[32]
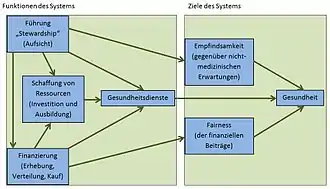
- Die Funktionen des Gesundheitswesens sind: Führung (Aufsicht), Finanzierung (Sammlung, Zusammenführung, Einkauf), Ressourcen (Investitionen und Ausbildung) als Vorleistungen für Dienstleistungen (Angebote).
- Die Ziele sind verbesserte Gesundheit, wobei auch die nicht-medizinischen Erwartungen der Bevölkerung erfüllt werden sollen und finanzielle Fairness gilt.
Eine empirische Überprüfung der Zielerreichung in 191 Ländern der Welt brachte überraschende und kontroverse Ergebnisse. Deutschland rangierte beispielsweise hinter Kolumbien.
Dieses Grundmuster der Gesundheitssystemforschung verbindet:[33]
- Inputs oder Bausteine: Gesundheitspolitik, Gesetzgebung, Steuerung, Regulierung, Informationen, Finanzen, Organisationen, Institutionen, Fachkräfte, Technologien, Produkte, Verhalten, Wissen
- Throughputs oder Prozesse: Reformen, Management, Dienstleistungen, Schaffung menschlicher und physischer Ressourcen, Organisation und Steuerung der Finanzierung, Förderung von Führungskraft, Verantwortungsbewusstsein, und Leistungen im öffentlichen Interesse aber auch Selbsthilfe von Familien und Gemeinden
- Bedingungen: Qualität, Sicherheit, Bedarfsgerechtigkeit, Effizienz, Effektivität, Zugänglichkeit, Reichweite etc.
- Outputs, Ergebnisse und Ziele: Gesundheit, Gerechtigkeit, Fairness, Menschlichkeit, Zufriedenheit, Risikoschutz, Wahlfreiheit, Lebensqualität, Wohlbefinden, Wohlstand.
Bei manchen dieser Input-Throughput-Output Systemmodelle stehen die Menschen im Mittelpunkt, bei anderen eine verantwortungsbewusste, gute und ethische Führung (Stewardship und Governance).[34]
Aktueller Stand der internationalen Gesundheitssystemforschung
In der ersten Dekade dieses Jahrhunderts erweiterte sich die Konzeption der WHO über Gesundheitssysteme und Gesundheitssystemforschung.[35] 2009 beteuerte eine Expertenkommission der WHO, dass ohne Verständnis des Gesundheitssystems oft die einfachsten Maßnahmen zur Verbesserung des Gesundheitszustands der Bevölkerung misslingen. Das liege meist nicht an den Maßnahmen, sondern an der Unkenntnis des Systems, in dem sie wirken sollen. Jegliche Intervention – von der kleinsten, bis zur weitesten – habe Auswirkungen auf das gesamte Gesundheitssystem und das gesamte Gesundheitssystem habe Auswirkungen auf jede Intervention.[36]
Aus diesem Grunde wird jetzt von der WHO eine weitere Definition des Gesundheitssystems und damit der Gesundheitssystemforschung vertreten. Sie bezieht sich nicht mehr nur auf den Wirkungsbereich der Gesundheitsministerien. Sie knüpft an die Charta von Tallinn von 2008 an, deren Thema „Gesundheitssysteme für Gesundheit und Wohlstand“ lautete – Wohlstand wohlgemerkt und nicht mehr nur Wohlbefinden; „Gesundheitssysteme umfassen sowohl die individuelle als auch die bevölkerungsbezogene Gesundheitsversorgung, aber auch Maßnahmen, mit denen andere Politikbereiche dazu veranlasst werden sollen, in ihrer Arbeit an den sozialen wie auch den umweltbedingten und ökonomischen Determinanten von Gesundheit anzusetzen“.[37] Die Stärkung der Gesundheitssysteme ist derzeit einer von sechs Schwerpunkten der WHO.[38] „Gesundheitssystemforschung wird weitverbreitet angesehen als wesentlich zur Stärkung von Gesundheitssystemen, zur kosten-effektiven Behandlung für diejenigen, die sie benötigen und um einen besseren Gesundheitszustand auf der ganzen Welt zu erreichen“[39]
Gesundheitssystemforschung ist nicht mehr nur auf den Gesundheitssektor, die Gesundheitsversorgung oder das Gesundheitssystem im engeren Sinne bezogen – sie wird nunmehr definiert als „die zielgerichtete Schaffung von Wissen, welches Gesellschaften befähigt, sich so zu organisieren, dass Gesundheit und Gesundheitswesen verbessert werden“.[40] Dabei geht es ganz bewusst auch um die Determinanten der Gesundheit außerhalb des Gesundheitswesens.[41] Für die WHO ist eine Alliance for Health Policy & Systems Research tätig, um die WHO Strategie zur Gesundheitssystemforschung zu entwickeln, die Ende 2012 lanciert wurde.[30] Gesundheitssystemforschung und Gesundheitspolitikforschung werden miteinander verbunden.[42] Bei den 320 institutionellen Partnern dieser Allianz ist 2016 keine deutsche Institution vertreten.[43] Unter dem Namen Health Systems Global wurde Ende 2012 eine Internationale Gesellschaft für Gesundheitssystemforschung gegründet.[44] und seit 2015 wird in enger Verbindung mit der Harvard-Universität eine neue Zeitschrift mit dem Namen Health Systems & Reform herausgegeben.[45] Ihr Ziel ist es, Gesundheitssystemforschung zu fördern und das vorhandene und neu entstehende Wissen so zu übersetzen, dass es von Gesundheitssystemen genutzt wird, die Gesundheit der Bevölkerung zu verbessern. Dies wird immer stärker nicht nur national,[46] sondern auch global gesehen, wegen der vielfältigen Vernetzungen wesentlicher Einflussbereiche.[47]
Gesundheitssystemforschung „bildet sich heraus als einer der dynamischsten und komplexesten Bereiche der Gesundheitswissenschaften“.[48] Als besonders wichtige Themenstellungen gelten jetzt neben Finanzierung, Mitarbeitern sowie Organisation der Gesundheitsversorgung
- Governance, Stewardship und Wissensmanagement, beispielsweise bezogen auf (ethische) Führung, Rechenschaftspflicht, Prioritätensetzung, Rationierung, evidenz-informierte Politik, effektive intersektorale Ansätze
- Globale Einflüsse, beispielsweise Auswirkungen globaler Initiativen, des Handels, der Weltwirtschaft, wobei auch Kriege, Dürren, Klimawandel nicht unbeachtet bleiben.
In diesem Zusammenhang steht auch die Mitte der ersten Jahrhundertdekade von der WHO ins Leben gerufene „Health in All Policy“, die bestrebt ist, als Determinanten der Gesundheit auch „alle Politiken wie Transport, Umwelt, Erziehung, Finanzpolitiken, Steuerpolitiken und Wirtschaftspolitiken“[49] anzuerkennen und verantwortungsvoll zu beeinflussen. Das Stichwort lautet: Intersektorale Governance für die Betonung von Gesundheit in allen Politiken.[50]
Soziale, ökonomische, kulturelle, politische, technologische, legale, umweltbezogene Einflüsse auf Gesundheit, Wohlbefinden und Wohlstand rücken wieder stärker in den Blick der Gesundheitssystemforschung, so wie sie schon in den 70er Jahren von der IIASA die damals entstehende Gesundheitssystemforschung in Deutschland beeinflusst hatten. Zugleich wird der zu oft vernachlässigte Bereich der durch Familien und Selbsthilfe produzierten Gesundheit hier wieder berücksichtigt. Er ist für Prävention und Gesundheitsförderung besonders wichtig und damit für Effektivität und Effizienz des Gesundheitssystems.
Der Umfang der Gesundheitssystemforschung
Gesundheitssystemforschung ist ein „Denken in Zusammenhängen“[25] und erfordert „Fähigkeiten zum Systemdenken“.[51] Diese Zusammenhänge können enger oder weiter gesehen werden. Eine besonders enge Definition des Gesundheitssystems berücksichtigt nur staatliche bzw. öffentliche Institutionen, wie es der Begriff Public Health dem Nichteingeweihten suggeriert. Private und familiäre Gesundheitshilfe sind darin nicht angesprochen und auch nicht die so wichtige Selbsthilfe durch Gesundheitskompetenz des Einzelnen. Eine so enge Definition des Gesundheitssystems vertritt das Bundesgesundheitsministerium (BMG). Es gilt das Motto: „Der Staat setzt den Rahmen – die medizinische Versorgung gestalten die Partner der Selbstverwaltung“.[52]
Ein erweiterter Gesundheitssystembegriff beinhaltet „alle Aktivitäten, deren hauptsächliches Ziel es ist, Gesundheit zu fördern, wiederherzustellen und/oder zu erhalten“[53] Dies entsprach lange Zeit den wissenschaftlichen Usancen der Forschung seit Beginn der 90er Jahre. Beabsichtigte, unbeabsichtigte und unerwünschte Aus- und Nebenwirkungen anderer Einflussfaktoren auf die Gesundheit und das Gesundheitswesen werden nicht thematisiert.
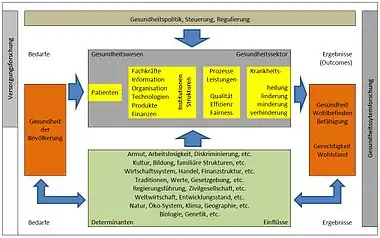
In einem weiteren Sinne geht es um die Zusammenhänge zwischen Gesundheit, Gesundheitswesen, Gesellschaft und Umwelt. Diese breite Definition vertrat seit Beginn der 70er Jahre das Internationale Institut für angewandte Systemanalyse (IIASA). Sie setzt sich gegenwärtig wieder stärker durch. In Zeiten der Globalisierung können nationale und internationale Gesundheitspolitiken nicht allein den Rahmen bestimmen. Es geht auch darum, die unbeabsichtigten und unerwünschten Nebenwirkungen von Globalisierung, Finanzkrisen und Wirtschaftssystemen auf Gesundheit und Gerechtigkeit wissenschaftlich zu erforschen und zu beeinflussen. Die Graphik[54] skizziert die Zusammenhänge, in denen Gesundheitssystemforschung derzeit international begriffen wird.
Themen der Gesundheitssystemforschung im weiteren Sinne
Versorgungsforschung und Public Health sind Bestandteile der Gesundheitssystemforschung. Die wesentlichen Themen dieser beiden Forschungszweige sind detailliert in anderen Wikipedia Beiträgen dargestellt. Deswegen werden im Folgenden nur solche Themen betont, die darüber hinausgehen.
Gesundheitsberichterstattung
Das erste Großprojekt der Gesundheitssystemforschung in Deutschland war die Beratung zur Entwicklung einer nationalen Gesundheitsberichterstattung. In den 1970er Jahren war die Aussagefähigkeit von Routinedaten im deutschen Gesundheitswesen zwischen ZI und WIdO intensiv und kontrovers diskutiert und erforscht worden. In Anlehnung an Vorbilder aus anderen Ländern – insbesondere England, Dänemark und Schweden – wurde in den 1980er Jahren der Ruf nach einer systematisch zusammenhängenden Gesundheitsberichterstattung laut. Diese sollte einen Überblick geben über Vorleistungen, Strukturen, Prozesse, Ergebnisse und Rahmenbedingungen des Gesundheitswesens, d. h. über das gesamte Gesundheitssystem in einem sehr weiten Verständnis. In einigen Bundesländern – z. B. Nordrhein-Westfalen – wurden Modelle erprobt. Im Auftrag des Bundesministeriums für Forschung und Technologie erstellte eine Gruppe aus 11 Forschungsinstituten eine Bestandsaufnahme und entwickelte einen Konzeptvorschlag.[55]
Seit Ende der 1990er Jahre wird die Gesundheitsberichterstattung des Bundes (GBE) durch das Robert Koch-Institut (RKI) und das Statistische Bundesamt ausgeführt. Es werden unterschiedliche Aufgaben durch beide Institutionen wahrgenommen: Das RKI gestaltet und entwickelt das Berichtswesen inhaltlich und konzeptionell, erstellt und veröffentlicht die Gesundheitsberichte;[56] das Statistische Bundesamt beschafft die Daten, bereitet sie auf und stellt sie im Informationssystem der Gesundheitsberichterstattung als Online-Datenbank zur Verfügung.[57] Die Themen der GBE sind:
- Rahmenbedingungen des Gesundheitswesens
- Gesundheitliche Lage
- Gesundheitsprobleme, Krankheiten
- Gesundheitsverhalten und -gefährdungen
- Leistungen und Inanspruchnahme
- Ausgaben, Kosten und Finanzierung
- Ressourcen der Gesundheitsversorgung[58]
Die Gesundheitsberichterstattung des Bundes am RKI stellt die Informationen in verschiedenen Publikationsformen zur Verfügung. Zum einen als Berichte Gesundheit in Deutschland, erstmals 1998 erschienen, 2006 der zweite. Diese geben einen Überblick über den gesundheitlichen Zustand der Bevölkerung und die Gesundheitsversorgung.[59] Weitere Publikationsformen sind die Themenhefte, Beiträge und GBE kompakt, eine Online-Informationsreihe.[60] Die Gesundheitsberichte informieren mit zuverlässigen Daten über das gesamte Gesundheitssystem und wollen zu Analysen und Dialogen anregen. 2015 erschien der aktuellste Gesundheitsbericht für Deutschland.[61]
Gesundheitskonten (national health accounts)
Ein Spezialgebiet der Gesundheitsberichterstattung sind nationale Gesundheitskonten. Sie versuchen, die gesamte Struktur und alle Ströme und Funktionen von Gesundheitsausgaben systematisch darzustellen und zu analysieren. Auch hierbei geht es um das gesamte Gesundheitssystem. Folgende Fragen stehen im Zentrum:
- Wer zahlt? – Quellen der Finanzierung, z. B. Haushalte, Beitragszahler, Regierungen, Selbsthilfegruppen und andere mehr
- Wem wird gezahlt? – Anbieter und Zwischenhändler von Gütern und Dienstleistungen, z. B. Ärzte, Krankenhäuser, Apotheken und andere mehr
- Wofür wird gezahlt? – Funktionen des Gesundheitswesens, z. B. Prävention, ambulante Versorgung, Krankenhausversorgung, Rehabilitation, Nahrungsmittelhygiene, Trinkwasserkontrolle, Umweltschutz etc. Im „etc.“ wird der Rahmen der Berichterstattung über die Finanzierung bestimmt. Er kann sehr weit oder sehr eng sein. Um aufkommenden Trends und neuen Märkten Rechnung zu tragen, werden beispielsweise zunehmend auch Selbsthilfegruppen, Wellnesspräparate, Nahrungsmittelzusätze und ähnliches dazugerechnet.
- Wem nützt es? – Empfänger der Produkte und Leistungen und mögliche Diskriminierungen unter dem Gesichtspunkt von Fairness und Gerechtigkeit.
Mit Antworten auf diese vier Fragen soll erkannt werden, wie Ressourcen im gesamten Gesundheitssystem eingesetzt werden und wie Gesundheitspolitiken oder Reformen wirken. Unter dem Stichwort Abgrenzung (boundaries) der Gesundheitskonten werden auch Investitionen, Aus- und Fortbildung des Humankapitals, Forschung und Entwicklung, Umwelthygiene, Verkehrssicherheit und weiteres mehr berücksichtigt, um die Grundfragen angemessen beantworten zu können. Fragen der Bedarfsgerechtigkeit, Effektivität, Effizienz, Gleichverteilung und weiterer beabsichtigter und unerwünschter Aus- und Nebenwirkungen stehen im Mittelpunkt der Analyse dieser Daten.
Federführend bei der Entwicklung international vergleichbarer Systeme der Gesundheitskonten (system of health accounts) waren vor allem die Organisation für Wirtschaftliche Zusammenarbeit und Entwicklung (OECD)[62] und die Weltgesundheitsorganisation (WHO).[63] Europäische Kommission (EC) und das Statistische Amt der Europäischen Gemeinschaft (Eurostat) vereinbarten 2004 mit OECD und WHO eine gemeinsame Strategie zur Harmonisierung der Standards und Definitionen und zur Vereinfachung der Datenerhebung, um umfassend über europäische Länder zu berichten und eine Harmonisierung der Gesundheitssysteme beeinflussen zu können.[64] Nationale Gesundheitskonten werden inzwischen in fast allen Ländern der Erde regelmäßig erstellt.[65]
Gesundheitssystemvergleiche
Gesundheitssystemvergleiche sind zu einem Schwerpunktthema der Gesundheitssystemforschung geworden.[66] Gesundheitssystemvergleiche werden in sehr unterschiedlicher Weise verwendet.
- Leistungsfähigkeit: Im Jahr 2000 hatte die WHO die Leistungsfähigkeit von 191 Gesundheitssystemen – gemessen an acht Indikatoren über Gesundheit, finanzielle Fairness und Reaktionsfähigkeit (responsiveness) auf nicht-medizinische Erwartungen der Patienten – kontrovers verglichen und damit einen Boom über Gesundheitssystemvergleiche angestoßen.[67]
- Finanzen: Gesundheitsausgabenrechnungen sind durch OECD, WHO und EU sehr stark standardisiert worden. Die meisten Länder der Welt liefern vergleichbare Daten.[68]
- Statistiken: International vergleichbare Daten über wesentliche Aspekte der Gesundheitssysteme – Gesundheitszustand, Ressourcen, Inanspruchnahme, Ausgaben, Risikofaktoren, Demographie, Wirtschaft, Sozioökonomie – werden insbesondere von OECD und WHO zur Verfügung gestellt.[69] Eine Liste von derzeit 85 Gesundheitsindikatoren soll eine europäische Gesundheitsberichterstattung unterstützen.[70]
- Berichte: Anhand eines standardisierten Inhaltsverzeichnisses werden Beschreibungen und Analysen der Gesundheitssysteme von mehr als 50 Ländern vom Europäischen Observatory on Health Systems and Policies zur Verfügung gestellt und hin und wieder aktualisiert.[71] Auch die OECD erhebt periodisch Vergleichsdaten über die Gesundheitssysteme aller OECD-Länder[72] und veröffentlicht periodisch Überprüfungen der Gesundheitssysteme einzelner Länder[73] und Überblicke über alle Länder.[74] Das europäische Regionalbüro der Weltgesundheitsorganisation konkurriert mit einem europäischen Gesundheitsbericht.[75] Der Bericht 2009 betonte Gesundheit und Gesundheitssysteme, der Bericht 2015 orientiert sich an Evidenzen.[76] Die Europäische Kommission lieferte 2003 einen besonders guten Bericht über die sozialen Dimensionen der Gesundheit und Gesundheitsversorgung in Europa.[77]
- Themen: Gesundheitssystemvergleiche über einzelne Themengebiete bereichern die wissenschaftliche und politische Diskussion, zum Beispiel über
- Versorgungsmodelle[78] – z. B. Bismarck, Beveridge, Siemaszko (Semashko) versus Markt
- Krankenversicherungen[79]
- Gesundheitsreformen[80]
- Bewältigung wirtschaftlicher und politischer Krisen[81]
- Leistungskataloge des Gesundheitswesens[82]
- oder andere wechselnde Themenstellungen wie z. B. Inanspruchnahme, Altersstrukturen, Qualitätsindikatoren, Mengenkontrolle im Arzneimittelbereich[83]
- Perspektiven: Gesundheitssystemvergleiche aus der Patientenperspektive ermöglicht beispielsweise eine schwedische Forschergruppe[84] und – auf der Grundlage von Umfragen – der britische Commonwealth Fund.[85]
- Provokationen: Anhand prägnanter Einzelschicksale beleuchtete Michael Moore in seinem Film Sicko die Unterschiede von Gesundheitssystemen in den USA, Canada, England, Frankreich und Guantanamo (!) aus der Sicht von Betroffenen.
Systemvergleiche sollen gegen Forschungsprovinzialismus, unnötige Doppelforschung und -entwicklung in anderen Sektoren, vorschnelle Generalisierungen nationaler Besonderheiten und auch gegen Problemlösungsfatalismus schützen, indem sie das eigene Gesundheitssystem zumindest auf drei Ebenen Vergleichen unterziehen:
- Wie zuvor dargestellt wird zumeist ein nationaler oder regionaler Systemvergleich angewandt: Darstellung und Analyse von System(teil)en der gesundheitlichen Versorgung und der Verursachung von Krankheiten in anderen Ländern, bisweilen auch im Extremvergleich mit armen Entwicklungsländern.
- Zeitvergleich: Historische Analysen von Entwicklungen im Gesundheitswesen und seinen Rahmenbedingungen (in anderen Ländern) sind eine weitere gute Erkenntnisquelle der Gesundheitssystemforschung, die jedoch recht selten angewandt wird. Sie ermöglichen auch Entwürfe von Interventionen oder Systemen gesundheitlicher Versorgung im Sinne einer Zukunftsforschung. Quasi-Zeitvergleiche nähren sich auch aus extremen Regionalvergleichen.
- Sektorenvergleich: Die Analyse anderer Bereiche gesellschaftlicher Produktion oder Versorgung (z. B. Infrastruktur, Energie, Sozialhilfe) kann Hinweise geben auf zu erwartende Aus- und Nebenwirkungen geplanter Maßnahmen oder Politiken. Darüber hinaus ist es ein Thema der Gesundheitssystemforschung, die gesundheitlichen Auswirkungen von Maßnahmen in diesen Bereichen zu analysieren.
Gesundheitssystemvergleiche sind ein Quasi-Ersatz für Experimente im eigenen Gesundheitswesen. Für viele geplante Interventionen gibt es bereits historische Beispiele, Beispiele in anderen Sektoren und Beispiele in anderen Ländern und Kontinenten.
Gesundheitssystemmanagement
Wegen der Komplexität historisch gewachsener, sehr verästelter und schwierig zu verstehender Gesundheitssysteme in hochentwickelten Gesellschaften wird Gesundheitssystemmanagement vor allem in Schwellenländern und Entwicklungsländern eingesetzt. Die WHO hatte mit der Erklärung von Alma-Ata (1978) und dem Entwurf eines pyramidalen Versorgungssystems ein prägendes Beispiel gegeben für ein pragmatisch orientiertes Gesundheitssystemmanagement.[86] Programme zur Modernisierung des Gesundheitswesens werden in verschiedenen Ländern von der Europäischen Gemeinschaft,[87] der Weltbank[88] und den Vereinten Nationen[89] unterstützt. In Entwicklungsländern wird die Gesundheitssystemforschung besonders stark und zunehmend von der Weltbank genutzt.[90] Gegenwärtig wird von Arbeitsgruppen der Weltgesundheitsorganisation verstärkt darum geworben, Gesundheitssystemforschung zur Stärkung von Gesundheitssystemen einzusetzen.[36] Auch das Weltwirtschaftsforum liefert Beiträge hierzu.[91] Gesundheitssystemforschung soll Gesundheitspolitiken beeinflussen.[92] Darüber hinaus betont Gesundheitssystemmanagement auch Politiken, die von jenseits des Gesundheitssystems auf dieses einwirken.[93]
Politikevaluationen
Evaluationen sind ein zentrales Thema der Gesundheitssystemforschung. Dabei geht es zunächst um die Feststellung des Nutzens bzw. der Wirksamkeit oder Effektivität von Maßnahmen.[94] Effektivität wird zumeist als Zielerreichung definiert, Effizienz als Kosten der Zielerreichung.[95] Evaluationen von komplexeren Maßnahmen, Politiken und Reformen sind das eigentliche Metier der Gesundheitssystemforschung. Dabei sind vielfältige Zielsetzungen unterschiedlicher Akteure, Beteiligter und Betroffener und konkurrierende Maßnahmen und Interventionen in sehr unterschiedlichen Umwelten und Kontexten zu berücksichtigen. Die Evaluation komplexer Gesundheitspolitiken, beispielsweise zur Kostendämpfung im Gesundheitswesen, muss über Kosten-Effektivitäts-Analysen weit hinausgehen.[96] Die Technologiefolgenabschätzung von Großtechnologien ist ein Beispiel für komplexe Evaluationen in der Gesundheitssystemforschung. Die Analyse von Gesundheitsreformen wurde zu einem Schwerpunkt der Gesundheitssystemforschung.[97]
Wirtschaft und Gesundheit
Ein Leitthema der Forschung über Gesundheitssysteme ist die Frage nach den Zusammenhängen zwischen Wirtschaft, Gesundheit und Gesundheitswesen. Soziale Ursachen von Krankheit und Tod standen schon seit Virchow im Visier der Sozialmedizin, einem historischen Vorläufer der Gesundheitssystemforschung. Seit 1955 hatte Thomas McKeown anhand vieler Beispiele statistisch dargestellt, dass im England der letzten Jahrhunderte die Entwicklung von Wirtschaft und Umwelt einen stärkeren Einfluss hatte auf den Rückgang der Sterblichkeit bei schwerwiegenden Infektionskrankheiten – z. B. Tuberkulose, Masern, Diphtherie – als die Entwicklung wirksamer Präventionsstrategien, Impfstoffe oder Medikamente.[98] Diese heftig debattierte These[99] prägte auch die in Deutschland entstehende Gesundheitssystemforschung. Auf Anregung des europäischen Regionalbüros der WHO[100] und für den Europarat[101] wurden in den 80er Jahren Zusammenhänge zwischen Arbeitslosigkeit und Gesundheit sowohl auf gesellschaftlicher als auch auf individueller Ebene erforscht, d. h. ökonomisch, sozial und psychologisch. Das Thema ist nach wie vor aktuell, für Deutschland,[102] für Europa[103] und auch weltweit.[104] Forschungen über den Zusammenhang zwischen Armut, Einkommen, Bildung, Wohnung, Lebensbedingungen und Gesundheit sind ein Thema der Sozialätiologie aber auch der Gesundheitssystemforschung; es geht um die Determinanten von Gesundheit und Gesundheitswesen. Ein Meilenstein war eine im Jahr 2000 groß angelegte Studie der WHO über Volkswirtschaft und Gesundheit unter der Leitung des Makroökonomen Jeffrey Sachs, in der die wechselseitigen Zusammenhänge analysiert und Folgerungen für Weltwirtschaft und Entwicklungspolitik gezogen wurden.[105] Die Zusammenhänge zwischen Gesundheitssystemen, Gesundheit, Wohlstand und gesellschaftlichem Wohlbefinden werden zunehmend intensiver erforscht.[106] Eine faire und universelle Gesundheitssicherung für alle[107] ist in den letzten Jahren zu einem wichtigen Leitthema der internationalen Gesundheitsökonomie geworden.[108]
Gesundheit und Gerechtigkeit, Wohlbefinden, Wohlstand etc.
Jenseits allen Pragmatismus versucht die Gesundheitssystemforschung zunehmend grundsätzlicher zu werden. Der Wirtschaftsnobelpreisträger Amartya Sen hat dazu einen wesentlichen Anstoß gegeben.[109] Auch internationale Organisationen beteiligen sich daran, z. B. mit einer stärkeren Forschung über „gute Regierungsführung“ im Gesundheitssystem.[110] Komponenten dieser Governance sind gemäß Entwicklungsprogramm der Vereinten Nationen (UNDP): Transparenz, Teilnahme, Konsensus-Orientierung, Rechenschaftspflicht, Reaktionsfähigkeit, Integration und Gleichbehandlung, Effektivität und Effizienz, Gesetzestreue. Artikelserien in wichtigen Zeitschriften befassen sich inzwischen mit Themen wie Gerechtigkeit[111] und Governance.[112] Themen der Gesundheitssystemforschung sind auch die Zusammenhänge zwischen Gesundheit, Globalisierung und Gerechtigkeit[113] und zwischen Gesundheit und Glück.[114]
Methoden der Gesundheitssystemforschung
Der Gegenstand der Gesundheitssystemforschung sind komplexe, dynamische und anpassungsfähige Systeme mit „Myriaden von Komponenten (wie beispielsweise Bürger, Patienten, Gemeinden, Anbieter, Politiker, Programmmanager, etc.) die ständig interagieren und sich an Änderungen anderer Komponenten und der Umwelt anpassen. Die Besonderheit von Gesundheits- und anderen komplexen Systemen betreffen Selbst-Organisation, dauernden Wandel, Rückkopplungsschleifen, Nicht-Linearität, Zeitverzögerungen zwischen Maßnahmen und Ergebnissen, historische Bezüge, und unbeabsichtigte Konsequenzen politischer Interventionen“.[115] Es geht nur in ganz geringem Maße um einfache Beziehungen zwischen Kosten und Effektivität, beispielsweise. Es geht nicht um einzelne, sondern vielfältige Realitäten. Es geht nicht nur um Messbares und Beobachtbares, sondern auch um subjektiv gemeinten Sinn und soziale Konstrukte. Es geht nicht nur um Wissen, sondern auch um Interpretationen. Es geht um vielfältige Einflüsse. Es geht um eine komplizierte Architektur sozialer Beziehungen mit vielfältigen Einwirkungen und Auswirkungen. Es geht selten um Experimente und Hypothesentestung, sondern meist um Studien in einem natürlichen und gesellschaftlichen Umfeld.[116] Es geht nicht allein um Wissenschaft, sondern dass Wissen etwas schafft.[117]
An der Gesundheitssystemforschung sind viele Wissenschaften mit unterschiedlichen Paradigmen beteiligt, insbesondere sozialwissenschaftliche Disziplinen wie Soziologie, Ökonomie, Politologie, Psychologie, Anthropologie, Epidemiologie, Ethnologie, Geographie, Management, Geschichte, Pädagogik. Zunehmend gesellen sich andere Disziplinen hinzu. Allen diesen Disziplinen ist gemein, dass sie empirisch und/oder theoretisch nachvollziehbare Evidenzen suchen, begreifen und vermitteln wollen.[118]
Gesundheitssystemforschung ist jedoch nicht nur das, was die beteiligten Einzeldisziplinen erforschen. Sie zeichnet sich aus durch eine Sichtweise, die Problemerkenntnis, Leitgedanken und Methoden dem Ganzen seines Gegenstandsbereiches anpasst und nicht (nur) den einzelnen Teilen. Sie ist dadurch nicht oberflächlicher oder unwissenschaftlicher als die akademisch traditioneller etablierten Disziplinen wie Epidemiologie oder Ökonomie. Der Blick auf Zusammenhänge soll Gesundheitssysteme verständlich machen und wissenschaftliche und pragmatische Innovationen fördern. Gesundheitssystemforschung ist
- multidisziplinär in dem Sinne, dass viele wissenschaftliche Fachrichtungen mit ihrem jeweiligen Methodenrepertoire beteiligt sind,
- interdisziplinär in dem Sinne, dass verschiedene Fachrichtungen zusammenarbeiten müssen, um ein Thema gemeinsam begreifen zu können und
- transdisziplinär in dem Sinne, dass durch Zusammenarbeit verschiedener Disziplinen Neues entsteht und dass Wissenschaften und Politikberatung oftmals eine Symbiose eingehen.
Gesundheitssystemforschung ist ein Dachbegriff für die beteiligten Disziplinen und gleichzeitig eine eigenständige Disziplin, je nach Forschungsfrage und Thema.
Im Dialog mit der Medizin muss sich Gesundheitssystemforschung oftmals verteidigen, dass Randomisierungen (strenge Vergleiche zwischen den Konsequenzen der Intervention und einer Nicht-Intervention) und quasi-experimentelle Forschungsansätze zumeist nicht durchgeführt werden können und dass die strengen methodologischen Cochrane-Kriterien für solide wissenschaftliche Studien oft nicht erfüllt sind.[119] Das beruht auf mangelnder Generalisierbarkeit der Ergebnisse, problematischer Vergleichbarkeit von (politischen) Interventionen, unzureichender Anwendbarkeit anderweitiger Erfahrungen, unterschiedlicher Prioritätssetzungen und sozialer wie kultureller Heterogenität der Umwelten; auch können Übertragbarkeit und Standardisierung des erworbenen Wissens meist nicht gewährleistet werden.[120] Die klassische Wissenschaft geht analytisch vor. Sie zerteilt den Untersuchungsgegenstand in immer kleinere Einheiten und betont ihr Umfeld und seine Änderungen kaum. Eine systemorientierte Forschung betont dagegen die Interaktion von verschiedenen Einheiten und muss Verhalten, soziale, institutionelle und kulturelle Aspekte des Gesundheitssystems und seiner Mitspieler beachten.[121] Dazu bedarf es explorierender, beschreibender und evaluierender Vorgehensweisen und einer Vielzahl quantitativer und qualitativer, deskriptiver, analytischer und evaluativer Methoden.[122]
Siehe auch
Literatur
- Projekt Gesundheitssystemanalyse: Gesundheitssystem in der BRD. Materialien zur Analyse. Verlag für das Studium der Arbeiterbewegung, Berlin 1973, ISBN 3-87975-015-7.
- Dimitri D. Venediktov: Systems analysis of health services. In: Norman T.J. Bailey, Mark Thompson (Hrsg.): Systems aspects of health planning. Proceedings of the IIASA Conference, Baden, Austria, August 20-22, 1974, North-Holland Publishing Company, Amsterdam 1975, ISBN 0-444-10841-6, S. 19–30, iiasa.ac.at (PDF)
- Wilhelm van Eimeren (Hrsg.): Perspektiven der Gesundheitssystemforschung. Frühjahrstagung Wuppertal 1978. Springer Verlag Reihe Medizinische Informatik und Statistik, Berlin 1978, ISBN 3-540-09076-2.
- Fritz Beske: Gesundheitssystemforschung – Ziele und Aufgaben des Instituts für Gesundheitssystemforschung Kiel. In: Niedersächsisches Ärzteblatt. 1978, No. 18, 20. September, S. 618–620.
- Programm der Bundesregierung zur Förderung von Forschung und Entwicklung im Dienste der Gesundheit 1978–1981. Bundesministerium für Forschung und Technologie, Bonn 1978, ISBN 3-88135-066-7.
- Carl E. Taylor: The uses of health systems research. World Health Organization, Geneva 1984, ISBN 92-4-130078-7. who.int (PDF; 2,9 MB)
- Detlef Schwefel: Sozioökonomische Aspekte der Gesundheitssystemforschung. In: Sozialer Fortschritt. 1984, Jahrgang 33, Heft 10, S. 229–234, detlef-schwefel.de (PDF; 2,1 MB)
- Detlef Schwefel, Jürgen John, Reiner Leidl, Peter Potthoff, Walter Satzinger, Wilhelm van Eimeren: Sozioökonomische Gesundheitssystemforschung am MEDIS-Institut der GSF. Gesellschaft für Strahlen- und Umweltforschung, Neuherberg bei München 1987, detlef-schwefel.de (PDF; 3,9 MB)
- Friedrich W. Schwartz, Bernhard Badura, Bernhard Blanke (Hrsg.): Gesundheitssystemforschung in Deutschland. Denkschrift. DFG (Deutsche Forschungsgemeinschaft). Wiley-VCH 1995, ISBN 3-527-27210-0.
- Friedrich Wilhelm Schwartz, Reinhard Busse: Denken in Zusammenhängen – Gesundheitssystemforschung. In: Friedrich Wilhelm Schwartz, Bernhard Badura, Reiner Leidl, Heiner Raspe, Johannes Siegrist (Hrsg.): Das Public Health Buch: Gesundheit und Gesundheitswesen. Urban & Fischer bei Elsevier, München/Wien/Baltimore 1998, ISBN 3-437-22260-0, S. 385–411.
- Hans-Helmut König, Dominik von Stillfried (Hrsg.): Gesundheitssystemforschung in Wissenschaft und Praxis. Beiträge zum Stand eines multidisziplinären Forschungsgebiets. Schattauer Verlag, Stuttgart 1999, ISBN 3-7945-2026-2.
- Daniel Grodos, Pierre Mercenier: Health systems research: a clearer methodology for more effective action. ITGPRESS Studies in Health Services Organisation & Policy, Antwerp 2000, ISBN 90-76070-16-4, itg.be (PDF; 623 kB)
- The World health report 2000. Health systems: improving performance. World Health Organization, Geneva 2000, ISBN 92-4-156198-X, who.int (PDF; 1,7 MB)
- Corlien M. Varkevisser, Indra Pathmanathan, Ann Brownlee: Designing and conducting health systems research projects. KIT Publishers, Amsterdam 2003, ISBN 1-55250-069-1 (Volume 1) / ISBN 1-55250-070-5 (Volume 2). Volume 1 (PDF) Volume 2 (PDF)
- Strengthening health systems: the role and promise of policy and systems research. Global Forum for Health Research, Geneva 2004, ISBN 2-940286-25-6, who.int (PDF; 3,6 MB)
- Everybody’s business: strengthening health systems to improve health outcomes: WHO’s framework for action. World Health Organization, Geneva 2007, ISBN 978-92-4-159607-7, who.int (PDF; 864 kB)
- Don de Savigny, Taghreed Adam (Hrsg.): Systems thinking for health systems strengthening. World Health Organization, Alliance for Health Policy and Systems Research, Geneva 2009, ISBN 978-92-4-156389-5, who.int (PDF; 1,6 MB)
- Friedrich Wilhelm Schwartz, Reinhard Busse: Denken in Zusammenhängen: Gesundheitssystemforschung. In: Friedrich Wilhelm Schwartz, Ulla Walter, Marie-Luise Dierks, Petra Kolip, Reiner Leidl, Johannes Siegrist, Nils Schneider, Reinhard Busse (Hrsg.): Public Health. Gesundheit und Gesundheitswesen. 3. Auflage. Urban & Fischer Verlag, München 2012, ISBN 978-3-437-22261-0, S. 555–582.
- Reinhard Busse: Gesundheitssystem- und Versorgungsforschung. In: Klaus Hurrelmann, Oliver Razum (Hrsg.): Handbuch Gesundheitswissenschaften. 5. Auflage. Beltz Juventa, Weinheim/Basel 2012, ISBN 978-3-7799-0797-8, S. 441–460.
- Lucy Gilson (Hrsg.): Health policy and systems research: a methodology reader. World Health Organization, Alliance for health policy and systems research, Geneva 2012, ISBN 978-92-4-150313-6, who.int (PDF; 7,3 MB)
- R Chad Swanson, Adriano Cattaneo, Elizabeth Bradley, Somsak Chunharas, Rifat Atun, Kaja M Abbas, Korina Katsaliaki, Navonil Mustafee, Benjamin Mason Meier, Allan Best: Rethinking health systems strengthening: key systems thinking tools and strategies for transformational change. In: Health Policy and Planning. 27, 2012, S. iv54–iv61.
- Steven J. Hoffman, John-Arne Røttingen, Sara Bennett, John N. Lavis, Jennifer S. Edge, Julio Frenk: A review of conceptual barriers and opportunities facing health systems research to inform a strategy from the World Health Organization. Background paper commissioned by the Alliance for Health Policy and Systems Research to develop the WHO Health Systems Research Strategy. McMaster University for Alliance for Health Policy and Systems Research, Hamilton, Ontario 2012, who.int (PDF; 2,4 MB)
- Strategy on health policy and systems research: changing mindsets. World Health Organization, Geneva 2012, ISBN 978-92-4-150440-9, who.int (PDF; 522 kB)
- Jürgen Thelen, Nils Kirsch, Jens Hoebel: Gesundheit in Europa – Daten des Gesundheitsmonitorings der EU. Hrsg. Robert Koch-Institut, Berlin. In: GBE kompakt. 6/2012, rki.de (PDF; 1,5 MB)
- Adam D Koon et al.: Embedding health policy and systems research into decision-making processes in low- and middle-income countries. In: Health Research Policy and Systems, 2013, 11, S. 30, lth-policy-systems.com (PDF)
- Tamara Hafner, Jeremy Shiffman: The emergence of global attention to health systems strengthening. In: Health Policy and Planning, 2013, 28, S. 41–50, oxfordjournals.org (PDF; 198 kB)
- Sachiko Ozawa, Krit Pongpirul: 10 best resources on. . . mixed methods research in health systems. In: Health Policy and Planning 2013;1–5 (PDF)
- Mauro Pisu: Overcoming Vulnerabilities of Health Care Systems. OECD Economics Department Working Papers, No. 1132, Paris 2014, oecd-ilibrary.org (PDF)
- Abdul Ghaffar et al.: Health policy and systems research: building momentum and community. In: Bull World Health Organ, 2014, 92, S. 851, doi:10.2471/BLT.14.149393 (PDF)
- Anthony L Bui et al.: National health accounts data from 1996 to 2010: a systematic review. In: Bull World Health Organ, 2015, 93, S. 566–576D, doi:10.2471/BLT.14.145235 (PDF)
- Health systems leapfrogging in emerging economies. From concept to scale-up and system transformation. Boston Consulting Group, World Economic Forum, Geneva 2015, weforum.org (PDF; 3,7 MB)
- John Coggon: Achieving Global Health and Justice: Practical and Philosophical Challenges. In: Health Care Anal, 2015, 23, S. 307, doi:10.1007/s10728-015-0308-9
- Kai Hong Phua et al.: Introduction. Editorial – Health Systems of Asia: Equity, Governance and Social Impact. In: Social Science & Medicine, 145, 2015, S. 141–144, researchgate.net (PDF)
- Gyambo Sithey et al.: Gross national happiness and health: lessons from Bhutan. In: Bull World Health Organ, 2015, 93, S. 514, doi:10.2471/BLT.15.160754 (PDF)
- Marco Schäferhoff et al.: Rethinking the Global Health System. London Chatham House, the Royal Institute of International Affairs, Centre on Global Health, 2015, chathamhouse.org (PDF)
- Gemma Carey et al.: Systems science and systems thinking for public health: a systematic review of the field. In: BMJ Open, 2015, 5, S. e009002, bmj.com (PDF)
- Sara Bennett, David H. Peters: Commentary. Assessing National Health Systems: Why and How. In: Health Systems & Reform, 2015, 1(1), S. 9–17, doi:10.1080/23288604.2014.997107
- Daniel Cotlear et al.: Going Universal. How 24 Developing Countries Are Implementing Universal Health Coverage Reforms from the Bottom Up. International Bank for Reconstruction and Development, Washington 2015, ISBN 978-1-4648-0610-0 (paper), ISBN 978-1-4648-0611-7 (electronic), worldbank.org (PDF), doi:10.1596/978-1-4648-0610-0
- Lawrence H Summers: Economists’ declaration on universal health coverage. In: The Lancet. 386, 2015, S. 2112, doi:10.1016/S0140-6736(15)00242-1.
- Anna Maresso et al. (Hrsg.): Economic crisis, health systems and health in Europe, Country experience. World Health Organization, Copenhagen 2015, ISBN 978-92-890-5034-0, euro.who.int (PDF; 6,6 MB)
- Winnie Yip, Reem Hafez: Improving Health System Efficiency. Reforms for improving the efficiency of health systems: lessons from 10 country cases. World Health Organization, Geneva 2015, who.int (PDF; 430 kB)
- Der Europäische Gesundheitsbericht 2015. Der Blick über die Ziele hinaus – neue Dimensionen der Evidenz. Weltgesundheitsorganisation, Kopenhagen 2015, ISBN 978-92-890-3430-2, euro.who.int (PDF; 2,4 MB)
- Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. Gemeinsam getragen von RKI und Destatis. Robert Koch-Institut, Berlin 2015, ISBN 978-3-89606-225-3, gbe-bund.de (PDF)
- Joseph Antoun, Michael R. Reich: Welcome to Health Systems & Reform! In: Health Systems & Reform, 2015, 1, 1, 1-1, doi:10.4161/23288604.2014.991609 (PDF)
- Abdul Ghaffar et al.: Where is the policy in health policy and systems research agenda?. In: Bull World Health Organ, 2016, 94, S. 306–308, doi:10.2471/BLT.15.156281 (PDF)
- Joseph Kutzin, Susan P Sparkesa: Health systems strengthening, universal health coverage, health security and resilience. In: Bull World Health Organ, 2016, 94, S. 2, doi:10.2471/BLT.15.165050 (PDF)
- Michael R. Reich et al.: Lessons from 20 Years of Capacity Building for Health Systems Thinking. In: Health Systems & Reform, 2, S. 3, 213-221, doi:10.1080/23288604.2016.1220775
- Health Systems Characteristics Survey. Organisation for Economic Co-operation and Development, Paris 2016, oecd.org
- OECD reviews of health systems: Latvia 2016. Organisation for Economic Co-operation and Development Publishing, Paris 2016, oecd.org
- Health at a glance. Europe 2016. State of health in the EU cycle. Organisation for Economic Co-operation and Development, Paris 2016, oecd-ilibrary.org (PDF)
- Martin Smatana et al.: Slovakia. Health system review. Copenhagen: WHO 2016, euro.who.int (PDF; 2,6 MB)
- Henry Lucas, Merrick Zwarenstein: A practical guide to implementation research on health systems. Institute for Development Studies, London 2016, arcade-project.org (PDF), Implementation Research on Health Systems auf canelo.atavist.com
Einzelnachweise
Die meisten Links wurden am 16. Dezember 2016 geprüft und waren zu diesem Zeitpunkt gültig.
- Verfassung der Weltgesundheitsorganisation 1946. (PDF; 151 kB) S. 1.
- Health21: the health for all policy framework for the WHO European Region (PDF; 1,0 MB) World Health Organization (European Health for All Series; No. 6) 1999, ISBN 92-890-1349-4 ISSN 1012-7356, S. 211.
- Ottawa-Charta zur Gesundheitsförderung. (PDF) 1986 S. 1–2.
- Amartya Sen: Health in development. (Memento des Originals vom 24. März 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF) In: Bulletin of the World Health Organization. Band 77, Nummer 8, 1999, S. 619–623.
- S. J. Hoffman 2012, S. 18 – siehe Literaturverzeichnis Hoffman 2012, S. 18 – siehe Literaturverzeichnis A Review of Conceptual Barriers and Opportunities facing Health Systems Research to inform a Strategy from the World Health Organization. (PDF; 2,3 MB) 1. Juni 2012
- Venediktov 1975 – siehe Literaturverzeichnis Venediktov 1975 – siehe Literaturverzeichnis Norman T.J. Bailey, Mark Thompson (Hrsg.): Systems Aspects of Health Planning (PDF) August 1974
- Projekt Gesundheitssystemanalyse 1973 – siehe Literaturverzeichnis
- Beske 1978 – siehe Literaturverzeichnis
- van Eimeren 1978 – siehe Literaturverzeichnis
- heute: Helmholtz Zentrum München
- Schwefel 1984, Schwefel 1987 – siehe Literaturverzeichnis und Schwefel 1984, Schwefel 1987 – siehe Literaturverzeichnis und Sozioökonomische Gesundheitssystemforschung am MEDIS -Institut der GSF (PDF; 3,8 MB)
- siehe Gesundheitssystemforschung. In: springer.com. Abgerufen am 17. Januar 2015.
- Siehe DNB 780641396
- Siehe MH-Hannover: Institut für Epidemiologie, Sozialmedizin und Gesundheitssystemforschung. In: mh-hannover.de. 5. Juli 2000, abgerufen am 17. Januar 2015 (englisch).
- Schwartz 1995 – siehe Literaturverzeichnis DNB 942604342
- König 1999 – siehe Literaturverzeichnis Inhaltsverzeichnis DNB 95674642x
- siehe beispielsweise Gesundheitswissenschaften
- Stellungnahme Versorgungsforschung. (PDF; 277 kB) Deutsche Forschungsgemeinschaft
- Siehe Website Charité und Website des Projektbereichs
- Siehe Lehre – Gesundheit – UW/H – Universität Witten/Herdecke. (Nicht mehr online verfügbar.) In: uni-wh.de. 17. Oktober 2014, archiviert vom Original am 17. Januar 2015; abgerufen am 17. Januar 2015. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- Siehe WHO Collaborating Centre for Health Systems Research and Management. In: apps.who.int. Abgerufen am 17. Januar 2015.
- Reinhard Busse 2012 – siehe Literaturverzeichnis
- Quelle: Google Ngram Viewer
- Friedrich Wilhelm Schwartz/Reinhard Busse 1998, S. 385 – siehe Literaturverzeichnis – siehe z. B. auch Gesundheitssystemforschung – Definition. In: gesundheit.de. Abgerufen am 17. Januar 2015.
- Friedrich Wilhelm Schwartz/Reinhard Busse 2012, S. 555 – siehe Literaturverzeichnis
- Siehe Peer-Review
- siehe: Klaus Hurrelmann: Gesundheitssoziologie. Eine Einführung in sozialwissenschaftliche Theorien von Krankheitsprävention und Gesundheitsförderung. 6. Auflage. Juventa Verlag, Weinheim/München 2006, ISBN 3-7799-1483-2.
- siehe: Michael Noweski, Fabian Engelmann: Was ist Gesundheitspolitologie? Entwicklungsstand und Entwicklungspotenziale des politikwissenschaftlichen Beitrages zur Gesundheitssystemforschung. Berlin 2006 (Veröffentlichungsreihe der Forschungsgruppe Public Health, Forschungsschwerpunkt Arbeit, Sozialstruktur und Sozialstaat, Wissenschaftszentrum Berlin für Sozialforschung (WZB) ISSN 1860-8884)
- Claus Wendt: Der Gesundheitssystemvergleich: Konzepte und Perspektiven. Mannheimer Zentrum für Europäische Sozialforschung; Arbeitspapiere 88, Mannheim 2005 ISSN 1437-8574
- WHO 2012 – siehe Literaturverzeichnis
- Vor allem Taylor 1984 – Siehe Literaturverzeichnis
- WHO 2000 – Siehe Literaturverzeichnis
- Savigny 2009 (PDF; 1,5 MB) siehe auch das Glossar der WHO und auch die aktuelle Philosophie Everybody business: strengthening health systems to improve health outcomes: WHO’s framework for action. (PDF; 843 kB) World Health Organization, Geneva 2007, ISBN 978-92-4-159607-7.
- Gilson 2012 – siehe Literaturverzeichnis
- Alliance 2004, WHO 2007 – siehe Literaturverzeichnis
- Savigny 2009 – siehe Literaturverzeichnis
- Weltgesundheitsorganisation: Die Charta von Tallinn: Gesundheitssysteme für Gesundheit und Wohlstand. (PDF; 2,9 MB) Tallinn 2008, S. 1.
- WHO 2007 – siehe Literaturverzeichnis
- Hoffman 2012, S. 27 – siehe Literaturverzeichnis
- Scaling up research and learning for health systems: now is the time. (PDF) Report of a High Level Task Force, presented and endorsed at the Global Ministerial Forum on Research for Health 2008, Bamako, Mali. World Health Organization, Geneva 2009, S. 7.
- David V. McQueen, Matthias Wismar, Vivian Lin, Catherine M. Jones, Maggie Davies (Hrsg.): Intersectoral Governance for Health in All Policies. Structures, actions and experiences. (PDF; 1,1 MB) WHO, Copenhagen 2012, ISBN 978-92-890-0281-3.
- Ghaffar 2014 und 2016 – siehe Literaturverzeichnis
- Hoffman 2012 – siehe Literaturverzeichnis
- Health Systems Global Organisation
- Antoun 2015 – siehe Literaturverzeichnis
- Bennett 2015 – siehe Literaturverzeichnis
- Hafner 2013, Schäferhoff 2015, Carey 2015 – siehe Literaturverzeichnis
- First global symposium on health systems research. (PDF; 440 kB) World Health Organization, Montreux 2010, S. 2.
- Timo Ståhl, Matthias Wismar, Eeva Ollila, Eero Lahtinen, Kimmo Leppo (Hrsg.): Health in All Policies. Prospects and potentials (PDF; 1,2 MB) Helsinki (Ministry of Social Affairs and Health) 2006, ISBN 952-00-1964-2, S. xxvii
- McQueen 2012 – siehe Literaturverzeichnis
- Reich 2016 – siehe Literaturverzeichnis, doi:10.1080/23288604.2016.1220775 (PDF)
- Schaubild (PDF) Bundesgesundheitsministerium
- WHO 2000, S. 7 – siehe Literaturverzeichnis
- siehe auch: Reinhard Busse: Methoden der Versorgungsforschung. In: von Ulrike Maschewsky-Schneider, Monika Hey (Hrsg.): Kursbuch Versorgungsforschung. (Medizinisch Wissenschaftliche Verlagsgesellschaft: Berliner Schriftenreihe Gesundheitswissenschaften) Berlin 2006, ISBN 3-939069-12-4, S. 244–251 und Reinhard Busse: Gesundheitssystem – Was es ist und wie wir es untersuchen. (PDF; 1,2 MB) Vortrag Berlin 10. April 2011.
- Josef Brecht, Martin Pfaff, Elisabeth Schach, Friedrich Wilhelm Schwartz, Thomas Schäfer, Detlef Schwefel (Hrsg.): Aufbau einer Gesundheitsberichterstattung. Bestandsaufnahme und Konzeptvorschlag. Gutachten im Auftrag des Bundesministeriums für Forschung und Technologie. Endbericht. Band I-III. Asgard Verlag, Sankt Augustin 1990, ISBN 3-537-78701-4, ISBN 3-537-78702-2, ISBN 3-537-78703-0.
- T. Lampert, K. Horch, S. List u. a.: Gesundheitsberichterstattung des Bundes: Ziele, Aufgaben und Nutzungsmöglichkeiten. Hrsg. Robert Koch-Institut, Berlin. GBE kompakt 1/2010.
- Das Informationssystem der Gesundheitsberichterstattung des Bundes. Statistisches Bundesamt
- Robert Koch-Institut in Zusammenarbeit mit dem Statistischen Bundesamt: Gesundheitsberichterstattung des Bundes. Gesundheit in Deutschland. Robert Koch-Institut, Berlin 2006, S. 220.
- Gesundheitsberichterstattung des Bundes. Gesundheit in Deutschland 2006. Robert Koch-Institut, Berlin 2006.
- RKI – GBE kompakt. In: rki.de. 8. Dezember 2014, abgerufen am 17. Januar 2015.
- Robert Koch-Institut (Hrsg.): Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. Berlin: Gemeinsam getragen von RKI und Destatis. RKI, Berlin 2015, ISBN 978-3-89606-225-3 rki.de (PDF; 17 MB)
- A system of health accounts. (PDF; 1,2 MB) Organisation for Economic Co-operation and Development, Paris 2000.
- Health Accounts. Jean-Pierre Poullier, Patricia Hernandez, Kei Kawabata: National Health Accounts: Concepts, Data Sources And Methodology. (Memento vom 1. Juli 2004 im Internet Archive) (PDF)
- A System of Health Accounts. OECD Publishing, Paris 2011, ISBN 978-92-64-11601-6, ec.europa.eu (PDF; 6,1 MB) Gesundheitsausgaben gemäß Europäischer Kommission (Website der Europäischen Kommission) (Memento des Originals vom 28. Dezember 2016 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. ec.europa.eu (PDF; 1,2 MB)
- Bui 2015 – siehe Literaturverzeichnis doi:10.2471/BLT.14.145235 (PDF)
- Claus Wendt: Der Gesundheitssystemvergleich: Konzepte und Perspektiven. (PDF; 521 kB) Mannheim (Universität Mannheim, Mannheimer Zentrum für Europäische Sozialforschung) 2005. Claus Wendt: Mapping European healthcare systems: a comparative analysis of financing, service provision and access to healthcare. (PDF; 181 kB) In: Journal of European Social Policy. 2009 19 (5), S. 432–445.; Marcial Velasco Garrido, Reinhard Busse: Health Systems Research in Europe. (PDF; 4,9 MB) In: Johan Hansen (Hrsg.): Health Services Research into European Policy and Practice. Final report of the HSREPP project. NIVEL, Utrecht 2011, ISBN 978-94-6122-086-8 und Martin Schölkopf: Das Gesundheitswesen im internationalen Vergleich. Gesundheitssystemvergleich und die europäische Gesundheitspolitik. Medizinisch Wissenschaftliche Verlagsgesellschaft, Berlin 2010, ISBN 978-3-939069-74-4.
- WHO 2000 – siehe Literaturverzeichnis – zur Kritik siehe Stefan Greß, Stephanie Maas, Jürgen Wasem: Effektivitäts-, Effizienz- und Qualitätsreserven im deutschen Gesundheitssystem. Hans Böckler Stiftung, Düsseldorf 2008, WHO 2000 – siehe Literaturverzeichnis – zur Kritik siehe Stefan Greß, Stephanie Maas, Jürgen Wasem: Effektivitäts-, Effizienz- und Qualitätsreserven im deutschen Gesundheitssystem. (PDF; 375 kB) Hans Böckler Stiftung, Düsseldorf 2008.
- siehe vor allem: Health Accounts. In: who.int. Abgerufen am 17. Januar 2015.
- Siehe Internationale Daten. Abgerufen am 17. Januar 2015.
- siehe auch Markus Schneider: Gesundheitssystemforschung und Gesundheitsstatistik in der Europäischen Union. Stand und Perspektiven im Hinblick auf die „offene Methode der Koordinierung“. In: GGW (Zeitschrift des Wissenschaftlichen Instituts der AOK), Vol. 2, Ausgabe 2, 2002, S. 15–21. Siehe: gbe-bund.de Siehe auch echim.org
- z. B. über die Slowakei, siehe Smatana 2016 im Literaturverzeichnis
- OECD: Health systems characteristics survey 2016 – siehe Literaturverzeichnis
- z. B. über Latvia 2016 – siehe Literaturverzeichnis OECD 2016
- z. B. OECD: Health at a Glance 2016 im Literaturverzeichnis
- Der Europäische Gesundheitsbericht 2009. Gesundheit und Gesundheitssysteme. World Health Organization, Copenhagen 2010, ISBN 978-92-890-3415-9.
- Der Europäische Gesundheitsbericht 2015. Der Blick über die Ziele hinaus – neue Dimensionen der Evidenz. Weltgesundheitsorganisation, Kopenhagen 2015, ISBN 978-92-890-3430-2, euro.who.int (PDF; 2,4 MB)
- Europäische Kommission: Die soziale Dimension der Gesundheit. In: Europäische Kommission: Die soziale Lage in der Europäischen Union 2003. Brüssel (EK) 2003 ISSN 1681-164X, S. 27–106, ec.europa.eu (PDF; 2,3 MB) und (Website)
- siehe: Johan Hansen (Hrsg.): Health Services Research into European Policy and Practice. (PDF; 4,9 MB) Final report of the HSREPP project. Utrecht: NIVEL, 2011, ISBN 978-94-6122-086-8.
- Richard B. Saltman, Reinhard Busse, Josep Figueras (Hrsg.): Social health insurance systems in western Europe. (PDF; 1,3 MB) Maidenhead (Open University Press) 2004, ISBN 0-335-21363-4.
- Jeremy Hurst: Effective Ways to Realise Policy Reforms in Health Systems. Paris (OECD Publishing: OECD Health Working Papers, No. 51) 2010, doi:10.1787/5kmh377l4n9x-en siehe auch Bertelsmann Health Policy Monitor für 20 Länder
- z. B. Maresso 2015 und Pisu 2014 – siehe Literaturverzeichnis, doi:10.1016/S0140-6736(15)00242-1 (PDF)
- Fritz Beske, Thomas Drabinski, Ute Golbach: Leistungskatalog des Gesundheitswesens im internationalen Vergleich – Eine Analyse von 14 Ländern. – Band I. Struktur, Finanzierung und Gesundheitsleistungen. (Fritz Beske Institut für Gesundheits-System-Forschung) Kiel 2005.
- Wiener Institut für Höhere Studien in Wien in einer periodischen Veröffentlichungsreihe namens Health System Watch unternommen Institut für Höhere Studien: Health System Watch Quarterly. Wien ISSN 1810-2271, (Website des Instituts) und (Health System Watch Website)
- Arne Björnberg: Health Consumer Powerhouse. Euro health consumer index 2012. (Memento des Originals vom 25. Mai 2017 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF) Danderyd Sweden (Health Consumer Powerhouse) 2012, ISBN 978-91-977879-9-4.
- Cathy Schoen, Robin Osborne: The Commonwealth Fund: 2010 international health policy survey in eleven countries. (Memento des Originals vom 5. Februar 2011 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF) PowerPoint presentation.
- Primary Health Care. (PDF; 3,0 MB) Report of the International Conference on Primary Health Care. Alma-Ata, USSR, 6-12 September 1978. World Health Organization, Geneva 1978.
- z. B. für Syrien: EU europa.eu (PDF) und EPOS (Website)
- z. B. für Nicaragua Projects – Nicaragua: Health Sector Modernization Credit. In: web.worldbank.org. 17. Januar 2015, abgerufen am 17. Januar 2015.
- z. B. für den Irak iraq: WHO EMRO – Iraq Public Sector Modernization (I-PSM) – Programmes – Iraq. In: emro.who.int. Abgerufen am 17. Januar 2015 (englisch).
- Stephanie Weber, Katherine Brouhard, Peter Berman: Synopsis of health systems research across the World Bank Group from 2000 to 2010 (Draft Report). Washington (The World Bank) 2010.
- World Economic Forum 2015 – siehe Literaturverzeichnis unter Boston 2015
- Koon 2013 – siehe Literaturverzeichnis
- David V. McQueen, Matthias Wismar, Vivian Lin, Catherine M. Jones, Maggie Davies (Hrsg.): Intersectoral Governance for Health in All Policies. Structures, actions and experiences. (PDF; 1,1 MB) WHO, Malta 2012, ISBN 978-92-890-0281-3.
- siehe z. B. Wilhelm van Eimeren, Bruno Horisberger (Hrsg.): Die Kosten-Nutzen-Analyse. Methodik und Anwendung am Beispiel von Medikamenten. Berlin (Springer Verlag: Reihe Gesundheitssystemforschung) 1986, ISBN 3-540-15471-X.
- siehe auch Yip 2015 – siehe Literaturverzeichnis
- siehe z. B.: Detlef Schwefel, Wilhelm van Eimeren, Walter Satzinger (Hrsg.): Der Bayern-Vertrag. Evaluation einer Kostendämpfungspolitik im Gesundheitswesen. Berlin (Springer-Verlag: Reihe Gesundheitssystemforschung) 1986, ISBN 0-387-17076-6.
- Siehe beispielsweise: Joachim P. Sturmberg, Di M. O’Halloran, Carmel M. Martin: Understanding health system reform – a complex adaptive systems perspective. In: Journal of Evaluation in Clinical Practice. 18 (2012), S. 202–208, Christa Altenstetter, Reinhard Busse: Health Care Reform in Germany: Patchwork Change within Established Governance Structures. In: Journal of Health Politics, Policy and Law. Vol. 30, No. 1-2, February-April 2005, 121-142, Elizabeth Docteur, Howard Oxley: Health-care systems: lessons from the reform experience. Paris (OECD: OECD Health Working Papers, DELSA/ELSA/WD/HEA(2003)9) 2003.
- Thomas McKeown: The Role of Medicine: Dream, Mirage, Or Nemesis? Oxford (Blackwell) 1979, ISBN 0-691-02362-X.
- siehe z. B. Emily Grundy: Commentary: The McKeown debate: time for burial. In: Int. J. Epidemiol., June 2005, 34 (3), S. 529–533, doi:10.1093/ije/dyh272.
- Detlef Schwefel, Per-Gunnar Svensson, Herbert Zöllner (Hrsg.): Unemployment, social vulnerability, and health in Europe. (Springer-Verlag: Series: Health Systems Research) Berlin 1987, ISBN 3-540-17867-8, 325 pages.
- Council of Europe: Effects of long-term unemployment on health. Strasbourg (Council of Europe) 1987, ISBN 92-871-0997-4.
- Thomas G. Grobe, Friedrich W. Schwartz: Arbeitslosigkeit und Gesundheit. (PDF) Berlin: Robert Koch-Institut 2003, ISBN 3-89606-140-2, ISSN 1437-5478.
- M. Harvey Brenner: Health and quality in work. Impact of Macroeconomic Factors on Mortality in Europe and the OECD – Final Report -. Brussels (European Commission, Directorate General for Employment, Social Affairs and Equal Opportunities, Unit D1) 2006 VC/2004/0256.
- Thomas Kieselbach, Anthony H. Winefield, Carolyn Boyd, Sarah Anderson (Hrsg.): Unemployment and health. International and interdisciplinary perspectives. Bowen Hills (Australian Academic Press) 2006, ISBN 1-875378-61-8.
- Jeffrey D. Sachs u. a.: Macroeconomics and health: investing in health for economic development. (PDF; 546 kB) Report of the commission on macroeconomics and health. Geneva (WHO) 2001, ISBN 92-4-154550-X und Jeffrey D. Sachs: Volkswirtschaft und Gesundheit: Investition in Gesundheit als Beitrag zur Wirtschaftsentwicklung. (PDF; 416 kB) Gesellschaft für Technische Zusammenarbeit, Eschborn 2001.
- Josep Figueras, Martin McKee (Hrsg.): Health Systems, Health, Wealth and Societal Well-being. Assessing the case for investing in health systems. (PDF; 7,8 MB) Open University Press, Maidenhead 2012, ISBN 978-0-335-24430-0.
- z. B. Greer 2015, Grupta 2015, Cotlear 2015, Kutzin 2016 – siehe Literaturverzeichnis
- Summers im Namen von 267 Ökonomen 2015 – siehe Literaturverzeichnis
- Amartya Sen: Health in development. (Memento des Originals vom 24. März 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF) In: Bulletin of the World Health Organization. 1999, 77 (8), S. 619–623; siehe auch Befähigungsansatz.
- Ilona Kickbusch, David Gleicher: Governance for health in the 21st century. (PDF; 2,3 MB) World Health Organization, Copenhagen 2012, ISBN 978-92-890-0274-5.
- über dieses Thema handelt z. B. eine ganze Artikelserie in der Zeitschrift Health Care Analysis – Journal of Health Philosophy and Policy 2015 – siehe z. B. Coggon im Literaturverzeichnis
- Eine Artikelserie in der Zeitschrift Social Science & Medicine behandelt diese Themen am Beispiel Asiens, siehe z. B. Phua 2015 im Literaturverzeichnis
- Oliver Razum, Hajo Zeeb, Ulrich Laaser (Hrsg.): Globalisierung – Gerechtigkeit – Gesundheit. Einführung in International Public Health. Hans Huber, Bern 2006, ISBN 3-456-94354-7. Zeeb arbeitet am Leibniz-Institut für Präventionsforschung und Epidemiologie
- Sithey 2015 am Beispiel Bhutans – siehe Literaturverzeichnis
- Swanson 2012, S. iv55, siehe auch: Savigny 2009 – beide im Literaturverzeichnis
- siehe auch: L. Gilson, K. Hanson, K. Sheikh, I. A. Agyepong, F. Ssengooba, S. Bennett: Building the field of health policy and systems research: social science matters. In: PLoS medicine. Band 8, Nummer 8, August 2011, ISSN 1549-1676, S. e1001079, doi:10.1371/journal.pmed.1001079. PMID 21886488. PMC 3160340 (freier Volltext).
- siehe z. B. Lucas 2016 im Literaturverzeichnis
- Varkevisser 2003 – siehe Literaturverzeichnis
- Taylor 1984, Grodos 2000, Gilson 2012 – siehe Literaturverzeichnis
- Hoffman 2012 – siehe Literaturverzeichnis
- Grodos 2000 – siehe Literaturverzeichnis
- z. B. Ozawa 2013 – siehe Literaturverzeichnis