Trichterbrust
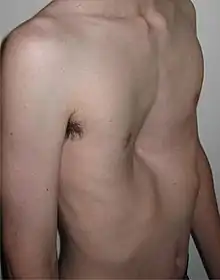
Als Trichterbrust (Pectus excavatum sive infundibulum) bezeichnet man eine Einsenkung der vorderen Wand des Brustkorbs.[1] Der Bereich um das Brustbein ist dabei zur Wirbelsäule hin eingezogen.[2] Die Trichterbrust geht mit Veränderungen in den Knorpelverbindungen zwischen Brustbein und Rippen einher. Die Trichterbrust (als Folge einer Rachitis) wird auch als Schusterbrust bezeichnet.
| Klassifikation nach ICD-10 | |
|---|---|
| Q67.6 | Pectus excavatum Angeborene Trichterbrust |
| ICD-10 online (WHO-Version 2019) | |
Häufigkeit
Die Inzidenz beträgt etwa 1 : 300 bis 1 : 400 Geburten.[3] Jungen sind dreimal häufiger betroffen als Mädchen. Eine familiäre Häufung wird in 35 % der Fälle beobachtet. Die Trichterbrust tritt ebenfalls gehäuft beim Marfan-Syndrom, dem Poland-Syndrom und dem Fetalen Alkoholsyndrom auf.[4]
Ursachen
Die Ursachen der Trichterbrust sind unklar. Als Ursache wird weithin ein überschießendes Wachstum der Rippenknorpel angenommen; allerdings wird diese Annahme seit den 2010er Jahren in Zweifel gezogen.[2]
Bei einigen Syndromen ist die Trichterbrust mit ein Merkmal, z. B. bei der Kranioektodermalen Dysplasie.
Folgen
Je nach Grad der Ausprägung können die Funktionen von Herz und Lunge beeinträchtigt sein, auch körperliche Fehlhaltungen treten auf. Dabei sind die Schultern meist nach vorne geneigt und hängen leicht, der Rücken weist eine Kyphose (Buckel) auf, der Bauch tritt hervor. Erhöhter Druck im Abdomen (Bauch) belastet die Cardia und kann eine chronische Refluxösophagitis zur Folge haben.
Diagnostik
Die Thoraxdeformität ist äußerlich sichtbar. Meist tritt sie bereits im ersten Lebensjahr auf, doch nimmt die Verformung bis zum Abschluss des Wachstums zu. Das komplette Ausmaß kann mittels CT sichtbar gemacht werden. Nach Folgeschäden wird mittels Lungenfunktionstest und EKG oder Echokardiografie gesucht. Zudem sollte die Wirbelsäule untersucht werden, z. B. durch Röntgen, um andere Krankheitsbilder auszuschließen.
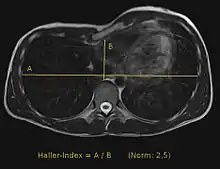
Anhand einer CT-Untersuchung oder einer Kernspintomografie lässt sich der Haller-Index ermitteln. Dieser Index wird weithin als Angabe für das Ausmaß der Trichterbrust verwendet. Er errechnet sich als der weiteste Abstand zwischen rechten und linken Rippen geteilt durch den kleinsten Abstand zwischen Brustbein und Wirbelsäule.[5] Ein anderes, mit einfacheren Mitteln zu bestimmendes Maß für die Tiefe der Trichterbrust ist der Abstand zwischen dem tiefsten Punktes der Trichterbrust und einem quer über die Brustwarzen gelegten Lineal oder strammen Band;[6] teils wird dieser Wert auch durch die Gesamttiefe des Brustkorbs dividiert.[7]
Behandlung
Mittels Krankengymnastik kann die Fehlhaltung korrigiert werden, die Trichterbrust jedoch nicht. Folgeschäden kann man eingrenzen oder gar verhindern, indem die Rückenmuskulatur trainiert wird, um der Fehlbelastung der Bandscheiben entgegenzuwirken.
Die Indikation zur operativen Korrektur der Trichterbrust ergibt sich aus der psychischen und körperlichen Beeinträchtigung durch die Fehlbildung. Die vorgeschlagenen Maßnahmen können auf einen Umbau der Brustwand (Nuss, Ravitch) oder die bloße Korrektur eines ästhetischen Defekts (3D-Implantat nach Maß) zielen. Operationen nach Nuss oder Ravitch werden in der Regel durch Kinderchirurgen oder Thoraxchirurgen ausgeführt, 3D-Implantate auch durch plastische Chirurgen.
Saugglocke
Mittels einer Saugglocke soll durch regelmäßige Anwendung der Brustkorb langsam angehoben werden. Diese Methode ist relativ neu, eine Langzeitstudie wurde in der Universitätsklinik in Jena durchgeführt. Diese Saugglocke muss täglich eine Stunde verwendet werden und das über einen Zeitraum von zwei bis drei Jahren.[8] Anwender und die Herstellerfirma halten es für möglich, dass die Saugglocke die operative Behandlung in Zukunft für einige Patienten überflüssig machen kann.[9][10]
Die Dauer der Behandlung, die für eine Verringerung der Tiefe des Trichters erforderlich ist, hängt davon ab, wie alt der Patient ist, wie ausgeprägt die Symptome sind und wie häufig die Saugglocke verwendet wird. Ob allerdings ein durch eine Saugglockenbehandlung erzieltes Ergebnis langfristig bestehen bleibt, ist mangels Langzeitergebnissen noch nicht bekannt.[11]
Orthese
Eine weitere konservative Behandlung besteht im Einsatz einer Orthese in Kombination mit durchzuführenden Körperübungen, ähnlich wie zur Behandlung der Kielbrust mit einer Kielbrustorthese,[12] In Einzelfällen kann es zu einer Überkorrektur kommen, die einer weiteren Behandlung bedarf.[13] Orthese, Körperübungen und Saugglocke werden auch in einer kombinierten Behandlung eingesetzt,[14][15][16] allerdings ohne wissenschaftlichen Nachweis von Wirksamkeit oder Risiken einer solchen Behandlung.
Minimalinvasive Technik
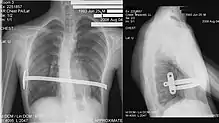
Bei der sogenannten „Nuss-OP“, die erstmals 1998 von Donald Nuss beschrieben wurde,[17][18] wird durch zwei kleine Schnitte an den Seiten unter den Achseln ein individuell ausgemessener und vorgebogener Metallbügel unter das Brustbein geschoben. Dieser drückt das eingesunkene Brustbein und die betroffenen Rippen nach außen. Der Bügel wird seitlich fixiert. In manchen Fällen werden auch zwei oder drei Bügel eingebracht. Das Ergebnis ist sofort sichtbar.
Meist bleibt der Bügel für zwei bis drei Jahre im Körper und wird dann operativ entfernt; bei älteren Patienten ist eine längere Zeit erforderlich. Seit 1999 wird die Methode auch in Deutschland durchgeführt. Aufgrund der kleinen Narben ziehen viele Patienten diese Methode der offenen Methode nach Mark Michael Ravitch vor.[19]
Die minimalinvasive Trichterbrust-Korrekturmethode wurde von Rokitansky methodisch, unter anderem durch Kerbungen des Brustbeines, thorakoskopische Schlitzungen der Rippenknorpel und durch die Verwendung eines einstückigen Stützimplantates (Metallbügel), wo es zu keinem Metallabrieb im Körper kommt, weiterentwickelt.[20]
Offene Operation
Die Techniken gehen auf Mark Ravitch[21] oder Fritz Rehbein und Hans Hellmut Wernicke[22] zurück.
Bei der Operation wird der Brustkorb durch einen mehrere Zentimeter langen vertikalen Schnitt (bei Männern) oder horizontalen Schnitt (bei Frauen) geöffnet. Anschließend werden die deformierten Rippen vom Brustbein abgetrennt. Knorpelanteile der deformierten Rippen werden entfernt. Das Brustbein wird angesägt, danach angehoben und mit Metallbügeln fixiert. Danach wird der Brustkorb wieder geschlossen.
Die in Erlangen von Hans Peter Hümmer weiterentwickelte Operation (Minimalisierte Erlanger Korrekturmethode, MEK)[23] verzichtet weitestgehend auf das vollständige Abtrennen der Rippen. Stattdessen werden die Rippen am Ansatz zum Brustbein nur angekerbt. Mit dem Tensiometer wird dabei die Spannung gemessen, die zur Hebung des Brustbeins notwendig ist.[24] Im Vergleich zu anderen Operationsmethoden wesentlich schonender, verkürzt dieses Verfahren die postoperative Liegezeit. Es ist das derzeit einzige, das Langzeitergebnisse nach mehreren Jahrzehnten vorweisen kann und sowohl bei symmetrischen als auch asymmetrischen Brustwanddeformitäten anwendbar ist.
Implantat

Implantate ermöglichen, den Pectus excavatum aus einer rein morphologischen Perspektive zu behandeln[25] und so die Asymmetrie der Brust teilweise oder vollständig zu korrigieren.[26] Die Implantate werden anhand von Gipsabformungen mit CAD-Verfahren entwickelt und aus Silikonkautschuk hergestellt.[27]
Die OP wird innerhalb einer Stunde und unter Vollnarkose durchgeführt. Der Chirurg macht einen Schnitt von ca. sieben Zentimetern Länge, bereitet den entsprechenden Bereich in der Brust vor, setzt das Implantat tief unter dem Muskel ein und schließt den Schnitt am Ende wieder. Der Krankenhausaufenthalt, den die OP nach sich zieht, dauert in der Regel etwa drei Tage.
Die Erholung nach der Operation erfordert normalerweise nur schwache Schmerzmittel. Für die ersten Tage nach der OP ist ein chirurgischer Verband nötig; im ersten Monat nach der OP muss eine Kompressionsweste getragen werden. Eine Woche nach dem Eingriff wird eine Nachuntersuchung für eine Serom-Punktion durchgeführt. Falls die Operation mit minimalen Komplikationen erfolgt[28], kann der Patient sehr zeitnah normale Aktivitäten wieder aufnehmen; d. h., er kann nach 15 Tagen wieder zur Arbeit gehen und nach drei Monaten wieder Sport treiben.
Das Implantat verbleibt lebenslang, jedoch existieren noch keine langfristigen Resultate. Ebenso fehlen klinische Studien, die dieses Verfahren mit den älteren und etablierten Verfahren vergleichen, die ohne Implantat auskommen.
Siehe auch
Literatur
- F.-M. Häcker, S. Sesia: Konservative und operative Korrektur der Trichterbrust. Erfahrungen aus 16 Jahren. In: Der Pneumologe. Band 13, Nr. 2, März 2016, S. 124–134. doi:10.1007/s10405-016-0032-7
- Anton H. Schwabegger (Hrsg.): Congenital Thoracic Wall Deformities. Diagnosis, Therapy and Current Developments. Springer, Wien/ New York 2011, ISBN 978-3-211-99137-4. doi:10.1007/978-3-211-99138-1
- Hans Peter Hümmer, Bertram Reingruber, Peter G. Weber, Christian Knorr: Indikation und Technik der „minimal-invasiven“ Trichterbrustkorrektur. Teil 1. In: Chirurgische Allgemeine. 4/11 2010, S. 193–200.
- M. Muschik, A. Wagenitz, H. Zippel: Operative Trichter- und Kielbrustkorrektur nach einer modifizierten Methode von Mark Ravitch. In: Zeitschrift für Herz-, Thorax- und Gefäßchirurgie. Band 12, Number 5, 1998, S. 226–231. doi:10.1007/s003980050047
- Hans Peter Hümmer: Die Trichterbrust. Stadien- und formgerechte Korrektur. Zuckschwerdt, München/ Bern/ Wien 1985, ISBN 3-88603-128-4.
- Klaus Holldack, Klaus Gahl: Auskultation und Perkussion. Inspektion und Palpation. Thieme, Stuttgart 1955; 10., neubearbeitete Auflage ebenda 1986, ISBN 3-13-352410-0, S. 57 f. (Trichterbrust- und Schusterbrust).
Einzelnachweise
- Johann Deutsch, Franz Schnekenburger: Pädiatrie und Kinderchirurgie für Pflegeberufe. Thieme Verlag, 2009, ISBN 978-3-13-142811-0. S. 321.
- Rolf Gilbert Carl Inderbitzi, Ralph Alexander Schmid, Franca M. A. Melfi, Roberto Pasquale Casula: Minimally Invasive Thoracic and Cardiac Surgery: Textbook and Atlas. Springer Science & Business Media, 2012, ISBN 978-3-642-11861-6, S. 307–308.
- P. Puri, M. Höllwarth: Pediatric Surgery. Springer 2006, S. 97.
- A. Hebra: Pectus excavatum bei emedicine.medscape.com aufgerufen am 5. Oktober 2006.
- Trichterbrust (Pectus excavatum). Universitätsklinikum Freiburg, abgerufen am 20. September 2016.
- siehe z. B. als Zitat: „The severity of pectus excavatum was also measured with a 30.5-cm (12-in) wood ruler and tape measure in the supine position by placing 1 end of the ruler into the pectus excavatum at the level of the nipples and measuring the depth of the pectus excavatum on the ruler from the tape measure placed circumferentially around the thorax at the nipple level.“ Zitiert aus: P. K. Canavan, L. Cahalin: Integrated physical therapy intervention for a person with pectus excavatum and bilateral shoulder pain: a single-case study. In: Archives of physical medicine and rehabilitation. Band 89, Nummer 11, November 2008, S. 2195–2204, doi:10.1016/j.apmr.2008.04.014. PMID 18996250.
- E. B. Rebeis, J. R. Campos, L. F. Moreira, A. C. Pastorino, P. M. Pêgo-Fernandes, F. B. Jatene: Variation of the Anthropometric Index for pectus excavatum relative to age, race, and sex. In: Clinics (São Paulo, Brazil). Band 68, Nummer 9, September 2013, S. 1215–1219, doi:10.6061/clinics/2013(09)07. PMID 24141837, PMC 3782722 (freier Volltext).
- F. Schier, M. Bahr, E. Klobe: The vacuum chest wall lifter: an innovative, nonsurgical addition to the management of pectus excavatum. In: Journal of Pediatric Surgery. 40 (3), 2005, S. 496–500.
- Non-surgical sunken chest treatment device may eliminate surgery. Mass Device, November 2012, abgerufen am 22. Oktober 2013.
- Raver-Lampman: First patients in US receive non-surgical device of sunken chest syndrome. Eurek Alert, November 2012, abgerufen am 22. Oktober 2013.
- M. Lopez, A. Patoir, F. Costes, F. Varlet, J. C. Barthelemy, O. Tiffet: Preliminary study of efficacy of cup suction in the correction of typical pectus excavatum. In: Journal of Pediatric Surgery. Vol. 51, Nr. 1, 2016, S. 183–187, doi:10.1016/j.jpedsurg.2015.10.003.
- The Dynamic Remodeling method (DR method). Centro Clinico Orthopectus, abgerufen am 24. Februar 2016.
- S. A. Haje, D. P. Hase: Overcorrection during treatment of pectus deformities with DCC orthoses: experience in 17 cases. In: International Orthopaedics. Vol. 30, Nr. 4, 2006, S. 262–267. PMID 16474937, doi:10.1007/s00264-005-0060-0.
- External Brace. Abgerufen am 26. Mai 2016.
- Pectus Excavatum. The London Orthotic Consultancy, abgerufen am 24. Februar 2016.
- Órteses e Próteses. orthopectus.com, abgerufen am 17. April 2016 (portugiesisch).
- D. Nuss, R. E. Kelly Jr. u. a.: A 10-year review of a minimally invasive technique for the correction of pectus excavatum. In: J Pediatr. 33, 1998, S. 545–552.
- D. Nuss, R. E. Kelly Jr. u. a.: Repair of pectus excavatum. In: Ped Endosurg & Innovat Techn. 2, 1998, S. 205–221.
- FAQ: Bis zu welchem Alter kann man die Nuss-Korrektur durchführen lassen? (Memento vom 6. Januar 2015 im Webarchiv archive.today) aufgerufen am 19. August 2007.
- Rokitansky Method in Pediatric Surgery. Springer Verlag, 2009, ISBN 978-3-540-34032-4.
- M. M. Ravitch: The operative treatment of pectus excavatum. In: Ann Surg. 129, 1949, S. 429–444.
- F. Rehbein, H. H. Wernicke: The operative treatment of the funnel chest. In: Arch Dis Child. 32, 1957, S. 5–8.
- H. P. Hummer, P. Klein, S. Simon: Techniques and experiences in funnel chest operations. In: Langenbecks Arch Chir Suppl Kongressbd. 1992, S. 401–409.
- P. Weber: Heute macht man's schonend. In: Der Allgemeinarzt. 20/2005, S. 39–42.
- André, M. Dahan, E. Bozonnet, I. Garrido, J.-L. Grolleau, J.-P. Chavoin; Pectus excavatum : correction par la technique de comblement avec mise en place d’une prothèse en silicone sur mesure en position rétromusculaire profonde; Encycl Méd Chir, Elsevier Masson SAS - Techniques chirurgicales - Chirurgie plastique reconstructrice et esthétique, 45-671, Techniques chirurgicales - Thorax, 42-480, 2010.
- Ho Quoc Ch, Chaput B, Garrido I, André A, Grolleau JL, Chavoin JP; Management of breast asymmetry associated with primary funnel chest; Ann Chir Plast Esthet. Elsevier Masson SAS; 2012 Aug 8:1–6.
- J-P. Chavoin, A.André, E.Bozonnet, A.Teisseyre, J..Arrue, B. Moreno, D. Glangloff, J-L. Grolleau, I.Garrido; Mammary implant selection or chest implants fabrication with computer help; Ann.de chirurgie plastique esthétique (2010) 55,471-480.
- Jean-Pierre Chavoin, Jean-Louis Grolleau u. a.: Correction of Pectus Excavatum by Custom-Made Silicone Implants. In: Plastic and Reconstructive Surgery. 137, 2016, S. 860e, doi:10.1097/PRS.0000000000002071.
Weblinks
- Ausführliche Website zum Thema Trichterbrust (Memento vom 11. Februar 2012 im Internet Archive)
- Informationen und Abbildungen der Charité zur minimal-invasiven Operation nach Nuss bei der Trichterbrust (Memento vom 14. März 2013 im Internet Archive)
- Detaillierte Darstellung der Trichterbrustbehandlung