Kraniomandibuläre Dysfunktion
Kraniomandibuläre Dysfunktion oder Craniomandibuläre Dysfunktion (CMD) ist ein Überbegriff für strukturelle, funktionelle, biochemische und psychische Fehlregulationen der Muskel- oder Gelenkfunktion der Kiefergelenke. Diese Fehlregulationen können schmerzhaft sein oder Ursache für Schwindelgefühle, Kopfschmerzen, Lichtempfindlichkeit, Panikattacken (Herzrasen) und Stress im Alltag. Die kraniomandibuläre Dysfunktion kann sowohl Ursache als auch Folge von Stress sein. Die Deutsche Gesellschaft für Funktionsdiagnostik und Therapie definiert CMD als Sammelbegriff für eine Reihe klinischer Symptome der Kaumuskulatur und/oder des Kiefergelenks sowie der dazugehörenden Strukturen im Mund- und Kopfbereich. Die genaue Diagnose unterscheidet: Störung der Kauflächen (Okklusopathie), Störung der Kaumuskulatur (Myopathie) und Störung des Kiefergelenkes (Arthropathie).[1][2] Im engeren Sinne handelt es sich dabei um Schmerzen der Kaumuskulatur („myofaszialer Schmerz“), Verlagerungen der Knorpelscheibe im Kiefergelenk („Diskusverlagerung“) und entzündliche oder degenerative Veränderungen des Kiefergelenks („Arthralgie, Arthritis und Arthrose“).
| Klassifikation nach ICD-10 | |
|---|---|
| K07 | Dentofaziale Anomalien (einschließlich fehlerhafter Okklusion) |
| K07.6 | Craniomandibuläre Dysfunktion (CMD) Krankheiten des Kiefergelenkes |
| ICD-10 online (WHO-Version 2019) | |
Terminologie
In Deutschland hat sich der Begriff Kraniomandibuläre Dysfunktion eingebürgert, ein Sammelname für diverse muskuloskelettale Beschwerden im Craniomandibulärsystem (Kausystem), daneben auch Cranio-Vertebrale Dysfunktion (CVD). In der Schweiz wird der Begriff Myoarthropathie bevorzugt, im englischen Sprachraum Temporomandibular Disorders oder temporo-mandibular-Joint-Disease (TMDs, TMJ). Die alte Bezeichnung Costen-Syndrom ist überholt. Hauptansprechpartner bei diesem Beschwerdebild ist der Zahnarzt beziehungsweise der Kieferorthopäde, betroffen sind aber viele medizinische Fachrichtungen.
Klassifikationssysteme
Es gibt verschiedene Klassifikationssysteme, wobei international die Research Diagnostic Criteria for Temporomandibular Disorders (RDC/TMD) aus dem Jahre 1992 die größte internationale Verbreitung gefunden haben. Demnach unterscheidet man folgende zwei Bereiche („Achsen“):

- ACHSE I (körperliche Diagnosen)
Bereich I: Schmerzhafte Beschwerden im Bereich der Kaumuskulatur (vor allem Mundöffner- und Mundschließermuskeln)
- Ia: Myofaszialer Schmerz
- Ib: Myofaszialer Schmerz mit eingeschränkter Kieferöffnung
Bereich II: Anteriore Verlagerung des Discus articularis
- IIa: Anteriore Diskusverlagerung mit Reposition bei Kieferöffnung
- IIb: Anteriore Diskusverlagerung ohne Reposition bei Kieferöffnung, mit eingeschränkter Kieferöffnung.
- IIc: Anteriore Diskusverlagerung ohne Reposition bei Kieferöffnung, ohne eingeschränkte Kieferöffnung.
Bereich III: Arthralgie, aktivierte Arthrose, Arthrose
- IIIa: Arthralgie
- IIIb: aktivierte Arthrose des Kiefergelenks
- IIIc: Arthrose des Kiefergelenks
- ACHSE II (psychosoziale Diagnosen)
- Schmerzbezogene Beeinträchtigungen täglicher Aktivitäten
- Depressive Verstimmung
- Unspezifische somatische Symptome
Im Januar 2014 veröffentlichte eine internationale Expertengruppe eine erweiterte Klassifikation der kraniomandibulären Dysfunktionen.[3] Diese schließt die 12 Diagnosen der Diagnostic Criteria for Temporomandibular Disorders ein und umfasst darüber hinaus 25 seltenere Diagnosen.[4]
Epidemiologie
Die Häufigkeit der CMD liegt bei etwa 8 % der gesamten Bevölkerung, wobei nur rund 3 % wegen dieser Beschwerden behandlungsbedürftig sind. Im Kleinkindalter sind CMD-Symptome selten anzutreffen, die Häufigkeit steigt aber bis zur Pubertät an. Frauen im gebärfähigen Alter sind wie bei anderen Schmerzerkrankungen deutlich häufiger betroffen als Männer. Nach den Wechseljahren lassen die Beschwerden häufig nach und im Alter ist die CMD relativ selten.
Symptomatik
Eine Vielzahl von Symptomen kann die Diagnose schwierig machen. Häufig schmerzen die Kiefermuskulatur oder die Kiefergelenke beim Kauen. Andere Symptome können sein:
- Eingeschränkte Kieferöffnung
- Knacken oder Reiben der Kiefergelenke beim Öffnen oder Schließen der Kiefer
- Ausstrahlende Schmerzen in Zähnen,[5] Mund, Gesicht, Kopf-, Nacken, Schulter oder Rücken, Hals-Wirbelsäulen-Schulter-Probleme, eingeschränkte Kopfdrehung, Kopfschmerzen
- Plötzlich auftretende Probleme mit der Passung der Zähne aufeinander.
- unangenehme Ohrenschmerzen
- Tinnitus
- Schwindel
- Herzrhythmusstörungen
- Brustschmerzen (Stechen in der Brust, verursacht durch die Verspannung im Rücken)
- Schluckbeschwerden
- Augen/Seheinschränkung
- Migräne
Pathogenese
Man geht bei der Pathogenese der kraniomandibulären Dysfunktion von einer aufsteigenden und absteigenden Symptomatik aus. Bei der aufsteigenden Kette werden z. B. Seitabweichungen der Wirbelsäule auf die Halswirbelsäule und dann auf das Kiefergelenk übertragen. Bei der absteigenden Symptomatik werden Zahnprobleme, wie z. B. eine zu hohe Krone, ein falscher Biss oder eine Zahnfehlstellung auf das Kiefergelenk, von dort dann auf den Nacken, die Schulter und die Wirbelsäule übertragen.[6]
Da in den meisten Fällen die Ursachen unklar sind, wird eine multifaktorielle Genese vermutet. Prädisponierende, auslösende und unterhaltende Faktoren umfassen biologische, psychische und soziale Elemente. Anbei sind einige davon aufgelistet, wobei sich immer neue Aspekte in Klinik und Forschung ergeben werden:
- Gene
- Hormone
- Entwicklungsstörungen der Kiefer
- Haltungsstörungen
- Verlust der Vertikalen Kieferrelation
- Emotionaler Stress
- Frühere Schmerzerfahrungen
- Hypervigilanz durch Sympathikusaktivierung
- Makrotrauma durch Unfälle
- Mikrotrauma durch Störungen der Bisslage
- Zähneknirschen
- Exzessiver Kaugummikonsum[7]
- Schlafstörungen, z. B. beim Obstruktiven Schlafapnoe-Syndrom
- Reduzierung der Aktivität des Deszendierenden Inhibitorischen Nozizeptiven Systems
- Depression
- Posttraumatische Belastungsstörung
- Zahnfehlstellung
- Zahnextraktion[8]
- Okklusionsstörungen durch prothetische Versorgung (z. B. zu hohe Kronen o. Ä.)
- Kieferorthopädische Behandlungen
Diagnose
Zur Diagnose der CMD wird aktuell folgende Vorgehensweise empfohlen:
- Ein ausführliches Arztgespräch mit Einsatz standardisierter Fragebögen.
- Eine somatische Untersuchung von Kieferöffnung, Kaumuskulatur und Kiefergelenken (Funktionsstatus).
- Eine instrumentelle Funktionsanalyse (API/CPI)
- Eine Röntgenaufnahme des gesamten Kiefers (Panoramaschichtaufnahme) zum Ausschluss zahnärztlicher und kieferchirurgischer Krankheitsursachen.
- Fragebögen zur Erkennung von psychosozialen Beeinträchtigungen.
Bei komplexen Krankheitsbildern können aufwändige apparative, radiologische oder psychologische Verfahren in Diagnostik und Therapie Anwendung finden sowie andere Fachrichtungen hinzugezogen werden.
Differentialdiagnostik
Aufgrund einer Vielzahl von Schmerzursachen im Kopfbereich ist bei unklarer Diagnose eine fachübergreifende Diagnostik sinnvoll. Auszuschließen sind Erkrankungen aus den verschiedensten medizinischen Fachgebieten und eine intensive konsiliarische Beurteilung ist dann unerlässlich.
Therapie
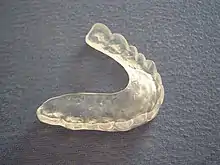
Grundgedanke bei der Behandlung von CMD ist eine schonende und reversible Vorgehensweise. Dabei werden wissenschaftlich anerkannte Therapiekonzepte je nach Schweregrad eingesetzt und individuell auf den Patienten abgestimmt.
- Eine Aufklärung des Patienten über die Krankheitszusammenhänge und eine korrekte Diagnosestellung ist der erste und wichtigste Schritt für eine positive Beeinflussung des Krankheitsgeschehens. Kiefergelenkknacken führte im Untersuchungszeitraum nach einer Studie mit 454 Patienten nicht zu Schmerzen im Kiefergelenk.[9]
- Hinweise zur Selbstbehandlung, wie weiche Nahrung, Dehnübungen, Wärme- oder Kälteanwendungen, Entspannungsübungen oder Stressmanagement, können helfen.
- Eine Okklusionsschiene (Aufbissbehelf) wird vom Zahnarzt häufig eingesetzt und kann zu einer Entspannung der Kau- und Kopfmuskulatur sowie zu einer Entlastung der Kiefergelenke führen. Allerdings ist der Nutzen der Okklusionsschiene bei einer CMD-Behandlung wissenschaftlich nicht belegt. Je nach Studie wird die Wirksamkeit belegt oder widerlegt.[10]
- Manchmal sind schmerzlindernde, entzündungshemmende, muskelrelaxierende oder schlaffördernde Medikamente notwendig, um einer Chronifizierung des Schmerzgeschehens Einhalt zu gebieten und die Lebensqualität zu verbessern.
- Transkutane elektrische Nervenstimulation (TENS) kann durch eine Entspannung der Muskulatur und eine Reduktion der Schmerzen helfen.
- Es wird diskutiert, ob Triggerpunkt-Infiltrationen der Muskulatur mit verschiedenen Substanzen sinnvoll sind und dauerhaft Linderung bringen können.
- Umfangreiche Zahnsanierungen, kieferorthopädische oder chirurgische Maßnahmen sollten nur unter strengster Indikationsstellung Anwendung finden.
- Gezielte Physiotherapie dient zur Regulation des Muskeltonus in der Kiefer- sowie der Schulter/Nackenmuskulatur. Auswirkung von Haltungsdefiziten auf das Kiefergelenk werden korrigiert. Der Patient erlernt Eigenübungen zur Entspannung und Vorbeugung des erhöhten Muskeltonus.
Siehe auch
Literatur
- Jürgen Dapprich: Interdisziplinäre Funktionstherapie, Kiefergelenk und Wirbelsäule. Deutscher Zahnärzte Verlag, Köln 2016, ISBN 978-3-7691-2320-3.
- Paul Ridder: Craniomandibuläre Dysfunktion. Interdisziplinäre Diagnose- und Behandlungsstrategien. Elsevier, Urban & Fischer, München 2011, ISBN 978-3-437-58630-9.
- Rainer Schöttl: CMD: Kein Schicksal! Die CMD in den Griff bekommen. MediPlus, 2011, ISBN 978-3-9812738-5-4.
- James P. Boyd, Wesley Shankland u. a.: Bezähmung von Muskelkräften, die die tägliche Zahnmedizin bedrohen. Muskelentspannung durch trigeminale Inhibition. Postgraduate Dentistry, 2000 (zantomed.de [PDF] Übersetzung aus dem amerikanischen).
- Christian Larsen, Bea Miescher: Entspannter Kiefer: Beschwerden einfach wegtrainieren. Die besten Übungen aus der Spiraldynamik. TRIAS, 2010, ISBN 978-3-8304-3833-5.
- Wolfgang Stelzenmüller, Jan Wiesner: Therapie von Kiefergelenkschmerzen. Ein Behandlungskonzept für Zahnärzte, Kieferorthopäden und Physiotherapeuten. 2. Auflage. Thieme, 2010, ISBN 978-3-13-131382-9.
- Siegfried Leder: Funktionsstörungen erkennen und behandeln. Spitta, 2010, ISBN 978-3-941964-17-4.
- Sylvana Skorna: CMD - die craniomandibuläre Dysfunktion. Interdisziplinäre Zusammenarbeit zwischen Physiotherapeuten und Zahnärzten bei der Behandlung von Patienten mit CMD. Verlag Dr. Müller, 2010, ISBN 978-3-639-25911-7.
- Heike Höfler: Entspannungstraining für Kiefer, Nacken, Schultern. 10 Programme zum Loslassen und Wohlfühlen. TRIAS, 2010, ISBN 978-3-8304-3541-9.
- Christian Köneke: Craniomandibuläre Dysfunktion. Interdisziplinäre Diagnostik und Therapie. Quintessenz, 2009, ISBN 978-3-938947-78-4.
- Rainer Schöttl: Die Cranio-Mandibuläre Orthopädie. MediPlus, 2009, ISBN 978-3-9812738-0-9.
- Erich Wühr, Hardy Gaus, Holger Hüttermann, Gregor Pfaff, Ulrich Randoll, Martin Simmel: Kraniofaziale Orthopädie. Ein interdisziplinäres Konzept zur Diagnostik und Therapie von Patienten mit Muskel- und Gelenkschmerzen innerhalb und außerhalb des kraniomandibulären Systems. Systemische Medizin AG, 2008, ISBN 978-3-927344-89-1.
- Horst Kares, Hans Schindler, Rainer Schöttl: Der etwas andere Kopf- und Gesichtsschmerz: Craniomandibuläre Dysfunktionen CMD. Schlütersche, 2006, ISBN 978-3-89993-778-7.
- Horst Kares: Innovationen in der CMD Behandlung. In: Praxis und Wissenschaft. 13. Jg., (April). GZM, 2008 (zantomed.de [PDF]).
- Major M. Ash (Hrsg.): Schienentherapie. Evidenzbasierte Diagnostik und Therapie bei TMD und CMD. 3. Auflage. Urban & Fischer, 2006, ISBN 3-437-05031-1.
- A. Hugger, H. Göbel, M. Schilgen: Gesichts- und Kopfschmerzen aus interdisziplinärer Sicht. Evidenz zur Pathophysiologie, Diagnostik und Therapie. Springer, 2005, ISBN 3-540-23052-1.
- Harry J. M. von Piekartz (Hrsg.): Kiefer, Gesichts- und Zervikalregion. Neuromuskuloskeletale Untersuchung, Therapie und Management. Thieme, 2005, ISBN 3-13-139231-2.
- Jürgen Dapprich: Funktionstherapie in der zahnärztlichen Praxis. Quintessenz, 2004, ISBN 3-87652-348-6.
- Axel Bumann, Ulrich Lotzmann: Funktionsdiagnostik und Therapieprinzipien (= Farbatlanten der Zahnmedizin. Band 12). Thieme, 1999, ISBN 3-13-787501-3.
Englisch:
- Jeffrey P. Okeson: Management of Temporomandibular Disorders and Occlusion. 7., überarbeitete Auflage. Mosby, 2012, ISBN 978-0-323-08220-4.
- Edward F. Wright: Manual of Temporomandibular Disorders. 2. Auflage. Wiley-Blackwell, 2008, ISBN 978-0-8138-1324-0.
- Andrew Blumenfeld, Steven D. Bender, Barry Glassman, Andres Pinto: Patterns of Use for an Enhanced Nociceptive Trigeminal Inhibitory Splint. Nr. 7 (Dezember). AEGIS Communications, Inside Dentistry, 2011 (zantomed.de [PDF]).
Weblinks
- Deutsche Gesellschaft für Funktionsdiagnostik und -therapie, die Fachgesellschaft in der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde
- Online-Test mit Beispielfilmen zur Überprüfung einer möglichen CMD
- Offizielle und umfangreichste TMD-Seite vom NIH
- Therapie-Netzwerk und Fortbildungsangebote für Kraniomandibuläre Dysfunktion
- Christiane Prucha: Retrospektive Studie zu craniomandibulären Dysfunktionen unter Berücksichtigung von schmerzbezogenen und psychosozialen Aspekten. Digitale Dissertation, FU Berlin
- Kraniomandibuläre Dysfunktion – Ursachen und Symptome
Einzelnachweise
- M. Oliver Ahlers: Funktionsdiagnostik – Systematik und Auswertung. (Memento vom 13. April 2012 im Webarchiv archive.today) In: zm. 2/2004.
- Lange, Ahlers, Ottl: Craniomandibuläre Dysfunktionen. (Memento vom 24. Juli 2012 im Webarchiv archive.today) Deutsche Gesellschaft für Funktionsdiagnostik und -therapie
- C. C. Peck, J. P. Goulet u. a.: Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders. In: Journal of oral rehabilitation. Band 41, Nummer 1, Januar 2014, S. 2–23, ISSN 1365-2842. doi:10.1111/joor.12132. PMID 24443898.
- E. Schiffman, R. Ohrbach u. a.: Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Group? In: Journal of oral & facial pain and headache. Band 28, Nummer 1, 2014, S. 6–27, ISSN 2333-0384. PMID 24482784.
- D. Raab: Durch craniomandibuläre Dysfunktionen vorgetäuschte Zahnschmerzen und Tubenfunktionsstörungen – ein Fallbericht. In: Wehrmedizinische Monatsschrift. 59(12), 2015, S. 396–401. (online)
- Fachblog für Zahnheilkunde
- Liverpool woman chewed gum for 4 hours a day and needs an operation to fix jaw | Daily Mail Online. 2. April 2017, abgerufen am 11. April 2017 (Der Artikel berichtet, dass ein Facharzt die Diagnose stellte bei einer Frau, die 5-7 Stunden täglich Kaugummis konsumierte.).
- Greg J. Huang, Tessa C. Rue: Third-molar extraction as a risk factor for temporomandibular disorder. In: Journal of the American Dental Association. Vol 137, No 11, Nov 2006, S. 1547–1554. (abstract) (Memento vom 11. Juli 2012 im Webarchiv archive.today)
- D. R. Reissmann, M. T. John: Ist Kiefergelenkknacken ein Risikofaktor für Schmerzen im Kiefergelenk? In: Schmerz. Volume 21, Number 2, S. 131–138. (online)
- H. Forssell, E. Kalso, P. Koskela, R. Vehmanen, P. Puukka, P. Alanen: Occlusal treatments in temporomandibular disorders: a qualitative systematic review of randomized controlled trials. In: Pain. Volume 83, Issue 3, S. 549–560. (online)