Heidelberg Retina Tomograph
Der Heidelberg Retina Tomograph (HRT) ist ein augenheilkundliches konfokales Punkt-Scanning-Laser-Ophthalmoskop[1] zur Untersuchung der Hornhaut und bestimmter Bereiche der Netzhaut mittels unterschiedlicher Diagnose-Module (HRT Retina, HRT Kornea, HRT Glaukom). Der am meisten genutzte Anwendungsbereich des HRT ist jedoch die Inspektion des Sehnervenkopfes (Papille) zur Früherkennung und Verlaufskontrolle des Grünen Stars (Glaukom). Dabei hat sich das Verfahren neben der Gesichtsfelduntersuchung (Perimetrie), der Kammerwinkeluntersuchung (Gonioskopie) und der Augeninnendruckmessung (Tonometrie) als fester Bestandteil der routinemäßigen Glaukom-Diagnostik etabliert. Der HRT verfügt bislang über die höchste Auflösung aller bildgebenden Verfahren zur Glaukomdiagnostik. Sein Einsatz stellt in Deutschland eine individuelle Gesundheitsleistung (IGeL) dar, deren Kosten von den Krankenkassen bislang nicht übernommen werden.[2]
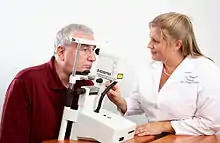
Glaukom-Diagnostik
Während der Untersuchung tritt ein Laserstrahl durch die Pupillenöffnung auf den Augenhintergrund und tastet den Sehnervenkopf (Papille) und die Netzhaut ab. Aus mehreren zehntausend Messpunkten wird ein dreidimensionales Höhenrelief erzeugt, welches eine quantitative Beurteilung aller maßgeblichen anatomischen Strukturen erlaubt:
- Papillenexkavation (Form, Asymmetrie),
- neuroretinaler Randsaum (Fläche und Volumen) und
- peripapilläre retinale Nervenfaserschicht (Höhenvariation der Netzhautoberfläche, Dicke, Asymmetrie).
Diese stereometrischen Parameter werden mit umfangreichen Datenbanken abgeglichen und ermöglichen so unter Berücksichtigung der individuellen Papillengröße und des Patientenalters eine Klassifizierung des Auges. Zwei unabhängige Klassifikationsverfahren, die auf unterschiedlichen Ansätzen beruhen, stehen zur Verfügung.
Moorfields Regressionsanalyse (MRA)
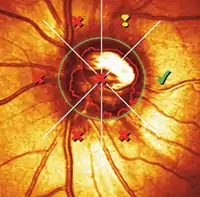
Diese Methode berücksichtigt physiologische Zusammenhänge, beispielsweise die Abhängigkeit der Größe des neuroretinalen Randsaums von der Papillengröße, und die Abnahme der Randsaumgröße mit zunehmendem Alter.[3][4] Die MRA klassifiziert ein Auge als innerhalb oder außerhalb normaler Grenzen. Das Klassifikationsergebnis wird für die gesamte Papille sowie für sechs Einzelsektoren getrennt angegeben.
Glaukom-Wahrscheinlichkeitsanalyse (GPS)
Die Form des Sehnervenkopfes verändert sich mit Fortschreiten des Glaukoms. Das System klassifiziert ein Auge mit Methoden der künstlichen Intelligenz anhand der Papillenform und der peripapillären retinalen Nervenfaserschicht.[5] Folgende Strukturen gehen in das Modell ein:
- Exkavation (Exkavationsgröße, Exkavationstiefe, Steilheit des Randsaums),
- Retinale Nervenfaserschicht (Horizontale Krümmung der peripapillären Nervenfaserschicht, Vertikale Krümmung der peripapillären Nervenfaserschicht).
Dieses Modell aus allen wesentlichen anatomischen Strukturen wird mit einem umfangreichen Datenbestand von normalen und früh-glaukomatösen Augen verglichen. Die GPS-Klassifikationsmethode gilt als objektiv und benutzerunabhängig.
Topographische Veränderungsanalyse (TCA)

Bei Glaukom-Verdachtsfällen entscheidet das Auftreten einer Progression (fortschreitende Degeneration des Sehnervs) über die Diagnose. Bei manifestem Glaukom ist die Progressionsrate ein wichtiges Maß für die Therapieentscheidung. Glaukomexperten der Association of International Glaucoma Societies (AIGS) haben deshalb die „fortschreitende strukturelle Veränderungen des Sehnervenkopfes“ als Beurteilungsstandard in der Glaukomdiagnostik vorgeschlagen.[6] Der HRT ist mit dem entsprechenden Modul in der Lage, diese Forderung zu erfüllen und während der Verlaufskontrollen die präzise Analyse von Veränderungen innerhalb der drei für das Glaukom wichtigen anatomischen Strukturen über die Zeit sicherzustellen. Die Ermittlung signifikanter und reproduzierbarer Veränderungen durch umfangreiche Datenanalysen und -vergleiche wurde in verschiedenen langfristigen Studien belegt.[7][8][9][10][11][12]
Glaukom-Früherkennung
Die Ocular Hypertension Treatment Study (OHTS)[13] hat nachgewiesen, dass ein bildgebendes Verfahren ein beginnendes Glaukom erkennen kann, bevor Gesichtsfeld oder klinische Papillenbeurteilung nachweisbare Abnormalitäten zeigen. In dieser Studie wurden Patienten mit hohem Augeninnendruck, aber normalem Gesichtsfeld und nach Expertenbefund normaler Struktur des Sehnervenkopfes, untersucht. Es wurde hierbei gezeigt, dass ein positives Ergebnis mit dem HRT den höchsten Vorhersagewert für die spätere Entwicklung eines Glaukoms hatte. Beginnende strukturelle glaukomatöse Veränderungen der Papille wurden bis zu acht Jahre vor einem positiven Gesichtsfeldbefund und vor einer durch Glaukomexperten anhand von Stereofundusfotos erkennbaren Papillenveränderung festgestellt. Untersuchungen mit dem HRT gestatten es, Patienten mit erhöhtem Augeninnendruck in Gruppen mit hohem und geringem Risiko zu unterteilen.
Netzhaut-Diagnostik
Ein spezielles Diagnose-Modul ermöglicht es, anhand dreidimensional erzeugter Bilder detaillierte Untersuchungen der Netzhaut durchzuführen. Hierbei werden zum einen anhand des sogenannten Ödemindex Gebiete sichtbar gemacht, die eine vermehrte Flüssigkeitseinlagerung aufweisen. Zum anderen ist das HRT in der Lage, die Netzhautdicke zu messen. Haupteinsatzbereich ist demnach die Untersuchung von Makula- und Netzhautödemen.
Hornhaut-Diagnostik
Durch Vorsatz einer speziellen zusätzlichen Optik kann der Untersucher mit dem HRT Hornhautschichten unterschiedlicher Tiefe darstellen und so feinste Zellen in jeder Ebene sichtbar machen. Dies erlaubt relativ frühe klinische Einschätzungen unterschiedlicher Hornhauterkrankungen.Zusätzlich kann eine Beurteilung der Nervenfasern sowie eine Auszählung immunologischer Zellen erfolgen, die als Biomarker für verschiedene Erkrankungen dienen können.
Literatur
- Friedrich E. Kruse, Reinhard O. Burk, Hans E. Völcker, Gerhard Zinser, Ulrich Harbarth: Reproducibility of topographic measurements of the optic nerve head with laser tomographic scanning. In: Ophthalmology. Band 96, Nr. 9, 1989, ISSN 1549-4713, S. 1320–1324, doi:10.1016/S0161-6420(89)32719-9, PMID 2780001 (Erstbeschreibung).
- Reinhard O. W. Burk, Klaus Rohrschneider, Friedrich E. Kruse, Hans E. Völcker: Laser-Scanning-Tomographie der Papille. In: Eugen Gramer (Hrsg.): Glaukom. Diagnostik und Therapie. Enke, Stuttgart 1990, ISBN 3-432-98691-2, S. 113–119.
- P. Janknecht, J. Funk: Optic nerve head analyser and Heidelberg retina tomograph: accuracy and reproducibility of topographic measurements in a model eye and in volunteers. In: British Journal of Ophthalmology. Band 78, Nr. 10, 1994, ISSN 0007-1161, S. 760–768, doi:10.1136/bjo.78.10.760, PMID 7803352.
- Ville Saarela, P. Juhani Airaksinen: Heidelberg retina tomograph parameters of the optic disc in eyes with progressive retinal nerve fibre layer defects. In: Acta Ophthalmologica. Band 86, Nr. 6, 2008, ISSN 1755-375X, S. 603–608, doi:10.1111/j.1600-0420.2007.01119.x, PMID 18752515.
- M. Durmus, R. Karadag, M. Erdurmus, Y. Totan, I. Feyzi Hepsen: Assessment of cup-to-disc ratio with slit-lamp funduscopy, Heidelberg Retina Tomography II, and stereoscopic photos. In: European Journal of Ophthalmology. Band 19, Nr. 1, 2009, ISSN 1120-6721, S. 55–60, PMID 19123149.
- Albert J. Augustin: Augenheilkunde. 3., komplett überarbeitete und erweiterte Auflage. Springer, Berlin u. a. 2007, ISBN 978-3-540-30454-8, S. 961 ff.
Weblinks
Einzelnachweise
- Marc Makert: Konfokale in-vivo Mikroskopie der Bindehaut (PDF; 9,5 MB)
- AAD – Augenärztliche Akademie Deutschlands (Memento des Originals vom 16. Dezember 2013 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- Gad Wollstein, David F. Garway-Heath, Roger A. Hitchings: Identification of early glaucoma cases with the scanning laser ophthalmoscope11The authors have no proprietary interest in the development or marketing of this or a competing instrument. In: Ophthalmology. Band 105, Nr. 8, 1998, S. 1557–1563, doi:10.1016/S0161-6420(98)98047-2.
- David F. Garway-Heath: Moorfields-Regressionsanalyse. In: Murray Fingeret, John G. Flanagan, Jeffrey M. Liebmann (Hrsg.): HRT Fibel. Engineering, Heidelberg 2006, S. 31–39 (heidelbergengineering.com [PDF; 210,0 MB]). PDF; 210 MB (Memento des Originals vom 6. Januar 2011 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- Nicholas V. Swindale, Gordana Stjepanovic, Adeline Chin, Frederick S. Mikelberg: Automated Analysis of Normal and Glaucomatous Optic Nerve Head Topography Images. In: Investigative Ophthalmology & Visual Science. Band 41, Nr. 7, 2000, ISSN 0146-0404, S. 1730–1742.
- Robert N. Weinreb, Erik L. Greve (Hrsg.): Glaucoma Diagnosis. Structure and Function. Reports and Consensus Statements of the 1st Global AIGS Consensus Meeting on „Structure and function in the management of glaucoma“ (= Consensus Series. Bd. 1). Kugler Publications, Den Haag 2004, ISBN 90-6299-200-5.
- Balwantray C. Chauhan, Terry A. McCormick, Marcelo T. Nicolela, Raymond P. LeBlanc: Optic Disc and Visual Field Changes in a Prospective Longitudinal Study of Patients With GlaucomaComparison of Scanning Laser Tomography With Conventional Perimetry and Optic Disc Photography. In: Archives of Ophthalmology. Band 119, Nr. 10, 2001, ISSN 0003-9950, S. 1492–1499, doi:10.1001/archopht.119.10.1492.
- D. S. Kamal, D. F. Garway-Heath, R. A. Hitchings, F. W. Fitzke: Use of sequential Heidelberg retina tomograph images to identify changes at the optic disc in ocular hypertensive patients at risk of developing glaucoma. In: British Journal of Ophthalmology. Band 84, Nr. 9, 2000, ISSN 0007-1161, S. 993–998, doi:10.1136/bjo.84.9.993.
- D. F. Garway-Heath, G. Wollstein, R. A. Hitchings: Aging changes of the optic nerve head in relation to open angle glaucoma. In: British Journal of Ophthalmology. Band 81, Nr. 10, 10. Januar 1997, S. 840–845, doi:10.1136/bjo.81.10.840.
- Christopher Bowd, Linda M. Zangwill, Felipe A. Medeiros, Jiucang Hao, Kwokleung Chan, Te-Won Lee, Terrence J. Sejnowski, Michael H. Goldbaum, Pamela A. Sample, Jonathan G. Crowston, Robert N. Weinreb: Confocal Scanning Laser Ophthalmoscopy Classifiers and Stereophotograph Evaluation for Prediction of Visual Field Abnormalities in Glaucoma-Suspect Eyes. In: Investigative Ophthalmology & Visual Science. Band 45, Nr. 7, 2004, ISSN 0146-0404, S. 2255–2262, doi:10.1167/iovs.03-1087.
- Gadi Wollstein, David F. Garway-Heath, Darmalingum Poinoosawmy, Roger A. Hitchings: Glaucomatous optic disc changes in the contralateral eye of unilateral normal pressure glaucoma patients. In: Ophthalmology. Band 107, Nr. 12, 2000, S. 2267–2271.
- Christopher Bowd, Madhusudhanan Balasubramanian, Robert N. Weinreb, Gianmarco Vizzeri, Luciana M. Alencar, Neil O'Leary, Pamela A. Sample, Linda M. Zangwill: Performance of Confocal Scanning Laser Tomograph Topographic Change Analysis (TCA) for Assessing Glaucomatous Progression. In: Investigative Ophthalmology & Visual Science. Band 50, Nr. 2, 2009, S. 691–701, doi:10.1167/iovs.08-2136.
- Linda M. Zangwill, Robert N. Weinreb, Julia A. Beiser, Charles C. Berry, George A. Cioffi, Anne L. Coleman, Gary Trick, Jeffrey M. Liebmann, James D. Brandt, Jody R. Piltz-Seymour, Keri A. Dirkes, Suzanne Vega, Michael A. Kass, Mae O. Gordon: Baseline Topographic Optic Disc Measurements Are Associated With the Development of Primary Open-Angle GlaucomaThe Confocal Scanning Laser Ophthalmoscopy Ancillary Study to the Ocular Hypertension Treatment Study. In: Archives of Ophthalmology. Band 123, Nr. 9, 1. September 2005, S. 1188–1197, doi:10.1001/archopht.123.9.1188.