Epicondylitis
Epicondylitis (auch Epikondylopathie; Epikondylose oder Epikondyalgie) ist ein erworbener, schmerzhafter Reizzustand der Sehnenansätze von Muskeln des Unterarms, die an den beiden Knochenvorsprüngen oberhalb des Epikondylus am distalen Teil des Oberarmknochens entspringen. Die Erkrankung wird der Gruppe der Enthesiopathien zugeordnet.
| Klassifikation nach ICD-10 | |
|---|---|
| M77.0 | Epicondylitis ulnaris humeri |
| M77.1 | Epicondylitis radialis humeri |
| ICD-10 online (WHO-Version 2019) | |
Es gibt zwei Formen:
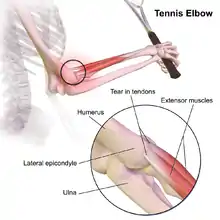
- Epicondylitis radialis humeri (auch Tennisellenbogen; Tennisarm oder Epicondylitis humeri lateralis): am äußeren Epikondylus des Oberarmknochens (Strecker des Handgelenks und der Finger).
- Epicondylitis ulnaris humeri (auch Golferellenbogen, Golferarm oder Epicondylitis humeri medialis): am inneren Epikondylus des Oberarmknochens (Beuger des Handgelenks und der Finger).
Ursachen
Eine Epicondylitis entsteht durch Überbeanspruchung der Unterarmmuskulatur. Mögliche Auslöser sind:
- einseitige Beanspruchung (z. B. bei Tastatur-/Mausbenutzung, siehe auch: Repetitive Strain Injury Syndrom, Sportklettern)
- Fehlhaltungen im Beruf, bei der Haus- und Gartenarbeit oder in der Freizeit
- falsche Technik bei Schlägersportarten (der Griffumfang spielt dabei wohl keine Rolle[1])
- Schlafhaltung in Seitenlage (Verwendung des stark gebeugten Armes als Kopfstütze)
- tendotoxische Wirkungen, die im Zusammenhang mit der Anwendung von Fluorchinolon-Antibiotika auftreten können[2][3]
Erkrankungen wie Fibromyalgie zeigen ebenfalls spontane Schmerzen in der Muskulatur im Verlauf von Sehnen und Sehnenansätzen und können Druckpunkte (tender points) am Ellenbogen aufweisen. Sie sind im Rahmen der Differentialdiagnose von einer Epicondylitis abzugrenzen. (Früher wurden die Epicondylitiden wie die Periarthritis humeroscapularis als lokale Manifestation des „Weichteilrheumatismus“ angesehen[4]).
In den letzten Jahren hat sich die Bedeutung von anderen Ursachen für Schmerzen am lateralen Epicondylus deutlich besser dargestellt.[5] Dabei hat sich gezeigt, dass besonders bei chronischen Fällen oft eine dieser Differentialdiagnosen die Ursache des anhaltenden Schmerzes ist. Wichtige Differentialdiagnosen sind:
- Ellbogeninstabilität: Eine Instabilität des Außenbandapparates führt zu vermehrtem Aufklappen des Ellbogens und Schmerzen. Die Streckmuskulatur des Unterarms versucht vergeblich, dies zu kompensieren und wird überlastet. Das führt zu einer Schmerzverstärkung.[5]
- Nervenkompression: Der tiefe Ast des Nervus radialis kann eingeklemmt werden und schmerzen. Aufgrund der Physiologie dieses Asts kann eine Nervenleitgeschwindigkeitsmessung falsch negativ sein.
- Einklemmung von Schleimhautfalten: Im Ellbogen kann eine Schleimhautfalte (Plica) schmerzhaft einklemmen.
- Knorpelschaden: Bei Kindern kann es zu einer spontanen Ablösung des Gelenksknorpels am Capitulum kommen, einer sog. Osteochondrosis dissecans. Aber auch nach einer Radiusköpfchenfraktur kann es zu Knorpelschäden kommen, die Schmerzen am lateralen Epicondylus verursachen.[6]
- Arthrose: Auch chronische Knorpelschäden und Arthrose können am lateralen Epicondylus Schmerzen verursachen.
Symptome
Typisch ist ein umschriebener Druckschmerz über dem Muskelansatz am Ellenbogen und eine Schmerzauslösung oder -verstärkung bei Betätigung dieser Muskeln.
Therapien
Neben physiotherapeutischen Verfahren existieren auch Therapien wie Zuwarten, Kühlung mit Eis, Muskelkräftigungsübungen, Armschlinge, Bandagen, Verbände, Strahlentherapie (Röntgen-Reiz-Behandlung – von Krankenkassen anerkannt), Stoßwellen-Therapie (ESWT und Lithotripsie), Anwendung von Diclofenac-haltigen Cremes und Gelen, manuelle Therapie (beispielsweise Querfriktion nach James Cyriax), lokale Friktionsmassagen und die Injektion von Kortison.[7] Sollten die herkömmlichen Therapieverfahren keine oder keine dauerhafte Beschwerdelinderung bringen, besteht als offlabel-use vor einer Operation noch die Möglichkeit der Therapie mit Botulinumtoxin. Bei der Erstuntersuchung, spätestens jedoch bei fehlendem Therapieerfolg sollten auch Erkrankungen der Halswirbelsäule abgeprüft werden, z. B. Bandscheibenschäden (v. a. Höhe C5–7), Foramenstenosen in dieser Höhe oder klinisch überwiegend anzutreffende funktionelle Störungen der unteren Halswirbelsäule und der Brustwirbelsäule, hier dann als therapeutische Konsequenz Chirotherapie und/oder Physiotherapie.
Studien mit physiotherapeutischen Verfahren (Dehnübungen, physiotherapeutisches Training) legen nahe, dass diese möglicherweise in manchen Punkten anderen überlegen sind.[8][9] Wichtig für eine Heilung ist eine entsprechende Belastungspause. Auch physiotherapeutische Übungen sollten in der Regel erst durchgeführt werden, wenn die Schmerzen weitgehend abgeklungen sind. Eine komplette Ruhigstellung ist dagegen nicht notwendig und auf Dauer mitunter sogar rezidivfördernd.
Bei Therapieresistenz kann eine operative Therapie angewandt werden. Im Bereich des Epicondylus radialis humeri (Tennisellenbogen) kommt in der Regel die Operation nach Wilhelm-Hohmann zum Einsatz. Hierbei wird eine Entlastung der Muskelspannung durch eine teilweise Durchtrennung der Sehnenansätze an der betroffenen Epicondyle (Discisions-Tenotomie) herbeigeführt (= OP nach Hohmann). Zusätzlich wird eine Durchtrennung des radialen Nervengeflechtes, das direkt dem Epicondylus radialis aufliegt, durchgeführt. Hierzu wird die Knochenfläche einfach verödet (Verfahren nach Wilhelm). Dies kann auch arthroskopisch durchgeführt werden.
Im weitaus häufigeren Fall liegt eine Verletzung oder sogar ein Riss der Sehnenansätze vor. Dann sollten diese Sehnen stabil refixiert werden, indem sie direkt am Knochen befestigt werden. Die Einheilung dauert in diesen Fällen knapp 6 Wochen, während dieser Zeit wird die Sehnennaht durch eine Bewegungsschiene geschützt.[10]
Im Bereich des Epicondylus ulnaris humeri (Golferellenbogen) ist es notwendig, den Sulcus und Nervus ulnaris aufzusuchen und genau darzustellen. Wie auf der radialen Seite wird auch hier eine Sehnenverlängerung (Tenotomie) der Unterarmbeugesehnenansätze durchgeführt. Bei gleichzeitiger Ulnariseinklemmung muss der Nerv befreit (Dekompression) und ggf. versetzt werden (Transposition).[11]
Nach der OP wird ein stabilisierender Verband angelegt, der Arm braucht nicht ruhiggestellt zu werden. Bei Sulcus-ulnaris-Transposition kann für kurze Zeit eine Schiene zur Ruhigstellung angelegt werden. Nach etwa fünf Wochen tritt in der Regel die Heilung ein. Leistungssport ist nach ca. drei Monaten wieder möglich.
Bei chronischem Leiden von mehr als vier Monaten gibt es zudem die alternative Therapie mittels Botulinumtoxin. Hierbei wird das Nervengift Botulinumtoxin niedrig dosiert in die Hand- und Fingerstrecker (Epikondylitis humeroradialis) bzw. Hand- und Fingerbeuger (Epikondylitis humeroulnaris) an ein bis zwei Stellen injiziert. Das Toxin schwächt nach Wirkeintritt nach ca. zwei bis drei Wochen die Muskulatur für ca. drei Monate, so dass sich der Zug an der Insertionsstelle reduziert und so eine Heilung einsetzen kann. Wenn die Wirkung nachlässt, haben sich in der Regel die Beschwerden verringert oder sind sogar ganz verschwunden. Als Nebenwirkung kann eine zeitweilige klinisch bemerkbare muskuläre Schwäche auftreten, so kann z. B. der dritte Finger der jeweiligen Hand wegen der lähmenden Wirkung vorübergehend etwas herunterhängen, wenn man die Hand streckt.
Literatur
Leitlinien
- S1-Leitlinie Epicondylopathia radialis humeri der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). In: AWMF online (Stand 2011)
Sonstiges
- Barbara Voll: Diagnose Maus-Arm. Trias, Stuttgart 2002, ISBN 3-8304-3194-5.
- Clemens Conrad: RSI-Syndrom, Mausarm, Tennisarm. Monsenstein und Vannerdat, Münster 2009, ISBN 3-86582-914-7.
Weblinks
- www.wissenschaft.de: Anderer Schläger hilft nicht bei Tennisarm – Griffumfang bestimmt die Belastung der kritischen Muskeln nicht
Einzelnachweise
- G. F. Hatch, M. M. Pink, K. J. Mohr, P. M. Sethi, F. W. Jobe: The Effect of Tennis Racket Grip Size on Forearm Muscle Firing Patterns. In: The American Journal of Sports Medicine. 34, 2006, S. 1977–1983, doi:10.1177/0363546506290185.
- J. C. Le Huec, T. Schaeverbeke, D. Chauveaux, J. Rivel, J. Dehais: Epicondylitis after treatment with fluoroquinolone antibiotics. In: The Journal of Bone and Joint Surgery. British Volume. Band 77, Nr. 2, März 1995, ISSN 0301-620X, S. 293–295, PMID 7706350.
- Barbaros Baykal, H.L. Yamanel, B Cömert: A case of epicondylitis due to ciprofloxacin therapy. In: Turkiye Klinikleri Journal of Medical Sciences. Band 25, 1. Januar 2005, S. 316–318 (researchgate.net [abgerufen am 12. März 2018]).
- Ludwig Heilmeyer, Wolfgang Müller: Die rheumatischen Erkrankungen. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 309–351, hier: S. 345 f. (Lokale Manifestationen des Weichteilrheumatismus).
- Patrick Vavken: Wenn ein Tennisarm kein Tennisarm ist … Differenzialdiagnosen des lateralen Ellbogenschmerzes. In: Praxis. Band 106, Nr. 1, Januar 2017, S. 29–36, doi:10.1024/1661-8157/a002572, PMID 28055316.
- Patrick Vavken: Doch keine einfache Radiuskopffraktur … In: Praxis. Band 106, Nr. 6, 1. März 2017, S. 319–321, doi:10.1024/1661-8157/a002625.
- M. I. Boyer, H. Hastings: Lateral tennis elbow: “Is there any science out there?” In: Journal of Shoulder and Elbow Surgery. Band 8, Nummer 5, 1999 Sep-Oct, S. 481–491. PMID 10543604. (Review).
- Pia Nilsson, Eivor Thom, Amir Baigi, Bertil Marklund, Jörgen Månsson: A prospective pilot study of a multidisciplinary home training programme for lateral epicondylitis. In: Musculoskeletal Care. 5, 2007, S. 36–50, doi:10.1002/msc.97.
- L. Bisset, E. Beller, G. Jull, P. Brooks, R. Darnell, B. Vicenzino: Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. In: BMJ. Band 333, Nummer 7575, November 2006, S. 939, doi:10.1136/bmj.38961.584653.AE, PMID 17012266, PMC 1633771 (freier Volltext). Zitiert nach: Erfolg für Physiotherapie bei Tennisellbogen In: Ärzte Zeitung, 21. November 2006.
- C. Ries, S. Franke u. a.: Die transossäre Refixation der Extensoren bei chronischer radialer Epikondylopathie mit und ohne Rekonstruktion des LUCL-Komplexes - eine retrospektive Analyse von 101 Patienten. In: Zeitschrift für Orthopädie und Unfallchirurgie. 151, 2013, S. 296, doi:10.1055/s-0032-1328578.
- A. B. Imhoff und R. Baumgartner: Checkliste Orthopädie, Thieme, 2006, ISBN 3-13-142281-5.