Blount-Krankheit
Die Blount-Krankheit, auch Blount-Syndrom oder Erlacher-Blount-Syndrom ist die kindliche Form der Tibia vara (beim Menschen), einer Deformation des Unterschenkelknochens infolge einer Wachstumsstörung der medialen Wachstumsfuge. Die Krankheit wurde nach dem Erstbeschreiber Walter Putnam Blount (1900–1992) benannt. Die Krankheit ist selten, jedoch unter der afrikanischstämmigen Bevölkerung Südafrikas häufiger anzutreffen.
| Klassifikation nach ICD-10 | |
|---|---|
| M92.5 | Juvenile Osteochondrose der Tibia und der Fibula - Osteochondrose des Condylus medialis tibiae (Blount-Krankheit) - Tibia vara (Blount-Barber-Krankheit) |
| ICD-10 online (WHO-Version 2019) | |
Zwei Formen können unterschieden werden:
- Infantile Form bei Kindern unter 10 Jahren, meist bereits in den ersten Lebensjahren, in der Regel beidseitig auftretend
- Adoleszente, juvenile oder Spätform meist zwischen 8 und 15 Jahren und einseitig auftretend häufig mit vorzeitigem Verschluss an der Wachstumsfuge als auch Nekrosen an der benachbarten Epiphyse[1].
Abzugrenzen sind Deformierungen infolge einer Rachitis sowie vorzeitiger Wachstumsfugenverschluss anderer, zumeist posttraumatischer Genese.
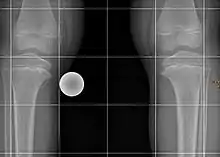
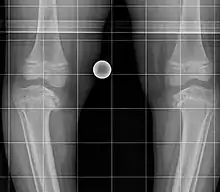
Einteilung
Nach Langeskjöld[2] können verschiedene prognose- und therapierelevante Stadien unterschieden werden:
- Stadium I: Varusdeformität mit Unregelmäßigkeit der Wachstumsfuge und medialseitiger Hakenbildung
- Stadium II: Absenkung der Tibiametaphyse medial mit leichter Schrägstellung
- Stadium III: Deutliches Varus und ausgeprägter Haken medial, eventuell Fragmentierung der Metaphyse medial
- Stadium IV: Verschmälerung der Wachstumsfuge mit deutlicher Schrägstellung
- Stadium V: Zusätzliches Deformierung und Teilung der Epiphyse
- Stadium VI: Brückenbildung zwischen Epi- und Metaphyse auch mit teilweiser Fusion der fragmentierten Epiphyse an die Metaphyse medial.
Behandlung
Die Behandlung erfolgt in der Regel konservativ mit Schienen.
Siehe auch
Einzelnachweise
- F. Hefti: Kinderorthopädie in der Praxis. Springer 1998, ISBN 3-540-61480-X.
- A. Langeskjöld (1952): Tibia vara (osteochondrosis deformans tibiae): a survey of seventy-one cases, In: Acta Chirurgica Scandinavica 103, Seite 1–22
Weblinks
- Blount-Syndrom bei whonamedit.com (englisch)
Literatur
- A. Greenspan: Orthopedic Radiology. A practical Approach. 3. Auflage, Lippincott Williams & Wilkins, 2000, ISBN 0-7817-1589-X
- F. Hefti: Kinderorthopädie in der Praxis. Springer 1998, ISBN 3-540-61480-X.