Tumbufliege
Die Tumbufliege (Cordylobia anthropophaga), auch oftmals Mangofliege genannt, ist ein Ektoparasit aus der Gattung Cordylobia und damit zur Familie der Schmeißfliegen (Calliphoridae) gehörig.
| Tumbufliege | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Systematik | ||||||||||||
| ||||||||||||
| Wissenschaftlicher Name | ||||||||||||
| Cordylobia anthropophaga | ||||||||||||
| (Blanchard, 1872) |
Sie kommt im tropischen Afrika südlich der Sahara vor, wurde aber inzwischen auch auf der Arabischen Halbinsel, in Saudi-Arabien, nachgewiesen. Die weibliche Fliege legt ihre Eier vor allem auf sandigen Böden ab.
Tumbu-Fliege (auch Mango-Fliege) als Krankheitsverursacher
Arten der Gattung Cordylobia sind unspezifische Parasiten bei einer Vielzahl von Wirbeltieren. Als wichtigster Wirt der Tumbufliege gelten Ratten. Sie befällt aber neben Hunden und anderen Haustieren auch den Menschen. Seltener beim Menschen anzutreffen ist die ebenfalls afrotropische Cordylobia rodhaini. Die Symptome des Befalls sind ähnlich.
Nach dem Schlüpfen können die Larven bei direktem Körperkontakt oder über beispielsweise zum Trocknen auf dem Boden abgelegte Wäsche in die Haut des Menschen eindringen, nachdem dieser die Kleidungsstücke wieder angezogen hat. Anschließend reifen sie innerhalb von etwa zwei Wochen im subkutanen Gewebe. Dabei verursachen sie dort eine Dermatomyiasis (Befall der Haut mit Fliegenlarven; Myiasis = „Madenfraß“).
Diagnose der durch Tumbu-Fliegen verursachten Myiasis
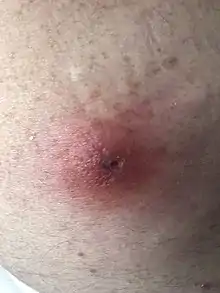
Eine geringe Zahl von Rückkehrern aus den Tropen weist infektiöse Hautveränderungen (Dermatomyiasis) auf, die z. B. durch die Tumbu-Fliege hervorgerufen werden. Manchmal haben praktische wie auch klinische Ärzte Probleme, diese Erkrankung eindeutig zu diagnostizieren, da sie im Anfangsstadium einer Haarfollikel-Entzündung wie bei Akne vulgaris ähnelt. Dieser Follikel kann sich allerdings im Zeitraum von 8–10 Tagen bis zu einer walnussgroßen Beule entwickeln, bis die Made die Haut verlässt, um sich zu verpuppen[1]. Bei Lupenvergrößerung lässt sich oft ein zentraler schwärzlicher Punkt erkennen, der dem After und Atmungsorgan der Made entspricht.
Krankheitsverlauf
Innerhalb weniger Tage bildet sich um die Larve herum eine derb-elastische, aber wenig schmerzhafte subkutane Schwellung mit einem Durchmesser von etwa ein bis drei Zentimetern. In der Mitte der Schwellung befindet sich eine zentrale Öffnung, die den Maden das Atmen ermöglicht, und aus der sich serös-blutiges Sekret zeitweise auch mit feinen Bläschen entleert. Mit zunehmendem Wachstum der Larva lassen sich die juckend-schmerzenden Bewegungen der Larve bemerken. Aus derselben Öffnung schlüpfen auch nach etwa acht bis zwölf Tagen die fertigen Drittlarven der Fliege.
Lymphknotenschwellung und Fieber sind selten, sekundäre Infektionen können sich entwickeln, wenn die Larve unsachgemäß entfernt wird oder Reste des Larvenkörpers (z.B.Mundwerkzeug) beim Entfernungsversuch im Follikel verbleiben.
Therapie
Die Larven lassen sich, solange sie noch klein sind, manchmal wie ein sog. "Mitesser" ausdrücken. Im fortgeschrittenen Stadium wird durch einfache Erweiterung der zentralen Atemöffnung mit einer scharfen Kanüle (z. B. Gauge 20) der weißliche Larven-Körper sichtbar und kann dann vorsichtig mit einer feinen anatomischen Pinzette erfasst und unter konstantem Zug komplett herausgezogen werden. Es muss die Vollständigkeit der Larve geprüft werden, die sich dann regelmäßig von der Pinzette zu befreien versucht. Eine unblutige, meist erfolgreiche Methode besteht aus dem Verschluss der Atemöffnung mit Vaseline[2] oder Öl. Dadurch werden die Maden zum Luftholen aus der Hauthöhlung heraus gezwungen. Weiterhin kann man die Maden mit auf die Schwellung aufgelegten Speckscheiben anlocken. In der Regel werden sich die Maden im Verlauf von ein bis zwei Stunden an den Speckscheiben festsaugen und können so anschließend leicht entfernt werden.
Vorsorge und Vermeidung
Die Übertragung der Eiablage auf den Körper erfolgt meist über Kleidung oder Bettwäsche, wenn diese in feuchtwarmem Klima nicht komplett getrocknet war und/oder durch Kot/Urin verschmutzt war. Wäsche sollte deshalb immer intensiver Sonnenbestrahlung ausgesetzt werden, bis sie strohtrocken ist. Insbesondere Windeln sollten gebügelt werden, sofern dies möglich ist. Besondere Sorgfalt sollte auf den Hosenbund und Kleider-Teile gelegt werden, die doppelte Lagen von Textil enthalten und deshalb später trocknen. Kältebehandlung in der Tiefkühltruhe unter −20° Celsius tötet die Larven nicht sicher. Die Hautveränderungen finden sich deshalb vorwiegend auf durch Kleidung abgedeckter Haut wie am Rumpf und den Beinen. Gründliche Untersuchung der Haut des gesamten Körpers, insbesondere des Genital- und Afterbereichs ist empfehlenswert, da mehrere Läsionen (Schädigung, Verletzung oder Störung von Körpergewebe) mit mehreren Larven pro Wunde möglich sind[3].
Quellen
- Albrecht von Schrader-Beielstein: Differentialdiagnose bei Hauterkrankungen. In: Rüdiger Braun (Hrsg.): Reise- und Tropenmedizin: Kursbuch für Weiterbildung, Praxis und Beratung. Schattauer, Stuttgart/ New York 2005, ISBN 3-7945-2286-9, S. 154.
Einzelnachweise
- E.G.Nauck: Lehrbuch der Tropenkrankheiten. Hrsg.: Werner Mohr, Hans-Harald Schuhmacher, Fritz Weyer. Georg Thieme Verlag, Stuttgart 1975, ISBN 3-13-380704-8, S. 26–28.
- Paul S. Auerbach et al.: Field Guide to Wilderness Medicine. 4. Auflage. Elsevier, Mosby, ISBN 978-0-323-10045-8, S. 459–460.
- Dr. Jane Wilson-Howarth: Bugs Bites & Bowels. Hrsg.: CadoganGuides. 2013, ISBN 978-1-86011-332-1, S. 271–272.